Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Portuguesa de Medicina Geral e Familiar
versão impressa ISSN 2182-5173
Rev Port Med Geral Fam vol.36 no.2 Lisboa abr. 2020
https://doi.org/10.32385/rpmgf.v36i2.12085
RELATOS DE CASO
Delirium: quando os culpados se misturam - relato de caso
Delirium: when the guilty parties mix - case report
Sara Cunha,*
 https://orcid.org/0000-0002-9132-542X
https://orcid.org/0000-0002-9132-542X
Carina Pereira**
*Médica Assistente de Medicina Geral e Familiar. UCSP Amarante, ACeS BaixoTâmega.
**Médica Interna de Medicina Geral e Familiar. USF Oceanos, ULS Matosinhos.
Endereço para correspondência | Dirección para correspondencia | Correspondence
RESUMO
Introdução: O diagnóstico de delirium pode tornar-se complexo dadas as suas múltiplas etiologias e apresentações, surgindo frequentemente por descompensação de doença orgânica. Conhecer os seus fatores precipitantes e predisponentes é fundamental para a realização de um diagnóstico precoce, que permita uma atuação rápida e eficaz e a minimização das suas complicações.
Descrição do caso: Utente do género masculino, de 72 anos, com antecedentes de diabetes mellitus tipo 2 controlada com medidas não farmacológicas (HbA1c 6,3%), síndrome demencial e hiperplasia benigna da próstata.
Em março de 2016 inicia bromidrato de darifenacina na consulta de urologia, por quadro de imperiosidade miccional, suspensa dois meses depois por início de alterações do comportamento e xerostomia. Na semana seguinte, por agravamento do quadro cognitivo-comportamental, recorre a neurologista que prescreve um suplemento alimentar. O utente é posteriormente trazido à Unidade de Saúde por persistência destas alterações, apresentando polaquiúria, perda ponderal de 12 kg, polifagia e polidipsia (ingestão marcada de fruta e de detergente da louça). Apresentava desorientação, pesquisa glicémica Hi e tira-teste urinária com cetonúria e proteinúria. Foi referenciado ao Serviço de Urgência, sendo constatada uma Síndrome Hiperosmolar Hiperglicémica (HbA1c 12,3%), com hipernatremia e insuficiência renal aguda. Um mês depois, em consulta de reavaliação nos Cuidados de Saúde Primários, encontrava-se assintomático e dentro do seu comportamento habitual, medicado com metformina 1000 mg id e sitagliptina 50 mg bid.
Comentário: Défice cognitivo pré-existente e género masculino são alguns dos fatores que mais frequentemente predispõem a delirium. No caso clínico citado, tanto a introdução de fármacos de novo como a descompensação da diabetes mellitus poderão ter contribuído para as alterações de comportamento verificadas. As especificidades do doente idoso, particularmente a pluripatologia e polipragmasia a que está sujeito, constituem frequentemente fatores de confundimento perante alterações do estado clínico.
Palavras-chave: demência, delirium, diabetes mellitus tipo 2, cuidados de saúde primários
ABSTRACT
Introduction: Delirium’s diagnosis may be complex due to its multiple etiologies and clinic presentations, occurring frequently due to organic disease’s decompensation. Knowing the main precipitant and predisposing factors is essential to achieve an early diagnosis, that provides an effective and fast approach and that minimizes its complications.
Case report: Male patient, 72 years old, with a medical history of type 2 diabetes controlled with non-pharmacological measures (HbA1c 6,3%), dementia and benign prostatic hyperplasia.
In March 2016 he starts to take darifenacin hydrobromide prescribed in the urology consultation for urinary urgency, which is suspended two months later due to behavioral changes and dry mouth. In the next week, because of an aggravation of his cognitive and behavioral status, the patient consults a neurologist which prescribes a food supplement. He’s then brought to his Primary Care Unit due to persistency of his complaints, pollakiuria, 12 kg weight loss, polyphagia and polydipsia (significant fruit and dishwashing detergent ingestion). He was disorientated and presented with a HI glycemia and ketonuria and proteinuria in the urine dipstick test. The patient was referred to the Emergency Room, where it was diagnosed an Hyperosmolar hyperglycemic state (HbA1c 12,3%), hypernatremia and acute renal failure. One month later, in the Primary Care reevaluation consultation, he was asymptomatic and within his normal behavior, medicated with metformin 1000 mg once a day and sitagliptin 50 mg twice-daily.
Comment: Pre-existing cognitive impairment and male gender are some of the factors that predispose more frequently to delirium. In this case report, the introduction of new drugs and the decompensated diabetes mellitus might have contributed to the observed behavioral alterations. Elderly’s specificities, particularly its pluripathology and poliypragmasia are frequently confounding factors when facing a change in the clinical condition.
Keywords: dementia, delirium, diabetes mellitus type 2, primary health care
Introdução
O delirium ou síndrome confusional aguda consiste numa alteração abrupta do estado mental, cujo diagnóstico é frequentemente complexo, dadas as suas múltiplas etiologias e formas de apresentação.1-3 Segundo o Diagnostic and Statistical Manual of Mental Disorders - Fifth Edition (DSM-5), estamos perante este diagnóstico quando um estado confusional cumpre os seguintes critérios:
• A: Distúrbio da atenção (redução da capacidade de dirigir, focar, sustentar ou desviar a atenção) e do nível da consciência (diminuição da perceção do ambiente);
• B: O distúrbio desenvolve-se num curto período de tempo (geralmente horas a dias), representa uma mudança da linha de base dos níveis de atenção e consciência, e tende a flutuar em severidade ao longo do dia;
• C: Distúrbio cognitivo adicional (défice de memória, desorientação, perturbação da linguagem, das capacidades visuoespaciais) ou da perceção;
• D: Os distúrbios dos critérios A e C não são melhor explicados por outro distúrbio neurocognitivo preexistente, estabelecido ou em evolução, nem ocorrem no contexto de uma redução severa do estado de consciência, tal como o coma;
• E: Há evidência, a partir da história clínica, exame físico ou laboratorial, que o distúrbio é consequência fisiológica direta de outra condição médica, intoxicação ou abstinência de uma substância (droga de abuso ou medicação), exposição a toxina, ou devido a múltiplas etiologias.4
Assim, trata-se de uma patologia frequentemente subdiagnosticada e subtratada, que condiciona um impacto significativo na morbimortalidade do idoso.1,3,5
O diagnóstico diferencial do delirium é amplo, estabelecendo-se principalmente com demência e distúrbios psicóticos e do humor, nomeadamente perturbações depressivas e da ansiedade.2,3,5,6 A sua etiologia é frequentemente multifatorial, surgindo muitas vezes no contexto de descompensação de doença orgânica.1-3
As autoras consideram pertinente a divulgação deste caso clínico, dado que conhecer os fatores precipitantes e predisponentes do delirium é fundamental para a realização de um diagnóstico precoce e de uma intervenção dirigida, que permita minimizar as suas complicações.2,6
Descrição do caso
Identificação
Trata-se de um utente caucasiano, com 72 anos de idade, natural e residente no concelho de Matosinhos. Apresenta seis anos de escolaridade, encontrando-se reformado da atividade comercial. É casado e pertence a uma família nuclear, inserida na fase VIII do Ciclo de Vida de Duvall e pertencente à Classe III da Classificação Socioeconómica de Graffar.
Antecedentes Pessoais
Por ordem cronológica, o utente apresenta os seguintes antecedentes patológicos:
• Em 2009, diagnosticado canal lombar estreito (corrigido cirurgicamente em 2014) e hipertrofia benigna da próstata (seguimento em consulta de urologia entre 2009 e 2011 por sintomas de LUTS refratários à terapêutica instituída, teve alta medicado com alfuzosina 10 mg). Em 2015 volta a ser referenciado à consulta, por novo agravamento da clínica.
• Em 2011, diagnosticado com excesso de peso (pela médica assistente) e défice cognitivo ligeiro (em consulta de neurologia nos Cuidados de Saúde Secundários) após iniciar dificuldades na nomeação de objetos e pessoas e queixas de alteração da memória recente (excluídas causas tratáveis de declínio cognitivo). As queixas agravaram-se após a cirurgia à coluna, em 2014 e em 2015 foi assumida uma provável demência de Alzheimer. Atualmente, o doente encontra-se medicado com escitalopram 10 mg (em contexto de sobreposição de perturbação da ansiedade, com melhoria parcial dos sintomas), após múltiplos ajustes terapêuticos, que incluíram a introdução de donepezilo e memantina, não tolerados por efeitos gastrointestinais. O utente apresenta ainda seguimento esporádico por diferentes neurologistas particulares.
• Em 2013, diagnosticada diabetes mellitus tipo 2 (DM2), que mantém controlada com medidas não farmacológicas (HbA1c de julho de 2015: 6,3%).
Trata-se de um indivíduo sedentário, sem hábitos tabágicos, etílicos ou de consumo de substâncias de abuso, prévios ou atuais.
À data do início da descrição do caso encontrava-se medicado com alfuzosina 10 mg e escitalopram 10 mg.
História da doença atual
23 de novembro de 2015 - Consulta de Urologia
O utente foi referenciado à consulta por quadro de imperiosidade miccional e incontinência urinária refratário à terapêutica médica instituída, com um ano de evolução. Apresentava jato de calibre razoável e contínuo, sem hesitação miccional associada e não tinha antecedentes prévios de infeção urinária.
O Antigénio Específico da Próstata (PSA) total mais recente (julho de 2015) era de 4,13 ng/mL, com uma relação PSA livre/PSA total de 17%. Realizou ecografia prostática, em agosto de 2015, que revelava uma glândula com 58 g, com proeminência na região central de características adenomatosas. Tinha ainda realizado urocultura e ecografia renovesical em outubro do mesmo ano, a primeira negativa e a segunda sem quaisquer alterações, nomeadamente ureterohidronefrose.
Ao exame objetivo apresentava abdómen globoso, sem massas ou organomegalias aparentes, indolor à palpação e sem sinais de irritação peritoneal. A região genital não apresentava quaisquer alterações. Ao toque retal apresentava próstata moderadamente aumentada, de superfície aparentemente lisa e regular mas de difícil abordagem, por defesa do doente.
Foi solicitado estudo urodinâmico e citologia miccional, sendo agendada nova consulta.
7 de março de 2016 - Consulta de Urologia
O estudo urodinâmico não foi realizado por contrações não inibidas repetidas com perda de todo o volume infundido (100 cc) na fase inicial do exame. A citologia miccional foi negativa para malignidade. O exame objetivo mantinha-se sobreponível ao da consulta anterior.
Foi solicitado novo estudo urodinâmico, suspensa a alfuzosina e introduzido bromidrato de darifenacina 7,5 mg, sendo agendada consulta de reavaliação para dois meses depois.
2 de maio de 2016 - Consulta de Urologia
Nesta consulta, a esposa do utente refere aumento da frequência miccional e início de xerostomia, que a própria associa à introdução do bromidrato de darifenacina. Refere ainda um agravamento cognitivo importante, apresentando períodos de desorientação e de comportamento inadequado, nas últimas duas semanas.
O estudo urodinâmico revelava fluxo insuficiente, de 70 cc, com resíduo por sonda vesical de 15 cc.
É retirado o bromidrato de darifenacina e reintroduzida a alfuzosina.
9 de maio de 2016 - Consulta de Neurologia particular
Apesar da suspensão do fármaco, o quadro cognitivo-comportamental continua a agravar, apresentando períodos de agitação e confusão noturna, pelo que a cuidadora recorre com o utente a uma consulta particular de neurologia, na qual é instituído suplemento alimentar de óleo de peixe concentrado rico em ácidos gordos ómega-3 (EPA e DHA).
19 de maio de 2016 - Consulta aberta na Unidade de Saúde
Por persistência das alterações previamente descritas, o utente é trazido pela esposa à consulta aberta. Apresentava polaquiúria, perda ponderal de 12 kg nos últimos três meses, polifagia, com consumo de cerca de 5 kg de fruta por dia, que a cuidadora tentava esconder e polidipsia, tendo iniciado nos últimos dias ingestão de detergente da louça. Ao exame objetivo apresentava-se corado e hidratado, apirético, orientado no self mas com desorientação temporo-espacial, mais marcada que o habitual. O exame neurológico sumário era normal e a auscultação cardiopulmonar não apresentava quaisquer alterações. O abdómen apresentava-se mole e depressível, indolor a palpação, sem massas ou organomegalias palpáveis e sem sinais de irritação peritoneal. Foi realizada pesquisa glicémica, que revelou valores Hi e tira-teste urinária, que apresentava cetonúria (50 mg/dL) e proteinúria (100 mg/dL). O utente foi referenciado ao Serviço de Urgência.
19 de maio de 2016 - Serviço de Urgência Hospitalar
É constatado Síndrome Hiperosmolar Hiperglicémico (pH 7,3, HCO3- 27,9 mmol/L, glicemia 766 mg/dL, osmolalidade 359), com hipernatrémia (Na+ 152 mEq/L) e lesão renal aguda pré-renal (creatinina 1,8 mg/dL). A sumária de urina apresentava como alterações densidade 1,036, glicose 1000 mg/dL e corpos cetónicos 5mg/dL, tendo sido excluída infeção do trato urinário/prostatite. O utente ficou internado para estabilização hidroeletrolítica, mantendo períodos de agitação, nos quais arrancava os cateteres para realização de fluidoterapia. Apresentava HbA1c de 12,3%. Teve alta dois dias depois, já sem alterações do ionograma e com função renal dentro do normal, medicado com metformina 1000 mg id e sitagliptina 50 mg 2 id, por relutância da cuidadora em iniciar insulinoterapia. O estado cognitivocomportamental melhorou, sendo agora sobreponível ao descrito previamente.
9 de junho de 2016 - Consulta Programada de Diabetes mellitus na Unidade de Saúde
O utente vem com a esposa à consulta programada de vigilância da DM2. Traz registos de automonitorização da glicemia, apresentando valores de glicemia em jejum entre 60-180 mg/dL e antes do jantar entre 176-280 mg/dL, com melhor controlo metabólico na última semana. Tinha iniciado caminhadas, que mantinha com regularidade desde o internamento. O comportamento tinha regressado ao seu habitual e negava poliúria, polidipsia ou polifagia.
Três meses após o internamento, o utente apresentava HbA1c de 7,8%, valor que diminuiu para 6,4% seis meses depois, tendo sido retirada a sitagliptina. Atualmente, encontra-se medicado com metformina 1000 mg id.
Comentário
O delirium corresponde a uma perturbação aguda ou subaguda da vigília, de curso flutuante, que se caracteriza por alterações do estado de consciência, défice de atenção, disfunção cognitiva global com alteração da memória, orientação, pensamento, linguagem e perceção, e sintomas neuropsiquiátricos, nomeadamente do comportamento psicomotor, estado afetivo, ciclo sono-vigília e sistema neurovegetativo.1-3,7 Constitui um problema de saúde pública frequente e grave, com prevalência entre 1 a 2% na comunidade, aumentando este valor para 14% nos indivíduos com mais de 85 anos.1,8 Assim, estima-se que a prevalência aumente significativamente nos próximos anos, devido ao envelhecimento da população.3 Nos Cuidados de Saúde Secundários estes valores são particularmente elevados, com estudos a revelar prevalências de cerca de 50% em doentes com idade superior a 65 anos,8 principalmente quando submetidos a cirurgia ortopédica, cardiotorácica, urológica e de correção de cataratas, e quando requerem admissão em Unidades de Cuidados Intensivos ou de tratamento oncológico.1,5,7
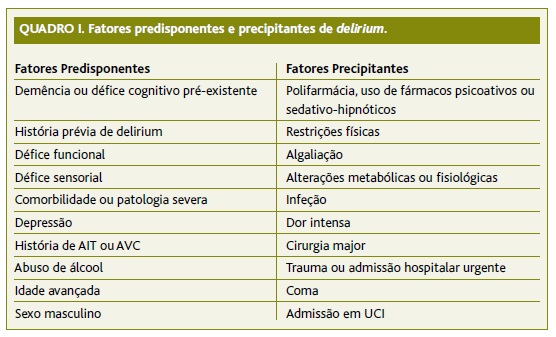
O delirium é frequentemente multifatorial, concorrendo vários fatores precipitantes, dos quais o mais importante é a iatrogenia medicamentosa, para a destabilização de um indivíduo muitas vezes já com uma reserva cognitiva e sensorial reduzida, quer por existência de défice cognitivo prévio, quer pela idade avançada.5,6,9 No Quadro I encontram-se alguns dos fatores que mais frequentemente predispõem e precipitam o delirium.1,2,5-7
A sua apresentação clínica, já de si complexa e variada é frequentemente agravada pela existência de outras patologias concomitantes, como a depressão e a demência. Deste modo, os sintomas de delirium são frequentemente atribuídos a patologias comórbidas, o que contribui para o seu subdiagnóstico.3
Apesar de ser frequentemente agudo e reversível, um episódio de delirium pode condicionar alterações cognitivas a longo prazo, aumentando o risco de desenvolvimento de demência.1,6 Qualquer delirium no idoso deve conduzir à investigação de um possível quadro demencial subjacente, já que os indivíduos com diagnóstico estabelecido de demência apresentam um declínio cognitivo e funcional mais rápido e uma maior mortalidade após um episódio.1 Por outro lado, episódios mais graves relacionam-se com maior risco de hospitalização, institucionalização e morte.1
Como já referido, esta síndrome condiciona um aumento importante da morbimortalidade, pelo que o seu reconhecimento precoce e a instituição de intervenções apropriadas reduzem substancialmente o prognóstico adverso do delirium.5 É necessária uma atitude diagnóstica rápida, metódica e racional, que identifique a síndrome clínica, mediante a anamnese e o exame objetivo e a etiologia subjacente, orientada pelos dados clínicos e confirmada mediante exames complementares de diagnóstico dirigidos. A história clínica deve focar-se na identificação da função cognitiva de base, hábitos medicamentosos, clínica sugestiva de infeção e presença de défices neurológicos focais.2,7
Uma vez que 30-40% dos casos são preveníveis,6 os profissionais de saúde deverão estar sensibilizados para a instituição de medidas preventivas, que incluem:
• Estimular a regularização do padrão sono-vigília;
• Implementar nutrição e hidratação adequadas;
• Evitar benzodiazepinas, anticolinérgicos e álcool;
• Promover a estimulação cognitiva e a mobilidade;
• Providenciar adaptação visual e auditiva, se existirem alterações sensoriais;
• Otimização de controlo da dor, se presente;
• Evitar restrição física;
• Intervenção ambiental para prevenção de quedas;
• Controlo do ruído e luminosidade sobretudo à noite;
• Evitar mudanças de quarto e do staff.1,5,7
Não detetar um episódio de delirium pode conduzir à requisição de exames complementares de diagnóstico desnecessários, atrasos no diagnóstico de doenças médicas subjacentes e altas hospitalares inapropriadas.3,5,10
O tratamento engloba duas componentes: o tratamento geral e sintomático e o tratamento etiológico, dirigido à correção dos fatores desencadeantes identificados, nomeadamente a evicção de potenciais fármacos lesivos. Para controlo da agitação devem ser instituídas, em primeira linha, medidas não farmacológicas. Como tratamento farmacológico, os antipsicóticos são os fármacos mais utilizados.2,5,7
O relato de caso citado diz respeito a um idoso do sexo masculino, com diagnóstico prévio de demência de Alzheimer e consequente limitação cognitiva, sendo que estes constituem alguns dos fatores de risco mais importantes para o desenvolvimento do delirium. Tanto a introdução de fármacos de novo como a descompensação da DM poderão ter contribuído para as alterações de comportamento verificadas. Assim, as autoras julgam ser pertinente relatar este caso, na medida em que traduz o desafio que o médico de família enfrenta diariamente na abordagem do doente idoso, cujas especificidades, nomeadamente a pluripatologia e polipragmasia a que está sujeito, constituem frequentemente fatores de confundimento perante uma alteração do estado clínico. Esta torna-se ainda mais complexa quando estamos perante indivíduos com alterações da reserva cognitiva, nos quais é difícil distinguir o declínio progressivo natural destas patologias, de possíveis intercorrências, como seja o delirium.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Fong TG et al. Delirium in elderly adults: diagnosis, prevention and treatment, Nat. Ver. Neurol. 2009; 5: 210-220. [ Links ]
2. Martinéz TJ et Sereno GB. Guía diagnóstica y terapêutica del síndrome confusional agudo. Rev Clin Esp. 2002; 202(5):280-8.
3. Firmino H, Simões M, Cerejeira J. Saúde mental das pessoas mais velhas. 2016; 1ª Edição. Lidel. Lisboa.
4. Diagnostic and Statistical Manual of Mental Disorders, Fifth Edition. 2013. American Psychiatric Association;
5. Flaherty JH. The Evaluation and management of delirium Among Older Persons. Med Clin N Am. 2011; 555-577.
6. Fong TG et al. The interface between delirium and dementia in older adults. Lancet Neurol. 2015; 14823-32. [ Links ]
7. Burns A et al. Delirium. J Neurol Neurosurg Psychatry. 2004; 75: 362-367. [ Links ]
8. Inouye SK. Delirium in older persons. N Engl J Med. 2006; 354:1157-65. [ Links ]
9. Inouye SK, Westendorp RG, Saczynski JS. Delirium in elderly people. Lancet. 2014; 383: 911-22. [ Links ]
10. Han J, Schnelle S, Ely E. The Relationship Between a Chief Complaint of “Altered Mental Status” and Delirium in Older Emergency Department Patients. Acad Emerg Med. 2014; 21(8): 937-940. [ Links ]
Endereço para correspondência | Dirección para correspondencia | Correspondence
Sara Cunha
E-mail: samicunha@gmail.com
Conflito de interesses
Os autores declaram não ter quaisquer conflitos de interesse.
Recebido em 16-04-2017
Aceite para publicação em 30-10-2019