Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Portuguesa de Medicina Geral e Familiar
versão impressa ISSN 2182-5173
Rev Port Med Geral Fam vol.33 no.3 Lisboa jul. 2017
REVISÕES
Quais os benefícios para o doente da associação de metformina com dapagliflozina comparativamente a outros antidiabéticos orais? Uma revisão baseada na evidência
Combined metformin and dapagliflozin therapy in diabetes: an evidence based review
Susana Rebelo,1 Ana Couto,2 Joana d’Orey Leça,3 Sofia Velho Rua,4 Paula Ferreira,5 João Fonseca,6 Rute Teixeira7
1. Médica Interna de Medicina Geral e Familiar. USF S. Miguel-o-Anjo, ACeS do Ave Famalicão
2. Médica Assistente de Medicina Geral e Familiar. USF S. Miguel-o-Anjo, ACeS do Ave Famalicão
3. Médica Interna de Medicina Geral e Familiar. USF Terras do Ave, ACeS do Ave Famalicão
4. Médica Interna de Medicina Geral e Familiar. USF Ribeirão, ACeS do Ave Famalicão
5. Médica Assistente de Medicina Geral e Familiar. USF S. Lourenço, ACeS do Cávado I - Braga
6. Médico Interno de Medicina Geral e Familiar. USF Nova Mateus, ACeS Marão e Douro Norte
7. Consultora de Medicina Geral e Familiar. USF Serzedelo, ACeS do Alto Ave
Endereço para correspondência | Dirección para correspondencia | Correspondence
RESUMO
Objetivo: Comparar os efeitos da associação de dapagliflozina à metformina relativamente a outros antidiabéticos orais, em doentes com controlo inadequado com metformina em monoterapia.
Fontes de dados: Base de dados MEDLINE e sítios eletrónicos de medicina baseada na evidência.
Métodos de revisão: Pesquisa de estudos publicados entre janeiro de 2007 e março de 2017, em português, inglês e espanhol, utilizando os termos MeSH dapagliflozin; diabetes mellitus, type 2 e metformin. Para avaliação da qualidade dos estudos e força de recomendação foi utilizada a escala Strength of Recommendation Taxonomy, da American Family Physician (SORT).
Resultados: Da pesquisa obtiveram-se 59 artigos, dos quais oito preencheram os critérios de inclusão: uma revisão sistemática, uma meta-análise, cinco ensaios clínicos e uma norma de orientação clínica. Pela análise destes estudos observou-se que a associação de dapagliflozina é eficaz na redução da hemoglobina glicada e do peso corporal, comparativamente a outras classes de antidiabéticos orais, sem aumento do risco de desenvolvimento de hipoglicemia. Os efeitos secundários mais frequentemente descritos, com a utilização deste fármaco, foram o aumento da prevalência de infeções do trato urinário e do trato genital, principalmente em mulheres. A dapagliflozina parece ter um efeito neutro em temos de morbimortalidade cardiovascular. Não está ainda clarificada a relação da sua utilização com o aumento do risco de desenvolvimento de cancro.
Conclusões: Não foram encontrados dados suficientes que permitam afirmar que a associação de dapagliflozina à metformina seja superior à associação de metformina com as restantes classes de antidiabéticos orais existentes no mercado em termos de benefícios para o doente (SORT C). São necessários mais estudos que permitam avaliar a longo prazo os efeitos da dapagliflozina em termos de eficácia, segurança e morbimortalidade, assim como a manutenção dos resultados obtidos com esta associação de fármacos.
Palavras-chave: Dapagliflozina; Metformina; Diabetes mellitus tipo 2.
ABSTRACT
Objectives: To compare the effect of the combination of metformin and dapagliflozin compared with metformin and other oral anti-diabetics as an add-on therapy in patients inadequately controlled with metformin alone.
Data sources: MEDLINE and other evidence-based medicine databases
Review methods: A review was made of meta-analyses, systematic reviews, randomized controlled clinical trials and clinical guidelines, published between January 2007 and March 2017, in Portuguese, English and Spanish, using the MeSH terms ‘dapagliflozin’, ‘diabetes mellitus type 2’, and ‘metformin’. The American Family Physician Strength of Recommendation Taxonomy (SORT) was used to establish the quality of the studies and to define the strength of recommendations.
Results: There were 59 articles found. Eight met the inclusion criteria. These included one meta-analysis, one systematic review, five randomized controlled clinical trials, and one clinical guideline. There is evidence that dual therapy with metformin and dapagliflozin is effective in reducing glycosylated haemoglobin and body weight, when compared to other oral anti-diabetics, without increasing the risk of hypoglycemic episodes. The most frequent adverse effects related to this drug were urinary tract and genital infections, especially in women (SORT C). Dapagliflozin seems to be neutral regarding cardiovascular risk and its association with cancer is yet to be clarified.
Conclusions: There was not enough evidence to support the claim that dapagliflozin combined with metformin is more effective or better for the patient when compared to other oral anti-diabetics (SORT C). Given these limitations, we conclude that more controlled studies are required to determine the effects of dapagliflozin in terms of efficacy, safety, morbidity and mortality, as well as the maintenance of the results with this combination of drugs.
Keywords: Dapagliflozin; Metformin; Diabetes mellitus type 2.
Introdução
Segundo dados do Observatório Nacional da Diabetes, em 2015 a prevalência estimada da diabetes mellitus (DM) na população portuguesa com idades compreendidas entre os 20 e os 79 anos foi de 13,3%. Este valor corresponde a mais de um milhão de portugueses nesta faixa etária com DM,1 sendo Portugal um dos países da União Europeia com prevalência mais elevada desta patologia.2
A diabetes mellitus tipo 2 (DM 2) é uma doença crónica que se desenvolve quando a secreção de insulina pelas células β do pâncreas é insuficiente para compensar a resistência à insulina.3
O objetivo primário na gestão desta doença é a redução do risco das complicações micro e macrovasculares através da manutenção do controlo glicémico. Apesar da grande variedade de tratamentos disponíveis, uma proporção substancial de doentes não alcança este controlo, com consequente aumento do risco de complicações.3-4
A metformina é recomendada como terapêutica inicial pela sua eficácia no controlo da glicemia, neutralidade no peso, baixo risco de hipoglicemia, boa tolerância e custo relativamente baixo.4-5
No entanto, devido à natureza progressiva da doença, existe muitas vezes a necessidade de associar um fármaco de segunda linha. A Direção-Geral da Saúde (DGS) recomenda preferencialmente a associação de uma sulfonilureia nos doentes inadequadamente controlados com metformina em monoterapia.5
As recomendações conjuntas da Associação Americana de Diabetes e da Associação Europeia para o Estudo da Diabetes4 referem não ser possível criar recomendações verdadeiramente consensuais sobre as opções de tratamento de segunda linha devido à falta de evidência científica de estudos comparativos que demonstrem, de forma clara, a eficácia de um antidiabético oral (ADO) em detrimento de outro e à necessidade de individualização terapêutica.
Recentemente foi introduzida no mercado uma nova classe terapêutica, os inibidores do co-transportador de sódio e glicose tipo 2 (SGLT2). O mecanismo de ação destes fármacos consiste na inibição da reabsorção de glicose no tubo contornado proximal, resultando numa glicosúria de cerca de 60-80g/dia.6-7 Estes agentes promovem uma redução da hemoglobina glicada (HbA1c) entre os 0,5%-1,0% em relação ao placebo.8 Em Portugal existem em comercialização dois inibidores do SGLT2: a dapagliflozina e, mais recentemente, a empagliflozina.
Em junho de 2015, os profissionais de saúde receberam um comunicado dos laboratórios que comercializam os inibidores do SGLT2 que alertava para o aumento do risco de cetoacidose diabética com estes fármacos. Alguns dos casos notificados foram graves e representaram risco de vida. Algumas vezes a apre-sentação foi atípica, tendo-se apenas observado um aumento moderado dos níveis glicémicos.9 Em fevereiro de 2016, o INFARMED emitiu uma circular relativamente a este assunto, informando que o Comité de Avaliação do Risco em Farmacovigilância (PRAC) concluiu que os benefícios dos inibidores SGLT2 continuam a ser superiores aos seus riscos; recomendando, no entanto, a suspensão temporária do tratamento em doentes hospitalizados para a realização de grandes cirurgias ou em pacientes com patologias concomitantes graves.10
O objetivo primário deste estudo consiste em verificar os efeitos da associação de dapagliflozina à metformina, comparativamente com as restantes classes de antidiabéticos orais de segunda linha, em doentes inadequadamente controlados com metformina em monoterapia.
Métodos
Foi efetuada uma pesquisa de meta-análises (MA), revisões sistemáticas (RS), ensaios clínicos controlados e aleatorizados (ECA) e normas de orientação clínica (NOC) nas bases de dados MEDLINE, Guidelines Finder, National Guideline Clearinghouse (NICE), Canadian Medical Association Infobase, Canadian Task Force on Preventive Health, US Preventive Services Task Force, The Cochrane Library, DARE, Bandolier, TRIP, Índex das Revistas Médicas Portuguesas e publicações da Organização Mundial da Saúde. Utilizaram-se os termos MeSH: dapagliflozin; diabetes mellitus type 2; metformin. Foram selecionados os artigos publicados entre 1 de janeiro de 2007 e 31 de março de 2017 em inglês, espanhol e português.
Foram critérios de inclusão:
• População: indivíduos com idade superior a 18 anos, diagnóstico de DM 2 e controlo inadequado com metformina em monoterapia.
• Intervenção: associação de dapagliflozina à metformina.
• Comparação: dapagliflozina vs. outros antidiabéticos orais (sulfonilureias, glitazonas, inibidores da dipeptidil peptidase-4 (iDPP-4), agonistas do peptídeo-1 semelhante ao glucagon (GLP-1)) ou placebo.
• Outcomes: efeitos na HbA1c e peso corporal, risco de hipoglicemia, outros efeitos adversos, morbimortalidade.
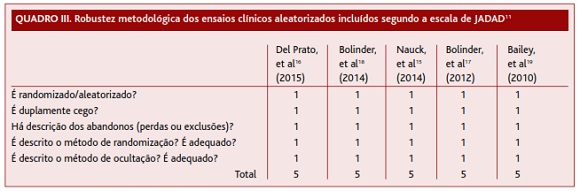
A robustez metodológica dos ensaios clínicos incluídos foi avaliada utilizando a escala de Jadad.11 A qualidade dos estudos e a força de recomendação foram avaliadas utilizando a escala de Strength of Recommendation Taxonomy (SORT), da American Family Physician.12
Resultados
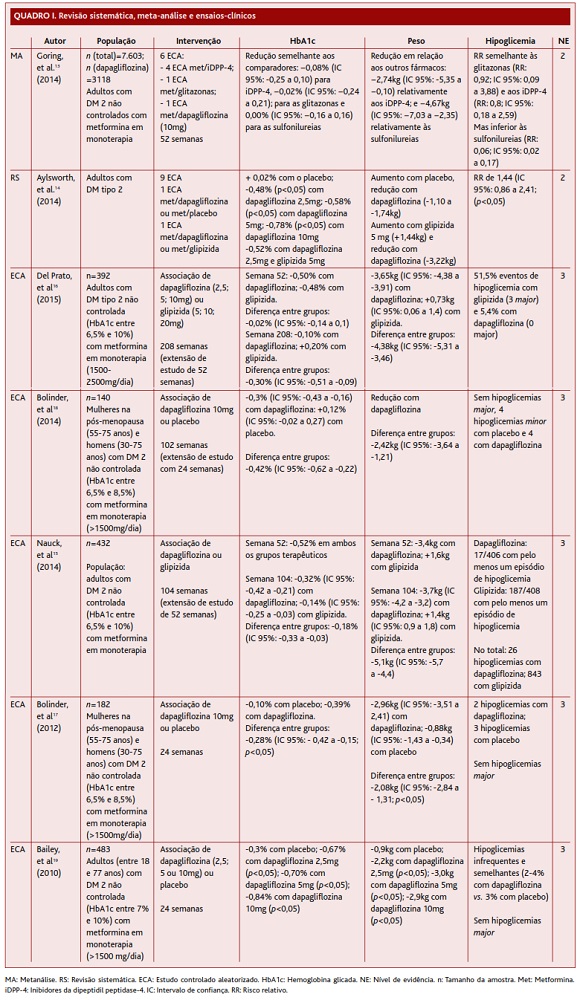
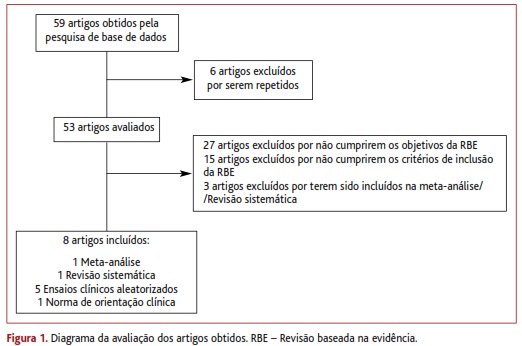
Da pesquisa realizada obtiveram-se 59 artigos. Destes, oito preencheram os critérios de inclusão: uma meta-análise, uma revisão sistemática, cinco ensaios clínicos aleatorizados (Quadro I) e uma norma de orientação clínica (Quadro II). Os restantes foram excluídos por divergirem dos objetivos do trabalho, por não cumprirem os critérios de inclusão ou por serem repetidos. Também foram excluídos os ensaios clínicos controlados e aleatorizados incluídos nas meta-análises e revisões sistemáticas (Figura 1)
De forma a facilitar a interpretação optou-se por analisar os resultados obtidos separadamente para cada um dos objetivos desta revisão: 1) efeito na HbA1c; 2) efeito no peso corporal; 3) risco de hipoglicemia; 4) outros efeitos adversos; 6) morbimortalidade.
1) Efeito na hemoglobina glicada
A meta-análise de Goring e colaboradores13 concluiu que, após 52 semanas, a dapagliflozina, na dose de 10mg, tem um efeito relativo na redução da HbA1c semelhante aos inibidores da DPP-4, às glitazonas e às sulfonilureias. Os estudos incluídos nesta me-ta-análise apresentavam heterogeneidade relativamente aos critérios de inclusão, tendo por isso sido atribuído um nível de evidência (NE) 2.
A revisão sistemática de Aylsworth e colaboradores14 verificou que a associação de dapagliflozina reduz a HbA1c em -0,78% (p<0,05) na dose de 10mg, comparativamente com um aumento de 0,02% com placebo. Verificou-se também que a dapagliflozina na dose de 2,5mg não é inferior à glipizida na dose de 5mg. Os estudos incluídos nesta revisão sistemática apresentam heterogeneidade clínica e estatística, pelo que lhe foi atribuído um NE 2.
Relativamente aos ECA, dois deles compararam a associação de dapagliflozina/metformina com glipizida/metformina15-16 e três compararam a associação de dapagliflozina/metformina com placebo/metformina.17-19
O ECA de Del Prato e colaboradores16 comparou a associação de dapagliflozina vs. glipizida. Verificaram-se reduções semelhantes na HbA1c até à semana 52. Contudo, na semana 104 houve uma atenuação na redução da HbA1c em ambos os grupos, com consequente aumento gradual da HbA1c. Este efeito foi menor com a dapagliflozina, que na semana 208 se associou a ligeira redução da HbA1c, enquanto a glipizida se associou a um aumento. A glipizida associou-se também a maior probabilidade de descontinuação por falta de controlo terapêutico (45,4% vs. 39%). Apesar de este estudo ter uma boa robustez metodológica (Quadro III), o outcome primário do estudo é orientado para a doença, pelo que foi atribuído um NE 3.
O ensaio clínico de não inferioridade de Nauck e colaboradores15 revelou que a dapagliflozina não é inferior à glipizida na redução da HbA1c. Observou-se, na semana 52, uma redução de -0,52% em ambos os grupos terapêuticos. Esta redução foi mais sustentada no grupo tratado com dapagliflozina até à semana 104, resultando numa diferença entre grupos de -0,18%. Apesar de este ensaio clínico ter uma boa robustez metodológica foi classificado com um NE 3 por ser orientado para a doença.
O ECA realizado por Bolinder e colaboradores18, no qual foi comparada a administração de dapagliflozina ou placebo, demonstrou uma redução da HbA1c na semana 102 no grupo tratado com dapagliflozina comparativamente com um aumento no grupo placebo. A probabilidade de ser necessária terapêutica de resgate ou haver descontinuação, por não se atingir o alvo terapêutico, foi menor no grupo tratado com dapagliflozina comparativamente ao grupo tratado com placebo. Apesar de ser um estudo de boa qualidade, os outcomes foram orientados para a doença, pelo que foi classificado com NE 3.
O ECA de Bailey e colaboradores19 comparou a associação de dapagliflozina vs. placebo durante 24 semanas. Verificaram-se reduções da HbA1c estatisticamente significativas nos grupos tratados com dapagliflozina, com uma redução média de -0,84% na dose de 10mg (p<0,05) em comparação com -0,3% no grupo placebo. Adicionalmente, mais doentes nos grupos sob dapagliflozina atingiram resposta terapêutica com HbA1c <7,0% vs. o grupo placebo. Pelo facto de ser um estudo primariamente orientado para a doença, o NE atribuído foi de 3.
Em 2013, a NICE publicou uma norma de orientação clínica20 (Quadro II) que recomenda a administração de dapagliflozina em combinação com metformina apenas se houver contraindicação ou intolerância ao tratamento com sulfonilureias ou se o doente apresentar um risco elevado para o desenvolvimento de hipoglicemia. Dado tratar-se de uma norma desenhada com base na opinião de peritos, o NE atribuído foi de 3.
2) Efeito no peso corporal
Na meta-análise de Goring e colaboradores,13 a alteração média do peso observada com a dapagliflozina foi significativa quando comparada com os outros grupos terapêuticos: −2,74kg relativamente aos inibidores da DPP-4 e −4,67kg relativamente às sulfonilureias. Esta análise não foi realizada para as glitazonas por falta de dados.
Na revisão sistemática de Aysworth e colaboradores14 constatou-se uma redução do peso nos doentes tratados com dapagliflozina (-3,22kg), contrariamente a um aumento registado no grupo tratado com glipizida (1,44kg). Adicionalmente, quando comparado com placebo, a dapagliflozina associou-se a uma redução do peso e o placebo a um aumento.
Relativamente aos ECA que compararam a dapagliflozina com a glipizida, verificou-se em ambos uma redução do peso nos grupos tratados com dapagliflozina comparativamente a um aumento com glipizida. No estudo de Del Prato e colaboradores16 verificou-se que, após quatro anos, os doentes tratados com dapagliflozina tinham em média -3,65kg e os doentes tratados com sulfonilureia tinham um aumento de 0,73kg (NE 3). Igualmente, o estudo de Nauck e colaboradores15 mostrou que, após dois anos, o grupo tratado com dapagliflozina teve uma redução do peso média de -3,7kg e o grupo tratado com glipizida um aumento de 1,4kg.
O mesmo se verificou quando se comparou a dapagliflozina com placebo. No estudo de Bolinder e colaboradores,17 após 24 semanas de tratamento, verificou-se uma diferença entre grupos de -2,08kg. Na continuação deste estudo18 verificou-se que a redução observada no peso era maior nas primeiras semanas de tratamento, seguindo-se um declínio mais gradual ao longo do tempo, resultando numa diferença em relação ao placebo, na semana 102, de -2,42kg.
Bailey e colaboradores19 constataram uma redução de -0,9kg no grupo placebo e -2,9kg no grupo tratado com dapagliflozina 10mg (p<0,05).
3) Risco de hipoglicemia
Apesar da definição de hipoglicemia não ser consensual em todos os estudos, na maioria deles um episódio de hipoglicemia major foi definido como um evento sintomático com necessidade de intervenção externa devido a alteração grave do comportamento ou da consciência, com glicemia plasmática <54mg/dl e recuperação após administração de glicose ou glucagon. Hipoglicemia minor foi definida como um episódio sintomático, com glicemia plasmática <63mg/dl, sem necessidade de intervenção por terceiro, ou um episódio assintomático com glicemia <63mg/dl que não se qualifica como episódio major.
Na meta-análise de Goring e colaboradores13 constatou-se que o risco relativo (RR) de hipoglicemia com a dapagliflozina é semelhante ao observado com as glitazonas e com os iDPP-4, mas inferior ao observado com as sulfonilureias.
Na revisão sistemática de Aylsworth e colaboradores14 verificou-se que o risco relativo de hipoglicemia com a dapagliflozina é relativamente baixo.
Relativamente aos estudos controlados e aleatorizados observou-se um menor número de hipoglicemias nos doentes tratados com dapagliflozina em comparação com a glipizida. Del Prato e colaboradores16 contabilizaram três episódios de hipoglicemia major no grupo tratado com glipizida em comparação com nenhum episódio no grupo tratado com a dapagliflozina. Ao longo dos quatro anos do estudo observaram-se 22 eventos sugestivos de hipoglicemia no grupo tratado com dapagliflozina e 210 no grupo tratado com glipizida.
De igual forma, Nauck ecolaboradores15 demonstraram que a percentagem de doentes com pelo menos um episódio de hipoglicemia, durante os dois anos de seguimento, foi dez vezes menor no grupo sob dapagliflozina relativamente ao grupo tratado com glipizida, com a maioria dos episódios a ocorrer nas primeiras 18 semanas de tratamento. No total observaram-se 26 eventos sugestivos de hipoglicemia nos doentes tratados com dapagliflozina e 843 nos doentes tratados com glipizida.
Relativamente aos estudos originais que comparavam a administração de dapagliflozina com placebo,15-17 não houve em nenhum dos grupos terapêuticos episódios de hipoglicemia major. Os episódios de hipoglicemia minor foram pouco frequentes e em número semelhante em ambos os grupos terapêuticos (Quadro I).
4) Outros efeitos adversos
A revisão sistemática de Aylsworth e colaboradores14 identificou como efeitos secundários mais comuns as nasofaringites, as infeções do trato genital (ITG) e as infeções do trato urinário (ITU).
No estudo clínico de Del Prato e colaboradores16 verificou-se que a proporção de doentes com pelo menos um efeito adverso foi semelhante para ambos os grupos terapêuticos (87,7% para a dapagliflozina e 87% para a glipizida). A presença de sintomas sugestivos de ITU e ITG foram mais vezes reportados no grupo tratado com dapagliflozina. Estes sintomas foram predominantemente descritos por doentes do sexo feminino. Este estudo refere também a redução da clearance de creatinina mais frequente no grupo tratado com dapagliflozina. Observou-se também uma taxa de descontinuação, secundária a eventos adversos, superior nos doentes tratados com dapagliflozina, sendo a diferença entre grupos explicada por mais episódios de diminuição da clearance da creatinina. Apesar disto, durante o tempo de seguimento não houve alteração da taxa de filtração glomerular estimada no grupo tratado com dapagliflozina.
Nauck e colaboradores15 constataram um número semelhante de efeitos adversos entre ambos os grupos terapêuticos. Contudo, verificou-se um número superior de eventos sugestivos de ITG no grupo tratado com dapagliflozina. Estes eventos foram mais comuns nas mulheres e em 82,4% dos casos houve resposta com o tratamento convencional. De igual forma, os eventos sugestivos de ITU foram mais frequentes nos doentes com dapagliflozina. Estes sintomas foram mais comuns no sexo feminino, tendo a maioria respondido à terapêutica convencional (89,7%). Apesar disto, não houve nenhum episódio de pielonefrite nos doentes sob dapagliflozina, enquanto nos doentes sob glipizida foram reportados três episódios. O número de eventos de insuficiência renal foi superior nos doentes sob glipizida. Esta diferença deveu-se a um aumento da clearance de creatinina nos doentes deste grupo. Não houve, contudo, repercussão na taxa de filtração glomerular estimada.
Bolinder e colaboradoresl18 descreveram uma proporção semelhante de doentes com pelo menos um efeito adverso; contudo, documentou-se um maior número de casos de descontinuação terapêutica no grupo sob dapagliflozina. Tal como nos estudos anteriores, verificou-se um aumento na clearance de creatinina calculada, mas sem repercussões na creatinina sérica ou taxa de filtração glomerular.
Por último, Bailey e colaboradores19 descreveram sintomas sugestivos de ITU semelhantes entre os grupos terapêuticos, mas um número superior de eventos sugestivos de ITG nos doentes sob dapagliflozina. Estes eventos foram autolimitados e responderam ao tratamento convencional.
5) Morbimortalidade
No estudo de Nauck e colaboradores,15 que decorreu ao longo de dois anos, foram descritos seis efeitos adversos graves nos doentes tratados com dapagliflozina (arritmia ventricular complexa, enfarte agudo do miocárdio, redução da clearance de creatinina, dor epigástrica, embolismo pulmonar e agravamento de doença arterial coronária) em comparação com sete nos doentes sob glipizida (três casos de hipoglicemia major e pielonefrite; um caso de oclusão da artéria coronária, aneurisma da aorta e litíase vesicular). Segundo Bailey e colaboradores,19 durante as 24 semanas de estudo o número de efeitos secundários graves foi semelhante entre todos os grupos terapêuticos (dapagliflozina e placebo).
Na revisão sistemática de Aylsworth e colaboradores14 não foi encontrada associação entre o uso de dapagliflozina e o aumento do risco cardiovascular. Não foram descritos eventos cardiovasculares durante os quatro anos de seguimento do estudo realizado por Del Prato e colaboradores.16
Relativamente à patologia neoplásica, na revisão sistemática de Aylsworth e colaboradores14 verificou-se um risco superior de neoplasias da bexiga e da mama no grupo tratado com dapagliflozina. O estudo de Nauck e colaboradores15 documentou sete casos de neoplasias nos doentes tratados com dapagliflozina (três da próstata, duas do pâncreas, uma da mama e uma gástrica) em comparação com três casos nos doentes sob glipizida (próstata, pele e pulmão). Bolinder e colaboradores18 verificaram um caso de neoplasia da mama num doente tratado com dapagliflozina.
Por último, no que diz respeito à mortalidade, no ECA de Bolinder e colaboradores18 foi descrita uma morte no grupo com dapagliflozina devido a uma hemorragia digestiva alta. Este doente apresentava, como antecedentes pessoais, varizes esofágicas e encontrava-se internado por pneumonia. Bailey e colaboradores19 não descreveram nenhuma morte em qualquer grupo terapêutico. Já Nauck e colaboradores15 documentaram quatro mortes no grupo tratado com glipizida (enfarte mesentérico, morte súbita, enfarte agudo do miocárdio e acidente de viação) em comparação com nenhuma morte no grupo com dapagliflozina.
Conclusão
A dapagliflozina mostrou-se eficaz na redução da HbA1c (SORT C), mais evidente nas primeiras semanas de tratamento, seguindo-se um período de atenuação do efeito que parece ser menor quando comparada com a glipizida. O estudo com maior tempo de seguimento incluído nesta revisão decorreu durante quatro anos. No final do estudo, a redução da HbA1c foi de apenas 0,1%, facto que poderá ser explicado pela história natural da DM 2 ou pela perda de efeito terapêutico da dapagliflozina.
A dapagliflozina reduz o peso corporal (SORT C) de forma mais intensa nas primeiras semanas de tratamento, seguindo-se um declínio gradual ao longo do tempo, sem nunca atingir o ponto de plateau.
Relativamente ao risco relativo de hipoglicemia com dapagliflozina, este é menor que o observado com as sulfonilureias e semelhante ao dos inibidores da DPP-4, às glitazonas e ao placebo (SORT C). Não foram reportados episódios de hipoglicemia major com a dapagliflozina em nenhum dos estudos incluídos.
No que concerne aos efeitos adversos, os estudos incluídos referem um número semelhante de efeitos adversos nos diferentes grupos terapêuticos. No entanto, parece ser universal o aumento do risco de ITG e ITU durante o tratamento com dapagliflozina (SORT C). Estas infeções são mais comuns em doentes do sexo feminino e na maioria dos casos responderam ao tratamento convencional. Parece também haver uma associação com a redução da clearance de creatinina, sem qualquer efeito na taxa de filtração glomerular.
Quanto aos efeitos adversos graves, com impacto na morbilidade do doente, a maioria dos estudos aponta um número semelhante de efeitos adversos graves (SORT C), mas apenas dois estudos especificam quais. Apesar de Nauck e colaboradores15 descreverem efeitos adversos graves semelhantes entre os dois grupos terapêuticos, a gravidade dos mesmos poderá não ser equivalente, uma vez que os efeitos adversos descritos para os doentes com glipizida têm maior probabilidade de ser revertidos.
Alguns estudos incluídos nesta revisão observaram uma maior frequência de neoplasia nos doentes tratados com dapagliflozina (principalmente próstata, pâncreas e mama), não sendo, no entanto, possível atribuir um aumento do risco de neoplasia com a utilização deste fármaco.
A dapagliflozina parece ser neutra em termos de efeitos cardiovasculares e de mortalidade; no entanto, o curto tempo de seguimento dos estudos publicados (o mais longo com duração de quatro anos) não permite analisar com segurança o efeito do fármaco na morbimortalidade cardiovascular.
Apesar do comunicado recebido pelos profissionais de saúde9 e da circular informativa10 emitida pelo INFARMED, nenhum dos estudos incluídos nesta revisão reporta casos de cetoacidose diabética. Este facto poderá ser explicado pela escolha da população dos estudos, que eram frequentemente doentes sem antecedentes patológicos de relevo, como doença renal crónica, insuficiência hepática, eventos cardiovasculares prévios, entre outros.
A presente revisão apresenta várias limitações, a primeira das quais está relacionada com o facto de que, em três dos ECA, o grupo controlo foi tratado com placebo e nos outros dois com glipizida. Contudo, de todas as sulfonilureias, a gliclazida é a que apresenta melhor perfil de segurança, nomeadamente no que diz respeito ao risco de hipoglicemia.21-23 Além disto, seria pertinente que se desenvolvessem estudos que comparassem a dapagliflozina com os inibidores da DPP-4, uma vez que estes apresentam um efeito neutro no peso e menor risco de hipoglicemia que as sulfonilureias.
Outra limitação envolve o curto tempo de seguimento dos doentes. Desta forma, são necessários estudos mais prolongados no tempo para verificar se o efeito na redução da HbA1c e do peso se mantém, se existe efetivamente um maior risco para o desenvolvimento de neoplasias e para avaliar o impacto na morbimortalidade.
Por último, seria relevante o desenvolvimento de mais estudos independentes sobre os efeitos deste fármaco, uma vez que o único estudo incluído nesta revisão que cumpria este requisito foi a revisão sistemática.14
Assim, face ao exposto, é possível afirmar que a dapagliflozina não parece ser inferior às outras classes de ADO em termos de eficácia. Porém, não existem dados suficientes que permitam afirmar que a associação de dapagliflozina em doentes com controlo inadequado com metformina seja superior, em termos de benefícios para o doente, às restantes classes de ADO existentes no mercado (SORT C). São, portanto, necessários mais estudos independentes que permitam avaliar os efeitos da dapagliflozina em termos de eficácia, segurança e morbimortalidade, assim como a manutenção dos resultados obtidos com esta associação de fármacos por períodos de tempo mais alargados.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Observatório Nacional da Diabetes. Diabetes: factos e números, o ano de 2015 (Internet). Lisboa: Sociedade Portuguesa de Diabetologia; 2016. ISBN 9789899666320. Available from: https://www.sns.gov.pt/wp-content/uploads/2017/03/OND-2017_Anexo2.pdf [ Links ]
2. Organisation for Economic Co-operation and Development. Health at a glance: Europe 2016 (Internet). Paris: OECD; 2016. ISBN 9789264265646. Available from: http://www.oecd.org/health/health-at-a-glance-europe-23056088.htm [ Links ]
3. Cavaghan MK, Ehrmann DA, Polonsky KS. Interactions between insulin resistance and insulin secretion in the development of glucose intolerance. J Clin Invest. 2000;106(3):329-33. [ Links ]
4. Inzucchi SE, Bergenstal RM, Buse JB, Diamant M, Ferrannini E, Nauck M, et al. Management of hyperglycemia in type 2 diabetes: a patient-centered approach: position statement of the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetes Care. 2012;35(6):1364-79. [ Links ]
5. Direção-Geral da Saúde. Abordagem terapêutica farmacológica na diabetes mellitus tipo 2 no adulto: norma da DGS nº 052/2011, de 27/04/2015. Lisboa: DGS; 2015. [ Links ]
6. Ferrannini E, Solini A. SGLT2 inhibition in diabetes mellitus: rationale and clinical prospects. Nat Rev Endocrinol. 2012;8(8):495-502. [ Links ]
7. Tahrani AA, Barnett AH, Bailey CJ. SGLT inhibitors in management of diabetes. Lancet Diabetes Endocrinol. 2013;1(2):140-51. [ Links ]
8. Vasilakou D, Karagiannis T, Athanasiadou E, Mainou M, Liakos A, Bekiari E, et al. Sodium-glucose cotransporter-2 inhibitors for type 2 diabetes: a systematic review and meta-analysis. Ann Intern Med. 2013;159(4):262-74. [ Links ]
9. AstraZeneca, Boehringer Ingelheim, Janssen Cilag. Risco de cetoacidose diabética em doentes em tratamento com inibidores do SGLT2: comunicação dirigida aos profissionais de saúde, 09/07/2015 (Internet). Lisboa: INFARMED; 2015. Available from: http://www.infarmed.pt/documents/15786/1411093/Inibidore_SGLT2_versaofinal_julho2015.pdf [ Links ]
10. INFARMED. Inibidores SGLT2 - Recomendações para minimizar o risco de cetoacidose diabética: circular informativa nº 020/CD/10020200, de 16/02/2016 (Internet). Lisboa: INFARMED; 2016. Available from: http://www.aenfermagemeasleis.pt/2016/02/16/circular-infarmed-inibidores-sglt2-recomendacoes-para-minimizar-o-risco-de-cetoacidose-diabetica/
11. Jadad AR, Moore RA, Carroll D, Jenkinson C, Reynolds DJ, Gavaghan DJ, et al. Assessing the quality of reports of randomized clinical trials: is blinding necessary? Control Clin Trials. 1996;17(1):1-12. [ Links ]
12. Ebell MH, Siwek J, Weiss BD, Woolf SH, Susman J, Ewingman B, et al. Strength of Recommendation Taxonomy (SORT): a patient-centered approach to grading evidence in the medical literature. Am Fam Physician. 2004;69(3):548-56. [ Links ]
13. Goring S, Hawkins N, Wygant G, Roudaut M, Townsend R, Wood I, et al. Dapagliflozin compared with other oral anti-diabetes treatments when added to metformin monotherapy: a systematic review and network meta-analysis. Diabetes Obes Metab. 2014;16(5):433-42. [ Links ]
14. Aylsworth A, Dean Z, VanNorman C, Nkemdirim Okere A. Dapagliflozin for the treatment of type 2 diabetes mellitus. Ann Pharmacother. 2014;48(9):1202-8. [ Links ]
15. Nauck MA, Del Prato S, Durán-García S, Rohwedder K, Langkilde AM, Sugg J, et al. Durability of glycaemic efficacy over 2 years with dapagliflozin versus glipizide as add-on therapies in patients whose type 2 diabetes mellitus is inadequately controlled with metformin. Diabetes Obes Metab. 2014;16(11):1111-20. [ Links ]
16. Del Prato S, Nauck M, Durán-Garcia S, Maffei L, Rohwedder K, Theuerkauf A, et al. Long-term glycaemic response and tolerability of dapagliflozin versus a sulphonylurea as add-on therapy to metformin in patients with type 2 diabetes: 4-year data. Diabetes Obes Metab. 2015;17(6):581-90. [ Links ]
17. Bolinder J, Ljunggren Ö, Kullberg J, Johansson L, Wilding J, Langkilde AM, et al. Effects of dapagliflozin on body weight, total fat mass, and regional adipose tissue distribution in patients with type 2 diabetes mellitus with inadequate glycemic control on metformin. J Clin Endocrinol Metab. 2012;97(3):1020-31. [ Links ]
18. Bolinder J, Ljunggren Ö, Johansson L, Wilding J, Langkilde AM, Sjöström CD, et al. Dapagliflozin maintains glycaemic control while reducing weight and body fat mass over 2 years in patients with type 2 diabetes mellitus inadequately controlled on metformin. Diabetes Obes Metab. 2014;16(2):159-69. [ Links ]
19. Bailey CJ, Gross JL, Pieters A, Bastien A, List JF. Effect of dapagliflozin in patients with type 2 diabetes who have inadequate glycaemic control with metformin: a randomised, double-blind, placebo-controlled trial. Lancet. 2010;375(9733):2223-33. [ Links ]
20. National Institute for Health and Care Excellence. Dapagliflflozin in combination therapy fortreating type 2 diabetes (Internet). London: NICE; 2013 (cited 2016 Mar 12). Available from: https://www.nice.org.uk/guidance/ta288 [ Links ]
21. Singh AK, Singh R. Is gliclazide a sulfonylurea with difference? A review in 2016. Expert Rev Clin Pharmacol. 2016;9(6):839-51. [ Links ]
22. Chan SP, Colagiuri S. Systematic review and meta-analysis of the efficacy and hypoglycemic safety of gliclazide versus other insulinotropic agents. Diabetes Res Clin Pract. 2015;110(1):75-81. [ Links ]
23. Schopman JE, Simon AC, Hoefnagel SJ, Hoekstra JB, Scholten RJ, Holleman F. The incidence of mild and severe hypoglycaemia in patients with type 2 diabetes mellitus treated with sulfonylureas: a systematic review and meta-analysis. Diabetes Metab Res Rev. 2014;30(1):11-22. [ Links ]
Endereço para correspondência | Dirección para correspondencia | Correspondence
Susana Rebelo
USF S. Miguel-o-Anjo
Avenida D. Afonso Henriques nº3960, r/c
4760-283 Vila Nova de Famalicão
E-mail: splrebelo@gmail.com
Conflito de interesses
Os autores declaram não ter conflitos de interesses.
Recebido em 23-11-2016
Aceite para publicação em 28-05-2017