Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Portuguesa de Enfermagem de Saúde Mental
versão impressa ISSN 1647-2160
Revista Portuguesa de Enfermagem de Saúde Mental no.24 Porto dez. 2020
https://doi.org/10.19131/rpesm.0282
ARTIGO DE REVISÃO
A visita domiciliária na transição hospital-domicílio à pessoa com doença mental – uma revisão integrativa da literatura
The home visit in the hospital-domicile transition of the person with a mental disorder – an integrative review of the literature
La visita a domicilio em la transición hospital-domicilio a la persona com enfermedad mental – una revisión integrativa de la literatura
Soraia Ferreira*, & Lino Ramos**
*Estudante no Instituto Politécnico de Setúbal, Escola Superior de Saúde, Campus do Instituto Politécnico de Setúbal, Estefanilha, 2914-503 Setúbal, Portugal. E-mail: soraia.ferreira@estudantes.ips.pt
**Professor Adjunto no Instituto Politécnico de Setúbal, Escola Superior de Saúde, 2914-503 Setúbal, Portugal. E-mail: lino.ramos@ess.ips.pt
RESUMO
CONTEXTO: A mudança de um paradigma hospitalocêntrico para um de raiz comunitária vem sendo desde há vários anos contemplada como prioritário. No entanto, continua a existir uma escassa resposta de estruturas necessárias de apoio às pessoas com doença mental e seus cuidadores. O processo de vivência da transição hospital-domicílio pode expor a pessoa a um risco potencial de desenvolver um processo de adaptação desajustado, pelo que a visita domiciliária pode ser um recurso interessante, na medida em que promove a acessibilidade e a aceitabilidade, podendo influenciar positivamente o envolvimento das pessoas e dos seus cuidadores no tratamento destas patologias.
OBJETIVO: Identificar os benefícios da visita domiciliária às pessoas com doença mental na continuidade de cuidados hospital-domicílio.
MÉTODO: Realizou-se uma revisão integrativa da literatura, recorrendo-se a pesquisa nas bases de dados EBSCO e B-ON e no RCAAP, tendo resultado em cinco artigos compreendidos no horizonte temporal 2013-2018.
RESULTADOS: A visita domiciliária permite manter o contacto da pessoa com doença mental e os cuidados de saúde, assegura a continuidade de cuidados, demonstrando ter benefícios quer a nível da sintomatologia, da funcionalidade ou da qualidade e vida das pessoas e das suas famílias, reduzindo o desperdício de recursos consumidos durante os reinternamentos por causa das recaídas, além de promover igualmente a sua inserção na comunidade.
CONCLUSÕES: A visita domiciliária deve ser explorada no que concerne aos cuidados a pessoas com doença mental, por ser um recurso que pode diminuir algumas das barreiras identificadas na continuidade de cuidados pós-hospitalar e pelos benefícios que acarreta.
Palavras-Chave: Visita domiciliar; Transtornos mentais; Continuidade de assistência ao paciente; Enfermagem psiquiátrica
ABSTRACT
BACKGROUND: Changing the hospital-centered to a community-based care paradigm has been seen as a priority for a long time. However, there still is a limited response from all the organizations needed to help and support patients with Mental Illnesses and their caretakers. The hospital-home transition and how the patients cope with it might lead to maladjusted adaptation mechanisms. As such, home visits are an important tool that promote accessibility and acceptability, positively influencing patients and their caretakers involvment in the treatment of the underlying disease.
AIM: To understand the benefits that home visits can have in promoting the continuity of hospital-home care for the patients with mental illness.
METHODS: An integrative literature review was conducted using the EBSCO and B-ON databases and RCAAP, resulting in five articles included in the 2013-2018 time horizon.
RESULTS: The home visit allows the person with mental illness to maintain contact with the health care system, ensures continuity of care, demonstrating benefits in terms of symptoms, functionality or quality of life and life of individuals and their families, reducing the waste of resources consumed during readmissions due to relapses, and also promoting their integration into the community.
CONCLUSIONS: Home visits should be explored with regard to the care of people with mental illness, as this is a resource that can reduce some of the barriers identified in the continuity of post-hospital care and the benefits it brings.
Keywords: House calls; Mental disorders; Continuity of patient care; Psychiatric nursing
RESUMEN
CONTEXTO: El cambio de un paradigma centrado en el hospital a uno basado en la comunidad ha sido considerado una prioridad durante varios años. Todavía hay poca respuesta de las estructuras de apoyo necesarias para las personas con enfermedades mentales y sus cuidadores. El proceso de experimentar la transición entre el hospital y el domicilio puede exponer a la persona a un riesgo potencial de desarrollar un proceso de adaptación inapropiado, por lo que la visita a domicilio puede ser un recurso interesante, ya que promueve la accesibilidad, la aceptabilidad y la participación de las personas y sus cuidadores en el tratamiento de estas patologías.
OBJETIVO: Identificar los beneficios de las visitas domiciliarias a personas con enfermedades mentales en la continuidad de la atención hospitalaria domiciliaria.
METODOLOGÍA: Se llevó a cabo una revisión integrativa de la literatura utilizando las bases de datos de EBSCO y B-ON y RCAAP, lo que resultó en la inclusión de cinco artículos en el horizonte temporal 2013-2018.
RESULTADOS: La visita domiciliaria asegura la continuidad de la atención, demuestra beneficios en términos de síntomas, funcionalidad o calidad de vida de las personas y sus familias, reduce el derroche de recursos consumidos, y también promueve su integración en la comunidad.
CONCLUSIONES: Se deben explorar las visitas domiciliarias en relación con la atención de las personas con enfermedades mentales, ya que se trata de un recurso que puede reducir algunas de las barreras identificadas en la continuidad de la atención poshospitalaria y los beneficios que aporta.
Palavras Clave: Visita domiciliaria; Trastornos mentales; Continuidad de la atención al paciente; Enfermería psiquiátrica
Introdução
As perturbações psiquiátricas e os problemas de saúde mental tornaram-se a principal causa de incapacidade e uma das principais causas de morbilidade, nas sociedades atuais (Direção Geral de Saúde [DGS], 2017), pois causam geralmente sofrimento psíquico e perturbam as capacidades relacionais e produtivas de quem delas padece (Almeida, 2018). Segundo este autor, os cuidados de saúde mental na comunidade devidamente organizados com os cuidados de internamento prestados em hospitais gerais podem assegurar um acompanhamento efetivo à quase totalidade dos casos de doença mental grave e apoiar os serviços de cuidado primários a gerir os casos de gravidade ligeira a moderada.
De acordo com a Pirâmide da organização de serviços para uma combinação ótima de serviços para a saúde mental (Organização Mundial de Saúde [OMS], 2009), no que concerne a cuidados formais, estes devem ser maioritariamente serviços de cuidados primários para a saúde mental. A desinstitucionalização e o desenvolvimento de cuidados na comunidade são objetivos fundamentais nas políticas da maioria dos países Europeus (DGS, 2017). Os cuidados de saúde primários (CSP) que integrem a saúde mental trazem bastantes benefícios, tendo a OMS (2009) definido razões que o validam, nomeadamente afirmando que os CSP otimizam o acesso das pessoas que necessitam de serviços de saúde mental mais perto das suas casas possibilitando a manutenção das suas atividades quotidianas, assim como a monitorização e gestão a longo-prazo de indivíduos afetados.
No Decreto-Lei nº 35/99, de 5 de Fevereiro, alterado e republicado pelo Decreto-Lei n.º 304/2009, de 22 de outubro, vem definido sumariamente a organização dos serviços de saúde mental tendo como modelo de referência o comunitário.
Em Portugal, a reorganização dos serviços e reformulação do quadro normativo, tem privilegiado a reabilitação, a reinserção e a integração da saúde mental no sistema de saúde, aparentemente sem grande sucesso (Palha & Costa, 2015). O Decreto-Lei n.º 8/10 de 28 de janeiro de 2010 veio criar um conjunto de unidades e equipas de cuidados continuados integrados de saúde mental (CCISM), destinado às pessoas com doença mental grave. No entanto, somente decorridos sensivelmente 7 anos desde a publicação deste decreto-lei é que foram definidos os contratos-programa a celebrar com as Unidades e Equipas de Saúde Mental, no âmbito da RNCCI (Despacho n.º 1269/17 de 6 de fevereiro de 2017).
Face à escassa resposta de estruturas necessárias de apoio às pessoas com doença mental, os cuidadores familiares transformaram-se no lastro de sustentação dos programas de saúde mental comunitária (Almeida, Almeida e Santos, 2010, p.95). É destacado que estes cuidadores podem sofrer de uma elevada sobrecarga objetiva (alteração dinâmica familiar, dificuldades laborais, sociais e financeiras) e subjetiva (sentimentos associados à vivência intrapsíquica desta sobrecarga, com frequentes preocupações com a segurança e futuro dos seus familiares), uma vez que não foram criados mecanismos suficientes que ajudassem a alivar a sua sobrecarga (Xavier e Pereira, 2008 cit in Almeida, Almeida e Santos, 2010). Os mesmos autores (p.111) sugerem o desenvolvimento de políticas públicas e práticas de atendimento comunitário sensíveis às necessidades dessa população, tais como, a implantação de grupos psico-educativos, visitas domiciliárias regulares e o desenvolvimento de estratégias para enfrentar a sobrecarga que tenha em conta as especificidades de cada família.
Assim, não somente as pessoas com doença mental, mas também os seus cuidadores, devem ser encarados como parceiros importantes na prestação de cuidados de saúde mental, incentivados a participar nos mesmos e a receber informação e educação, se necessário (Comissão Europeia [CE], 2016).
A acessibilidade é, em todo o mundo, um dos principais problemas no tratamento das doenças mentais e a aceitabilidade também se constitui como outro fator importante na utilização de serviços de saúde mental, uma vez que serviços mais estigmatizantes como os serviços de psiquiatria podem influenciar negativamente a decisão de procurar ou manter cuidados (Almeida, 2018).
Assim, a visita domiciliária (VD) pode ser um recurso interessante, na medida em que promove a acessibilidade e a aceitabilidade, podendo influenciar positivamente o envolvimento das pessoas e dos seus cuidadores no tratamento destas patologias. Assim, procurar-se-á compreender quais os benefícios decorrentes das visitas domiciliárias a pessoas com doença mental e que estratégias devem ser implementadas para o seu sucesso.
Métodos
Uma revisão integrativa da literatura (RIL) tem como objetivos analisar dados que são extraídos de estudos anteriores e sintetizá-los, fornecendo uma compreensão mais abrangente sobre um determinado fenómeno, constituindo-se assim como um método que proporciona a síntese de conhecimento e a incorporação da aplicabilidade de resultados de estudos significativos na prática (Souza, Silva & Carvalho, 2010), contribuindo para o aperfeiçoamento das práticas baseadas na evidência em Enfermagem.
A presente RIL pretende apurar qual a evidência científica existente e de qualidade acerca dos benefícios da VD às pessoas com doença mental e foi regida pelas seguintes etapas: formulação do problema/questão de investigação; extração de resultados; discussão/análise e interpretação dos dados e conclusão.
A estratégia PICO, que representa um acrónimo para Patient (participantes/problema), Intervention (intervenção), Control (comparação, contexto), Outcomes (resultados) foi a utilizada para a formulação da questão de investigação que se pretende estudar, tal como evidenciado na seguinte tabela (tabela 1).
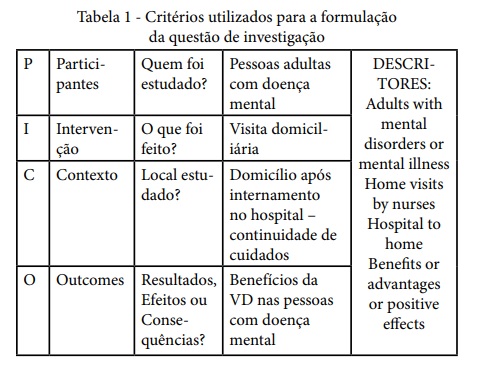
Foi então estabelecida a seguinte questão de investigação: Quais os benefícios da visita domiciliária para a continuidade de cuidados hospital-domicílio às pessoas com doença mental?, e na sequência da mesma, definido como objetivo principal: Identificar os benefícios da visita domiciliária às pessoas com doença mental na continuidade de cuidados hospital-domicílio.
A pesquisa de evidência científica decorreu nas bases de dados EBSCO e B-ON nas revistas CINAHL® Plus, Nursing & Allied Health Collection, Cochrane Plus Collection, Cochrane Database of Systematic Reviews, Cochrane Methodology Register, MedicLatina e MEDLINE® e no RCAAP (Repositórios Científicos de Acesso Aberto de Portugal), com recurso aos seguintes descritores de pesquisa: Adults with mental disorders or mental illness, Home visits by nurses, Hospital to home e Benefits or advantages or positive effects com a inclusão do operador boleano/frase and.
De modo a poder dar resposta à questão de investigação colocada e de modo a orientar a pesquisa realizada foram definidos critérios de inclusão e de exclusão.
Como critérios de inclusão estabeleceram-se os estudos que dessem resposta à questão de investigação referida anteriormente; estudos disponíveis em base de dados com texto na íntegra e revistos por especialistas; estudos compreendidos temporalmente no período decorrido entre janeiro de 2013 e novembro de 2018; estudos nas línguas inglesa, portuguesa ou espanhola; estudos empíricos de natureza qualitativa e quantitativa, assim como revisões sistemáticas e reflexões teóricas. Quanto ao tipo de participantes, os critérios de inclusão estabelecidos são estudos que contemplem pessoas adultas com doença mental no domicílio e/ou profissionais de saúde que realizem visitas domiciliárias a pessoas com doença mental, preferencialmente enfermeiros. Como critérios de exclusão são definidos os estudos que contemplem na sua população crianças e adolescentes (pessoas com idade inferior a 18 anos), pessoas com doença mental que não se encontrem no domicílio.
Quando colocados os critérios de inclusão e exclusão na base de dados EBSCO e no RCAAP não foram encontrados quaisquer resultados, enquanto na base de dados B-On surgiram 28 artigos. Destes, através da leitura do título, foram excluídos 17 artigos, uma vez que a população desses estudos não eram pessoas com doença mental. Assim, restaram 11 artigos, dos quais 2 foram eliminados pela leitura do resumo e 4 foram eliminados após a leitura integral do artigo, pois embora a população desses estudos padecesse de uma doença mental, não se encontravam a residir no seu domicílio. Assim, foram excluídos 23 artigos que não iam ao encontro da questão de investigação colocada.
Totalizaram-se assim 5 artigos que foram incluídos nesta revisão integrativa. Todos apresentam um nível de evidência fidedigno segundo Joanna Briggs Institute (JBI >50%), após terem sido aplicadas as grelhas correspondentes a cada artigo segundo os níveis de evidência JBI – 2 estudos nível de evidência 2c (estudos quasi-experimental); 2 estudos nível de evidência 3 (estudos qualitativos); e 1 estudo nível de evidência 4a (revisão sistemática de estudos descritivos).
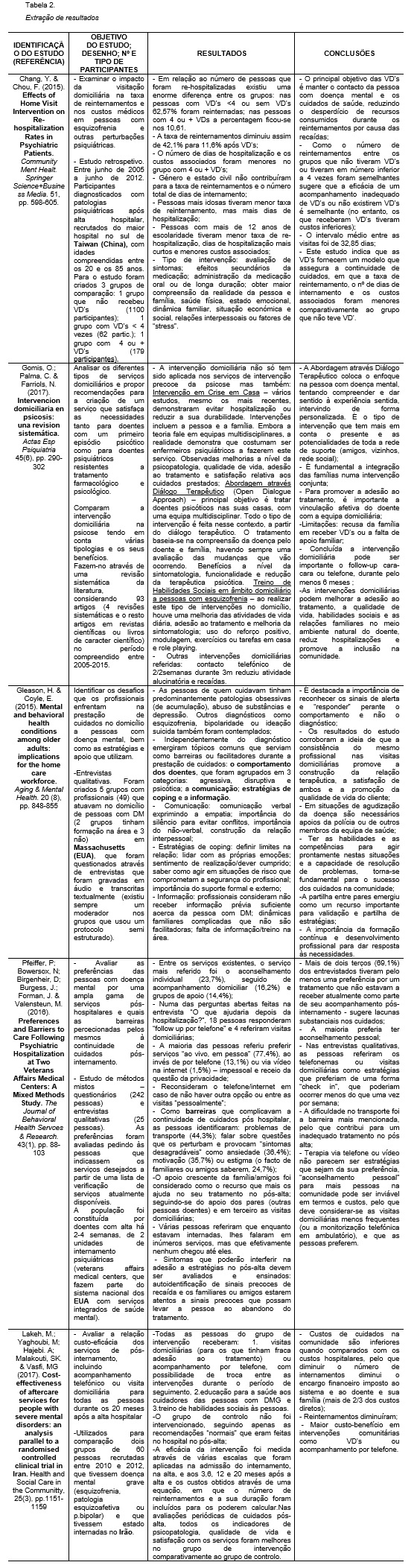
A extração dos resultados da amostragem total, através dos quais foi possível realizar a discussão de resultados, encontram-se esquematizados conforme tabela 2. Esta extração de dados foi realizada a partir de grelhas de extração de dados do Joanna Briggs Institute (The Joanna Briggs Institute, 2013). Não foi assegurada uma revisão independente, uma vez que apenas os autores deste artigo foram responsáveis pela mesma.
Resultados
Discussão
Concluída a extração e análise de resultados dos cinco artigos selecionados é possível dar resposta à questão de investigação previamente elaborada: Quais os benefícios da visita domiciliária na continuidade de cuidados hospital-domicílio às pessoas com doença mental?.
De acordo com Chang & Chou (2015), antes das pessoas internadas terem alta hospitalar, deve ser-lhes facultado, se necessário, um plano que inclua reabilitação, os encaminhamentos e follow ups necessários, devendo esta diretriz ir ao encontro da promoção de intervenções comunitárias nas pessoas com doença mental, como é o caso da intervenção dos profissionais em visitas domiciliárias.
Devido à falta de insight em relação à sua própria patologia, estas pessoas têm um risco acrescido de abandonarem o tratamento contínuo, quer seja psicoterapêutico ou farmacológico, resultando daí múltiplas recaídas que afetam as suas vidas em diferentes dimensões, aumentando a sua dependência e reduzindo a sua funcionalidade (Chang & Chou, 2015; Gomis, Palma & Farriols, 2017).
As descompensações psicóticas precoces podem ter um impacto negativo maior, uma vez que podem interferir nas tarefas de vida que são tipicamente completadas durante o fim da adolescência/ início da vida adulta (como o término da escolaridade obrigatória, início da vida profissional ou o estabelecimento de relações sociais extra-família), o que consequentemente resultará em pior prognóstico e maiores custos relacionados com os cuidados de saúde (Chang & Chou, 2015).
Indo também ao encontro deste facto, Gomis, Palma & Farriols (2017), elaboraram uma revisão sistemática da literatura acerca da intervenção domiciliária na psicose, analisando os diferentes tipos de serviços domiciliários, de modo a poderem propor recomendações para a criação de um serviço que satisfizesse tanto as necessidades para pessoas com um primeiro episódio psicótico como para doentes psiquiátricos resistentes a tratamento farmacológico e psicológico. Fazem um enfoque especial nas pessoas com um primeiro surto psicótico pois constataram que o período temporal entre o primeiro surto e o tratamento efetivo da doença era demasiado extenso, pelo que intervir precocemente (nos primeiros 3-5 anos, desde a primeira manifestação), melhoraria o prognóstico a longo prazo destes doentes. Estes autores fizeram assim uma comparação entre diferentes intervenções domiciliárias na psicose.
Ressalvam que tão importante como a abordagem à pessoa com doença mental, é a integração das famílias numa intervenção conjunta e independentemente da tipologia, as intervenções domiciliárias demonstraram ter benefícios, nomeadamente: melhorar a adesão ao tratamento, a qualidade de vida, habilidades sociais e as relações familiares no meio ambiente natural onde estão inseridos, reduzir hospitalizações e promover a inclusão na comunidade.
Além destas, num estudo realizado por Lakeh; Yaghoubi; Hajebi; Malakouti & Vasfi (2017) também se constatou existir um maior custo-benefício. Realizaram um estudo de modo a avaliar a relação custo-eficácia dos serviços de pós-internamento, incluindo acompanhamento telefónico ou visita domiciliária, além da educação e capacitação de habilidades sociais dos cuidadores para todas as pessoas durante os 20 meses após a alta hospitalar, utilizando para comparação dois grupos de 60 pessoas recrutadas entre 2010 e 2012, que tivessem doença mental grave (esquizofrenia, patologia esquizoafetiva ou p.bipolar), em que as pessoas do grupo de intervenção receberam visitas domiciliárias (para os que tinham fraca adesão ao tratamento) ou acompanhamento por telefone, com possibilidade de troca entre as intervenções durante o período de seguimento, educação para a saúde aos cuidadores das pessoas com DMG e treino de habilidades sociais e em que o grupo de controlo não foi intervencionado, seguindo apenas as recomendações normais que eram feitas no hospital no pós-alta.
A eficácia da intervenção foi medida através de várias escalas que foram aplicadas na admissão do internamento, na alta, e aos 3,6, 12 e 20 meses após a alta e os custos obtidos através de uma equação, em que o número de reinternamentos e a sua duração foram incluídos para os poderem calcular. Nas avaliações periódicas de cuidados pós-alta, todos os indicadores de psicopatologia (PANSS - escala de sintomas positivos e negativos; young mania rating scale; escala depressão Hamilton; GAF – escala funcionamento global), qualidade de vida (WHOQOL-BREF) e satisfação com os serviços (questionário satisfação do cliente) foram melhores no grupo de intervenção comparativamente ao grupo de controlo. No que concerne aos custos, embora no grupo de intervenção se tenha gastado primeiramente mais (custos associados às VDs, transporte, pagamento dos profissionais), passados os 20 meses, os custos diretos totais do grupo de intervenção foram menores que o do grupo de controlo e à medida que o tempo ia passado, o cost saving do grupo de intervenção ia sendo cada vez maior. Os reinternamentos diminuíram e provaram existir um maior custo-benefício em intervenções comunitárias como as VDs ou acompanhamento por telefone. Lakeh et al (2017) recomendam a expansão das intervenções domiciliárias a pessoas com DM.
O estudo realizado por Chang & Chou (2015) também obteve resultados obtidos similares. No sentido de conseguir examinar o impacto da visitação domiciliária na taxa de reinternamentos e nos custos médicos, realizando um estudo durante 7 anos, em que foram incluídos participantes diagnosticados com patologias psiquiátricas após alta hospitalar, recrutados do maior hospital no sul de Taiwan (China), com idades compreendidas entre os 20 e os 85 anos. Para o estudo foram criados 3 grupos de comparação: 1 grupo que não recebeu visitas domiciliárias (1100 participantes); 1 grupo que recebeu menos de 4 visitações domiciliárias (62 partic.) e 1 grupo que recebeu quatro ou mais visitações (179 partic.).
Após a intervenção, verificou-se que existiu uma enorme diferença entre os grupos, em que 62,57% das pessoas que não receberam nenhuma ou menos de quatro visitações domiciliárias foram reinternadas (o número de reinternamentos entre estes dois grupos foi semelhante, o que sugere que a eficácia de um acompanhamento inadequado de VDs ou de as mesmas não se realizarem é semelhante), contrariamente às pessoas que receberam mais do que quatro visitações domiciliárias em que a percentagem se situou nos 10,61. Assim, conseguiram que a taxa de reinternamentos diminuísse de 42,1% para 11,6% após as visitações domiciliárias. O número de dias de hospitalização e os custos associados foram igualmente menores no grupo com 4 ou mais VDs.
Constataram que o género e estado civil não tiveram uma influência significativa na taxa de reinternamentos ou no número total de dias de internamento, contrariamente às pessoas com mais de 12 anos de escolaridade que apresentaram a menor taxa de re-hospitalização, dias de hospitalização mais curtos e menores custos associados. É curioso que as pessoas solteiras e com menos de 12 anos de escolaridade eram as mais representadas nos três grupos, o que pode demonstrar como referido anteriormente que a escolaridade e o estabelecimento de relações interpessoais acabam por ficar comprometidos quando existem descompensações psiquiátricas e o que leva consequentemente a um pior prognóstico.
O tipo de intervenção realizado nas VDs incluiu psicoeducação, orientação nas atividades de vida diárias, promoção da adesão à terapêutica e treino competências sociais básicas, em que avaliação de sintomas, efeitos secundários da medicação; administração da medicação oral ou de longa duração também eram comuns. Relatam que era tentado obter maior compreensão da realidade da pessoa e família, da sua saúde física, estado emocional, avaliar a dinâmica familiar, situação económica e social, as relações interpessoais ou os fatores de stress, o que parece ir ao encontro da Abordagem através do Diálogo Terapêutico, referida por Gomis, Palma & Farriols (2017) na sua RSL, em que é colocado o enfoque na pessoa com doença mental, tentando compreender e dar sentido à experiência sentida, intervindo de forma personalizada, ocorrendo sempre uma avaliação das mudanças que vão ocorrendo.
Durante a prestação de cuidados no domicílio a pessoas com doença mental, podem existir fatores que o dificultem ou facilitem, e Gleason & Coyle (2015) procuraram percebê-lo num estudo que realizaram, em que questionaram profissionais que faziam visitas domiciliárias a este grupo populacional. Independentemente do diagnóstico, emergiram tópicos comuns: o comportamento da pessoa cuidada e a comunicação, as estratégias de coping e a informação que os profissionais detinham. Comportamentos agressivos, disruptivos ou psicóticos dificultam a prestação de cuidados (Gleason & Coyle, 2015), bem como a recusa da família em receber VDs ou a própria falta de apoio familiar das pessoas com DM que se constituem como limitações da intervenção domiciliária (Gomis, Palma & Farriols, 2017).
Questões como a importância da comunicação verbal/não verbal congruente, a utilização do silêncio para evitar conflitos ou a construção da relação terapêutica em que devem ser definidos limites, foram mencionadas frequentemente pelos profissionais que foram entrevistados como fatores facilitadores, bem como estratégias de coping como o saber lidar com as próprias emoções. É destacada a importância da necessidade de se reconhecerem os sinais de alerta e de se responder perante o comportamento e não o diagnóstico, a relevância dos profissionais terem as habilidades e as competências para agir prontamente em situações de agudização e a capacidade de resolução de problemas que se torna fundamental para o sucesso dos cuidados na comunidade (Gleason & Coyle, 2015).
Além dos profissionais estarem atentos a sinais de alerta, também Pfeiffer et al (2016) destacam que os mesmos devem ser ensinados à própria pessoa e aos familiares e pessoas significativas de modo a se prevenirem descompensações e abandono de tratamento por parte da pessoa com DM.
Pfeiffer et al (2016) realizaram um estudo de modo a avaliarem as preferências das pessoas com DM por uma ampla gama de serviços pós hospitalares e conhecerem quais as barreiras percecionadas pelas mesmas à continuidade de cuidados pós-internamento. Em termos de serviços existentes a maioria preferia ter um aconselhamento individual, seguindo-se o acompanhamento domiciliar e posteriormente os grupos de apoio. No entanto, consideraram que o apoio da sua família/amigos se constituía como o recurso que mais os ajudaria no pós-alta, seguindo-se do apoio de pares e em terceiro as visitas domiciliárias. Como barreiras que complicavam a continuidade de cuidados pós-hospitalar, as pessoas identificaram problemas de transporte (44,3%), falar sobre questões que os perturbam e provocam sintomas desagradáveis como ansiedade (36,4%); motivação (35,7%) ou estigma (o facto de familiares ou amigos saberem, 24,7%). De destacar que 77,4% das pessoas questionadas e entrevistadas preferiam serviços ao vivo/em pessoa, quando comparados com outras opções como telefone ou via vídeo/ internet e que preferiam que as VDs fossem realizadas de forma check in e que poderiam ocorrer menos do que uma vez por semana (Pfeiffer et al, 2016).
Sendo a dificuldade no transporte a barreira mais mencionada pelas pessoas e que contribui para um inadequado tratamento no pós-alta, e o facto das pessoas com DM aparentemente aceitarem de forma geral as VDs, Pfeiffer et al (2016) consideram-nas como um recurso que deve considerar-se.
A partilha entre pares emergiu como um recurso importante para validação e partilha de estratégias utilizadas pelos profissionais que realizam VDs e é destacado por Gleason & Coyle (2015) a formação contínua e desenvolvimento profissional para se ir conseguindo dar resposta às necessidades das pessoas cuidadas. Os resultados deste estudo corroboram a ideia de que a consistência do mesmo profissional nas visitas domiciliárias promove a construção da relação terapêutica, a satisfação de ambos e a promoção da qualidade de vida do cliente, tal como corroborado por Gomis, Palma & Farriols (2017) que afirmam a vinculação afetiva da pessoa com doença mental à equipa domiciliária como importante no sucesso deste tipo de intervenção domiciliária.
Chang & Chou (2015) e Gomis, Palma & Farriols (2017) referem que a área da visitação domiciliária a pessoas com doença mental carece de mais investigação.
Implicações para a Prática Clínica
Para a prática clínica e uma vez que a organização dos serviços de saúde mental deve ter como modelo de referência o comunitário, a visita domiciliária constitui-se como uma intervenção que deve ser explorada no que concerne aos cuidados de enfermagem a pessoas com doença mental, não só pelos benefícios supramencionados, mas por ser um recurso que pode diminuir algumas das barreiras identificadas pelos doentes na continuidade de cuidados pós-hospitalar: a dificuldade de transporte, a motivação ou o estigma, uma vez que fornece os cuidados junto do meio de inserção social da pessoa.
Como intervenções a realizar nas visitas domiciliárias, a psicoeducação, promoção adesão à terapêutica, orientação nas atividades de vida diárias e treino de competências sociais básicas foram algumas das realizadas, devendo o enfoque das mesmas, ser colocado não só na pessoa com doença mental, mas também integrando as pessoas significativas, como a família e amigos. Deve procurar-se sempre compreender e dar sentido à experiência vivida da pessoa com doença mental, intervindo de forma personalizada.
Em contexto domiciliário, o estabelecimento de uma relação terapêutica assume-se como fator importante no sucesso da intervenção, pelo que devem ser adotadas estratégias que a promovam, como é o caso de uma comunicação verbal/não verbal congruente, a utilização eficaz do silêncio ou estratégias de coping. De ressalvar a importância do reconhecimento precoce, não só por parte dos profissionais mas também por parte das pessoas com doença mental e das suas famílias, dos sinais de alerta, de forma a se poderem prevenir descompensações e consequências que daí possam advir.
Conclusões
Este trabalho procurou compreender quais os benefícios decorrentes das visitas domiciliárias a pessoas com doença mental, como foi referido anteriormente através da questão de partida.
O principal objetivo da visita domiciliária é manter o contacto da pessoa com doença mental e os cuidados de saúde, sendo um modelo que assegura a continuidade de cuidados, demonstrando ter benefícios quer a nível da sintomatologia, da funcionalidade ou da qualidade e vida das pessoas e das suas famílias, reduzindo o desperdício de recursos consumidos durante os reinternamentos por causa das recaídas, além de promover igualmente a sua inserção na comunidade (Chang & Chou, 2015; Gleason & Coyle, 2015; Gomis, Palma & Farriols, 2017; Lakeh et al, 2017).
Os autores são unanimes em considerar a visita domiciliária como benéfica na continuidade de cuidados hospital-domicílio à pessoa com doença mental.
Referências Bibliográficas
Almeida, J.; Almeida, H. e Santos, E. (2010). Sobrecarga dos cuidadores familiares de pessoas com doença mental: dimensões analítico-reflexivas na perspectiva do Serviço Social. Psychologica, 2(52), 91-116. Doi: 10.14195/1647-8606_52-2_5 [ Links ]
Almeida, J. (2018). A saúde mental dos portugueses. Lisboa: Fundação Francisco Manuel dos Santos. [ Links ]
Chang, Y. & Chou, F. (2015). Effects of Home Visit Intervention on Re-hospitalization Rates in Psychiatric Patients. Community Mental Health Journal - Springer Science+Business Media, 51(5), 598-605. Doi: 10.1007/s10597-014-9807-7 [ Links ]
Comissão Europeia (CE) (2016). European Framework for Action on Mental Health and Wellbeing. Bruxelas: CE. [ Links ]
Decreto-Lei n.º 8/10 de 28 de Janeiro. (2010). Diário da República nº 191/2010 - Iª Série. Lisboa.
Decreto-Lei nº 304/09 de 22 Outubro. (2009). Diário da República nº 205/2009 - Iª Série. Lisboa.
Despacho n.º 1269/17 de 6 de fevereiro. (2017). Diário da República nº 26/2017 - IIª Série. Lisboa.
Direção Geral de Saúde. (2017). Programa Nacional para a Saúde Mental. Lisboa: DGS. [ Links ]
Gleason, H. & Coyle, E. (2015). Mental and behavioral health conditions among older adults: implications for the home care workforce. Aging & Mental Health, 20 (8), 848-855. Doi: 10.1080/13607863.2015.1040725 [ Links ]
Gomis, O.; Palma, C. & Farriols, N. (2017). Intervencion domiciliaria en psicosis: una revision sistemática. Actas Espanholas de Psiquiatria, 45(6), 290-302. Disponível em: https://www.actaspsiquiatria.es/repositorio/19/110/ESP/19-110-ESP-290-302-827522.pdf [ Links ]
Lakeh, M.; Yaghoubi, M; Hajebi. A; Malakouti, SK. & Vasfi, MG (2017). Cost-effectiveness of aftercare services for people with severe mental disorders: an analysis parallel to a randomised controlled clinical trial in Iran. Health and Social Care in the Communitty, 25(3), 1151-1159. Doi: 10.1111/hsc.12416 [ Links ]
Organização Mundial de Saúde. (2009). Integração da saúde mental nos cuidados de saúde primários – Uma perspetiva global. Genebra: OMS. [ Links ]
Palha, F. e Costa, N. (2015). Trajetórias pelos cuidados de saúde mental. Parte I – O processo de desinstitucionalização psiquiátrica em Portugal: da análise objetiva dos factos às perceções de utentes, familiares/ cuidadores e técnicos. Porto: ENCONTRAR+SE [ Links ]
Pfeiffer, P; Bowersox, N; Birgenheir, D; Burgess, J.; Forman, J. & Valensteun, M. (2016). Preferences and Barriers to Care Following Psychiatric Hospitalization at Two Veterans Affairs Medical Centers: A Mixed Methods Study. The Journal of Behavioral Health Servces & Research, 43(1), 88-103. Doi: 10.1007/s11414-015-9460-0 [ Links ]
Souza, M; Silva, M. & Carvalho, R. (2010). Revisão integrativa: o que é e como fazer. Einstein, 8(1), 102-106. Disponível em: https://www.scielo.br/pdf/eins/v8n1/pt_1679-4508-eins-8-1-0102.pdf [ Links ]
The Joanna Briggs Institute. (2013). The New JBI Levels of Evidence and Grades. Levels of Evidence – Effectiveness. Disponível em: https://joannabriggs.org/jbi-approach.html#tabbed-nav=Levels-of-Evidence [ Links ]
Recebido em 31 de março de 2019
Aceite para publicação em 29 de julho de 2020














