Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista Portuguesa de Ortopedia e Traumatologia
Print version ISSN 1646-2122On-line version ISSN 1646-2939
Rev. Port. Ortop. Traum. vol.27 no.1 Lisboa Mar. 2019
ARTIGO ORIGINAL
Caracterização epidemiológica das admissões por trauma músculo-esquelético num serviço de urgência pediátrica de um hospital central
Miguel AlmeidaI
I. Faculdade de Medicina da Universidade do Porto.
RESUMO
O trauma músculo-esquelético é responsável por um elevado número de vindas aos serviços de urgência pediátrica. Este trabalho surge da necessidade de colmatar a escassa literatura disponível nesse âmbito.
Trata-se de um estudo observacional transversal, no qual a colheita de dados foi realizada por inquérito. Foi selecionada uma amostra de conveniência das admissões no serviço de urgência pediátrica de um hospital terciário por traumatismo, durante 3 meses.
Foram registadas 108 admissões, na sua maioria do sexo masculino e com idade acima dos 10 anos. Os acidentes ocorreram maioritariamente na escola (86,1%), tendo-se dado 6,5% em casa e 7,4% em espaços públicos. Registou-se uma maior ocorrência de acidentes (37%) entre as 12:00h e as 14:30h. 53,7% foram acidentes não-desportivos, maioritariamente quedas. O tornozelo e o punho foram as articulações mais afetadas, respetivamente em 24,7% e 16,7% dos casos. Os diagnósticos mais frequentes foram a contusão em 52,8% dos casos e as fraturas em 23,1%. O tempo médio de permanência no SUP foi 1:30h. 19,4% dos doentes tiveram alta durante a primeira hora após a admissão.
A maioria das crianças até 10 anos recorreu por traumatismo após queda. Dos 11 anos aos 14 anos, os traumatismos e acidentes desportivos tiveram igual prevalência. Nos adolescentes acima dos 14 anos, o principal tipo de acidente foi o acidente desportivo. Em mais de metade dos doentes (52,7%), as lesões provavelmente seriam minor e superficiais, pelo que teria sido preferível uma avaliação pelos cuidados de saúde primários, e eventual referenciação ao SUP se esta se justificasse.
Palavras chave: Trauma músculo-esquelético pediátrico, Traumatismo, Acidentes, Urgência pediátrica, Epidemiologia de admissões.
ABSTRACT
Background: Musculoskeletal trauma is responsible for a large number of emergency hospital admissions in paediatrics. It is the main cause of death and incapacity under 18 years of age.
Objective: The aim of this study is to address the lack of medical literature about paediatric musculoskeletal trauma, and its epidemiology in emergency care context.
Methods: This is a cross-sectional observational study in which a survey was used for data collection. We selected a convenience sample of the paediatric emergency department admissions in a central hospital, during a 3 month period.
Results: A total of 108 admissions were registered. The majority of patients were male and above 10 years old. Accidents happened mainly in school (86.1%), followed by public spaces (7.4%) and home (6.5%). A bigger occurrence of accidents (37%) was recorded between 12:00h and 14:30h. 53.7% were non-sports related accidents, more commonly falls. Wrist and ankle were the most affected joints, 24.7% and 16.7% respectively. Sprains and strains accounted for 52.8% of the diagnoses, while bone fractures accounted for 23.1%. The average permanency time in the emergency care unit was 1 and a half hours. 19.4% of patients were discharged within the first hour after admission.
Conclusions: Most children under 10 years of age sought the paediatric emergency care unit due to trauma after falling. Among the ages of 11 and 14 years old, accidents and sports related traumatisms had the same prevalence. Sports related accidents were the main type of accidents in adolescents above 14 years old. Given that the lesions of more than half of patients (52.7%) were probably only minor/superficial, a primary health care evaluation would have been preferable, eventually referring to paediatric emergency care if justifiable.
Key words: Paediatric musculoskeletal trauma, Traumatism, Accidents, Paediatric emergency, Epidemiology of referrals.
INTRODUÇÃO
O trauma músculo-esquelético define-se por dano físico corporal através da exposição a forças dinâmicas abruptas, que excedam a capacidade de tolerância dos tecidos, sendo causadas intencionalmente ou não-intencionalmente por fatores externos1-3.
Além das fraturas, as entorses e contusões são os diagnósticos mais frequentemente associados ao trauma músculo-esquelético pediátrico4, resultando de acidentes como quedas, acidentes desportivos, acidentes rodoviários, acidentes domésticos, entre outros1-3,5-8.
A população pediátrica, sendo mais impetuosa, com menor capacidade de avaliação dos perigos e menor destreza motora que os adultos, revela vulnerabilidade acrescida, e maior risco de acidentes de difícil previsibilidade1,2,9.
Todos os anos aproximadamente uma em cada quatro crianças necessita de cuidados médicos devido a lesões não-intencionais10-13.
Na Europa, a primeira causa de morte e de incapacidade entre os 1 e 18 anos de vida é o traumatismo. A sua prevalência é maior do que o somatório de todas as outras causas de morte, inclusivamente em Portugal1,2,5,7-11,13,14. De acordo com o Perfil de Segurança Infantil de Portugal 2012 (ano mais recente para o qual há dados disponíveis), relativamente às taxas de mortalidade por traumatismos e lesões, Portugal classifica-se em 8º lugar e 7º lugar, para o sexo feminino e sexo masculino, respetivamente15.
As consequências lesionais de traumatismos acidentais em crianças podem ser organizadas graficamente na forma piramidal. As lesões que não requerem hospitalização formam a base, ocupando as lesões que necessitam de internamento hospitalar o meio da pirâmide. No topo da pirâmide estão os acidentes fatais, que apesar de constituírem o grupo mais pequeno são facilmente mensuráveis9.
Há poucos estudos em Portugal que descrevam a epidemiologia do dano músculo-esquelético pediátrico ou que relatem potenciais fatores de risco a ele associados1,9,15.
Sendo a prevenção fundamental na redução de acidentes infantis, existem medidas intervencionais eficazes neste âmbito, como programas educacionais comunitários associados ao cumprimento de normas de segurança1-3,11.
A análise detalhada da epidemiologia do trauma músculo-esquelético pediátrico poderá permitir uma possível reflexão sobre a prevenção e intervenção precoces, de modo a reduzir a incapacidade associada ao trauma pediátrico.
OBJECTIVOS
Objetivo Geral
O principal objetivo deste estudo foi caracterizar as admissões por trauma músculo-esquelético num serviço de urgência pediátrica (SUP) de um hospital central.
Objetivos Específicos
Como objetivos específicos pretendeu-se:
caracterizar demograficamente as vítimas dos acidentes (sexo e idade); especificar os tipos de acidentes; indicar o local/proveniência dos acidentes; caracterizar os exames complementares de diagnóstico (ECD) realizados e analisar o tempo de permanência no SUP; descrever o tratamento realizado face a cada diagnóstico e assinalar a orientação à data da alta do SUP.
MATERIAL E MÉTODOS
3.1 Estudo
Foi efetuado um estudo transversal através da aplicação de um inquérito (Apêndice I) às crianças e adolescentes dos 0 aos 17 anos e 365 dias, admitidos no serviço de urgência pediátrica do Centro Hospitalar de São João por traumatismo músculo-esquelético entre setembro e novembro de 2016.
3.2 População e Seleção da Amostra
O inquérito foi aplicado aos doentes e/ou seus responsáveis legais durante a sua permanência no serviço de urgência, sempre pelo mesmo investigador.
Foi escolhida uma amostra de conveniência e incluídos no estudo todas as crianças e adolescentes admitidos durante o período de permanência do investigador no serviço de urgência.
3.3 Parâmetros Avaliados
Os parâmetros avaliados incluíram:
1. Aspetos demográficos (sexo e idade).
2. Caraterização do acidente (hora do acidente e hora da vinda ao SUP, forma de referenciação, local e tipo de acidente, se acidente desportivo tipo de modalidade praticada, zona do corpo afetada).
3. Exames complementares de diagnóstico efetuados.
4. Diagnóstico.
5. Terapêutica efetuada.
6. Orientação após a Alta.
3.4 Análise Estatística
Foi efetuada análise estatística utilizando os programas Microsoft Office Excel 2013 e SPSS® 21.
As idades foram organizadas de forma categórica - 1-5 anos; 6-10 anos; 11-14 anos; 15-18 anos.
3.5 Autorização e Recolha de Dados
O estudo foi avaliado e autorizado pelo Conselho de Administração do Centro Hospitalar S. João e pela Comissão de Ética do Centro Hospitalar S. João.
As crianças e adolescentes e seus responsáveis legais foram informados de forma oral e escrita dos objetivos e metodologia do estudo em questão, bem como esclarecidos sobre a voluntariedade da participação, eventual incómodo, privacidade e confidencialidade. (Apêndice II)
Foi dado a conhecer ao representante legal a declaração de consentimento informado de acordo com as recomendações da Declaração de Helsínquia16.
3.6 Cronograma de Atividades
O cronograma cumpriu 3 etapas abaixo descritas:
• Primeira fase (3 meses) - procedeu-se a pesquisa bibliográfica, elaboração do inquérito e submissão à Comissão de Ética.
• Segunda fase (3 meses) - recolha da amostra e registo de dados.
• Terceira fase (3 meses) - análise dos dados e conclusão do estudo.
RESULTADOS
Durante o período em estudo (setembro a novembro de 2016) foram admitidos no SUP um total de 3811 crianças e adolescentes vítimas de traumatismo músculo-esquelético.
A amostra de conveniência selecionada incluiu 108 doentes correspondendo a aproximadamente 2,8% do total de admissões no mesmo período. Todos os doentes aceitaram inclusão no estudo.
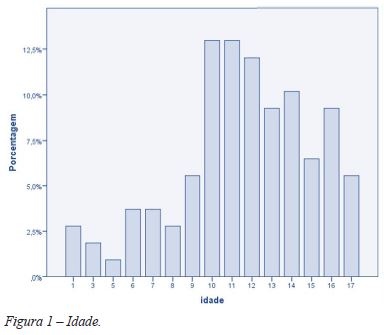
Da totalidade da amostra, 53 doentes (49,1%) eram do sexo feminino e 55 (50,9%) do sexo masculino (p = 0,847). As idades variaram entre 1 ano e 17 anos (mediana 12 anos; amplitude interquartil 4), tendo 65,7% das admissões ocorrido acima dos 10 anos (Figura 1).
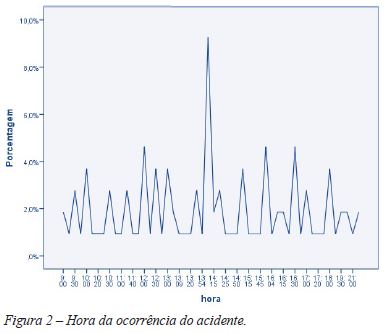
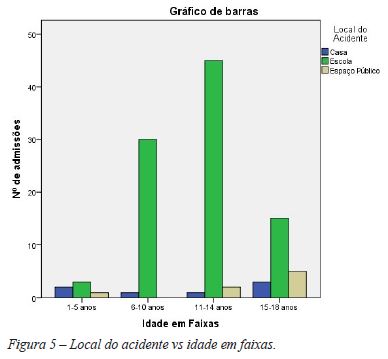
A maioria dos acidentes ocorreu na escola (86,1%), com 6,5% em casa e 7,4% noutro espaço público. Os acidentes registados nesta amostra ocorreram entre as 9:00 e as 22:30, com uma distribuição homogénea ao longo de todo o dia registando-se, no entanto, uma maior ocorrência (37%) entre as 12:00h e as 14:30h (pico de maior incidência pelas 14:00h - 9,3%) (Figura 2).
A maioria das crianças e adolescentes recorreu ao SUP no mesmo dia do acidente (84,3%), e apenas 8,3% foram observadas mais de 48 horas após o acidente.
Relativamente à referenciação ao SUP apenas 12 doentes (11%) foram referenciados, sendo a maioria destas referenciações (10) efetuadas pelo INEM, um pelo Pediatra assistente e um pelo Médico de família.
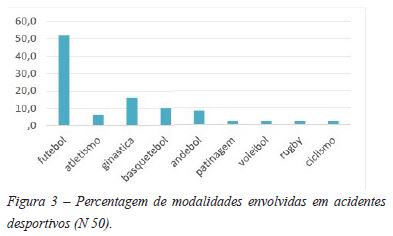
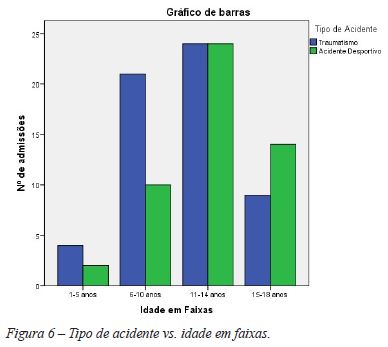
53,7% sofreram acidentes não desportivos, maioritariamente quedas. Os traumatismos desportivos corresponderam a 46,3%, sendo o desporto mais frequentemente envolvido foi o futebol, em 26 casos (52%) (Figura 3).
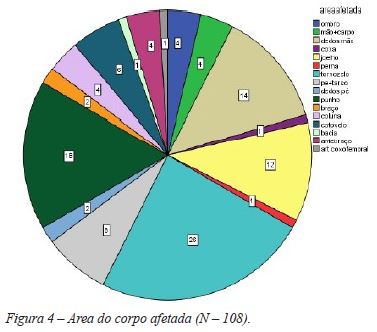
O tornozelo e o punho foram as zonas mais afetadas, respetivamente em 24,7% e 16,7% dos casos, seguindo-se os dedos das mãos - 12,9% dos casos - e os joelhos - 11% dos casos (Figura 4).
97,2% dos doentes foram submetidos a telerradiografia das áreas afetadas, e três não efetuaram qualquer exame imagiológico.
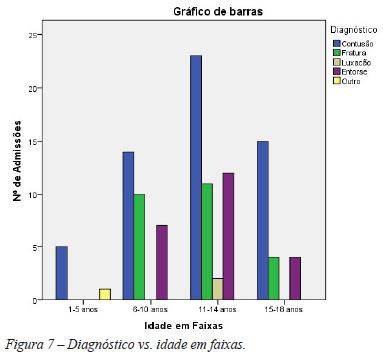
Os diagnósticos mais frequentes foram a contusão (52,8%) e as fraturas (23,1%). 23 crianças e adolescentes sofreram entorse (21,3%). A luxação articular ocorreu em 2 casos, uma adolescente de 11 anos no ombro e um rapaz de 12 anos no joelho (rótula).
As figuras 5, 6 e 7 ilustram o local de acidente, tipo de acidente e diagnóstico consoante a faixa etária, respetivamente.
15,7% dos doentes tiveram alta sem qualquer tratamento prescrito, a 37% foi recomendado repouso e gelo local (RICE), a 18,5% foi colocada imobilização gessada com tala, e a 2,8% gesso fechado. Apenas um foi submetido a intervenção cirúrgica. Os restantes tratamentos, para além da analgesia, incluíram a utilização de cotoveleira, sindactilia, e descarga com canadianas.
O tempo médio de permanência no SUP foi de 1h e 30 minutos (no mínimo 8 minutos e no máximo 2h e 54 minutos). Cerca de 19,4% teve alta durante a primeira hora após a admissão.
À data da alta do SUP, 20,4% dos casos foram orientados para reavaliação em consulta externa, um necessitou de internamento e 78,7% tiveram alta para o domicílio.
DISCUSSÃO
Este estudo surge da necessidade de colmatar a escassa literatura disponível acerca do trauma músculo-esquelético em idade pediátrica, e a epidemiologia do mesmo, no contexto de urgência hospitalar1,9,15.
Neste estudo, o número de crianças admitidas foi superior no sexo masculino em relação ao sexo feminino, no entanto a diferença não é significativa, o que está de acordo com outros estudos realizados anteriormente1-3,5,6,11. A adolescência é carateristicamente um período de grande vulnerabilidade e incapacidade de avaliação de risco/benefício, por isso mais sujeita a acidentes. Este facto foi possível de verificar neste trabalho, uma vez que a faixa etária que mais recorreu ao SUP foi a dos 11-14 anos1,17, responsável por 44% das admissões.
Todos os inquéritos foram colhidos de segunda-feira a sexta-feira, pelo que seria previsível que o local de acidente mais prevalente fosse a escola (86%), o que se veio a verificar em todas as faixas etárias definidas. Este facto é justificável pelas crianças e adolescentes passarem grande parte do tempo em ambiente escolar durante os dias úteis. À exceção de um caso, todas as admissões por acidentes ocorridos em espaços públicos (7,4%) verificaram-se acima dos 10 anos de idade, possivelmente devido à maior liberdade e menor supervisão parental neste grupo.
A hora de ocorrência dos acidentes teve uma distribuição variada, ainda assim é notório um pico às 14 horas. Dada esta hora se incluir normalmente num período recreativo, oportuno para atividades lúdicas e físicas pouco controladas, são mais prováveis situações que propiciem lesões traumáticas.
A data de vinda ao SUP foi na sua grande maioria coincidente com o dia do acidente (84,3% dos casos). Contudo, em 8,3% das vezes, a vinda ao SUP deu-se mais de 48 horas após o acidente, talvez por sintomatologia mais insidiosa.
A maioria das crianças até 10 anos recorreu por traumatismo após queda. Dos 11 anos aos 14 anos, os traumatismos por queda acidental e os acidentes desportivos tiveram igual prevalência. Nos adolescentes acima dos 14 anos, o principal tipo de acidente foi o acidente desportivo.
A telerradiografia da zona corporal afetada foi realizada quase na totalidade das admissões (97,2%). Apesar da emissão de radiação ionizante, este ECD pode revelar importância quando os sintomas forem pouco específicos, no entanto poderá ser solicitado como uma forma de prática de medicina defensiva1. No que concerne ao diagnóstico, a contusão foi o mecanismo de lesão mais frequente1 em todas as faixas etárias, explicável no evento de impactos de baixa intensidade.
Tanto as fraturas ósseas como as entorses ocorreram apenas em crianças com mais de 5 anos. O facto de as crianças com menos de 5 anos serem dotadas de maior elasticidade óssea pode justificar a ausência de fraturas nesta faixa etária. Nas crianças em idade pré-escolar, a presença de fraturas cranianas, fraturas em ossos longos, ou fraturas múltiplas em vários estágios de consolidação, poderiam alertar para a eventualidade de maus tratos infantis18.
Quanto ao tratamento, mais de metade dos doentes (52,7%) não foram sujeitos a qualquer intervenção/ prescrição médica ou foi apenas recomendado repouso e colocação de gelo sobre a lesão. Nestes casos as lesões provavelmente seriam minor e superficiais, pelo que teria sido preferível uma avaliação pelos cuidados de saúde primários, e eventual referenciação ao SUP se esta se justificasse.
Há várias limitações neste estudo que são necessárias salientar. Ainda o que o intuito inicial fosse o preenchimento dos inquéritos pelos responsáveis legais dos doentes, tal verificou-se de difícil execução devido à curta duração de cada atendimento no SUP, de modo que os inquéritos só puderam ser colhidos e preenchidos na presença do investigador principal. Foi analisada uma amostra de conveniência do total de admissões no período de tempo em que o estudo foi realizado, o que poderá não corresponder ao espelho da realidade.
Outro constrangimento prende-se com o facto de o estudo se ter centrado exclusivamente em doentes de trauma pediátrico que tenham recebido cuidados no SUP de um centro de trauma nível A. Por outro lado, há o benefício de ser o único hospital com atendimento pediátrico na zona do Grande Porto. Doentes tratados em consultórios/clínicas/hospitais privados não foram incluídos.
Uma vez que o período de análise foi relativamente curto, não permitiu avaliar outros aspetos, por exemplo os relacionados com a sazonalidade.
O facto de os inquéritos terem sido sempre colhidos em dias úteis aleatórios, durante o período diurno, poderá constituir um viés. A análise de admissões durante o fim-de-semana poderia complementar os resultados, uma vez que as crianças num ambiente não escolar provavelmente estariam sujeitas a outro tipo de acidentes.
Apesar das limitações, consideramos que este trabalho tem importância para a compreensão dos acidentes traumáticos e seus mecanismos de lesão, o que poderá vir a constituir um ponto de partida para investigações futuras no âmbito da prevenção e orientação terapêutica.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Batalha S, Salva I, Santos J. Acidentes em Crianças e Jovens, Que Contexto e Que Abordagem? Experiência de Nove Meses no Serviço de Urgência num Hospital de Nível II. Acta Pediatr Port. 2016; 47: 30-37 [ Links ]
2. Jalavandi F, Arasteh P, Faramani RS, Esmaeilivand M. Epidemiology of Pediatric Trauma and Its Patterns in Western Iran: A Hospital Based Experience. Global Journal of Health Science. 2016; 8 (6): 139-146 [ Links ]
3. Kundal VK, Debnath PR, Sen A. Epidemiology of Pediatric Trauma and its Pattern in Urban India: A Tertiary Care Hospital-Based Experience. J Indian Assoc Pediatr Surg. 2017 Jan; 22 (1): 33-37
4. Kliegman RM, Stanton BF, St Geme III JW, Schor NF, Berhman RE. Nelson Textbook of Pediatrics. 20th Ed. Elvesier; 2016. [ Links ]
5. Cleves D. Pediatric trauma at a general hospital in Cali, Colombia. J Pediatr Surg. 2016; 51 (8): 1341-1345 [ Links ]
6. Sharma M, Lahoti BK, Khandelwal G, Mathur RK, Sharma SS, Laddha A. Epidemiological trends of pediatric trauma: A single-center study of 791 patients. J Indian Assoc Pediatr Surg. 2011 Jul; 16 (3): 88-92
7. Owens PL, Zodet MW, Berdahl T, Dougherty D, McCormick MC, Simpson LA. Annual Report on Health Care for Children and Youth in the Unites States: Focus on Injury-Related Emergency Department Utilization and Expenditures. Ambulatory Pediatrics. 2008; 8: 219-240 [ Links ]
8. Franciozi CES, Tamaoki MJS, Araujo EFA, Dobashi ET, Utumi CE, Pinto JA. Epidemiology, treatment and economical aspects of multiple trauma in children and adolescents in a public hospital. Acta Ortop Bras. 2008; 16 (5): 261-265 [ Links ]
9. Dias J, Costa S, Martins S. Prevenção de acidentes em idade pediátrica: o que sabem os pais e o que fazem os médicos. Acta Pediatr Port. 2013; 44 (6): 277-282 [ Links ]
10. Ward WT, Rihn JA. The Impact of Trauma in an Urban Pediatric Orthopaedic Practice. J Bone Joint Surg Am. 2006 Dec; 88 (12): 2759-2764
11. Jung JH, Kim DK, Jang HY, Kwak YH. Epidemiology and Regional Distribution of Pediatric Unintentional Emergency Injury in Korea from 2010 to 2011. J Korean Med Sci. 2015; 30: 1625-1630 [ Links ]
12. Reeder BM, Lyne ED, Patel DR, Cucos DR. Referral Patterns to a Pediatric Orthopedic Clinic: Implications for Education and Practice. Pediatrics. 2004; 113 (3): 163-167 [ Links ]
13. AAP Committee on Pediatric Emergency Medicine, Council on Injury, Violence, and Poison Prevention, Section on Critical care, Section On Orthopaedics, Section on Surgery, Section on Transport Medicine, Pediatric Trauma Society, Society of Trauma Nurses, Pediatric Committee. Management of Pediatric Trauma. Pediatrics. 2016 Aug; 138 (2)
14. Gardner HG. Committee on Injury, Violence, and Poison Prevention. Office-Based Counseling for Unintentional Injury Prevention. Pediatrics. 2007; 119 (1): 202-206 [ Links ]
15. European Child Safety Alliance; Perfil de segurança infantil do país 2012: Portugal[homepage on the Internet]. 2017; [cited 2017 Fev 10]. Available from: http://www.childsafetyeurope.org/report-cards/info/portugalcountry-profile-pt.pdf.
16. Declaração de Helsínquia [homepage on the Internet]. [updated 2017 Fev 23]. Available from: http://www.wma.net/en/20activities/10ethics/10helsinki/DoH-Oct2013-JAMA.pdf.
17. Yang WC, Lin YR, Zhao LL, Wu YK, Chang YJ, Chen CY, et al. Epidemiology of Pediatric Critically-ill Patients Presenting to the Pediatric Emergency Department. Klin Padiatr . 2013; 225: 18-23
18. Wood JN, Fakeye O, Feudtner C, Mondestin V, Localio R. Development of Guidelines for Skeletal Survey in Young Children With Fractures. Pediatrics. 2014; 134 (1): 45-53 [ Links ]
Conflito de interesse:
Nada a declarar
Miguel Almeida
Rua João Monteiro de Meireles, lote 7
4420-473 Valbom
nmiguelalmeida92@gmail.com
Data de Submissão: 2017-04-24
Data de Revisão: 2017-10-08
Data de Aceitação: 2018-05-13