Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Portuguesa de Ortopedia e Traumatologia
versão impressa ISSN 1646-2122versão On-line ISSN 1646-2939
Rev. Port. Ortop. Traum. vol.26 no.4 Lisboa dez. 2018
ARTIGO ORIGINAL
O "Bare Spot"é confiável para medição da perda óssea na cavidade?
Max Rogério Freitas RamosI; Yonder Archanjo Ching San JuniorI; Luiz Henrique Pereira AlvesI
I. Hospital Universitário Gafrée Guinle - Universidade Federal do Estado do Rio de Janeiro, Rio de Janeiro, Brasil. Brasil.
RESUMO
Objetivo: Avaliar a confiabilidade do “Bare Spot” como marco anatômico na definição intraoperatória da perda óssea nas instabilidades anteriores do ombro.
Método: A distância do “Bare Spot” as margens anterior e posterior da cavidade glenoidal (BSA e BS-P) foi determinada tanto sob visualização artroscópica quanto por por via aberta em 10 cadáveres.
Resultado: O “Bare Spot” não coincidiu com o centro da cavidade glenoidal nos ombros estudados, estando ligeiramente anteriorizado, uma vez que a distância “Bare Spot” a borda posterior (BS-P) foi maior do que a distância do “Bare Spot” a borda anterior (BS-A) (p<0,05).
Conclusão: O “Bare Spot” não se mostrou um marco seguro para a quantificação da perda óssea.
Palavras chave: Instabilidade articular/patologia, Instabilidade articular/cirurgia, Articulação do ombro/patologia, Articulação do ombro/cirurgia, Cadáver, Humano.
ABSTRACT
Objective: To assess the reliability of the "Bare Spot" as anatomical landmark in the intraoperative setting of bone loss in the anterior shoulder instability.
Method: The distance from the "Bare Spot" to the front and rear edges of the glenoid cavity (BS-A and BS-P) was determined both under arthroscopic view and open on 20 shoulders.
Result: "Bare Spot" did not coincided with the center of the glenoid cavity on the analyzed shoulders being slightly anteriorly dislocated, since the distance "Bare Spot" rear edge (BS-P) was greater than the distance "Bare Spot" to the front edge (BS-A) (p <0.05).
Conclusion: The “Bare Spot” was not a safe landmark for the quantification of bone loss.
Key words: Joint instability/pathology, Joint instability/surgery, Shoulder joint/pathology, Shoulder joint/surgery, Cadaver, Human.
INTRODUÇÃO
A luxação do ombro é uma lesão afecção frequente na prática ortopédica, correspondendo a cerca de 2% das lesões traumáticas do membro superior, sendo o deslocamento anterior mais frequente (85 a 90%)1. A recorrência da luxação, o grau de lesão de partes moles e a ocorrência de lesão óssea (na cabeça umeral ou na borda anterior da cavidade glenoidal da escápula) determinam a instabilidade articular1. Acometendo indivíduos jovens, em sua faixa produtiva, esta patologia impacta diretamente na carreira de um atleta profissional ou na capacidade laborativa do trabalhador1,2.
Ao longo dos séculos o conhecimento anátomo-patológico da instabilidade do ombro bem como do tratamento têm evoluído constantemente. O advento das tecnologias de imagem e cirúrgicas permitiram o aperfeiçoamento do tratamento desta patologia2,3. O reconhecimento da lesão essencial por Bankart em 1923 proporcionou grande avanço no tratamento da instabilidade glenoumeral e serve de pilar central até os dias atuais1,2,4,5.
Existem diversas técnicas cirúrgicas para tratar a instabilidade do ombro. A reconstrução do lábio glenoidal por via artroscópica é a técnica mais utilizada, porém apresenta elevado índice de recidiva (65%) em pacientes com perda óssea maior que 25% na margem anterior da cavidade glenoidal3-5. Nestes casos, a cirurgia com bloqueio ósseo, como a transferência do processo coracóide, torna-se a melhor opção5,6. Diante disso, a definição precisa da porção óssea residual na cavidade glenoidal é fundamental para o correto tratamento desta entidade3,4,6,7.
Em 2002 Burkhart et al.2 publicaram um estudo sobre a quantificação da perda óssea e sugeriu a necessidade de se determinar um marco anatômico constante presente na cavidade glenoidal que permitisse definir a perda óssea necessária para produzir a "pêra invertida". Neste artigo o autor define o "Bare Spot" (BS) como acidente anatômico de fácil visualização artroscópica, localizado no centro da porção inferior da cavidade glenoidal, que serviria de parâmetro para mensuração da perda óssea na borda ântero-inferior. O "bare spot" equidistaria das bordas inferior, ântero-inferior e póstero-inferior da cavidade. Assim sendo, durante o ato cirúrgico, a identificação deste ponto permitiria a mensuração confiável da perda óssea, o que impactaria diretamente no tratamento2-4,6,7.
O estudo de Burkhart motivou uma série de outros trabalhos, que objetivaram comprovar a utilidade do BS, redefini-lo anatomicamente ou refutá-lo como marco ubíquo4,5,8-11.
Existe consenso sobre a importância de se quantificar a perda óssea para que se possa definir a melhor conduta para cada caso10,11,12. A viabilidade da utilização do BS como marco anatômico, porém, não se mostra reprodutível10-15.
Nosso objetivo foi tentar localizar anatomicamente o BS e determinar sua confiabilidade para medição da perda óssea.
MATERIAL E MÉTODOS
O trabalho foi aprovado pelo Comitê de Ética em Pesquisa da nossa universidade sob os cuidados do Departamento de Anatomia. Foram analisados 20 ombros, seis de cadáveres do sexo feminino, dez de cadáveres do sexo masculino, quatro de peças já dissecadas, onde não foi possível determinar o sexo. Todos os cadáveres (16 ombros) eram adultos, com mais de 60 anos presumidos no momento do óbito. Foram utilizados dez ombros do lado direito e dez do lado esquerdo. Foram descartados cadáveres em que foi identificada artrose gleno-umeral, deformidade óssea, fraturas da cintura escapular que indicassem possibilidade de luxação do ombro e a não identificação do BS. Estes espécimes foram então substituídos para que o número da amostra (n) permanecesse 20.
Os espécimes foram posicionados em decúbito lateral, com o membro superior em abdução de 30º. O Ângulo posterior do acrômio foi identificado. O portal posterior foi estabelecido 2 cm inferior e 2 cm medial ao vértice do ângulo. Através do portal posterior, realizamos a inspeção artroscópica da articulação com o equipamento Smith&NephewR (artroscópio de visão direta 4,0 X 160,0mm 30º, câmera Smith&NephewR 560H; cabo de fibra ótica 5mm GerminiR).
O "Bare Spot" (Ponto BS ou tubérculo de Assaki) da cavidade glenoidal foi identificado. Partindo do ambiente intra-articular, estabelecemos o portal anterior (in side-out) através da introdução do probe pelo portal posterior e progredindo em uma linha perpendicular à borda anterior da cavidade glenoidal, em alinhamento com o BS, progredindo até a pele. Através do portal anterior, um probe milimetrado foi introduzido. Com a ponta do probe, o BS foi marcado (Figura 1). As distâncias do BS a borda posterior da cavidade (BS-P vídeo) e da borda anterior da cavidade glenoidal ao BS (BS-A video) foram mensuradas. As medições foram realizadas por dois avaliadores independentes.
Os cadáveres foram então dissecados. Através de um acesso deltopeitoral e tenotomia do subescapular e do tendão longo do bíceps, a cavidade glenóide foi exposta. O ponto BS foi novamente identificado. As medidas das distâncias do BS a borda posterior da cavidade (BS-P aberto) e da borda anterior da cavidade glenoidal ao BS (BS-A aberto) foram novamente determinadas (Figura 2).
Os dados foram então analisados estatisticamente através do programa physics on line da Universidade Saint John (EUA). Os testes t de student pareado bi-caudado e Kolmogorov-Smirnoff foram utilizados para determinar a correlação estatística. Foi considerado relevante p<0,05.
RESULTADOS
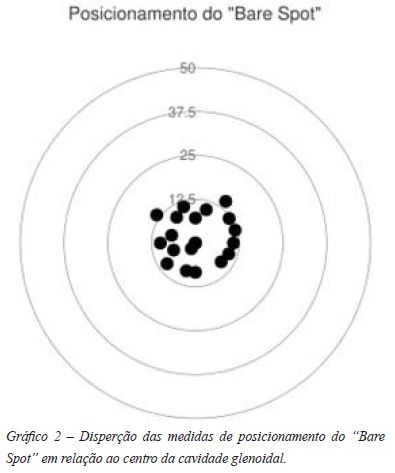
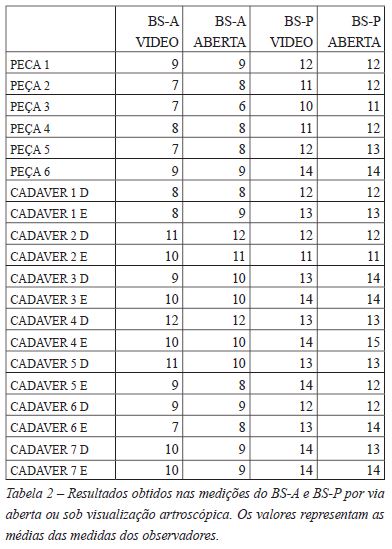
Foram realizadas as medições do BS (Gráficos 1 e 2) a borda da cavidade glenoidal anterior e à posterior, sob visualização artroscópica (Figura 1) e por via aberta (Figura 2). A média da distância do BS a borda posterior avaliada pela artroscopia (BS-P) foi de 12,6 mm, mediana 13 mm, variando de 10 a 14mm, com intervalo de confiança (95%) 12,02 a 13,18mm. A distância do BS a borda anterior (BS-A) foi 9,05mm em média, (IC 8,363 a 9,373 mm), mediana 9, abrangendo de 7 a 12mm (Gráfico 3). Após a dissecção, a distância média do BS as bordas anterior e posterior da glenóide foram respectivamente A2=9,15mm (8,466 a 9,834 mm) e P2=12,8mm (12,28 a 13,32 mm) (Tabela 1). As medições foram realizadas por dois avaliadores distintos e comparadas (Tabela 2). As medidas sob visualização artroscópica e abertas foram igualmente analisadas. Percebemos que não havia diferença estatística entre as medições realizadas pelos dois avaliadores (p>0,05) (Gráfico 4). Igualmente, não houve diferença estatística entre as medidas do BS a borda anterior seja por via aberta ou na artroscopia (p>0,05). As medidas aberta e pela visualização artroscópica do raio posterior, sendo a distância do BS a borda posterior foram semelhantes, também sem relevância estatística.
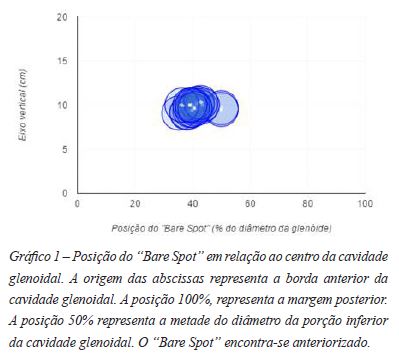
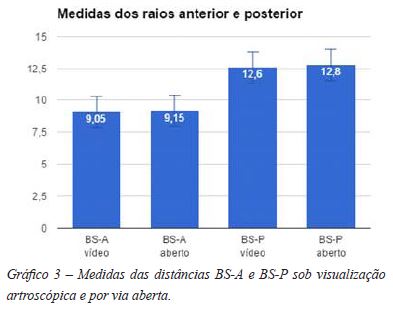
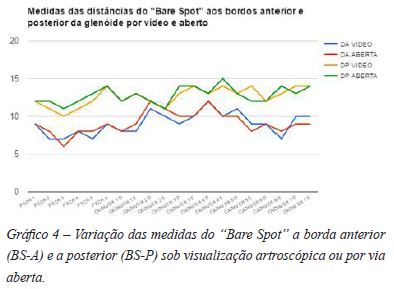
A comparação entre as medidas do raio anterior (BS-A) e do raio posterior (BS-P) mostrou, no entanto, diferença estatisticamente relevante, sendo a medida BS-A menor que BS-P. Tanto por via aberta quanto pela visualização artroscópica, o raio anterior (BS-A) foi menor do que o raio posterior (BS-P) (Gráfico 3).
DISCUSSÃO
A instabilidade anterior do ombro é uma entidade clínica relativamente comum, cuja prevalência tem aumentado nos dias atuais, sobretudo decorrente das demandas desportivas crescentes para atletas e não-atletas. Face a lesão instalada, existem diversos tratamentos disponíveis, cada qual com suas indicações precisas, vantagens e desvantagens. Uma das questões centrais na definição terapêutica é determinar a perda óssea na borda ântero-inferior da cavidade glenoidal. Em 2000, Burkhart e DeBeer3 publicaram um estudo retrospectivo avaliando as causas da falha do reparo da lesão de Bankart sob visualização artroscópica. Neste artigo, os autores lançaram o conceito de "pêra invertida" e concluíram que perdas ósseas maiores que 25% do diâmetro da cavidade modificam esse padrão, levando a recorrência da luxação após o reparo de Bankart13.
A quantificação da perda óssea passou a ser, a partir de então, fundamental para nortear a conduta terapêutica. Em 2002, Burkhart et al.2 concluíram que o "Bare Spot" poderia ser utilizado como referência do marco anatômico confiável do centro da glenóide inferior, permitindo assim a mensuração artroscópica dos raios anterior e posterior da cavidade glenoidal, facilitando a quantificação da perda óssea. Em 2004, Lo et al.4 realizaram então estudo retrospectivo utilizando o "Bare Spot" para identificação do centro da glenóide durante a artroscopia, estimando assim a perda óssea.
Diversos estudos tentaram reproduzir os resultados obtidos por Burkhart mas não obtiveram sucesso. De Wilde et al.5 descrevem o BS ou tubérculo de Assaki como um adelgaçamento do osso subcondral. Vogt et al.6 descrevem um ponto de origem da distribuição excêntrica das fibras de colágeno da cartilagem da glenóide. Fealy et al.7 sugerem que o BS não se encontra presente em esqueletos imaturos, sugerindo que tal ponto não é um marco anatômico constante.
Em 2004, Aigner et al.8 tentaram confirmar os achados de Burkhart através da dissecção de 10 cadáveres. Neste estudo, eles perceberam que o "Bare Spot" não se encontrava presente em todos os espécimes. Além disso, concluíram que o "Bare Spot" diverge significativamente do centro da glenóide. A distância do BS à margem anterior da glenóide (9,7mm) era significativamente menor do que a distância à borda posterior (13,71 m).
Em 2006, Huysmans et al.9, analisaram 40 escápulas de cadáveres esqueleticamente maduros e perceberam que o "Bare Spot" se encontrava presente em 35 das 40 glenóides. Perceberam ainda que havia uma diferença significativa entre as distâncias do centro do BS às bordas anterior e posterior da glenóide. Neste estudo, a distância média do BS à borda anterior foi de 11,04 mm e à posterior foi de 12,96mm.
Kralinger et al.10, em 2006, avaliaram 20 escápulas através de tomografia computadorizada multislice, e concluiram que a distância do BS à borda anterior foi de 9,7mm (6,5 a 13,7 mm), à borda inferior foi de 10,9mm (9,1 a 13,8 mm) e à posterior foi de 13,7 mm (11,3 a 19,2 mm).
Em 2013, Gagliardi et al.14, concluíram estudo retrospectivo através da revisão das imagens tomográficas de 50 pacientes e perceberam que o "Bare Spot" não se encontrava presente em indivíduos esqueleticamente imaturos abaixo de 10 anos. Um paciente com 14 anos apresentou imagem que permitisse identificar o BS.
Miyatake et al.15, em 2014, publicaram a série de casos em que foi avalido o ombro de 40 pacientes com diagnóstico de instabilidade glenoumeral anterior e luxações recidivantes, comparando as medições artroscópicas intraoperatórias e a tomografia computadorizada. Concluíram que o BS não coincide com o centro da cavidade glenoidal inferior e a estimativa da perda óssea sob visualização artroscópica não se mostrou precisa, sugerindo que a tomografia computadorizada com reconstrução tridimensional e supressão do úmero pré-operatória seria a forma mais acurada de definir a perda óssea.
Em nosso estudo, analisamos 20 ombros. As medidas da distância do "Bare Spot" às bordas anterior e posterior foram realizadas sob visualização artroscópica e por via aberta. Percebemos que não havia diferença estatística entre as medidas artroscópicas e abertas (p<0,05). Este dado nos sugere que os portais utilizados não influenciaram na medição dos raios da cavidade. Ao estabelecer o portal anterior coincidente com o raio e perpendicular a borda, minimizamos a influência da angulação do portal na mensuração das distâncias. Tal medida só foi possível por se tratar de estudo em cadáver, onde não nos preocupamos com a localização do portal na superfície, primando apenas pelo alinhamento com o eixo da cavidade.
Considerando-se as distâncias anterior e posterior, no entanto, percebemos que o "Bare Spot" se aproxima da borda anterior discretamente, sendo a medida BS-P (12,8mm) ligeiramente maior do que a medida BP-A (9,15mm), o que sugere um posicionamento mais anteriorizado do BS, não coincidindo portanto com o centro da cavidade glenoidal. Este dado é compatível com a literatura atual, reproduzindo os resultados dos estudos anteriormente citados.
Ao desconsiderar esta informação, o cirurgião pode ser induzido a uma superestimação da perda óssea, uma vez que a distância BS-A é, por natureza, ligeiramente menor do que BS-P. Esta diferença pode fazer com que o especialista adote uma conduta mais agressiva, optando pela transferência osteotendinosa trans-subescapular, em detrimento da técnica artroscópica de reparo labral. O resultado, contudo não consiste em risco de recidiva ao paciente, uma vez que levaria a tendência da superestimação da perda óssea, induzindo assim a opção menos conservadora.
CONCLUSÃO
O "Bare Spot" não se mostrou confiável como marco anatômico nos cadáveres estudados, uma vez que este acidente divergiu do centro da cavidade glenoidal. A medição da perda óssea baseando-se na distância do "Bare Spot" à borda anterior não é, portanto, confiável.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Lech O, Freitas JR, Piluski P, Severo A. Luxação Recidivante do Ombro: do papiro de Edwin Smith à capsuloplastia térmica. Rev Bras Ortop. 2005; 40 (11): 625-637 [ Links ]
2. Burkhart SS, Debeer JF, Tehrany AM, Parten PM. Quantifying glenoid bone loss arthroscopically in shoulder instability. Arthroscopy. 2002; 18 (5): 488-491 [ Links ]
3. Burkhart SS, Debeer JF. Traumatic glenohumeral bone defects and their relationship to failure of arthroscopic Bankart repairs: significance of the inverted-pear glenoid and the humeral engaging Hill-Sachs lesion. Arthroscopy. 2000; 16 (7): 677-694 [ Links ]
4. Lo IKY, Parten PM, Burkhart SS. The inverted pear glenoid: an indicator of significant glenoid bone loss. Arthroscopy. 2004; 20 (2): 169-174 [ Links ]
5. Wilde LF De, Berghs BM, Audenaert E, Sys G, van Maele GO, Barbaix E. About the variability of the shape of the glenoid cavity. Surg Radiol Anat. 2004; 26 (1): 54-59 [ Links ]
6. Vogt S, Eckstein F, Scon M, Putz R. Preferential direction of the collagen fibrils in the subchondral bone of the hip and shoulder joint. Ann Anat. 1999; 181 (2): 181-189 [ Links ]
7. Fealy S, Rodeo SA, DiCarlo EF, O'Brien SJ. The developmental anatomy of the neonatal glenoumeral joint. J Shoulder Elbow Surg. 2000; 9 (3): 217-222 [ Links ]
8. Aigner F, Longato S, Fritsch H, Kralinger F. Anatomical Considerations Regarding the "Bare Spot" of the Glenoid Cavity. Surg Radiol Anat. 2004; 26 (4): 308-311 [ Links ]
9. Huysmans PE, Haen PS, Kidd M, Dhert WJ, Willems JW. The shape of the inferior part of the glenoid: a cadaveric study. J Shoulder Elbow Surg. 2006; 15 (6): 759-763 [ Links ]
10. Kralinger F, Aigner F, Longato S, Rieger M, Wambacher M. Is the Bare Spot a Consistent Landmark?. Arthroscopy. 2006; 4 (22): 428-432 [ Links ]
11. Calandra JJ, Baker CL, Uribe J. The incidence of Hill-Sachs Lesions in initial anterior shoulder dislocations. Arthroscopy. 1989; 5 (4): 254-257 [ Links ]
12. Burkhart SS, Debeer JF, Barth JR, Criswell T, Roberts C, Richards DP. Results of modified latarjet reconstruction in patients with anterior instability and significant bone loss. Arthroscopy. 2007; 23 (10): 1033-1041 [ Links ]
13. Shibata H, Gotoh M, Mitsui Y, Kai Y, Nakamura H, Kanazawa T, et al. Risk factors for shoulder re-dislocation after arthroscopic Bankart repair. J Orthop Surg Res. 2014; 9 (53)
14. Gagliardi JA, Carino M. Glenoid Bare Spot. Applied Radiol. 2013; 10 (1): 29-31 [ Links ]
15. Miyatake K, Takeda Y, Fujii K, Takasago T, Iwame T. Validity of arthroscopic measurement of glenoid bone loss using the Bare Spot. Open Access J Sports Med. 2014; 5: 37-42 [ Links ]
Conflito de interesse:
Nada a declarar.
Max Rogério Freitas Ramos
Universidade Federal do Estado do Rio de Janeiro
Rua Professor Gabizo 264
Rio de Janeiro
Brasil
maxramos@ig.com.br
Data de Submissão: 2017-07-12
Data de Revisão: 2018-11-04
Data de Aceitação: 2018-11-12














