Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Portuguesa de Ortopedia e Traumatologia
versão impressa ISSN 1646-2122versão On-line ISSN 1646-2939
Rev. Port. Ortop. Traum. vol.26 no.2 Lisboa jun. 2018
ARTIGO DE REVISÃO
Cirurgia para tratamento de abcessos na espondilodiscite tuberculosa
Joaquim Soares do BritoI; Diogo RamalhoI; Rita HenriquesI; António TiradoI; Pedro FernandesI
I. Serviço de Ortopedia do Hospital de Santa Maria, Centro Hospitalar de Lisboa Norte.
RESUMO
A infecção tuberculosa pode ser responsável por extensas lesões afectando a coluna vertebral. Apesar da grande eficácia da terapêutica médica, a cirurgia poderá ser o tratamento indicado para abordar abcessos tuberculosos de grande dimensão, que constituem uma complicação amplamente documentada da espondilodicite de etiologia tuberculosa. O desenvolvimento de abcessos na infecção tuberculosa da coluna relaciona-se com a progressão da doença ou com infecções que envolvem grandes segmentos vertebrais. Apesar dos abcessos paravertebrais serem o subtipo mais frequentemente encontrado, o abcessos epidurais são aqueles que pela sua extensão ao espaço epidural poderão comprimir a medula espinhal e desenvolver compromisso neurológico. Neste sentido, abcessos tuberculosos de grande volume e especialmente aqueles com extensão epidural deverão ser abordados mais agressivamente.
Palavras chave: Espondilodiscite tuberculosa, Abcesso volumoso, Tratamento cirúrgico, Indicações, Complicações, Resultados.
ABSTRACT
Tuberculosis can be responsible for extensive spinal lesions. Despite the efficacy of medical treatment, surgery is still indicated for large tuberculous abscesses which are a well-known complication of spinal tuberculosis.
Abscess development can be related to expansion of the infection process and is often associated with extensive spinal tuberculosis. Paravertebral abscess is the most frequent type of abscess, however, epidural involvement can also occur, which can compress the spinal cord and be responsible for neurological impairment. For these reasons, extensive abscesses anda those with epidural-space invasion may be addressed more aggressively.
Key words: Spinal tuberculosis, Extensive abscess, Surgical treatment, Indications, Complications, Outcomes.
INTRODUÇÃO
A espondilodiscite tuberculosa é uma condição clinica já conhecida desde a antiguidade, no entanto, somente se tornou conhecida após a sua descrição e caracterização por Sir Percival Pott em 1779, ficando desde então conhecida como “Mal de Pott”. A infeção tuberculosa da coluna vertebral corresponde actualmente a cerca de 40% das infecções localizadas neste segmento anatómico, sendo uma manifestação frequente extra-pulmonar da tuberculose1-4. O diagnóstico precoce e um tratamento eficaz são fundamentais para prevenir as complicações associadas à doença, que podem incluir volumosos abcessos perivertebrais, com ou sem extensão ao espaço epidural2-4.
A descrição de abcessos relacionados com as espondilodiscites de etiologia tuberculosa é conhecida desde o inico do século XIX. Em 1884 Treves descreveu uma técnica cirúrgica em que através de uma abordagem paravertebral utilizando um tubo idealizado para o efeito, era possivel aceder aos corpos vertebrais infectados e drenar os abcessos do psoas-iliaco5. Em 1901, Starr publicou um trabalho onde falava sobre o tratamento cirúrgico dos abcessos tuberculosos e na necessidade em remover toda a parede do abcesso, assim como todo o seu conteúdo, de modo a minimizar a possibilidade de recrudescimento infeccioso6. No mesmo sentido em 1957, Weinberg descreveu a técnica cirúrgica e resultados associados com a excisão de abcessos tuberculosos7. Este autor considerava que a a principal vantagem do tratamento cirúrgico passava pela capacidade em eliminar eficazmente os abcessos do psoas, criando um ambiente favorável para curada doença óssea e cartilagínea, considerada então a fonte dos abcessos7.
Após um grande entusiasmo inicial com a excisão cirúrgica, as técnicas minimamente invasivas tornaram-se preferênciais para o tratamento do abcesso turberculoso8-15. Alguns autores publicaram resultados que sugerem não ser necessário uma abordagem cirúrgica agressiva no tratamentos destes abcessos, recomendando tratamento médico associado (ou não) a aspiração com agulha guiada por imagem16. Na mesma linha de pensamento Yacoub et al recomendam uma abordagem inicial não cirúrgica para os abcessos tuberculosos do psoas, registando uma taxa de sucesso de 90%. Os pequenos abcessos poderão quase invariavelmente ser tratados com antibioterapia isolada, enquanto que a opção cirúrgica deverá ser reservada para casos complicados que registem falência do tratamento médico16.
Tendo em conta a incidência crescente de tuberculose, assim como a emergência de estirpes resistentes a quimioterapia anti-tuberculosa, a opção pelo tratamento cirúrgico tem vindo a aumentar17,18.
Li et al publicaram recentemente uma série de 41 doentes com diagnóstico de espondilodiscite tuberculosa complicada com abcessos bilaterais do psoas tratados cirurgicamente. A opção cirúrgica recaiu numa abordagem posterior única, tendo sido relatados bons resultados com esta metodologia19. Estes autores concluiram que um tratamento cirúrgico com abordagem posterior única instrumentada, constituí uma técnica menos invasiva e poderá ser uma opção válida no tratamento da espondilodiscite tuberculosa torácica e lombar associada a abcessos paravertebrais ou do psoas-ilíaco19.
É objetivo deste artigo discutir o papel da cirurgia no tratamento da espondilodiscite tuberculosa, particularmente em casos complicados de abcessos com dimensões significativas. Serão discutidos aspectos como as indicações cirúrgicas, opções técnicas, complicações associadas e resultados clinicos.
ABCESSOS NA ESPONDILODISCITE TUBERCULOSA
Abcessos paravertebrais, com ou sem extensão ao espaço epidural, são complicações características das infecções tuberculosas na coluna vetebral. São abcessos que habitualmente se manifestam com sintomatologia indolente e não-específica, facto que justifica o diagnóstico e inicício de tratamento tardios20,21. A maioria da literatura publicada relativamente a esta temática assenta em casos clínicos, estudos de caso ou pequenas séries avaliadas retrospectivamente, pelo que a evidência cientifica é fraca21-25.
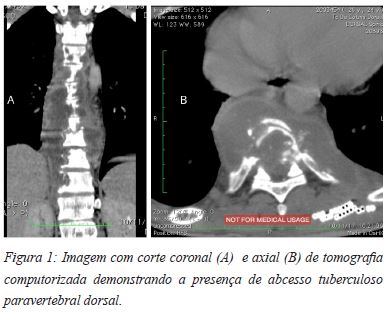
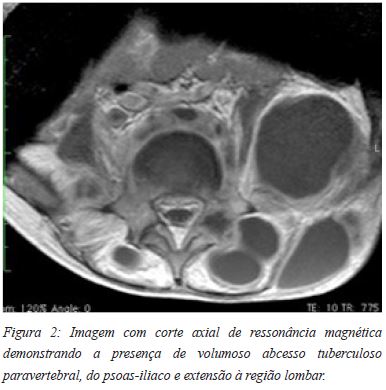
O desenvolvimento de abcessos tuberculosos na presença de espondilodiscite com a mesma etiologia (Figuras 1A e 1B) corresponde a uma expansão do processo infeccioso, principalmente em doentes imunocomprometidos20,25,26. Estes abcessos, particularmente aqueles de grandes dimensões (Figura 2), estão associados com um envolvimento mais extenso da infecção vertebral, e a sua dimensão é um factor determinante que incrementa a dificuldade em realizar um tratamento eficaz27. De acordo com Osborn et al, podemos encontrar abcessos paravertebrais em 55-95% das espondilodicites tuberculosas, enquanto Gehlot et al publicaram uma prevalência de 98,5%28,29. No que se refere a abcessos especificamente dos psoas-iliaco associadas a infecções tuberculosas da coluna, Mirsaedi et al documentaram uma prevalência de 14,3%, enquanto Gehlot et al registaram uma prevalência de 37,1%29,30.
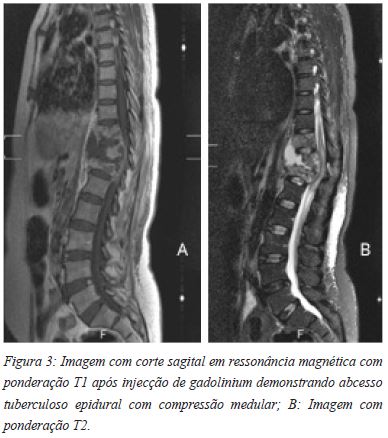
Os abcessos epidurais têm a particularidade de poderem ser responsáveis pelo desenvolvimento de uma lesão neurológica como resultado de uma compressão directa (Figuras 3A e 3B), ou indirectamente, como resultado da oclusão vascular gerada pela tromboflebite séptica31-35. Apesar das investigações realizadas em coelhos terem determinado um papel principal para a compressão mecânica directa, outros estudos demonstraram que a compressão associada à isquémia gera um efeito adverso adicional no compromisso da função neurológica31-35. A recuperação neurológica notável em alguns dos doentes com esta condição clinica após a realização de laminectomia descompressiva, oferece uma forte evidência do envolvimento de uma fisiopatologia mecânica, no entanto, a trombose vascular também foi um achado frequente nos estudos postmortem36. A paraplegia associada com a espondilodiscite de etiologia tuberculosa pode ser didividida em dois grupos distintos: os casos de paraplegia com menos ou mais de dois anos de evolução37. A paraplegia com menos de dois anos de progressão está associada com a doença activa, formação de abcesso e inflamação, alterações que podem gerar uma compressão sobre os elementos neurais. Por outro lado, na paraplegia com mais de dois anos de progressão de doença, a lesão parece associar-se principalmente com o colapso vertebral, deformidade da coluna e consequente compressão37. Por estas razões, a presença de abcessos tuberculosos, particularmente aqueles com invasão do do espaço epidural, deverão merecer uma abordagem mais agressiva com drenagem cirúrgica27.
AVALIAÇÃO IMAGIOLÓGICA
A infecção tuberculosa da coluna vertebral tem inicio habitualmente na plataforma somática do corpo vertebral afectado, progredindo para o disco intervertebral e finalmente para o corpo vertebral, acima ou abaixo do disco. No entanto, nos doentes com idade pediátrica, e em consequência da maior vascularização do disco intervertebral, a infecção poderá afectar primeiramente esta estrutura anatómica, e progredir posteriormente para dos corpos vertebrais adjacentes38,39. O envolvimento dos corpos vertebrais levam em última análise ao seu colapso e consequente deformidade cifótica40,41. Em casos mais raros, os elementos posteriores da coluna vertebral também poderão estar envolvidos, correspondendo a cerca de 10% de todos os casos40,41.
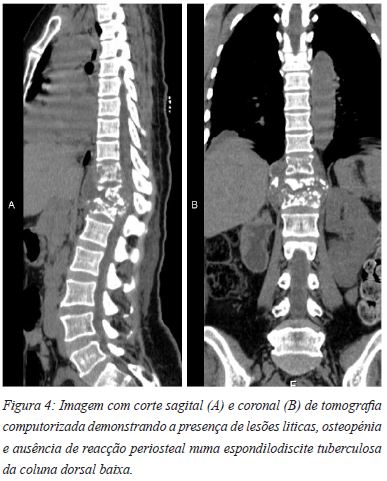
A tuberculose na coluna expressa-se habitualmente em vários níveis vertebrais, de forma contiígua ou não contígua39,40. A coluna lombar e torácica inferior são os segmentos anatómicos mais frequentemente envolvidos. A doença caracteriza-se habitualmente por osteopénia, lesões líticas e esclerose, associada com uma reacção perioteal muito pobre (Figuras 4A e 4B)38-43. O envolvimento das estruturas envolventes poderá estar presente em 75-95% dos casos de infeccção tuberculosa no sistema musculo-esquelético. O envolvimento torácico paravertebral manifesta-se frequentemente como uma massa no mediastino posterior (Figuras 4 e 5). O envolvimento abdomino-pélvico caracteriza-se habitualmente por abcessos do psoas-ilíaco44. Estes abcessos são na sua maioria indolores e não apresentam manifestações sistémicas significativas. Raramente, estes abcessos podem apresentar calcificações, que são fortemente sugestivas de uma etiologia tuberculosa38-45.
Os abcessos paravertebrais são um achado comum nas espondilodiscites tuberculosas comparativamente com outras etiologias infecciosas, precisamente pela sua natureza insidiosa e ausência de sintomatologia associada. A natureza aguda dos abcessos piogénicos permite um diagnóstico mais fácil e precoce46. Para além deste facto, os abcessos piogénicos virtualmente não apresentam calficações no seu interior. Outro achado que poderá auxiliar o diagnóstico imagiológico prende-se com a maior evidência dos vasos segmentares lombares na ressonância magnética, principalmente nos casos em que já se formou um abcesso paravertebral27-38.
Os achados imagiológicos na espondilodiscite tuberculosa dependem da extensão e duração da infecção. Inicialmente, as radiografias podem se inteiramente normais, no entanto, a avaliação por tomografia computorizada e ressonância magnética apresentam maior sensibilidade para detectar alterações numa fase precoce da infecção29. Uma ressonância magnética poderá demonstrar um espaço intersomático relativamente poupado, associado ao envolvimento de corpos vertebrais de cada lado do disco. Abcessos paravertebrais, do psoas-iliaco e epidurais, assim como compressão dos elementos nervosos serão também mais facilmente identificados nos estudos com ressonância47.
INDICAÇÕES CIRÚRGICAS NA ESPONDILODICITE TUBERCULOSA
É de conhecimento comum que a quimioterapia anti-tuberculosa é tratamento gold-standard nas infecções tuberculosas da coluna. No entanto, quando um doente apresenta um abcesso tuberculoso (particularmente volumoso ou invandindo o espaço epidural), lesão neurológica de novo, cifose significativa ou instabilidade mecânica, o tratamento cirúrgico é habitualmente preconizado48,49. Apesar do dito anteriormente, não existe uma abordagem ou metodologia de tratamento consensuais, principalmente na doença com envolvimento contíguo multinivel48.
Uma revisão recente da Cochrane comparando o tratamento cirúrgico e médico na espondilodicite tuberculosa não demonstrou beneficio significativo com a utilização da abordagem cirúrgica por rotina50. No entanto, devemos realçar que os doentes com envolvimento de três ou mais corpos vertebrais foram excluidos nos estudos iniciais publicados pelo Medical Reasearch Council, facto que poderá enviesar esta conclusão. Existem ainda estudos adicionais que relacionam o risco de deformidade, instabilidade e lesão neurológica com a progressão do envolvimento vertebral e consequente necessidade cirúrgica para garantir a estabilidade da coluna50-52.
Apesar da ausência de consensos, existem indicações cirúrgicas globalmente aceites como a necessidade em descomprimir elementos neurais, particularmente a medula espinhal, a falência de tratamento conservador após um periodo de três meses, intabilidade ou deformidade acentuada da coluna vertebral, um diagnóstico incerto ou a recidiva da doença. De acordo com Moon et al, a opção cirúrgica potencia a consolidação pelo desbridamento da área infectada, permitindo a confirmação histológica do diagnóstico e reduzindo a taxa de recidivas tardias. O tratamento cirúrgico permite ainda evitar ou prevenir a deformidade da coluna vertebral, e potencia a recuperação de lesões neurológicas53. A presença de abcessos, particularmente os de grandes dimensões, poderá ser considerada uma indicação relativa para o tratamento cirúrgico.
Um desbridamento completo nem sempre é possivel, uma vez que a presença de múltiplos trajectos fistulosos poderá dificultar este processo, e a abordagem cirúrgica apoderá gerar uma nova fistula que poderá perdurar por longos periodos de tempo53. Relativamente a esta temática, destaca-se o o trabalho publicado por Tuli que incluiu 78 doentes com abcessos volumosos, onde 68% desapareceram com tratamento conservador, 16% persistiram com uma dimensão constante, 14% calcificaram e apenas 2% necessitaram tratamento cirúrgico em consequência de complicações associadas aos mesmos54. Em resumo, podemos afirmar que infecções tuberculosas da coluna com destruição vertebral limitada, pequenos abcessos, ausência de lesão neurologica ou resistência ao tratamento com quimioterapia anti-tuberculosa, podem ser bem tratadas com uma abordagem não cirúrgica48. A necessidade cirúrgica surge com a dor persistente secundária a instabilidade mecânica da coluna vertebral, disfunção neurológica secundária a compressão nervosa, doença multinível com envolvimento de múltiplos corpos vertebrais, abcessos com grande dimensão e resultados não satisfatórios após implementação de tratamento médico27,48.
TÉCNICA CIRÚRGICA NA ABORDAGEM DO ABCESSO TUBERCULOSO
A imagiologia moderna permitiu o desenvolvimento de técnicas de drenagem guiadas por TC. Estas técnicas são eficazes, principalmente na drenagem de abcessos do psoas-iliaco13. No entanto, os abcessos cervicais e torácicos anteriores podem ser dificeis de drenar com uma técnica guiada por imagem, sendo a abordagem cirúrgica (quando a drenagem está indicada) habitualmente necessária. Com menor frequência, podemos observar abcessos de grandes dimensões na região lombo-sagrada, onde tanto o acesso por via percutânea como por via cirúrgica posterior poderá ser dificil de executar, principalmente quando existe uma necessidade em conservar os elementos posteriores da coluna, ou evitar uma fusão em casos específicos, como os pediátricos. Contudo, se pretendemos realizar uma fusão, a abordagem transforaminal poderá proporcionar uma drenagem satisfatória de um abcesso anterior, evitando uma abordagem retroperitoneal. Se não pretendermos realizar uma fusão, uma abordagem transpedicular poderá ser um modo elegante de ter acesso uni ou bilateral ao abcesso55. Uma abordagem transpedicular tem maior risco de proporcionar uma drenagem incompleta, no entanto, a utilização de agulhas com maior calibre poderá melhorar a taxa de sucesso e permitir uma lavagem da cavidade abcedada. Bezer et al publicaram uma pequena série de doentes com espondilodiscite tuberculosa lombo-sagrada com excelentes resultados recorrerndo a uma abordagem transpedicular e utilizando uma cureta de forma a aumentar o trajecto pedicular, seguido de instrumentação posterior na região L4-S156.
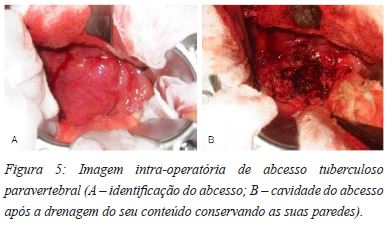
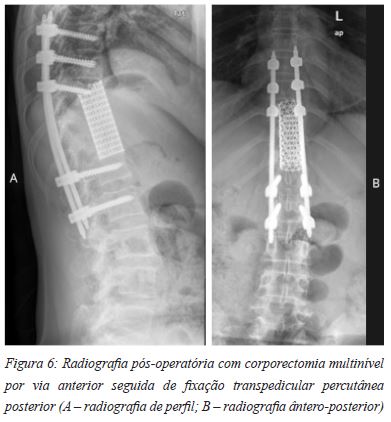
Rajasekaren et al concluiram que na presença de instabilidade clínica com dor de caracteristicas mecânicas, existe um risco significativo de colapso ósseo e desenvolvimento de uma deformidade cifótica. Neste contexto, uma abordagem cirúrgica directa poderá ser a principal opção para evitar a deformidade, optimizar a recuperação funcional e tratar em definitivo um abcesso que esteja presente57. Para abordar directamente o abcesso e coluna vertebral infectada foram descritas abordagens anterior, posterior e anterior-posterior combinada27,48,58,59. Nas abordagens combinadas e unicamente posterior instrumentadas é possivel corrigir e manter a correcção de uma deformidade cifótica, com uma baixa taxa de complicações27,48,58,59. Na coluna torácica, se não existir a necessidade em realizar uma grande reconstrução da coluna anterior, uma abordagem póstero-lateral poderá ser outra boa opção, minimizando as complicações cirúrgicas e encurtando o tempo operatório quando comparado com uma abordagem transtorácica. No caso de uma reconstrução imperativa da coluna torácica anterior, poderemos socorrer-nos de uma fixação posterior, preferencialmente recorrendo a técnicas percutâneas, com uma subsequente abordagem directa do abcesso e foco infeccioso58. A abordagem torácica directa poderá ser realizada por via extra-pleural na transição toraco-abdominal ou por via intra-pleural nos níveis torácicos mais altos. Estas técnicas apresentam igualmente baixas taxas de complicações, também em consequência da idade jovem da maioria destes doentes e número reduzido de comorbilidades27. No entanto, não podemos deixar de realçar que um abcesso tuberculoso, principalmente aqueles de grandes dimensões e associdos a envolvimento extenso da coluna vertebral, representam um grande desafio cirúrgico (Figura 5A e 5B). Identificar estes abcessos poderá ser dificil durante o acto cirúrgico, tal como o delimitar dos planos de dissecção27. Os autores relataram previamente uma complicação relacionada com a abordagem cirúrgica dos abcessos tuberculosos, nomeadamente uma laceração da veia ilíca esquerda numa via lombar direita, episódio que motivou modificação na prática corrente dos mesmos, no sentido de abordar os abcessos bilaterais por uma via lombar esquerda, contrariando a abordagem lateralizada ao abcesso de maior dimensão27. Esta importante complicação registada também serve para destacar a importância de nos mantermos dentro das paredes do abcesso durante a descompressão e reconstrução vertebral, de modo a minimizar o risco de lesões iatrogénicas27. Neste sentido, devemos conservar a integridade das vértebras afectadas pela infecção o maior periodo de tempo possível, desbridando unicamente o abcesso paravertebral, osso esclerótico, tecido desvitalizado e descomprimindo a medula. Concomitantemente deveremos evitar adicionar instabilidade à coluna vertebral. A reconstrução da coluna anterior poderá ser realizada eficazmente recorrendo a crista ilíaca, enxerto vascularizado de costela, enxerto morcelizado de osso (nos pequenos defeitos) ou recorrendo a cages (Figura 6A e 6B).
COMPLICAÇÕES
O tratamento cirúrgico na espondilodiscite tuberculosa com envolvimento extenso da coluna vertebral é exigente e, consequentemente, existem importantes potenciais complicações. A clássicas abordagens anteriores pautaram-se por complicações relacionadas com a anestesia, elevada morbilidade peri-operatória, risco elevado de lesão vascular, falência do enxerto e por uma fixação insuficiente sobre um osso osteopénico60-63. Para além das complicações apontadas, a abordagem unicamente por via anterior não era capaz de corrigir, pelo menos significativamente, a deformidade cifótica instalada. Vários autores advogam por isso que em espondilodiscites multinível, devemos recorrer à instrumentação posterior como meio de impedir a progressão da deformidade cifótica e a falência da fixação ou do enxerto anterior64-66.
Alam et al publicaram recentemente um estudo multicêntrico focado no tratamento cirúrgico das espondilodicites tuberculosas. Neste estudo foi posssivel encontrar uma taxa de 1.2% em infecções superficiais da ferida operatória e 0.7% de infecções profundas. A taxa de cirurgia de revisão foi de 1%, a falência de implante surgiu em 0,7% dos casos e o mau-posicionamento de parafusos em 2,1%. Ocorreram complicações vasculares em 0,7% dos casos e verificou-se uma evolução neurológica favorável para todos os doentes com duas excepções (0,3% dos casos)67.
Não existem muitos trabalhos que se dediquem ao estudo da espondilodiscite tuberculosa complicada com abcessos pelo que é dificil aferir qual a verdadeira taxa de complicações associada. Na nossa experiência particular, registámos apenas uma complicação importante na nossa série de 15 doentes submetidos drenagem cirúrgica dos abcessos tuberculosos com reconstrução da coluna anterior, sempre com uma erradicação eficaz da infecção e ausência de complicações relacionadas com a ferida operatória27.
RESULTADOS
Num estudo realizado em Masan e Pusan na Coreia do Sul envolvendo 299 doentes, e cujo objectivo passava por avaliar a resolução de abcessos e fistulas resultantes de infecção tuberculosa utilizando quimioterapia anti-tuberculosa e imobilização gessada, demonstrou-se que 41% dos casos (123 doentes) em estudo apresentavam efectivamente um abcesso ou fistula activa68. Em 41% dos 66 doentes identificados com abcessos tuberculosos, verificou-se uma resolução da infecção aos seis meses de seguimento, enquanto que ao final de um ano o número ascendeu para 74%. Em 57 doentes com uma fistula e/ou abcesso observados na primeira avaliação clínica verificou-se um padrão similar de resolução da doença. Aos cinco anos de seguimento, um total de dez doentes ainda apresentavam uma fistula ou abcesso tuberculoso e quatro doentes uma doença com recrudescimento intermitente. Três destes quatro doentes receberam quimioterapia anti-tuberculosa adicional com resolução do quadro infeccioso68.
Apesar da aspiração dos abcessos tuberculosos se ter demonstrado ineficaz e o tratamento cirúrgico ser questionável, dado que estes abcessos resolvem com terapêutica médica, existem algumas situações particulares onde o tratamento cirúrgico terá um impacto relevante na dor, deformidade e em última análise na qualidade de vida do doente69,70. Em doentes com com doença multinível contígua, um desbridamento e artrodese utilizando uma abordagem postero-lateral combinada com instrumentação posterior permite um bom resultado clinico e radiográfico48. Park et al publicaram um estudo sobre espondilodiscites tuberculosas envolvendo 137 doentes onde a abordagem cirúrgica radical associada com quimioterapia anti-tuberculosa demonstrou uma melhoria franca nos resultados clinícos42. Alam et al também demonstraram num estudo prospectivo que o tratamento cirúrgico aplicado à espondilodiscite tuberculosa é segura e eficaz com resultados clinico-radiológicos satisfatórios67. Também os autores registaram bons resultados clinicos em casos de espondilodiscites tuberculosas envolvendo múltiplos níveis e associadas a extensos abcessos, quando submetidos a abordagem cirúrgica radical envolvendo desbridamento dos abcessos, reconstrução da coluna anterior e instrumentação posterior concomitante27. No trabalho publicado pelos autores foi demonstrado que, uma abordagem agressiva permite a erradicação da infecção e consolidação óssea. Paralelamente, verificou-se ainda uma drenagem eficaz e segura dos abcessos, com uma melhoria global da lesão neurológica apresentada pelos doentes27.
CONCLUSÃO
Não existe na literatura evidência cientifica suficiente para corroborar um tratamento específico na espondilodiscite tuberculosa complicada de abcessos. Apesar da emergência de estirpes de Mycobacterium tuberculosis resistentes à quimioterapia anti-tuberculosa actual, existe evidência suficiente para recomendar o tratamento médico como gold standard. No entanto, alguns casos particulares poderão beneficiar de uma abordagem cirúrgica.
Concomitantemente, assistimos à emergência de técnicas minimamente invasivas que permitem diminuir significativamente a morbilidade associada aos procedimentos cirúrgicos. Este conhecimento e capacidade técnica crescentes, associados ao bom senso e expectativas individuais de cada doente, desempenham um papel fundamental no nosso plano de tratamento.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Garg RK, Somvanshi DS. Spinal tuberculosis: a review. The journal of spinal cord medicine. 2011; 34 (5): 440-454 [ Links ]
2. Jain AK. Tuberculosis of the spine a fresh look at an old disease. Journal of Bone & Joint Surgery, British Volume. 2010; 92 (7): 905-991 [ Links ]
3. Jain AK, Dhammi IK. Tuberculosis of the spine: a review. Clinical orthopaedics and related research. 2007; 460: 39-49 [ Links ]
4. Guerado E, Cerván AM. Surgical treatment of spondylodiscitis. An update. International orthopaedics. 2012; 36 (2): 413-420 [ Links ]
5. Treves F. On the direct treatment of spinal caries by operation. British Medical Journal. 1884; 1: 58-60 [ Links ]
6. Starr CL. The treatment of abscesses in tubercular bone lesions. Trans Am Orthop Assoc. 1901; 114 (1): 52-65 [ Links ]
7. Weinberg JA. The surgical excision of psoas abscesses resulting from spinal tuberculosis. The Journal of Bone & Joint Surgery. 1957; 39 (1): 17-27 [ Links ]
8. Hirsch C. Surgical interventions on paravertebral tuberculous abscesses. Acta orthopaedica Scandinavica. 1951; 21 (3): 211-220 [ Links ]
9. Ganem R, Mestiri S. Surgery in cold abscess of Pott's disease (51 cases) and direct surgical approach in Pott's disease (21 cases). Memoires Academie de chirurgie (France). 1955; 82 (25-26): 779-780 [ Links ]
10. Riskó T, Borsay J, Lelik F. Surgical treatment of tuberculous spondylitis complicated by an abscess of psoas. Zeitschrift für Orthopädie und ihre Grenzgebiete. 1956; 87 (2): 175-186 [ Links ]
11. Kovalenko D. Transabdominal approach in surgical treatment of tuberculosis of the lumbosacral region of the spine complicated by presacral abscess. Ortopediia travmatologiia i protezirovanie. 1964; 25: 36-39 [ Links ]
12. Dinç H, Sari A, Yulug G, Gümele HR. CT-guided drainage of multilocular pelvic and gluteal tuberculous abscesses. AJR American journal of roentgenology. 1996; 167 (3): 667-668 [ Links ]
13. Dinç H, Ahmetoglu A, Baykal S, Sari A, Sayil O, Gümele HR. Image-guided Percutaneous Drainage of Tuberculous Iliopsoas and Spondylodiskitic Abscesses: Midterm Results. Radiology. 2002; 225 (2): 353-358 [ Links ]
14. Pombo F, Martín-Egaña R, Cela A, Díaz JL, Linares-Mondéjar P, Freire M. Percutaneous catheter drainage of tuberculous psoas abscesses. Acta Radiologica. 1993; 34 (4): 366-368 [ Links ]
15. Dinç H, Önder Ç, Turhan AU, Sari A, Aydin A, Yulug G, et al. Percutaneous catheter drainage of tuberculous and nontuberculous psoas abscesses. European journal of radiology. 1996; 23 (2): 130-134
16. Yacoub WN, Sohn HJ, Chan S, Petrosyan M, Vermaire HM, Kelso RL, et al. Psoas abscess rarely requires surgical intervention. The American Journal of Surgery. 2008; 196 (2): 223-227
17. Maron R, Levine D, Dobbs TE, Geisler WM. Two cases of pott disease associated with bilateral psoas abscesses: case report. Spine. 2006; 31 (16): 561-564 [ Links ]
18. Lukoye D, Adatu F, Musisi K, Kasule GW, Were W, Odeke R, et al. Anti-tuberculosis drug resistance among new and previously treated sputum smear-positive tuberculosis patients in Uganda: results of the first national survey. PLoS One. 2013; 8 (8): 70763
19. Li J, Li XL, Zhou XG, Zhou J, Dong J. Surgical Treatment for Spinal Tuberculosis With Bilateral Paraspinal Abscess or Bilateral Psoas Abscess: One-stage Surgery. Journal of spinal disorders & techniques. 2014; 27 (8): 309-314 [ Links ]
20. Shields D, Robinson P, Crowley TP. Iliopsoas abscess - A review and update on the literature. International Journal of Surgery. 2012; 10 (9): 466-469 [ Links ]
21. Harrigan RA, Kauffman FH, Love MB. Tuberculous psoas abscess. The Journal of emergency medicine. 1995; 13 (4): 493-498 [ Links ]
22. Janssens JP, Haller R De. Spinal Tuberculosis in a Developed Country: A Review of 26 Cases With Special Emphasis on Abscesses and Neurologic Complications. Clinical orthopaedics and related research. 1990; 257: 67-75 [ Links ]
23. Ng AW, Chu WC, Ng BK, Li AM. Extensive paraspinal abscess complicating tuberculous spondylitis in an adolescent with Pott kyphosis. Clinical imaging. 2005; 29 (5): 359-361 [ Links ]
24. Sharma K, Ali S, Aggarwal L, Thomas S. Bilateral extensive tubercular iliopsoas abscess: An uncommon manifestation of Pott's spine. Annals of Tropical Medicine and Public Health. 2015; 8 (1): 10-12 [ Links ]
25. van den Berge M, Marie S de, Kuipers T, Jansz AR, Bravenboer B. Psoas abscess: report of a series and review of the literature. Netherlands Journal of Medicine. 2005; 63 (10): 413-416 [ Links ]
26. Walsh TR, Reilly JR, Hanley E, Webster M, Peitzman A, Steed DL. Changing etiology of iliopsoas abscess. The American journal of surgery. 1992; 163 (4): 413-416 [ Links ]
27. Brito JS do, Tirado A, Fernandes P. Surgical Treatment of Spinal Tuberculosis Complicated with Extensive abscess. The Iowa orthopaedic journal. 2014; 34: 129-136 [ Links ]
28. Osborn AG. Nonneoplastic disorders of the spine and spinal cord. Diagnostic neuroradiology. St Louis, Mo: Mosby; 1994. p. 820-875. [ Links ]
29. Gehlot PS, Chaturvedi S, Kashyap R, Singh V. Pott's spine: retrospective analysis of MRI scans of 70 cases. Journal of clinical and diagnostic research: JCDR. 2012; 6 (9): 1534-1538 [ Links ]
30. Mirsaeidi SM, Tabarsi P, Amiri MV, Mansoori SD, Bakhshayesh-Karam M, Masjedi MR, et al. Clinical and radiological presentation of adult tuberculous spondylitis. Tanaffos. 2003; 2 (6): 59-65
31. Pereira CE, Lynch JC. Spinal epidural abscess: an analysis of 24 cases. Surgical neurology. 2005; 63: 26-29 [ Links ]
32. Lu CH, Chang WN, Lui CC, Lee PY, Chang HW. Adult spinal epidural abscess: clinical features and prognostic factors. Clinical neurology and neurosurgery. 2002; 104 (4): 306-310 [ Links ]
33. Del Curling Jr O, Gower DJ, McWhorter JM. Changing concepts in spinal epidural abscess: a report of 29 cases. Neurosurgery. 1990; 27 (2): 185-192 [ Links ]
34. Reihsaus E, Waldbaur H, Seeling W. Spinal epidural abscess: a meta-analysis of 915 patients. Neurosurgical review. 2000; 23 (4): 175-204 [ Links ]
35. Darouiche RO. Spinal epidural abscess. New England Journal of Medicine. 2006; 355 (19): 2012-2020 [ Links ]
36. Browder J, Meyers R. Pyogenic infections of the spinal epidural space. Surgery. 1941; 10 (2): 296-308 [ Links ]
37. Kemp MH, Konstam MP, Mitchison DA, Scadding JG, Stott H. A 10-year assessment of a controlled trial comparing debridement and anterior spinal fusion in the management of tuberculosis of the spine in patients on standard chemotherapy in Hong Kong. The Journal of Bone and Joint Surgery. 1982; 64 (4): 393-398 [ Links ]
38. Afonso PD, Almeida A. Tuberculous spondilodiskitis: imaging features. Acta Médica Portuguesa. 2011; 24 (2): 349-354 [ Links ]
39. Leonard MK, Blumberg HM. Musculoskeletal tuberculosis. In David Schlossberg, editors. Tuberculosis & nontuberculous mycobacterial infections.. New York: McGraw-Hill; 2006. p. 242-264.
40. Engin G, Acunas B, Acunas G, Tunaci M. Imaging of Extrapulmonary Tuberculosis 1: (CME available in print version and on RSNA Link). Radiographics. 2000; 20 (2): 471-488 [ Links ]
41. Jinkins J Randy. Magnetic resonance imaging of spinal infectious disease: pathophysiologic concepts of origin and spread. Acta Clinica Croatica. 2002; 41 (2): 29-30 [ Links ]
42. Park DW, Sohn JW, Kim EH, Cho DI, Lee JH, Kim KT, et al. Outcome and management of spinal tuberculosis according to the severity of disease: a retrospective study of 137 adult patients at Korean teaching hospitals. Spine. 2007; 32 (4): 130-135
43. Lindahl S, Nyman RS, Brismar J, Hugosson C, Lundstedt C. Imaging of tuberculosis: IV. Spinal manifestations in 63 patients. Acta radiologica. 1996; 37 (4): 506-511 [ Links ]
44. Sanal HT, Kocaoglu M, Sehirlioglu A, Bulakbasi N. A rare cause of flank mass: psoas abscess due to extensive primary thoracolumbar tuberculous spondylodiskitis. American journal of neuroradiology. 2006; 27 (8): 1735-1737 [ Links ]
45. Benli T, Kaya A. New concepts in the treatment of Pott's disease. J Turkish Spinal Surg. 2005; 16 (3): 11-34 [ Links ]
46. Grossman RK, Yousem DM. Non-degenerative diseases of the Spine. Neuroradiology Requisites. Mosby; 2003. p. 795-796. [ Links ]
47. McLain RF, Isada C. Spinal tuberculosis deserves a place on the radar screen. Cleveland Clinic journal of medicine. 2004; 71 (7): 537-543 [ Links ]
48. Yin XH, Liu SH, Li JS, Chen Y, Hu XK, Zeng KF, et al. The role of costotransverse radical debridement, fusion and postural drainage in the surgical treatment of multisegmental thoracic spinal tuberculosis: a minimum 5-year follow-up. European Spine Journal. 2016; 25 (4): 1047-1055
49. Açikgöz B, Özcan OE, Belen D, Erbengi A, Özgen T. Surgery for progressive Pott's paraplegia (tuberculous paraplegia). Paraplegia. 1991; 29: 537-541 [ Links ]
50. Rajasekaran S. The problem of deformity in spinal tuberculosis. Clinical orthopaedics and related research. 2002; 398: 85-92 [ Links ]
51. Jutte PC, van Loenhout-Rooyackers JH. Routine surgery in addition to chemotherapy for treating spinal tuberculosis. Cochrane Database Syst Rev. 2006; 1 [ Links ]
52. Rajasekaran S, Shanmugasundaram TK. Prediction of the angle of gibbus deformity in tuberculosis of the spine. The Journal of Bone & Joint Surgery. 1987; 69 (4): 503-509 [ Links ]
53. Moon MS. Tuberculosis of spine: current views in diagnosis and management. Asian spine journal. 2014; 8 (1): 97-111 [ Links ]
54. Tuli SM. Results of treatment of spinal tuberculosis by "Middle-path" regime. Journal of Bone & Joint Surgery, British Volume. 1975; 57 (1): 13-23 [ Links ]
55. Guven O, Yalcin S, Karahan M, Esemenli T. Transpedicular drainage of Pott's abscess. A report of two cases. American journal of orthopedics (Belle Mead, NJ). 1995; 24 (5): 421-425 [ Links ]
56. Bezer M, Kucukdurmaz F, Aydin N, Kocaoglu B, Guven O. Tuberculous spondylitis of the lumbosacral region: long-term follow-up of patients treated by chemotherapy, transpedicular drainage, posterior instrumentation, and fusion. Journal of spinal disorders & techniques. 2005; 18 (5): 425-429 [ Links ]
57. Rajasekaran S, Shanmugasundaram TK, Prabhakar R, Dheenadhayalan J, Shetty AP, Shetty DK. Tuberculous lesions of the lumbosacral region. A 15-year follow-up of patients treated by ambulant chemotherapy. Spine. 1998; 23 (10): 1163-1167 [ Links ]
58. Brito JS do, Tirado A, Fernandes P. Extensive Involvement of the Dorsal Spine by Tuberculous Infection and Surgical Treatment with Percutaneous Spinal Instrumentation. J Infect Dis Ther. 2014; 2: 156 [ Links ]
59. Korkusuz F, Islam C, Korkusuz Z. Prevention of postoperative late kyphosis in Pott's disease by anterior decompression and intervertebral grafting. World journal of surgery. 1997; 21 (5): 524-528 [ Links ]
60. Özdemir HM, Us AK, Ögün T. The role of anterior spinal instrumentation and allograft fibula for the treatment of pott disease. Spine. 2003; 28 (5): 474-479 [ Links ]
61. Benli I, Acaroglu ES, Akalin S, Kis M, Duman E, Ün A. Anterior radical debridement and anterior instrumentation in tuberculosis spondylitis. European Spine Journal. 2003; 12 (2): 224-234 [ Links ]
62. Yilmaz C, Selek HY, Gürkan I, Erdemli B, Korkusuz Z. Anterior Instrumentation for the Treatment of Spinal Tuberculosis. The Journal of Bone & Joint Surgery. 1999; 81 (9): 1261-1267 [ Links ]
63. Hodgson AR, Stock FE. Anterior Spine Fusion for the Treatment of Tuberculosis of the Spine: The Operative Findings and Results of Treatment in the First One Hundred Cases. The Journal of Bone & Joint Surgery. 1960; 42 (2): 295-310 [ Links ]
64. Sundararaj GD, Behera S, Ravi V, Venkatesh K, Cherian VM, Lee V. Role of posterior stabilisation in the management of tuberculosis of the dorsal and lumbar spine. Journal of Bone & Joint Surgery, British Volume. 2003; 85 (1): 100-106 [ Links ]
65. Talu U, Gogus A, Ozturk C, Hamzaoglu A, Domanic U. The role of posterior instrumentation and fusion after anterior radical debridement and fusion in the surgical treatment of spinal tuberculosis: experience of 127 cases. Journal of spinal disorders & techniques. 2006; 19 (8): 554-559 [ Links ]
66. Qureshi MA, Khalique AB, Afzal W, Pasha IF, Aebi M. Surgical management of contiguous multilevel thoracolumbar tuberculous spondylitis. European Spine Journal. 2013; 22 (4): 618-623 [ Links ]
67. Alam S, Phan K, Karim R, Jonayed SA, Munir HKM, Chakraborty S, et al. Surgery for Spinal Tuberculosis: A Multi-Center Experience of 582 Case. Global Spine Journal. 2016; 6 (1)
68. Working Party on Tuberculosis of the Spine MRC. A five-year assessment of controlled trials of in-patient and out-patient treatment and of plaster-of-Paris jackets for tuberculosis of the spine in children on standard chemotherapy. J Bone Joint Surg Br. 1976; 58 (4): 399-341
69. Bakhsh A. Medical management of spinal tuberculosis: an experience from Pakistan. Spine. 2010; 35 (16): 787-791 [ Links ]
70. Prasad R. Management of multi-drug resistant tuberculosis: practitioner's view point. Indian Journal of Tuberculosis. 2007; 54 (1): 3-11 [ Links ]
Conflito de interesse:
Nada a declarar.
Joaquim Soares do Brito
Interno do Serviço de Ortopedia e Traumatologia do Hospital de Santa Maria
Av. Prof. Egas Moniz
1649-035 Lisboa
joaquimsoaresdobrito@gmail.com
Data de Submissão: 2017-05-08
Data de Revisão: 2018-05-13
Data de Aceitação: 2018-06-11














