Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Portuguesa de Ortopedia e Traumatologia
versão impressa ISSN 1646-2122versão On-line ISSN 1646-2939
Rev. Port. Ortop. Traum. vol.25 no.4 Lisboa dez. 2017
ARTIGO ORIGINAL
Impacto da re-infusão de sangue autólogo na necessidade de transfusão de sangue alogénico após Artroplastia Total do Joelho: Resultados de um ensaio clínico controlado e randomizado
Sara MachadoI; Rui PintoI; Fernando AraújoII; António Matos CoutinhoI; Manuel SearaI; António Mendes MouraI; Paulo OliveiraI
I. Serviço de Ortopedia e Traumatologia, Centro Hospitalar de S. João, Porto. Porto.
II. Serviço de Imunohemoterapia, Centro Hospitalar de S. João, Porto. Porto.
RESUMO
A prevalência de transfusão de sangue após a artroplastia do joelho varia entre 20 a 50%. O concentrado de eritrócitos alogênico é caro, escasso e potencialmente associada a várias complicações. O nosso objetivo foi avaliar a segurança pós-operatória do uso de sistemas de recuperação pós-operatória de sangue autólogo e a sua eficácia na redução das necessidades de transfusão de sangue alogênico. Foram seleccionados 40 doentes. Um grupo (A) foi submetido à colocação de sistema de recuperação de sangue autólogo pós-operatória e outro grupo (B) usou um sistema de drenagem pós-operatório convencional. A população apresentou distribuição normal para a idade, índice de massa corporal e hemoglobina pré-operatória. No grupo A, a hemoglobina média pós-operatória às 2 horas e 24 horas após o final da reinfusão de sangue foi de 12 e 11,8 g / dl, respectivamente. No grupo B, a hemoglobina pós-operatória às 24 horas foi de 9,4 g / dl, o que corresponde a uma diminuição da hemoglobina pós-operatório de 2 ± 1,1 g / dl e 3,7 ± 3 g / dl, respectivamente. No grupo A nenhum paciente necessitou de transfusão de apoio adicional. 7 de 20 pacientes (35%) dos pacientes do grupo B receberam pelo menos uma unidade de sangue alogénico. Encontramos uma diferença estatisticamente significativa (p = 0,034) entre o grupo A e do grupo B para a necessidade de transfusão após a aplicação do teste t de Student para duas amostras independentes. Não foram registadas complicações associadas à re-infusão de sangue autólogo. A reinfusão de sangue autólogo recuperado após artroplastia total do joelho é uma opção segura e economicamente favorável e pode reduzir a necessidade de transfusão de sangue, reduzindo assim as complicações da transfusão de sangue alogênico e permitindo que enfrentar a crescente escassez de suprimento de sangue de doadores.
Palavras chave: Artroplastia, joelho, sangue, autólogo, recuperador, transfusão.
ABSTRACT
Blood transfusion prevalence after knee arthroplasty ranges from 20 to 50%. The allogeneic red cell concentrate is expensive, scarce and potentially associated with several complications. Our aim was to evaluate the safety of the post-operative autologous blood salvage systems use and its efficacy in reducing the needs for allogeneic blood transfusion. 40 patients were selected. One group (A) underwent a post-operative autologous blood salvage system placement and other group (B) used a conventional pos-operative drainage system. The population showed normal distribution for age, body mass index and preoperative hemoglobin. In group A, the mean post-operative hemoglobin 2 hours and 24 hours after the end of blood reinfusion was 12 and 11.8 g/dl respectively. In group B the post-operative hemoglobin at 24 hours was 9.4 g/dl, corresponding to a post-operative hemoglobin decrease of 2 ± 1.1 g/dl and 3.7 ± 3 g/dl respectively. In group A no patient needed additional support transfusion. 7 of 20 patients (35%) of the group B patients received at least one allogeniec blood unit. We found a statistically significant difference (p = 0.034) between group A and group B for transfusion requirements after t-Student's t test application for for two independent samples. No complications were associated with re-infusion of the autologous blood.
The reinfusion of autologous blood recovered after total knee arthroplasty is a safe and economically favorable option and can reduce the need for blood transfusion, thereby reducing the complications of allogeneic blood transfusion and allowing to face the increasing scarcity of donor blood supply.
Key words: Arthroplasty, knee, blood, autologous, salvage, transfusion.
INTRODUÇÃO
A Artroplastia Total do Joelho (ATJ) é um procedimento comum no universo ortopédico, sobretudo numa população progressivamente mais envelhecida.
Associa-se a perdas sanguíneas substanciais e aos riscos da transfusão de sangue. Estão descritas prevalências de transfusão sanguínea que variam de 20 a 50% nos estudos internacionais disponíveis1,2. Em 2013, no nosso centro foram realizadas 197 ATJ sendo que 19,3% dos doentes necessitaram de suporte transfusional no período pós-operatório.
O Concentrado Eritrocitário (CE) alogénico é um recurso terapêutico dispendioso e escasso, cuja obtenção é totalmente dependente da dádiva benévola de sangue. Nos últimos anos assistiu-se a um aumento no recurso a componentes de sangue alogénico pelos sistemas de cuidados de saúde dos países ocidentais. As estimativas sugerem um incremento de 6% ao ano, o que resulta na sua escassez e no aumento dos custos associados à sua utilização3. E apesar da implementação de medidas que visam diminuir o risco de transmissão infeciosa com a transfusão de sangue alogénico, esse risco não é nulo, podendo a transfusão associar-se à transmissão de vírus, bactérias, parasitas e priões. A transfusão de sangue de dador é também fator de risco para reação transfusional hemolítica aguda ou tardia, reação febril não hemolítica, reação anafilática, lesão pulmonar aguda, doença do enxerto contra o hospedeiro, imunossupressão, púrpura pós-transfusional, aloimunização, maiores taxas de infeção pós-operatória, estadias hospitalares prolongadas e custos globalmente aumentados. Estão relatadas complicações em 10 a 20% dos casos, dependendo das séries4-8.
A partir dos anos 90, pressões associadas à redução de custos e a crescente preocupação pública sobre a segurança associada às transfusões de sangue alogénico precipitaram um movimento de refinamento das técnicas de conservação sanguínea e o desenvolvimento de alternativas. Este movimento resultou na padronização das práticas transfusionais, optimização das técnicas de hemostase intra-operatória, recuperação de sangue peri-operatório, promoção da doação de sangue autologo pré-operatório, desenvolvimento de transportadores temporários substitutos de oxigénio e recurso a eritropoietina humana recombinante9-17. Foi nosso objetivo avaliar a segurança e a eficácia da utilização de recuperadores de sangue autólogo após ATJ na redução da necessidade de transfusão de sangue alogénico.
MATERIAL E MÉTODOS
Critérios de inclusão
Selecionamos doentes com gonartrose propostos para ATJ, a serem intervencionados pela mesma equipa cirúrgica e com recurso à mesma prótese no período decorrido de Maio a Outubro de 2014.
Critérios de exclusão
Doentes com anemia, distúrbios da coagulação ou patologia cardíaca foram excluídos.
Foram também excluídos os doentes com contra-indicação para aplicação de sistemas de recuperação de sangue autólogo (descrito adiante).
Tipo de estudo
Efetuamos um ensaio clínico randomizado e controlado. Realizamos uma randomização de alocação fixa simples com recurso ao sistema de geração de amostras aleatórias simples do programa Excel®. Formamos um grupo A submetido à colocação de um recuperador de sangue autólogo, e um grupo B de controlo sem recuperador.
Parâmetros considerados na recolha de dados dos doentes em estudo
A população foi estudada quanto à idade, sexo, índice de massa corporal (IMC), hemoglobina pré-operatória, hemoglobina pós-operatória, necessidade de transfusão sanguínea alogénica intra-operatória ou até às primeiras 24 horas após a cirurgia, complicações associadas à transfusão e tempo de internamento. Nos casos em que o recuperador de sangue foi utilizado, recolhemos informações sobre a quantidade de sangue autólogo recuperado e re-infundido, hemoglobina pós-operatória 2 horas após o final da re-infusão de sangue e às 24h pós-operatórias e potenciais complicações associadas.
Sistema de recuperação de sangue autólogo
Em todos os doentes foi utilizado o mesmo sistema de recolha de sangue (Figura 1).
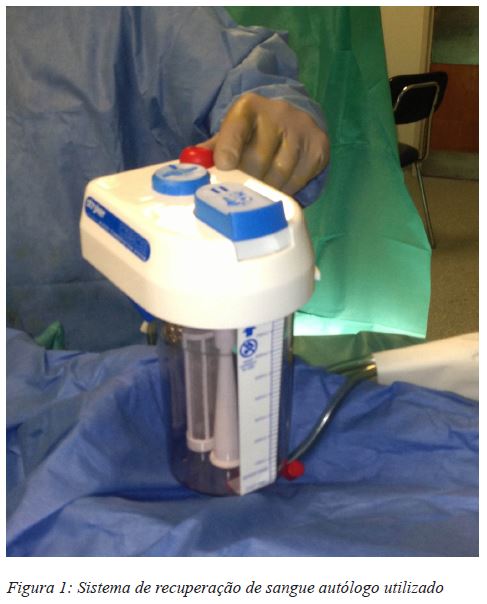
Este sistema recupera o sangue autólogo drenado pelo local da cirurgia no período pós-operatório, recolhendo, filtrando, lavando, centrifugando e permitindo a re-infusão do sangue perdido pelo local cirúrgico. Todo o sangue recolhido nas primeiras 6h pós-operatórias deve ser re-infundido independentemente da hemoglobina pós operatória do doente.
Quando é utilizado garrote pneumático durante a cirurgia, deve aguardar-se 15 minutos após a abertura do garrote para o início da recuperação de sangue.
O sistema não pode em qualquer circunstância depois de iniciado ser colocado de “cabeça para baixo” sob risco de entupimento do filtro de ar e impossibilitar a transferência do sangue para o sistema.
Este sistema está contra-indicado nas seguintes situações: disfunção renal ou hepática, patologia tumoral maligna, sepsis, recurso a agentes hemostáticos, hemólise, distúrbios da coagulação, fatores de risco para embolia gasosa, embolia gorda ou microembolia.
Análise estatística
Para a análise estatística dos dados foi utilizado o software IBM SPSS Statistics 20 e foi definido um valor de p <0.05 para avaliação da significância.
Considerações éticas
Todos os doentes deram o seu consentimento para a integração no estudo e publicação dos dados obtidos. Todos os procedimentos seguiram os padrões éticos aprovados pela respetiva comissão institucional, encontrando-se de acordo com a Declaração de Helsínquia de 1975, conforme revista em 2000.
Colaboração inter-especialidade
O presente estudo decorreu no serviço de Ortopedia, em colaboração com o serviço de Imunohemoterapia do mesmo centro.
RESULTADOS
Selecionamos 40 doentes submetidos a ATJ.
20 doentes foram incluídos no grupo A, submetidos à colocação de um sistema de drenagem para recuperação de sangue autólogo no pós operatório. 20 doentes foram incluídos no grupo B, submetidos à colocação de sistema de drenagem habitual, sem recuperação de sangue para re-infusão. Não registamos recusas à participação no estudo.
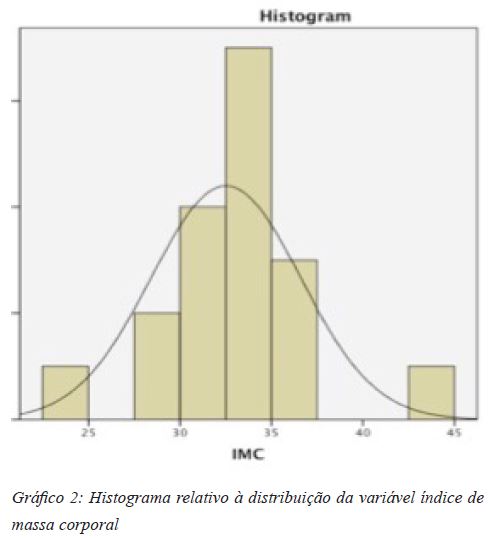
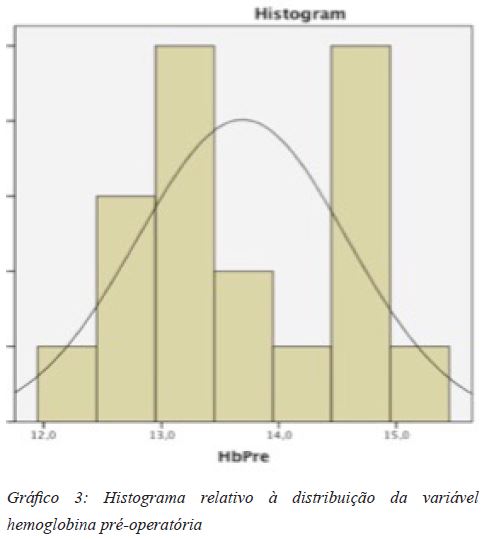
90% dos doentes são do sexo feminino, com uma média de idades de 65 anos, IMC médio de 33,5 Kg/m2 e com um valor prévio de hemoglobina média de 13,2 g/dl.
A normalidade da população (n=40) foi avaliada pelo Teste de Shapiro-Wilk, apresentando distribuição normal para idade, IMC e hemoglobina (Hb) pré-operatória (Tabela 1; Gráficos 1, 2 e 3). A avaliação dos mesmos parâmetros no grupo A (n=20) e B (n=20) em separado confirmou a normalidade de cada um dos grupos nesses três pontos (Tabela 2).
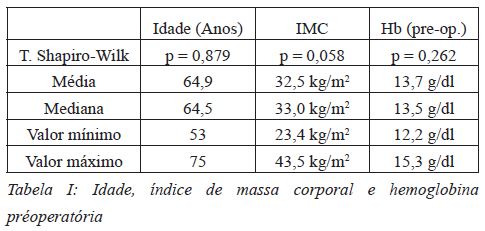

No grupo A, a hemoglobina pós-operatória 2 horas após o final da re-infusão de sangue e às 24h foi em média de 12 e 11,8 g/dl respectivamente. No grupo B a hemoglobina pós operatória às 24h foi de 9,4g/dl. Estes valores correspondem a uma descida de hemoglobina às 24h pós-operatórias de 2 ± 1,1 g/dl e 3,7 ± 3g/dl respetivamente.
Com o recuperador de sangue autólogo foram recolhidos em média 500 ml de sangue total (mínimo de 180 ml e máximo de 715ml), sendo que uma unidade de sangue total doada corresponde a 450ml.
Em nenhum doente do grupo A houve necessidade de suporte transfusional adicional. 7 dos 20 doentes (35%) do grupo B, com uma hemoglobina pré-operatória média de 12,9 g/dl, receberam pelo menos uma unidade de CE alogénicos.
Foi encontrada em relação à realização de transfusão alogénica uma diferença estatisticamente significativa (p=0.034) entre o grupo A e o grupo B após aplicação do teste t de Student para 2 amostras independentes.
No grupo A verificou-se uma redução do tempo de internamento comparativamente com o grupo B, com um tempo médio de 3,5 dias e 5,2 dias respetivamente.
Não foram documentadas complicações associadas à re-infusão do sangue autólogo colhido pós-operatoriamente.
DISCUSSÃO
A escassez, os custos associados e as complicações reconhecidamente associadas à transfusão de sangue alogénico conduziram à busca por novas técnicas que permitissem a redução da necessidade dessas transfusões, como é o caso dos sistemas recuperadores de sangue autólogo pós-operatórios. Contudo dúvidas surgiram quanto à sua eficácia e segurança.
Os resultados obtidos neste ensaio clínico, controlado para diversos factores peri-operatórios, demonstraram um risco substancialmente menor para transfusão de sangue alogénico nos doentes submetidos a ATJ sujeitos à recuperação e re-infusão de sangue autólogo, o que está de acordo com as conclusões de outros estudos semelhantes com amostras populacionais mais significativas18.
De acordo com a literatura existente, na ausência de estratégias que visem reduzir a necessidade de transfusão de CE, 20% a 50% dos doentes submetidos a ATJ19 necessitam de transfusão de sangue alogénico, valores semelhantes aos verificados no nosso estudo. Contudo diferenças podem existir e ser justificadas pela variabilidade de critérios na definição dos limites de transfusão observados entre hospitais20. No nosso centro o limite para transfusão é de 7g/dl de hemoglobina no doente sem patologia cardíaca associada e 9g/dl no doente com patologia cardíaca.
No entanto, a literatura é unânime no que respeita à redução da percentagem de doentes que recebem transfusão de CE no período pós-operatório com o uso de recuperadores de sangue3,21.
Kumar et al.22 avaliaram 100 doentes submetidos a ATJ com recurso a recuperador de sangue, dos quais apenas 11% receberam CE. Moonen et al.23 analisaram 438 doentes, dos quais apenas 5,1% necessitaram de transfusão de CE. Estas diferenças podem ser justificadas por diferenças no protocolo de utilização dos recuperadores em diferentes centros.
Nos 197 doentes submetidos ATJ realizada em 2013 no nosso centro foram utilizados 49 CE alogénicos (preço unitário 164 €) e foram compatibilizadas 199 unidades desses concentrados (preço unitário 37,5 €), o que se traduziu num custo médio de 78,67 € por doente só para assegurar o suporte transfusional nas cirurgias de ATJ, ao que acresce o custo associado ao prolongamento da estadia hospitalar.
A implementação da recuperação pós-operatória de sangue também se traduziu em alterações estatisticamente significativas no tempo de internamento como referido previamente em aproximadamente 2 dias. Esta redução pode justificar-se por uma recuperação mais rápida, ou pela redução do número de episódios infeciosos. Segundo Gharehbaghian et al.24, a re-infusão de sangue recuperado do local cirúrgico parece ativar a imunidade sistémica em doentes submetidos a ATJ, atendendo ao aumento de percursores de células natural killer e ao aumento da concentração de interferão γ, invertendo assim a imunossupressão associada ao trauma cirúrgico e à perda de sangue.
O impacto económico da adopção do uso de recuperadores de sangue deverá ser avaliado de forma sistemática e mais aprofundada, parece existir uma relação favorável custo-benefício na sua utilização, à semelhança do que foi encontrado por Muñoz et al. já referido anteriormente, que concluiu que o uso de sistemas de recuperação de sangue pode diminuir os custos associados às transfusões de CE, quando utilizados em doentes com um valor de hemoglobina pré-operatória entre 12,0 e 15,0 g/dl.
Simultaneamente este aparenta ser um método seguro, sem registos de reações adversas no nosso estudo.
CONCLUSÃO
Assim, a transfusão do sangue autólogo recuperado na ATJ é um método seguro, economicamente favorável e capaz de reduzir a necessidade de transfusão de sangue alogénico, reduzindo complicações decorrentes da transfusão de sangue alogénico e permitindo assim colmatar a escassez cada vez maior de reservas de sangue de dador alogénico.
Este estudo, realizado pela unidade funcional do joelho do serviço de Ortopedia em conjunto com o serviço de Imunohemoterapia do nosso centro hospitalar, conduziu à implementação de um protocolo de utilização destes sistema de recuperação de sangue em doentes submetidos a ATJ, atualmente aprovado pelo conselho de administração do nosso centro e em curso. Assim todos os doentes a serem submetidos a ATJ, sem contra-indicações para a utilização de recuperador de sangue autólogo (descritas anteriormente) e com um hemograma pré-operatório superior a 12g/dl (como descrito por Munoz et al) tem indicação para recuperador de sangue autólogo pós operatório e não para a habitual tipagem sanguínea e reserva de sangue alogénico. A todos os elementos de enfermagem do bloco operatório, recobro cirúrgico e internamento diretamente relacionados com a cirurgia e acompanhamento do doente com ATJ receberam formação quanto à utilização destes sistemas.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Rosencher N, Kerkkamp HE, Macheras G. Orthopedic Surgery Transfusion Hemoglobin European Overview (OSTHEO) study: blood management in elective knee and hip arthroplasty in Europe. Transfusion. 2003; 43: 459-469 [ Links ]
2. Gombotz H, Rehak PH, Shander A, Hofmann A. Blood use in elective surgery: the Austrian benchmark study. Transfusion. 2007; 47: 1468-1480 [ Links ]
3. Muñoz M, Ariza D, Campos A, Martín-Montañez E, Pavía J. The cost of post-operative shed blood salvage after total knee arthroplasty: an analysis of 1,093 consecutive procedures. Blood Transfusion. 2013; 11 (2): 260-271 [ Links ]
4. Marcucci C, Madjdpour C, Spahn DR. Allogeneic blood transfusions: Benefit, risks and clinical indications in countries with a low or high human development index. Br Med Bull. 2004; 70: 15-28 [ Links ]
5. Bihl F, Castelli D, Marincola F, Dodd RY, Brander C. Transfusion-transmitted infections. J Transl Med. 2007; 5: 25 [ Links ]
6. Squires JE. Risks of transfusion. South Med J. 2011; 104: 762-769 [ Links ]
7. Llewellyn CA, Hewitt PE, Knight RSG, Amar K, Cousens S, Mackenzie J, et al. Possible transmission of variant Creutzfeldt-Jakob disease by blood transfusion. Lancet. 2004; 363: 417-421
8. Klein HG. Allogeneic transfusion risks in the surgical patient. Am J Surg. 1995; 170 (6): 21-26 [ Links ]
9. Stulberg BN, Zadzilka JD. Blood Management Issues: Using Blood Management Strategies. J Arthroplasty. 2007; 22: 95-98 [ Links ]
10. Sinha A, Sinha M, Burgert S. Reinfusion of drained blood as an alternative to homologous blood transfusion after total knee replacement. Int Orthop. 2001; 25: 257-259 [ Links ]
11. Goodnough LT. Blood management: transfusion medicine comes of age. The Lancet. 2013; 381: 1791-1792 [ Links ]
12. Strang TI, Whitaker DK. Blood conservation strategies. Curr Opin Anesthesiol. 1994; 7: 53-58 [ Links ]
13. Biro GP. Perfluorocarbon-based red blood cell substitutes. Transfus Med Rev. 1993; 7: 84-95 [ Links ]
14. Dietz NM, Joyner MJ, Warner MA. Blood substitutes: fluids, drugs, or miracle solutions?. Anesth and Analg. 1996; 82: 390-405 [ Links ]
15. Scott MG, Kucik DF, Goodnough LT, Monk TG. Blood substitutes: evolution and future applications. Clin Chem. 1997; 43: 1724-1731 [ Links ]
16. Andrade JR de, Jove M, Landon G, Frei D, Guilfoyle M, Young DC. Baseline hemoglobin as a predictor of risk of transfusion and response to epoetin alfa in orthopedic surgery patients. Am J Orthop. 1996; 25: 533-542 [ Links ]
17. Eschbach JW, Egrie JC, Downing MR, Browne JK, Adamson JW. Correction of the anemia of end-stage renal disease with recombinant human erythropoietin. Results of a combined phase I and II clinical trial. New England J Med. 1987; 316: 73-78 [ Links ]
18. Muñoz M, Ariza D, Florez A, Campos A. Reinfusion drains reduce post-operative transfusion requirements after primary total knee replacement surgery. Transfus Med. 2008; 18: 269-271 [ Links ]
19. Smith LK, Williams DH, Langkamer VG. Post-operative blood salvage with autologous retransfusion in primary total hip replacement. J Bone Joint Surg Br. 2007; 89: 1092-1097 [ Links ]
20. Barr PJ, Donnelly M, Cardwell C, Alam SS, Morris K, Parker M, et al. Drivers of Transfusion Decision Making and Quality of the Evidence in Orthopedic Surgery: A Systematic Review of the Literature. Transfus Med Rev. 2011; 25: 304-316
21. Athanasoulias V, Mavrogenis AF, Sdrenias CV, Mitsiokapa EA, Lourikas V, Papagelopoulos PJ, et al. Post-operative blood salvage and retransfusion in total hip and knee arthroplasty. J Int Med Res. 2007; 35: 268-275
22. Kumar G, Arx OA Von, Pozo JL. Rate of blood loss over 48 hours following total knee replacement. Knee. 2005; 12: 307-309 [ Links ]
23. Moonen AFCM, Thomassen BJW, van Os JJ, Verburg AD, Pilot P. Retransfusion of filtered shed blood in everyday orthopaedic practice. Transfus Med. 2008; 18: 355-359 [ Links ]
24. Gharehbaghian A, Haque KMG, Truman C, Evans R, Morse R, Newman J, et al. Effect of autologous salvaged blood on postoperative natural killer cell precursor frequency. Lancet. 2004; 363: 1025-1030
Conflito de interesse:
Nada a declarar.
Sara Machado
Serviço de Ortopedia e Traumatologia
Centro Hospitalar de S. João
Alameda Prof. Hernâni Monteiro
4200 Porto
Telefone: 93 630 53 48
email: saraguimaraes83@hotmail.com
Data de Submissão: 2016-04-25
Data de Revisão: 2017-08-21
Data de Aceitação: 2017-11-26














