Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Portuguesa de Ortopedia e Traumatologia
versão impressa ISSN 1646-2122versão On-line ISSN 1646-2939
Rev. Port. Ortop. Traum. vol.25 no.2 Lisboa jun. 2017
ARTIGO ORIGINAL
Encavilhamento da tíbia em semi-extensão, a nossa primeira opção
Ricardo SimõesI; António GonçalvesI; João RaposoI; Pedro AmaralI; Renato SoaresI; Virgílio Paz FerreiraI; Fernando CarneiroI
I. Serviço de Ortopedia e Traumatologia, Hospital do Divino Espirito Santo, Ponta Delgada, Açores. Açores.
RESUMO
As fraturas da tíbia são as fraturas mais comuns dos ossos longos, sendo o encavilhamento intramedular, atualmente, o tratamento cirúrgico de eleição. O objetivo principal é descrever o posicionamento e a abordagem em semi-extensão no encavilhamento tibial, as suas vantagens e desvantagens. O objetivo secundário é relatar a nossa experiência no encavilhamento da tíbia com esta abordagem.
Os autores fazem uma descrição detalhada da abordagem em semi-extensão e relatam um estudo retrospetivo e descritivo, incluindo todos os doentes admitidos no Serviço entre Outubro de 2013 e Setembro de 2015, com fraturas das tíbias, tratados com encavilhamento por abordagem em semi-extensão. Foram avaliadas as variáveis: sexo, idade, mecanismo traumático, classificação AO, fraturas expostas ou fechadas, classificação Gustillo e Anderson, fraturas associadas e tipo de tratamento, tempo de follow up, arco de mobilidade, dor anterior do joelho, Lysholm Knee Scoring Scale e as complicações intra e pós-operatórias.
Foram incluídos no estudo 16 tíbias - 14 doentes, 4 do sexo feminino e 10 do masculino. Idade média de 43 anos (18-65 anos). Tempo médio de follow-up de 17 meses (6–28 meses), arco de mobilidade médio de 116º (100º-120º). Incidência de dor anterior do joelho de 14%. Em relação à Lisholm Knee Scoring Scale, obteve-se uma média de 91.5 (69-100). Não foram registadas complicações intra-operatórias nem pós-operatórias.
Os autores acreditam que o encavilhamento da tíbia usando a abordagem em semi-extensão tem várias vantagens em relação à abordagem clássica, sendo atualmente, a primeira opção perante um encavilhamento da tíbia.
Palavras chave: Fratura, tíbia, abordagem, semi-extensão.
ABSTRACT
The tibial fractures are the most common fractures of the long bones, and the intramedullary nailing, currently, the surgical treatment of choice. The main objective is to describe the position and approach in semi-extension in tibial nailing, its advantages and disadvantages. The secondary objective is to report the results of our experience in tibial nailing, with this approach.
The authors make a detailed description of the semi-extension approach and report a retrospective and descriptive study including all patients admitted to the service between October 2013 and September 2015, with fractures of the tibia treated with nailing in semi-extension approach. The following variables were evaluated: sex, age, trauma mechanism, AO classification, exposed or closed fractures, Gustillo and Anderson classification, associated fractures and type of treatment, follow-up time, arc mobility, anterior knee pain, Lysholm Knee Scoring Scale and intra- and postoperative complications.
The study included 16 tibias - 14 patients, 4 females and 10 males. Average age was 43 years (18-65 years). Mean duration follow-up of 17 months (6-28 months), medium mobility arc 116º (100º-120º). Incidence of anterior knee pain 14%. Regarding Lisholm Knee Scoring Scale, yielded an average of 91.5 (69-100). There isn´t record of intra- and postoperative complications
The authors believe that the semi-extension approach in tibial nailing has several advantages over the classic approach, currently being the first choice when dealing with tibial nailing.
Key words: Fracture, tibia, approach, semi-extension.
INTRODUÇÃO
As fraturas da tíbia são as fraturas mais comuns dos ossos longos, com uma incidência de 26/100 000, perfazendo 4% de todas as fraturas na idade adulta1,2,3,4. O encavilhamento intramedular tem-se tornado o tratamento de eleição na maioria das fraturas da tíbia, com bons resultados em termos de consolidação, alinhamento e baixa taxa de complicações, tendo sido aumentado o seu espectro de ação, nomeadamente em fraturas expostas, fraturas proximais e distais metafisárias e fraturas com extensão articular1,3,5.
Historicamente, o encavilhamento das fraturas da tíbia é realizado com o joelho em flexão de 120º a 130º, sob tração, abordagem clássica descrita por Gerhard Kuntscher, Cirurgião Alemão, na década de 19401,2. Embora o formato e composição das cavilhas tenham desenvolvido grandes avanços, no que diz respeito à abordagem cirúrgica, pouco mudou1,6.
Em 1996, Tornetta e Collins publicaram, pela primeira vez em várias décadas, uma nova forma de abordagem do encavilhamento da tíbia, especialmente nos casos de fraturas do 1/3 proximal da tíbia3,6,7. Estes notaram que as fraturas do 1/3 proximal da tíbia (5% a 11% de todas as fraturas da tíbia), quando em flexão forçada, assumiam uma deformidade com concavidade anterior e em varo8,9. Esta deformidade é resultante de 3 forças dominantes que atuam a nível da tíbia proximal: o músculo quadricípite, o músculo gastrocnémio e os tendões da pata de ganso3 (Figura 1). Tornetta e Collins desenvolveram, assim, uma abordagem em semi-extensão do joelho associada a uma artrotomia parapatelar medial6,7,10. Esta abordagem permitia a exposição da tróclea, facilitava a subluxação rotuliana lateral e permitia a uma visualização direta do ponto de entrada3,6,7,10.
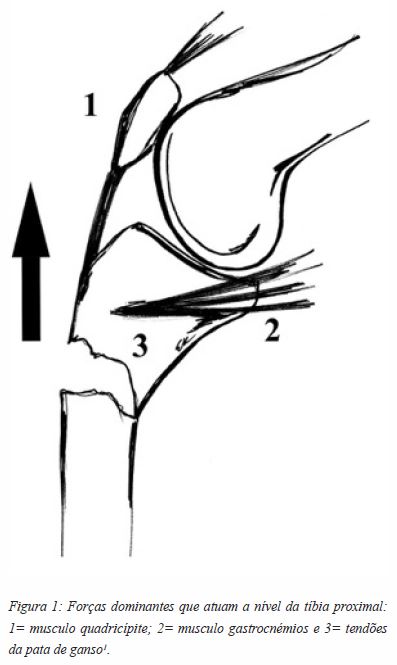
Várias abordagens e incisões têm sido descritas ultimamente para o encavilhamento da tíbia em semi-extensão, nomeadamente com artrotomia do joelho medial e lateral, suprapatelar intrarticular, suprapatelar extrarticular percutânea lateral e as abordagens parapatelares medial e lateral extrarticular1,6.
Os autores descrevem a abordagem em semi-extensão parapatelar lateral extrarticular, sendo atualmente, a primeira opção dos autores quando perante um encavilhamento da tíbia.
Os objetivos dos autores são descrever o posicionamento e a abordagem em semi-extensão parapatelar lateral extrarticular no encavilhamento tibial, relatar os resultados de 16 encavilhamentos da tíbia com esta abordagem e, por fim, descrever as suas vantagens e desvantagens deste tipo de abordagem.
MATERIAL E MÉTODOS
Descrição da abordagem em semi-extensão parapatelar lateral extrarticular
O doente é colocado em decúbito dorsal em mesa radiotransparente, com um apoio debaixo da nádega, com o braço ipsilateral colocado sobre o tórax e o membro inferior contralateral fixo à marquesa. A anca e o joelho devem ser fletidos a cerca de 30º para que a tíbia fique paralela ao chão, com um apoio colocado a nível da perna a ser intervencionada (Figura 2). O intensificador de imagem é colocado no lado contralateral ao membro a ser intervencionado. O garrote é colocado mas, habitualmente, não insuflado. É realizada a desinfeção e a colocação dos campos consoante a preferência do cirurgião.
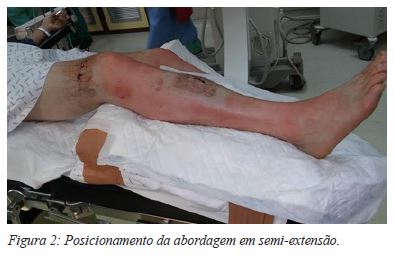
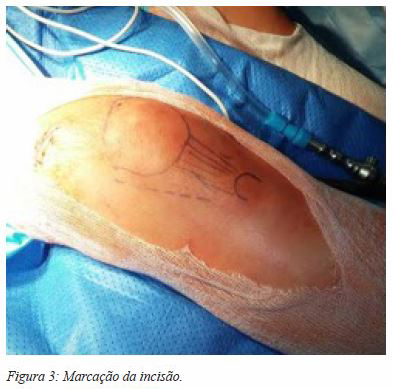
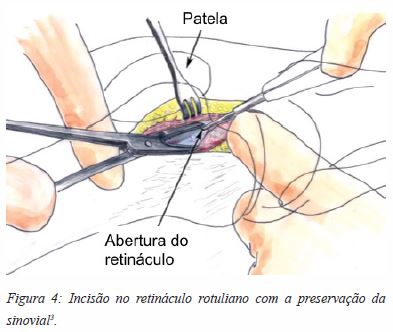
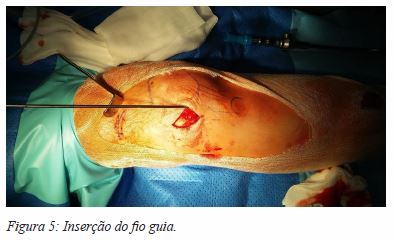
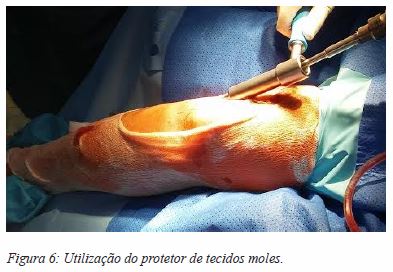
Optamos pela abordagem parapatelar lateral devido à maior facilidade de subluxação da rótula para medial, sobre o côndilo interno. Marca-se a incisão através de uma caneta dermográfica (Figura 3). Faz-se uma incisão de 4 a 5 cm, lateral ao bordo externo da rótula, em direção à tuberosidade anterior da tíbia. O retináculo é identificado e elevado, e faz-se a incisão no retináculo rotuliano 2 a 3 mm lateral à sua inserção na rótula. Expõe-se e preserva-se cuidadosamente a sinovial, de modo a evitar uma artrotomia acidental (no caso de ocorrer, sutura-se com fio não absorvível 3.0) (Figura 4). Subluxa-se a rótula medialmente e insere-se o fio guia sob do tendão rotuliano e sobre a sinovial mantendo a abordagem extrarticular, sendo o ponto de entrada ligeiramente medial à espinha lateral da tíbia (plano coronal) (Figura 5). Deve ter-se sempre em atenção a utilização do protetor de tecidos moles ao longo das rimagens (Figura 6). Posteriormente, coloca-se a cavilha tendo em conta a técnica habitual, rimada e com bloqueio estático, dinâmico ou não bloqueada, consoante o padrão da fratura. Encerra-se o retináculo com sutura absorvível e a pele consoante a preferência do cirurgião. Habitualmente, não é colocado hemodreno.
Estudo
Os autores realizaram um estudo retrospetivo, descritivo, incluindo todos os doentes admitidos no Serviço de Ortopedia entre Outubro de 2013 e Setembro de 2015 com fraturas das tíbias tratadas cirurgicamente com encavilhamento por abordagem em semi-extensão parapatelar lateral extrarticular. Foram avaliadas as seguintes variáveis: sexo, idade, mecanismo traumático, classificação AO, fraturas expostas ou fechadas, classificação de Gustillo and Anderson, fraturas associadas e tipo de tratamento, complicações intra-operatórias, complicações pós-operatórias, tempo de follow up, arco de mobilidade, dor anterior do joelho e a utilização da Lysholm Knee Scoring Scale traduzida e validada para língua portuguesa11. A dor anterior do joelho foi avaliada através de pergunta direta se o doente tinha dor no joelho e foi quantificada como leve, moderada ou severa. Os dados foram obtidos através do recurso ao processo clínico e da avaliação clínica dos doentes.
Foram excluídos os doentes dependes, incapazes para deambular, com idade inferior a 18 anos, com antecedentes de cirurgia ao joelho e os doentes com lesão neurovascular. Foram também excluídos doentes com um follow-up inferior a 6 meses. Os dados estatísticos foram realizados através do SPSS 21®.
RESULTADOS
Foram incluídos no estudo 16 tíbias (14 doentes). Em 2 casos, as fraturas foram bilaterais. 4 doentes do sexo feminino e 10 do masculino. Idade média de 43 anos (18-65 anos). Em relação ao mecanismo traumático, 35% (n=5) por queda da sua própria altura, 22% (n=3) por acidente desportivo, 22% (n=3) por atropelamento, 7% (n=1) por acidente de viação, 7% (n=1) por queda de altura (2 metros) e 7% (n=1) por traumatismo direto com um animal. Os dois casos de fraturas bilaterais ocorreram por atropelamento. Em relação à classificação, 31% (n=5) das fraturas AO 42 A1, 31% (n=5) AO 42 A2, 13% (n=2) AO 42 A3 e 25% (n=4) AO 42 B2. Em 35% (n=5) dos doentes, ocorreram fraturas associadas. Uma fratura do maléolo posterior inferior a 25% da superfície articular, tratada de forma conservadora. Uma fratura dos ossos do antebraço tratada com osteossíntese com placas LC DCP®. Uma fratura do 1/3 externo da clavícula, tratada de forma conservadora. Duas fraturas do maléolo externo tratadas com osteossíntese com placa 1/3 de cana. Apenas um caso de fratura exposta - Gustillo e Anderson Grau I. Não foram registadas complicações intra-operatórias nem pós-operatórias.
O tempo médio de follow-up foi de 17 meses (6–28), sendo o arco de mobilidade médio de 116º (100º-120º). No que diz respeito à dor anterior do joelho, a incidência foi de 14% (n=2), 1 caso moderado e 1 caso leve. Em relação à Lisholm Knee Scoring Scale, obteve-se uma média de 91.5 (69-100).
DISCUSSÃO
Para os autores, a abordagem em semi-extensão é, atualmente, a primeira opção no encavilhamento da tíbia.
As imagens de fluoroscopia são mais fáceis de obter nesta abordagem. Quando utilizada a abordagem clássica, o terço proximal da tíbia é de difícil visualização e o intensificador de imagem interfere, frequentemente, com a colocação do punção no ponto de entrada, levando a uma incorreta aquisição do ponto de entrada e potencial perda de redução de fratura1. As imagens de fluoroscopia nesta abordagem são mais acessíveis, com maior rapidez e reprodutividade, o que simplifica o correto posicionamento do ponto de entrada3. Para além disso, a relação entre a espinha lateral da tíbia e o tendão rotuliano varia entre os indivíduos, sugerindo assim uma limitação da abordagem clássica, no que diz respeito ao ótimo ponto de entrada12. Na abordagem em semi-extensão, a rótula fica mais móvel, o que simplifica a obtenção ótima do ponto de entrada1,3,8,13. Quando utilizada a abordagem clássica, a colocação da cavilha pode levar, através do impacto com a rótula, a lesões da tróclea e do polo inferior da rótula1. Com a abordagem em semi-extensão extrarticular, existe preservação da sinovial, tendo como benefício a proteção da cartilagem troclear subjacente assim como a realização da subluxação da rótula protege a mesma do impacto direto com a cavilha3.
Com descrito anteriormente, quando utilizada a abordagem clássica nas fraturas do 1/3 proximal da tíbia, existe um agravamento da deformidade em varo e ápex anterior da tíbia1. Com a abordagem em semi-extensão, estas deformidades são neutralizadas. Com a tíbia em posição natural, o fragmento proximal fica em extensão relativa e o encavilhamento em posição adequada torna-se mais acessível, tendo uma menor taxa de má redução pós operatória nas fraturas do 1/3 proximal da tíbia, quando comparada à abordagem clássica1,8.
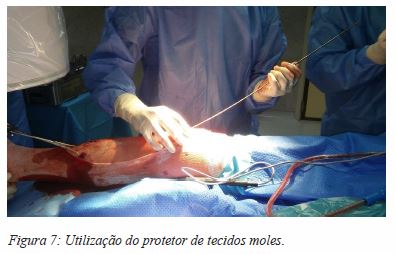
A utilização de técnicas adicionais de redução e fixação: pinças de redução, distratores, parafusos de bloqueio multiplanares, osteossíntese com placa do perónio e osteossíntese de fraturas com extensão articular proximal ou distal da tíbia, são procedimentos mais acessíveis de realizar com a abordagem em semi-extensão, com a tíbia em posição natural e com uma maior facilidade e precisão da imagem obtida com a fluoroscopia1,3 (Figura 7). Se necessário uma redução aberta da fratura, desbridamento e limpeza de fraturas expostas, colocação de parafusos percutâneos e realização de fasciotomias, também é mais acessível quando utilizada a abordagem em semi-extensão1. Para além disso, nesta abordagem, é possível abordar fraturas ipsilaterais mantendo o mesmo posicionamento1,3.
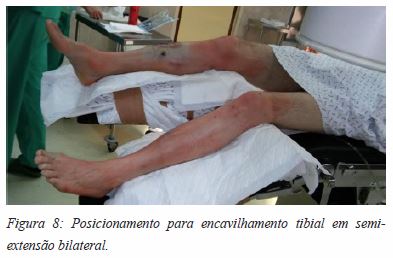
Por fim, é possível realizar o encavilhamento pela abordagem em semi-extensão parapatelar lateral extrarticular, bilateral, na mesma intervenção cirúrgica e mantendo o mesmo posicionamento (Figuras 8-12).
O tempo de consolidação é semelhante ao descrito na técnica clássica1,3,8.
A dor anterior do joelho é a complicação a longo prazo mais comum dos encavilhamentos da tíbia, com incidências relatadas dos 10% aos 87%3,4,14. A etiologia é multifactorial e embora na maioria dos casos seja relatada como leve a moderada, ela pode afetar significativamente a qualidade de vida dos doentes8. A abordagem em semi-extensão parapatelar extrarticular é um procedimento superior no que diz respeito à preservação da anatomia, pois preserva a sinovial e o tendão rotuliano e minimiza o contacto patelofemoral. Apesar disso, ainda não existe evidência significativa que suporte a existência de diferença, no que diz respeito à dor anterior do joelho, quando comparada com a abordagem clássica3,4,15. Esta evidência sugere que, apesar da dor anterior do joelho ser multifatorial, esta abordagem limita os efeitos causais que estão perante o controlo do cirurgião4.
Como desvantagem desta abordagem, de referir as pequenas roturas que podem ocorrer da sinovial, tornando o procedimento intrarticular. Também existe o risco teórico de instabilidade rotuliana pós operatória resultante de uma incorreta sutura do retináculo. Não observamos esta complicação pós operatória, apesar de incentivar os doentes a realizar mobilidade passiva e ativa do joelho e tornozelo, sem limitações, no primeiro dia pós-operatório3.
Como limitações deste estudo, de referir a pequena amostra (16 tíbias), a utilização apenas de estatística descritiva, a ausência de um grupo controlo e a utilização de uma escala não validada para a dor anterior do joelho.
CONCLUSÃO
Como conclusão, os autores acreditam que a maioria das fraturas da tíbia são possíveis de tratamento com o encavilhamento usando a abordagem em semi-extensão. Esta abordagem permite uma melhor redução das fraturas e previne a atuação das forças musculares deformantes, em especial nas fraturas do 1/3 proximal da tíbia1,3,5,8. Para além disso, a obtenção da imagem fluoroscópica é mais acessível, o ponto de entrada é obtido de forma mais precisa e a necessidade de redução aberta, limpeza e desbridamento de fraturas expostas é mais acessível1,3,5. Por fim, fraturas homolaterais do membro inferior podem ser sujeitas a intervenção cirúrgicas através desta abordagem assim como fraturas bilaterais das tíbias mantendo o mesmo posicionamento1. Os autores obtiveram bons resultados no que diz respeito ao tratamento de 16 tíbias com a abordagem em semi-extensão parapatelar externa extrarticular.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Rothberg D, Holt D, Horwitz D, Kubiak E. Tibial Nailing with the Knee Semi-Extended: Review of Techniques and Indications. J Bone Joint Surg. 2013; 95 (16): 116 [ Links ]
2. Tibia Shaft Fractures[homepage on the Internet]. Orthobullets.com; [updated 2015 Dec 17; cited 2016 Jan 5]. Available from: http://www.orthobullets.com/trauma/1045/tibia-shaft-fractures.
3. Kubiak E, Widmer B, Horwitz D. Extra-articular technique for semiextended tibial nailing. J Orthop Trauma. 2010; 24 (11): 704-708 [ Links ]
4. Rothberg D, Daubs G, Horwitz D, Kubiak E. One-year postoperative knee pain in patients with semi-extended tibial nailing versus control group. Orthopedics. 2013; 36 (5): 548-553 [ Links ]
5. Tielinen L, Lindahl J, Tukiainen E. Acute unreamed intramedullary nailing and soft tissue reconstruction with muscle flaps for the treatment of severe open tibial shaft fractures. Injury. 2007; 38 (8): 906-912 [ Links ]
6. Morandi M, Banka T, Gaiarsa G, Guthrie S, Khalil J, Hoegler J. Intramedullary nailing of tibial fractures: review of surgical techniques and description of a percutaneous lateral suprapatellar approach. Orthopedics. 2010; 33 (3): 172-179 [ Links ]
7. Tornetta P, Collins E. Semiextended position of intramedullary nailing of the proximal tibia. Clin Orthop Relat Res. 1996; 328: 185-189 [ Links ]
8. Ryan S, Steen B, Tornetta P. Semi-Extended Nailing of Metaphyseal Tibia Fractures: Alignment and Incidence of Postoperative Knee Pain. J Orthop Trauma. 2014; 28 (5): 263-269 [ Links ]
9. Proximal tibial nailing using the semiextended technique[homepage on the Internet]. [updated 2010 Jan 10; cited 2016 Jan 3]. Available from: http://www.aaos.org/OKOJ/vol8/issue9/TRA021/.
10. Semiextended position for IM Nailing of Tibia Fractures[homepage on the Internet]. [updated 2015 Mar 16; cited 2016 Jan 8]. Available from: http://www.wheelessonline.com/ortho/12931.
11. Peccin M, Ciconelli R, Cohen M. Specific Questionnaire for knee symptoms - The “Lysholm Knee Scoring Scale” - Translation and validation into Portuguese. Acta Ortop Bras. 2006; 14 (5) [ Links ]
12. Althausen P, Neiman R, Finkemeier C. Incision placement for intramedullary tibial nailing: an anatomic study. J Orthop Trauma. 2002; 16 (10): 687-690 [ Links ]
13. Semi-extended approach for tibial fractures yields better guide wire, IM nail position[homepage on the Internet]. [updated 2014 Oct; cited 2016 Jan 8]. Available from: http://www.healio.com/orthopedics/trauma/news/print/orthopedicstoday/%7B4702a76e-0056-495a-9dbd-847cdee43009%7D/semi-extended-approach-for-tibial-fractures-yieldsbetter-guide-wire-im-nail-position.
14. Bedi S, Arora R, Saini Y. Anterior Knee pain following the lateral parapatellar approach for tibia nailing. J of Orthopaedics. 2013; 14 (1) [ Links ]
15. Duan X, Al-Qwbani M, Zeng Y, Zhang W, Xiang Z. Intramedullary nailing for tibial shaft fractures in adults. Cochrane Database Syst Rev. 2012; 18 (1) [ Links ]
Conflito de interesse:
Nada a declarar
Ricardo Simões
Serviço de Ortopedia
Hospital do Divino Espírito Santo
9500-370 Ponta Delgada
Telefone: 91355 94 43 / 296 203 000
ricardosimoesorto@gmail.com
Data de Submissão: 2016-05-18
Data de Revisão: 2017-07-20
Data de Aceitação: 2017-07-21














