Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Portuguesa de Ortopedia e Traumatologia
versão impressa ISSN 1646-2122
Rev. Port. Ortop. Traum. vol.22 no.1 Lisboa mar. 2014
CASO CLÍNICO
Osteomielite fracturária do úmero tratada com fixador externo de Ilizarov
Bárbara CamposI; Carla MadailI
I. Serviço de Ortopedia e Traumatologia. Centro Hospitalar de Lisboa Ocidental, E. P. E.Lisboa. Portugal.
RESUMO
Os autores apresentam um caso clínico de um homem de 40 anos, sem antecedentes pessoais relevantes que sofre uma fractura diafisária do úmero no contexto da sua prática desportiva esporádica.
Após tratamento cirúrgico inicial, houve uma evolução para atraso de consolidação que levou ao tratamento com fixador externo Ilizarov com um bom resultado final . O sucesso do fixador externo Ilizarov reside na presença de uma série de factores biológicos e mecânicos com características únicas que utilizam uma construção estável e ao mesmo tempo dinâmica . Neste caso em particular juntaram-se a esta vantagem biomecânica a resolução da osteomielite.
Palavras chave: Atraso de consolidação, osteomielite, fixadores externos, Ilizarov, úmero.
ABSTRACT
The authors present a clinical case of a humeral shaft fracture in an otherwise healthy man during his sporadic sports practice.
After an inicial surgical treatment was preformed, there was an evolution to non union witch was treated with an Ilizarov external fixator with a good final result. The success of the Ilizarov external fixator relies on the presence of several biologic and mechanical factors with unique features using a stable yet dynamic frame. Further more, besides this mechanical advantage, in this particular case, there was a resolution of the osteomyelitis.
Key words: Non union, osteomyelitis, external fixators, Ilizarov, humerus.
INTRODUÇÃO
As fracturas diafisárias do úmero representam aproximadamente 1% de todas as fracturas. Resultam habitualmente de um traumatismo directo sob o membro superior1,2,3. A avaliação cuidada do doente, com ênfase particular nas doenças pré existentes é crucial para o correcto tratamento desta lesão.
Na impossibilidade de manter a redução adequada, ou na existência concomitante de lesão vasculo-nervosa o tratamento cirúrgico é mandatório1,3.
A redução cruenta e osteossíntese com placa está descrita na literatura como sendo uma técnica exigente, com bons resultados ( mais de 97%) e previsíveis4-10. Está indicada inclusivamente no tratamento da pseudartrose do úmero. Estão descritas na literatura taxas de infecção de <1% e de lesão iatrogénica do nervo radial de cerca de 3%1,9,11.
Clinicamente um atraso de consolidação manifesta-se por: mobilidade junto do foco de fractura, dor e sinais inflamatórios para além do tempo previsto para a consolidação dessa fractura. Radiologicamente existe manutenção das linhas de fractura, esclerose nos topos fracturários e um calo hipertrófico ou inexistente. Um atraso de consolidação define-se como a persistência de mobilidade no foco para além do tempo expectável para a consolidação daquela fractura em particular.
No correcto tratamento de um atraso de consolidação com osteomielite assumem um papel preponderante, por uma lado, a obtenção de estabilidade para a formação do calo ósseo, e por outro, o desbridamento exaustivo de todo o tecido necrosado e infectado, e de todo o material inerte.
CASO CLÍNICO
Doente do sexo masculino, 49 anos, sem antecedentes pessoais relevantes, não fumador, sofre uma queda de bicicleta durante a sua prática desportiva com traumatismo directo do membro superior esquerdo.
Recorre ao serviço de urgência onde realiza rx do membro superior (Figura 1).
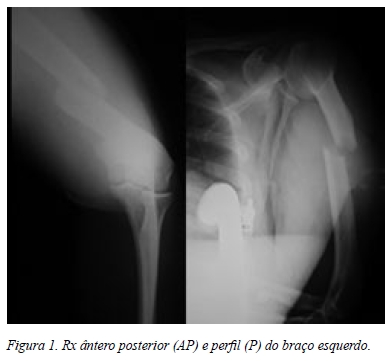
Diagnosticámos uma fractura oblíqua curta da diáfise do úmero AO: 12 A2, sem lesão vascular ou nervosa. Imobilizámos o membro com tala gessada braquipalmar posterior e foram realizados os exames pré operatórios
Optou-se pela redução cruenta e osteossíntese rígida com placa e parafusos, tendo sido utilizada a via de abordagem posterior. O Rx pós operatório revelava redução anatómica da fratura, com manutenção do eixo do membro e com aparente estabilidade (Figura 2).
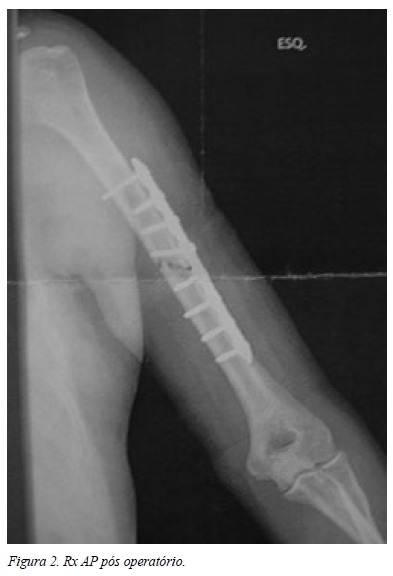
O período pós operatório imediato decorreu sem intercorrências. Na 6ª semana pós operatória surgiram os primeiros sinais inflamatórios na ferida cirúrgica e um exudado seroso, com parâmetros analíticos de infecção negativos (PCR, VS e leucograma normais). Colhemos amostras para análise bioquímica, cultural bacteriológica e respectivo antibiograma e iniciamos terapêutica empírica com Levofloxacina. Esta terapêutica foi posteriormente alterada para Flucoxacilina dirigida após resultado da bacteriologia ( Staphylococus Aureus ) durante 6 semanas . Radiológicamente não existiam sinais deinfecção
A resposta à antibioterapia foi imediata com desaparecimento dos sinais inflamatórios. No entanto, passados 2 meses, os sinais inflamatórios locais reapareceram e sistémicos também (PCR 2,14 ). Imagiologicamente era evidente um atraso de consolidação e falência de material de osteossíntese (Figura 3).
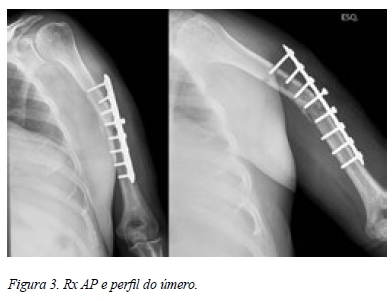
O doente foi re intervencionado, consistindo a cirurgia em :
-desbridamento da ferida e decorticação do foco de pseudartrose, lavagem abundamente e remoção do material de osteossíntese
- Osteotaxia com fixador externo de Ilizarov (Figura 4).
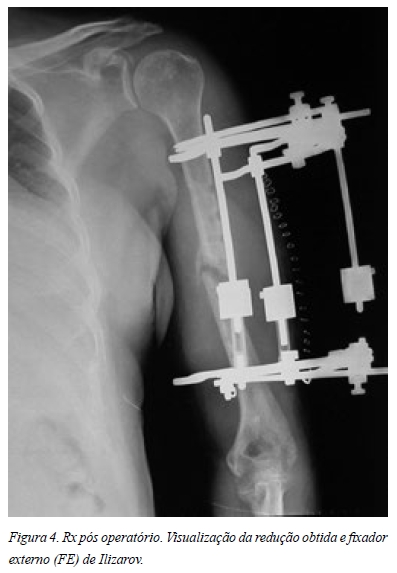
Seguimos o doente em consulta, medicado com ranelato de estrôncio e cálcio orais, sendo a progressão para a consolidação lenta mas sem recidiva .
No rx de controlo após 5 meses era já evidente a presença de algum calo ósseo, e ao 1 ano pós-operatório este ainda não estava totalmente ossificado (Figura 5 A). Nesta fase, levantamos a dúvida quanto a progressão para pseudartrose. Optamos por aguardar dada a ausência de queixas do doente, e, ao X mês, devido a algum movimento associado aos pinos de fixação do fixador, optou-se por retira-lo. Este procedimento foi realizado em 2 tempos: 1º, com o doente acordado foi testada a mobilidade no foco, que era ausente, e sintomatologia dolorosa, que não existia. Em 2º tempo foi então removido o restante material com o doente sedado (Figura 5 B).
Posteriormente o doente iniciou gradualmente a sua actividade sem esforço.
O doente manteve-se sempre assintomático e aos 2 anos de pós-operatório apresentava fractura consolidada (Figura 5 C).
DISCUSSÃO E CONCLUSÃO
O atraso de consolidação e a infecção são, e continuarão a ser, um desafio para o cirurgião ortopédico, mesmo num indivíduo saudável, não fumador, sem antecedentes pessoais significativos.
Os princípios gerais do tratamento incluem: limpeza e desbridamento de todo o tecido infectado e desvitalizado (incluído osso), tratamento adequado do espaço morto resultante, antibioterapia adequada e estabilização do segmento afectado com estabilidade suficiente para a ocorrência de consolidação. Pequenos defeitos de comprimento podem ser aceites no úmero sem compromisso da função.
Um atraso de consolidação no úmero pode e deve tratar-se com a obtenção de uma construção estável, providenciando ao osso as condições necessárias à obtenção de calo ósseo.
O risco de tratar um atraso de consolidação com uma cavilha ou uma placa era, neste caso, excessivo pela presença da infecção concomitante. O material inerte serve como factor perpetuante da infecção e deve ser removido.
O sucesso do fixador externo de Ilizarov reside na presença de uma série de factores biológicos e mecânicos com características únicas que utilizam uma construção estável e dinâmica garantindo o sucesso do tratamento das fracturas em território infectado12.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Ruedi Thomas P, Buckley Richard, Moran Christopher. AO, Principles of fracture management. vol 2.
2. Pollock FH, Drake D, Bovill EG. Treatment of radial neuropathy associated with fractures of the humerus. JBJS (Am). 239-243 [ Links ]
3. Sarmiento A. Functional bracing of fractures of the shaft of the humerus. JBJS (Am). 59 (5): 596-601 [ Links ]
4. Gregory PR. Compression plating versus intramedullary fixation of humeral shaft fractures. J AM Acad Orthop Surg. 5 (4): 215-223 [ Links ]
5. Rodríguez-Merchán EC. Compression plating versus Hackethal nailing in closed humeral shaft fractures failing nonoperative reduction. J Orthop trauma. 9 (3): 194-197 [ Links ]
6. Bell MJ, Beauchamp CG, Kellam JK. The results of plating humeral shaft fractures in patients with multiple injuries. JBJS (Br). 67 (2): 293-296 [ Links ]
7. Dabezies EJ, Banta CJ 2nd. Plate fixation of the humeral shaft for acute fractures, with and without radial nerve injuries. J Orthop Trauma. 1992; 6 (1): 10-13 [ Links ]
8. Vander Griend RA. Open reduction and internal fixation of humeral shaft fractures. Results using AO plating techniques. JBJS (AM). 68 (3): 430-433 [ Links ]
9. Marti RK. Humeral shaft non union: evaluation of uniform surgical repair in fifty one patients. J Orthop trauma. 16 (2): 108-115 [ Links ]
10. Redmond BJ. Interlocking intramedullary nailing of pathological fractures of the shaft of the humerus. JBJS (AM). 78 (6): 891-896 [ Links ]
11. Jupiter JB. Complex non-union of the humeral diaphysis. Treatment with a medial approach, an anterior plate, and a vascularized fibular graft. JBJS (AM). 72 (5): 701-707 [ Links ]
12. Rozbruch S. Robert, Ilizarov Svetlana. Limb lengthening and reconstruction surgery. [ Links ]
Conflito de interesse:
Nada a declarar.
Bárbara Campos
Serviço de Ortopedia e Traumatologia
Centro Hospitalar de Lisboa Ocidental
Estrada Forte do Alto Duque
1449-005 Lisboa
Portugal
babinha2001@hotmail.com
Data de Submissão: 2013-11-25
Data de Revisão: 2014-03-03
Data de Aceitação: 2014-03-03














