Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Portuguesa de Ortopedia e Traumatologia
versão impressa ISSN 1646-2122
Rev. Port. Ortop. Traum. vol.20 no.2 Lisboa jun. 2012
ARTIGO ORIGINAL
Abordagem da displasia de desenvolvimento da anca irredutível. Resultados provisórios dos doentes tratados cirurgicamente nos últimos 5 anos
Francisco Guerra PintoI; Emanuel VarelaI; Acácio RamosII; José MartinsIII; Rodrigo MoreiraIV; Delfin TavaresV; Francisco Sant' AnnaV; Manuel Cassiano NevesV
I. Serviço de Ortopedia.Hospital Dona Estefânia. Lisboa. Portugal.
II. Hospital de Curry Cabral. Lisboa. Portugal.
III. Serviço de Ortopedia.Hospital de São José. Lisboa. Portugal.
IV. Serviço de Ortopedia. Hospital de Faro. Faro. Portugal.
V. Serviço de Ortopedia. Hospital Curry Cabral. Lisboa. Portugal.
RESUMO
Procedemos à revisão retrospetivo dos processos clínico e radiológico de todas as crianças submetidas a artrografia ou cirurgia por displasia de desenvolvimento da anca nos últimos 5 anos, na nossa instituição. Foram excluídos todos os casos teratológicos ou com seguimento inferior a 2 anos, para melhor avaliação de incidência de necrose avascular (NA) ou outras complicações do tratamento instituído.
Descrevemos em pormenor o tratamento invasivo realizado em 84 ancas, consoante a idade de tratamento (0-6 meses, 7-18 meses, 19 meses a 4 anos), do grau de displasia (segundo Tonnis), a aplicação do protocolo do Serviço e a incidência de NA. Apurámos necrose avascular em 13% das crianças submetidas a artrografia ou cirurgia até ao 6º mês de vida, em 9% das crianças entre os 7 e os 18 meses e em 19% das crianças tratadas invasivamente entre os 19 meses e os 4 anos.
Palavras chave: displasia de desenvolvimento da anca, cirurgia, necrose avascular, artrografia.
ABSTRACT
We retrospectively reviewed the clinical and radiological files from all the children with developmental dysplasia of the hip who underwent arthrography or surgery in our institution, in the last 5 years, due to failure of conservative treatement.
All teratological hips were excluded, as well as all the children with less than 2 years of follow-up, to better assess the incidence ofavascular necrosis or other complications related to the treatment.
We describe in detail the treatment strategy in 84 hips, according to the age of treatment (0-6 months, 7-18 months, 19 months to 4 years), the degree of dysplasia (according to Tonnis), the application of the department’s protocol and the incidence of avascular necrosis.
We found avascular necrosis in 13% of children undergoing arthrography or surgery until the 6th month of life, in 9% of children between 7 and 18 months and 19% of children treated invasively between 19 months and 4 years.
Key words: Developmental dysplasia of the hip, surgery, avascular necrosis, arthrography.
INTRODUÇÃO
A displasia de desenvolvimento da anca (DDA) é uma entidade definida por displasia ou malformação do acetábulo com um espectro variável de incapacidade de contenção da cabeça do fémur[1]. Apresenta um quadro clínico e semiologia variáveis, consoante a gravidade e idade do diagnóstico[2]. A doença do recém-nascido consiste na instabilidade da anca de modo a que a cabeça femoral possa ser deslocada para fora do acetábulo (com sinal de Barlow positivo) ou então se encontre luxada com a possibilidade de ser reintegrada no acetábulo, conforme descrito por Ortolani[3]. É por isso fundamental distinguir dois grupos de doentes, o primeiro em que a cabeça femoral se encontra dentro da cavidade acetabular (embora luxável) e o segundo em que a cabeça femoral se encontra fora da cavidade acetabular (luxada).
Com o tempo a cabeça femoral pode tornar-se irredutível e o exame objetivo incaracterístico[4]. Na maioria dos casos desenvolve-se uma limitação da abdução da anca lesada, sendo por isso essencial a avaliação imagiológica (radiográfica e ecográfica)[5].
A antiga denominação de luxação congénita da anca foi substituída pela designação de displasia de desenvolvimento da anca, atestando os factos de que nem todas as displasias se acompanham de luxação e de que é uma patologia passível de agravamento e correção durante o desenvolvimento da criança[1]. Relembra ainda que deve haver um elevado limiar de suspeição para esta patologia na fase neonatal, quando o tratamento é mais simples e potencialmente de menor morbilidade[6]. A presença de achados clínicos ou de fatores de risco relevantes deve ser avaliada por ecografia das ancas ao mês de vida.
O objetivo do tratamento da DDA é obter uma redução concêntrica e mantê-la de forma estável, proporcionando um "ambiente" que permita á anca crescer de forma anatómica, dado que uma congruênciaestável é essencial para normal desenvolvimento desta articulação. O acetábulo, bem como a cabeça femoral, têm um grande potencial de remodelação por vários anos após a redução desde que a reduçãose mantenha[15].
A DDA não tratada evolui para o défice funcional e artrose, o que deve ser considerado inaceitável num contexto de globalização dos cuidados de saúde primários com acesso a exames auxiliares de diagnóstico[7].
O tratamento deve ser feito de forma simples e protocolado. As manobras forçadas ou tratamentos prolongados podem levar a complicações como a necrose asséptica da cabeça femoral.
Sabemos hoje em dia que uma redução insuficiente tem como consequência o aparecimento de uma artrose precoce em função do grau de instabilidade, pelo que o ortopedista deve ser extraordinariamente exigente nos resultados do tratamento efetuado nesta patologia e na sua vigilância durante o período de crescimento[16].
PROTOCOLO DO SERVIÇO
O nosso Serviço é um dos centros de referência desta patologia, a nível nacional. A estratégia terapêutica é definida consoante a etiologia, a idade da criança e a redutibilidade da cabeça femoral.
Em casos não teratológicos a abordagem faz-se de acordo com a faixa etária, sendo diferente consoante a criança se encontre no primeiro semestre de vida, altura em que consideramos ser possível o tratamento com um aparelho de abdução, ou tenha mais de 6 meses. Depende também do grau de instabilidade[1,10].
Protocolo inicial
No primeiro grupo, dos 0 aos 6 meses, há uma elevada probabilidade de controlar a incongruência fémuro-acetabular com métodos não invasivos. O objetivo é obter a concentricidade da anca, geralmente através da redução em flexão e ligeira abdução, e a estabilização com dispositivos de abdução. Usamos preferencialmente o arnês de Pavlik. As crianças devem ser submetidas a uma vigilância semanal de modo a garantir a correta colaboração dos pais ao tratamento[8] e a ausência de manobras forçadas.
Nas crianças de idade superior a 6 meses há uma dificuldade progressiva na redução por métodos não invasivos. A luxação leva a uma hipertrofia do ligamento redondo e acumulação de tecido fibroadiposo (pulvinar) no fundo acetabular. Um labrum persistentemente evertido (pela migração superior da cabeça do fémur) pode causar um aumento da pressão intra-articular e, consequentemente, um maior risco de necrose avascular com a redução fechada. A fibrose entre o labrum e a cápsula dificultam a normal orientação labral. A própria cápsula contrai e é comprimida pelo tendão do psoas-ilíaco. Mantém-se, exceto em luxações altas, a indicação para a aplicação de dispositivo de abdução, com vigilância rigorosa do conforto da criança. Em caso de falência aplica-se o protocolo referido adiante[1]
Entendemos como falência do tratamento conservador a impossibilidade de redução ao fim de 2 semanas (confirmada imagiologicamente), a intolerância ao aparelho (normalmente traduzida por um choro fácil), ou a colaboração insuficiente dos pais por dificuldades na aplicação do aparelho[8,12].
As crianças que apresentam falência no tratamento com o arnês de Pavlik têm indicação para iniciar a 2ª fase do nosso protocolo de tratamento, que inclui a tração, artrografia e manipulação suave sob anestesia geral para redução fechada.
Tração
Em caso de falência ao tratamento conservador a atitude é definida consoante a limitação da mobilidade. Na presença de limitação da abdução optamos por uma tração cutânea no leito (durante 2 semanas) previamente à redução sob anestesia geral, o que é defendido também por Salter em 1969. O benefício da tração é duplo, se bem que controverso. Por um lado, a diminuição da taxa de necrose avascular (NA), em possível relação com o relaxamento muscular e maior suavidade das manobras necessárias na redução fechada[22]. Por outro, pode estar relacionada com uma menor necessidade de redução aberta pela descida da cabeça abaixo da linha de Hilgenreiner antes da sua recolocação por abdução[23].
Artrografia
Atribuímos à artrografia um papel fundamental na abordagem nos diferentes aspetos do tratamento da DDA. A sua utilização pré-redução permite uma melhor avaliação dos obstáculos major intra e extra articulares à redução da cabeça femoral, confirmar a concentricidade da redução e avaliar a estabilidade da mesma. Permite avaliar o tendão do psoas, a hipertrofia dos ligamentos transverso e redondo, o pulvinar, a inversão do labrum (Figura 1) e a lateralização da epífise femoral relativamente ao acetábulo. Estes dois últimos fatores estão associados a um menor risco de NA[24].
A artrografia é utilizada por rotina no nosso Serviço em qualquer situação em que a incongruência não possa ser rapidamente corrigida com métodos conservadores. Não fazemos por rotina artrografia de controlo, mas temos um baixo limiar para repetir este procedimento quando há dúvidas não esclarecidas pelos exames imagiológicos (ecografia e TAC).
Nos casos em que se obtêm uma redução, esta é mantida por uma imobilização gessada pelvi-podálica bilateral em posição humana durante cerca de 3 meses[1,10], com controlo clínico e radiológico.
Em caso de falência da redução fechada está indicada a redução cirúrgica. Em crianças com menos de 12 meses a abordagem proposta por Ludloff é a mais popular. Esta via permite bom acesso se tivermos em conta que a distância entre a incisão e a cápsula inferior diminui para metade aquando da flexão e abdução máximas da anca. Permite uma libertação adequada, a remoção dos obstáculos mais comuns à redução e tem uma menor morbilidade que a abordagem clássica anterior[25]. Depois dos 12 meses a redução pela via anterior (Smith-Peterson) permite também a capsulorrafia e procedimentos ósseos acetabulares[26]. A via anterior limitada na linha inguinal tem ainda vantagens estéticas.
Acima dos 18 meses há geralmente necessidade de cirurgia óssea associada pelo que preconizamos a redução aberta pela via de Smith-Peterson com osteotomia femoral e/ ou pélvica quando indicado. A osteotomia de encurtamento / varização femoral associada a osteotomia pélvica de Salter está popularizada como procedimento de Klisic[9,10].
Osteotomia femoral
A utilização da osteotomia de encurtamento femoral demonstrou diminuir a taxa de complicações associadas à redução aberta, nomeadamente a reluxação e a NA. Permite, além do encurtamento, a desrotação (corrigindo a anteversão excessiva do colo) e varização. Há, associada ao encurtamento, uma diminuição da tensão articular o que é, segundo Sankar, mandatório nas luxações "altas" ou em crianças mais velhas[27].
Osteotomia pélvica
Está indicada na displasia com instabilidade persistente. Estão descritos 2 grandes tipos de osteotomias: de reconstrução e de salvação.
As osteotomias reconstrutivas apenas têm indicação quando é possível a redução concêntrica. Redirecionam o teto acetabular para uma posição mais favorável ao vetor de forças durante a marcha. As mais frequentemente referidas são a de Salter, Steel, Ganz, Pemberton e Dega.
As osteotomias de salvação estão indicadas em casos de displasia grave. Procuram diminuir a transmissão das cargas para o rebordo acetabular às custas da metaplasia do tecido fibrocartilaginoso interposto. A osteotomia de Chiari é a mais frequentemente utilizada.
Nesta amostra foi utilizada a osteotomia de Salter em todos os casos até aos 4 anos. Nos casos acima desta idade foram utilizadas as osteotomias de Dega (reconstrutiva) ou de Chiari.
Acima dos quatro anos o final da remodelação acetabular obriga a gestos progressivamente mais agressivos, decididos caso-a-caso dadas as comorbilidades, défice funcional pré-existente e bilateralidade[11].
Objetivos
O objetivo deste trabalho é descrever sumariamente a experiência do Serviço na abordagem e tratamento da DDA. Procedemos, para isso, à revisão da casuística das crianças tratadas consecutivamente no nosso serviço por métodos invasivos (inclusive artrografia) nos últimos 5 anos, e à apresentação dos resultados provisórios.
MATERIAL E MÉTODOS
Amostra
Entre janeiro de 2005 e dezembro de 2009 foram avaliadas na nossa instituição 825 crianças (média de 165 crianças / ano) com o diagnóstico de DDA, totalizando 1072 ancas. Nesta amostra estão incluídos não só os novos casos mas também as crianças com diagnóstico prévio a 2005, seguidas com observação, tratamento conservador ou cirúrgico. Estes valores correspondem a 6% de todas as nossas primeiras consultas nesse período. A idade média de início de tratamento destas crianças na nossa instituição é 4,2 meses, mas esta amostra inclui várias crianças inicialmente avaliadas já com sequelas de DDA.
Destas 825 crianças, 12% (n=99) foram observadas sem qualquer gesto terapêutico, caindo na designação de ancas imaturas e que serão objeto de uma publicação posterior. Das restantes 726 crianças, cerca de 70% (n=576) foram tratadas exclusivamente com aparelho de abdução (Quadro I).
Cento e cinquenta crianças foram submetidas a artrografia ou outro procedimento invasivo. Este teve indicação não só nos casos de falência do tratamento conservador mas também naqueles casos em que a gravidade da DDA, ou idade da criança, foram contraindicação para a colocação de dispositivo de abdução. Procedemos à avaliação dos 80 casos com mais de 2 anos de seguimento, e que, como tal, possam dar alguma informação relacionada com complicações do tratamento instituído. A nossa amostra compreende, assim, 80 crianças (84 ancas) submetidas a artrografia ou outros procedimentos invasivos em função do padrão etário, grau de doença, referência à aplicação de protocolo do Serviço (que inclui tração prévia à redução fechada), evolução do índice acetabular, descrição sumária das complicações e discriminação acerca da ocorrência de NA.
Métodos
Procedemos à revisão da base de dados hospitalar para apuramento das crianças avaliadas e/ou tratadas por DDA entre janeiro de 2005 e dezembro de 2009.
Procedemos igualmente à revisão dos registos cirúrgicos do Serviço no mesmo período para levantamento dos dados das crianças em que ocorreu falência do tratamento conservador e/ou sujeitos a procedimentos invasivos (artrografia ou terapêutica cirúrgica, doravante designados como "operados").
Foi feito o levantamento e a revisão do processo clínico e radiológico dos doentes "operados" com mais de 2 anos de seguimento. Identificámos os casos em que o protocolo do Serviço (acima descrito) foi ou não aplicado, nomeadamente em relação à colocação de tração pré-operatória
Nos registos clínicos procurámos dados relativos à presença de dor, claudicação e dismetria.
Analisámos a primeira e última radiografia disponíveis em cada processo. A primeira radiografi a de cada criança foi classificada de acordo com a classificação de Tonnis (elaborada para a CSHD, Commission for the Study of Hip Dysplasia) 13. Foram avaliados e registados os índice acetabular (IA) e ângulo lateral-center-edge de Wiberg (LCE).
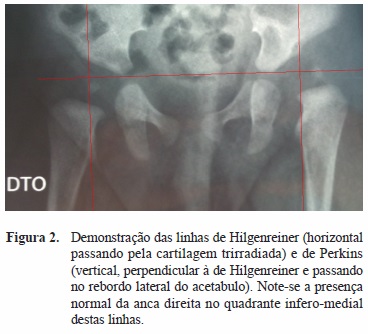
A classificação de Tonnis avalia o grau de sub/ luxação de acordo com a posição da cabeça femoral relativamente às linhas de Hilgenreiner e Perkins.
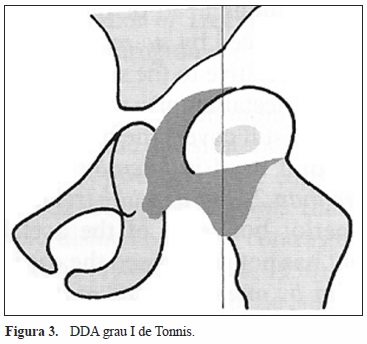
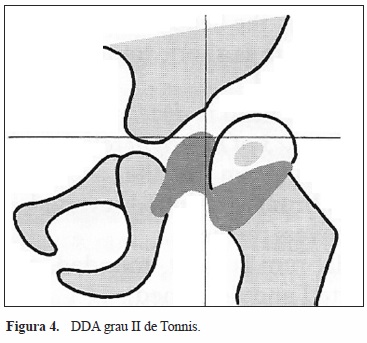
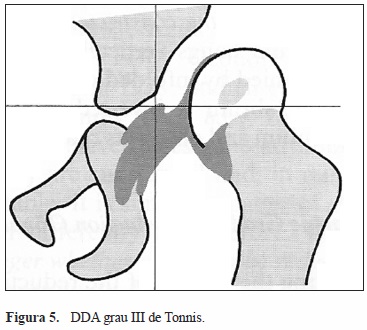
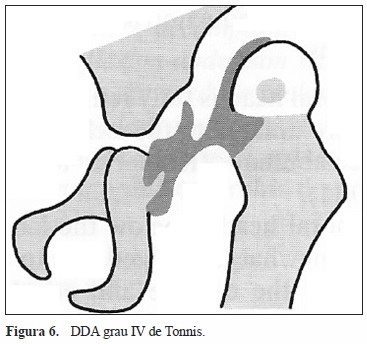
(Figura 2). Classifica como grau I as ancas em que há migração lateral da cabeça femoral mas em que o centro de ossificação (CO) está medial à linha de Perkins (Figura 3); como grau II as ancas em que o CO está lateral a esta linha mas inferior à linha horizontal que passa no rebordo acetabular (Figura 4); como grau III as ancas em que o CO está ao nível do rebordo acetabular (Figura 5); e como grau IV quando o CO está acima do rebordo acetabular (Figura 6).
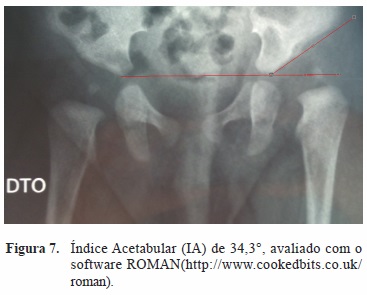
O IA e o LCE foram medidos com goniómetro nas radiografias em película. Nas radiografias em suporte digital este ângulo foi medido por intermédio do goniómetro disponível nos diversos sistemas de software utilizados (Figura 7 e Figura 8).
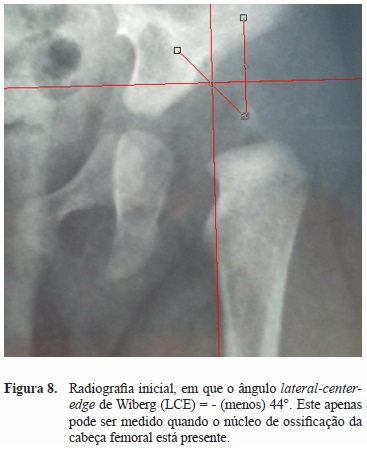
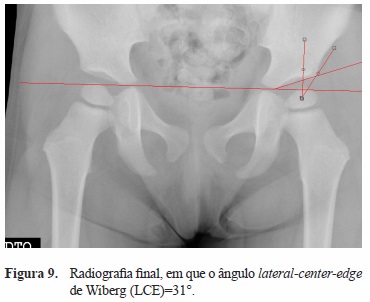
Nas radiografias mais recentes foram também medidos os mesmos ângulos para avaliação da sua evolução (Figura 9).
Ao longo da revisão do arquivo radiológico de cada processo clínico estivemos ainda atentos à presença de alterações compatíveis com NA da cabeça femoral, descrevendo-as segundo a escala de Kalamchi.
Descriminaram-se os procedimentos efetuados e as eventuais complicações, caso a caso.
Os dados serão apresentados em tabelas esquemáticas com descrição pormenorizada da idade das crianças, dos procedimentos efetuados, complicações (incluindo falência do tratamento) e reintervenções.
Não se efetuou um trabalho de correlação estatística mas apenas a sua apresentação como estatística descritiva, dada a diversidade dos procedimentos realizados. Os valores de IA e LCE indicados são a média dos valores avaliados nos subgrupos de doentes respetivos. Por se tratar de uma avaliação retrospetiva de coorte não foi necessária a avaliação por uma comissão de ética.
RESULTADOS
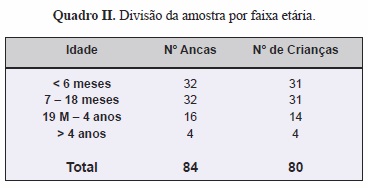
A descrição dos dados das crianças “operadas” (artrografia ou cirurgia) será feita por faixa etária conforme Quadro II: menores do que 6 meses (inclusivé), entre os 7 e os 18 meses, dos 19 meses aos 4 anos, maiores do que 4 anos.
Crianças “operadas” até aos 6 meses de idade (Quadro III):
No grupo com idade até aos 6 meses tivemos 8 casos de ancas (Grau I) que se apresentavam apenas instáveis (deslocáveis) mas que apresentaram uma intolerância ao aparelho de abdução, obrigando a uma mudança de atitude terapêutica. Em 5 destes casos foi aplicado o protocolo do Serviço com tração cutânea durante duas semanas, em 3 não foi aplicada tração. Todos foram submetidos, sob anestesia geral, a artrografia para avaliação da concentricidade da redução seguida de imobilização gessada e seguimento segundo o protocolo do Serviço (Figura 10). Um dos casos (intervencionado aos 2 meses) foi submetido a nova artrografi a e gesso pelvi-podalico aos 5 meses por suspeita de instabilidade residual que não se confirmou. Todos evoluíram de forma favorável em termos da displasia, mas num dos casos (intervencionado aos 3 meses, não tendo sido aplicada tração prévia) apresentou na altura da revisão uma NA de grupo I.
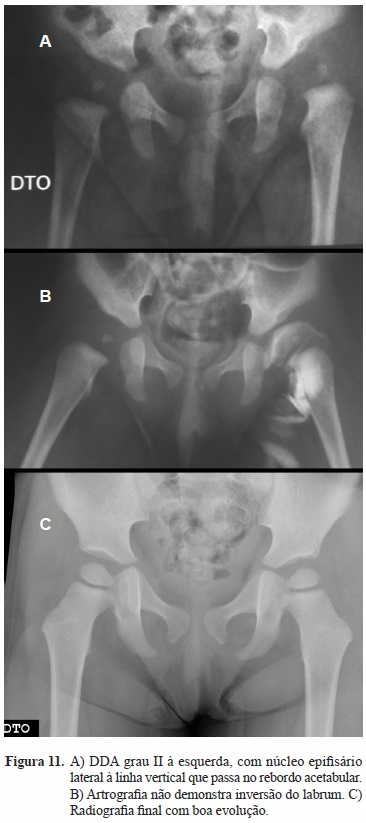
Encontrámos ainda neste grupo etário 24 ancas deslocadas correspondentes a 23 crianças (uma bilateral) em que o tratamento conservador foi ineficaz. (Figura 11).
Nas ancas com DDA Grau II (19 ancas em 18 crianças) obteve-se uma redução concêntrica sob anestesia geral na fase inicial em 84,3% das ancas luxadas (16 ancas). Destas, 2 ancas não tiveram uma evolução favorável, obrigando a um tratamento posterior com redução cruenta e osteotomia de Salter aos 15 meses de idade numa criança, e, na outra, a operação de Klisic aos 19 meses, tendo ambas evoluído de forma favorável com boa concentricidade e sem complicações. As 14 ancas submetidas a redução incruenta e imobilização gessada e que evoluíram favoravelmente (em termos de estabilidade) apresentaram uma boa remodelação acetabular na altura da revisão, complicada por uma necrose asséptica de grupo I em 2 casos e uma necrose asséptica de grupo II numa criança que não foi submetida a tração prévia.
Em 3 casos apurou-se logo na artrografia inicial a impossibilidade de obter uma redução incruenta. Num caso, tratado aos 5 meses, foi feita artrografia, redução cruenta e gesso pelvi-podálico. Apresenta uma displasia acetabular residual (IA de 33º) e encontra-se em vigilância. Outros dois casos, com artrografia aos 3 e 5 meses, apresentavam irredutibilidade. Foram operados aos 12 e 17 meses (respetivamente). Foi feita artrografi a, redução aberta, osteotomia femoral e pélvica (Klisic), seguidas de gesso pelvi-podálico. Foi feita extração do material de OTS aos 3 anos. Encontram-se bem aos 5 e 7 anos de idade, sem evidência de NA.
No subgrupo de crianças com menos de 6 meses e com DDA Grau III encontrámos 5 casos (em 5 crianças). Em 4 casos foi aplicado o protocolo com tração prévia, artrografi a, redução incruenta e gesso pelvi-podálico. Apenas em um caso, intervencionado aos 4 meses, não houve necessidade de outros procedimentos e encontra-se bem. Os outros 3 casos recidivaram o que obrigou a uma redução cruenta aos 8 e 12 meses. Numa criança os pais recusaram o tratamento cirúrgico. No caso não submetido a tração, foi tentada a redução incruenta aos 5 meses tendo a artrografia inicial demonstrado irredutibilidade. Foi operado aos 17 meses, submetido a redução cruenta, osteotomia femoral e pélvica (procedimento de Klisic) tendo evoluído sem complicações.
Crianças “operadas” aos 7-18 meses de idade (Quadro IV):
Do grupo das crianças inicialmente tratadas entre os 7 e os 18 meses, contabilizamos 6 ancas em 6 crianças de DDA Grau I. Todas elas foram tratados segundo a metodologia do serviço aos 7 (2), 11 e 18 meses (3) tendo evoluído de forma favorável com melhoria signifi cativa (média de 10,5º) do IA e sem qualquer complicação.
Nesta faixa etária, com DDA Grau II, foram referenciadas 19 ancas em 18 crianças (1 bilateral).
Três crianças (14, 15 e 18 meses) foram submetidas a artrografia, redução incruenta e aplicação de dispositivo de abdução. As duas crianças mais jovens não necessitaram de outros procedimentos, nem apresentam evidência de NA. A criança operada aos 18 meses foi reoperada aos 20 meses por recidiva da luxação, tendo sido submetida a artrografia, redução cruenta, osteotomia pélvica e femoral (procedimento de Klisic).
Doze ancas (em 11 crianças) foram submetidas tração pré-redução (exceto uma), artrografia, redução incruenta e aplicação de gesso pelvi-podálico. Em 9 casos não foi necessário qualquer outro procedimento invasivo e não houve evidência de NA, incluindo a criança em que não foi feita tração. Uma criança apresenta displasia residual e encontra-se em vigilância. Uma criança, tratada inicialmente aos 7 meses, foi submetida a redução cruenta e osteotomia femoral aos 14 meses por apresentar uma recidiva da luxação. Esta osteotomia foi revista 3 meses depois por rerrecidiva. Aos 12 anos, foi submetido a artrodese da anca.
Em dois casos a artrografia inicial demonstrou irredutibilidade. Ambas as crianças tinham sido seguidas inicialmente noutras instituições onde foram submetidas a aparelhos de abdução e tração com recidiva da luxação. Um destes foi seguido desde os 12 meses na nossa instituição. Fez artrografia aos 15 meses e foi aos 16 meses submetido a nova artrografia, redução cruenta e imobilização gessada. Aos 2 anos apresenta NAV grau II/III. O outro caso, seguido desde os 8 meses na nossa instituição, foi submetido a artrografia aos 8 meses. Foi reoperado aos 12 meses, tendo sido feita artrografia, redução cruenta, osteotomia pélvica e femoral (procedimento Klisic). Apresenta, à altura da revisão, uma NA grau I.
Uma destas crianças foi operada aos 15 meses, submetida a artrografia, redução cruenta e osteotomia femoral de varização. Por apresentar uma displasia residual foi reoperada aos 4 anos, com osteotomia pélvica de Salter. A outra criança foi operada aos 18 meses, submetida a artrografia, redução cruenta e osteotomia pélvica (Salter). Apresenta NA grau I.
No grupo das crianças que apresentavam uma DDA Grau III (3 ancas) constatamos que em todos os casos foi impossível obter uma redução concêntrica inicial pelo que foram todos submetidos a uma redução cruenta. Foram operadas respetivamente aos 11, 13 e 15 meses apresentando uma hipermetria de 1 cm em duas crianças.
No grupo com DDA Grau IV foram identificadas 4 crianças. Em todas elas foi necessário procedera uma redução cruenta. Constatou-se uma grande instabilidade em todas elas, obrigando a reintervenções.
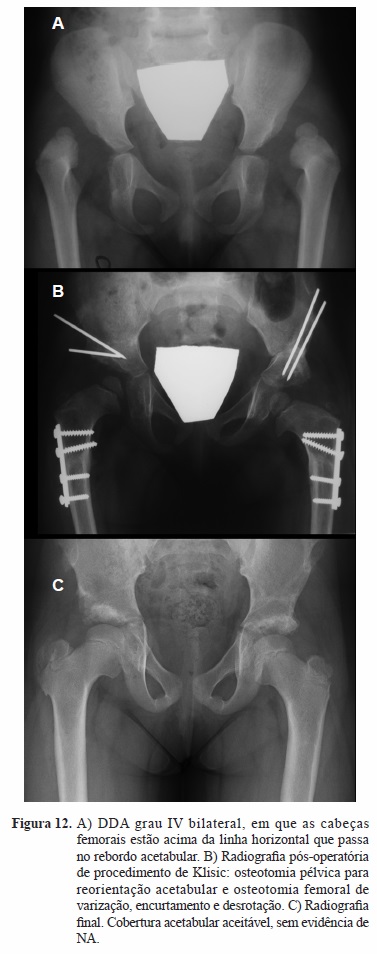
Uma criança foi submetida aos 18 meses a artrografia, redução incruenta e imobilização gessada. Reoperado aos 20 meses, submetido a artrografia, redução cruenta, osteotomia femoral e acetabular (Klisic) (Figura 12).
Outra criança foi operada aos 8 meses, tendo sido feita artrografi a, redução cruenta e imobilização gessada. Foi reoperada aos 16 meses (Klisic) e aos 24 meses (revisão da redução e da osteotomia femoral).
Dois casos foram submetidos (aos 17 e 24 meses) a artrografia, redução cruenta, osteotomia femoral e acetabular (Klisic), ambos revistos. O primeiro destes não teve aplicação de protocolo pré-operatório, teve necessidade de nova redução cruenta aos 18 meses. No segundo caso foram revistas as duas osteotomias.
Crianças “operadas” dos 19 meses aos 4 anos de idade (Quadro V):
No grupo (19 meses aos 4 anos) com DDA Grau II identificámos 5 casos (em 5 crianças).
Duas crianças foram submetidas (aos 21 e 23 meses) a artrografi a, redução incruenta e imobilização gessada. Ambas foram reintervencionados com procedimento semelhante cerca de 2 meses depois. Foram ainda sujeitas a uma 3ª reintervenção, num dos casos para nova artrografi a e redução incruenta, no outro caso para Klisic.
Um outro caso foi operado aos 3 anos, submetido a redução cruenta e osteotomia femoral. Foi reoperado com osteotomia femoral e pélvica (de Tonnis). Apresenta como sequelas pseudartrose de ramo ísquiopúbica, e coxa magna (e encurtada) mas com uma boa congruência articular. Dois casos foram operados aos 2 anos, submetidos a procedimento de Klisic, tendo um deles necessitado de uma tenotomia dos adutores aos 7 anos, e apresentando NA grupo III.
Nos 6 casos (5 crianças) com DDA Grau III, uma criança foi submetida (aos 23 meses) a tração prévia, artrografia, redução incruenta e imobilização gessada. Reoperada aos 4 anos, submetida a procedimento de Klisic.
Em 5 casos (três casos com 2 anos, um com 3 e um com 4 anos) foi realizado procedimento de Klisic. Uma das crianças (operada com 2 anos, caso bilateral) teve necessidade de apofi siodese do grande trocanter aos 8 anos, apresenta NA grau IV à esquerda. Uma das outras crianças de 2 anos apresenta NA grau I.
Nos 5 casos (4 crianças) com DDA Grau IV, todos as ancas (dois casos com 21 meses, um com 22 meses, um com 3 e um com 4 anos) foi realizado procedimento de Klisic. Um dos casos (22 meses) foi reoperada aos 2 anos, nova artrografia, redução incruenta e imobilização gessada. Sem evidência de NAV neste grupo.
Crianças operadas com mais de 4 anos:
No período referido foram operadas 4 crianças / adolescentes, com 6, 7, 12 e 15 anos, por sequelas de DDA.
Duas delas, com 6 e 7 anos, foram submetidas a redução cruenta, osteotomia femoral e pélvica (Chiarie Dega).
Uma criança (12 anos) apresentava sequelas de DDA diagnosticada aos 12 anos de idade. Foi feita osteotomia femoral de varização, osteotomia pélvica (Chiari) e alongamento da tíbia com fixador externo circular.
A adolescente (15 anos) foi submetida a osteotomia acetabular tripla.
Necrose Avascular (Quadro VI)
Nas ancas “operadas” até aos 6 meses de idade observámos 4 ancas com NA. Isto corresponde a 12,5% de incidência neste grupo etário.
Nas oito ancas grau I de Tonnis tivemos um caso de NA do grupo II de Kalamchi, previamente submetida a artrografia e redução incruenta imobilizada com gesso, sem tração prévia. Corresponde a 12,5% de incidência de NA neste grupo. Em 19 ancas com DDA grau II (Tonnis), observamos dois casos com NA do grupo I de Kalamchi que foram submetidas ao mesmo procedimento mas com tração prévia e uma anca com NA do grupo II submetida aos mesmos procedimentos mas sem tração prévia, que corresponde a um total de 16% de incidência.
Nas ancas tratadas entre os 7 e os 18 meses observamos uma incidência global de NA de 9%.
Todas as crianças que desenvolveram NA estavam incluídas no grau II de Tonnis, com duas ancas com NA do grupo I e uma do grupo II de Kalamchi, para um total de 19 ancas tratadas, correspondendo a 16% de incidência nesta idade e grau de DDA. Todas as crianças foram submetidas a artrografia e redução incruenta com gesso e tração prévia.
Entre os 19 meses e os 4 anos observamos 3 casos de NA em 16 ancas que corresponde a 19% de incidência. A única criança com NA de grau II apresentava-se no grupo III de Kalamchi que corresponde a uma incidência de 20% neste subgrupo. Outras duas crianças com um Tonnis grau III apresentavam evidência de NA do grupo I e IV respetivamente, o que corresponde a 33% de incidência. Todas as crianças que desenvolveram NA neste grupo etário foram submetidas entre os 24 e os 30 meses de idade a um procedimento de Klisic, sem tração prévia.
DISCUSSÃO
Protocolo
Quando se aborda a DDA o principal fator de prognóstico é o grau de instabilidade. Se a cabeça do fémur se encontra dentro da cavidade acetabular e é apenas luxável (sinal de Barlow positivo) o prognóstico é francamente favorável, conforme se demonstra nesta revisão e preconizado por John R Davids[15]. O sucesso do dispositivo de abdução em DDA não teratológica encontra-se bem fundamentado. O dispositivo mais popular é o idealizado por Pavlik (designado como tala, ou arnês, consoante os autores) [35]. Mantém a anca reduzida em cerca de 100° de flexão e abdução. A Sociedade Europeia de Ortopedia Infantil aponta-lhe uma taxa de falência de 14%[18].
Outros autores abordam em exaustão a dificuldades dos pais em recolocar o aparelho. Relatam que 23% dos casais têm muita dificuldade na primeira semana 19 com domínio progressivo a partir dessa data.
As complicações surgem quando a cabeça do fémur se encontra deslocada (Ortolani positivo) em que a taxa de insucesso de uma redução varia entre os 7% e os 37%[20,21]. Na nossa série tivemos uma taxa de insucesso na redução de 21%.
O mais importante é analisar o porquê desta taxa de insucesso elevada. Um fator importante pode ser o facto de termos um número elevado de doentes com um diagnóstico tardio (28 crianças com diagnóstico depois dos 6 meses). Sabemos que à medida que o tempo avança a e as deformidades anatómicas vão aumentando há dificuldade da redução por aparelhos de abdução.
Por outro lado deparámo-nos com o facto de algumas crianças serem referenciadas depois de várias semanas ou mesmo meses de uso de um aparelho de abdução sem sucesso. Estas são as crianças mais problemáticas pois puseram questões não sóem termos de redução mas também em termos da manutenção da congruência. Hoje em dia tornámonos extraordinariamente rigorosos e, se ao fim de duas semanas não conseguimos uma redução concêntrica com um aparelho de abdução, passamos para a tração e redução sob anestesia geral seguida de imobilização gessada. Desta forma evitamos manobras forçadas diminuindo o risco de lesões iatrogénicas.
Necrose Avascular
A classificação de Kalamchi[29] baseia-se na tradução radiográfica que a lesão isquémica produzao nível da extremidade proximal do fémur. Trata-se de uma classificação precisa na predição da história natural da NA, em que as alterações funcionais futuras, no esqueleto maduro, coincidem com o tipo de alterações previamente observadas. Este autor mostroua relação entre a presença de NA na criança e o aumento das taxas de doença degenerativa precoce no adulto, principalmente nos doentes que permanecem com subluxação ou displasia.
Definem-se 4 grupos: no grupo I as alterações afetam apenas o núcleo de ossificação, com bons resultados a longo prazo; o grupo dois II apresenta lesão da porção lateral da fise, sendo este o grupo com o prognóstico mais imprevisível; no grupo III a lesão da fise é central, cursando com perturbações graves no desenvolvimento da extremidade proximal do fémur por paragem de crescimento deste segmento; o grupo IV apresenta lesão de toda a cabeça e da fise, resultando muitas vezes em desenvolvimento retardado do acetábulo por destruição da cabeça femoral, com displasia persistente e alterações degenerativas precoces. Tanto no grupo III como no IV a dismetria dos membros inferiores é uma complicação habitual e obriga ao seguimento apertado destas crianças até à maturação óssea. Infere-se, assim, que as alterações que ocorrem a nível da fise vão produzir sequelas mais graves no esqueleto maduro.
A necrose avascular da cabeça do fémur é considerada a complicação mais grave do tratamento desta patologia[23]. As taxas de NA relatadas na literatura variam entre 0% e 28%[14,17]. Na nossa série a taxa global de NA após tratamento de DDA foi de 12,5%. Estratifi cando os resultados parece-nos existir uma tendência para taxas de NA mais elevadas emcrianças cujo primeiro tratamento é mais tardio.
No nosso estudo o grau de luxação parece estar também relacionado com a gravidade da DDA.
Todas as necroses dos grupos II, III e IV aparecem em DDA dos graus II, III, IV. Sendo que em todas as DDA grau I apenas observamos uma anca com NA do grupo I de Kalamchi.
O uso de tração prévia e de anestesia geral tem vindo a ser discutido[29] como fator protetor para o aparecimento de NA (pelo menos dos graus mais avançados). No nosso trabalho observamos uma tendência estatística para a ocorrência do mesmo, com taxas de NA mais favoráveis nos doentes que realizaram tração prévia à redução. Não nos foi possível apurar uma relação entre o tipo de anestesia e a NA, pois todos os procedimentos foram realizados sob anestesia geral. Também não encontramos relação entre a ocorrência de NA e o tipo de redução, fechada ou aberta.
Observamos, nesta revisão, uma tendência para a ocorrência de NA mais graves em crianças mais velhas, com as únicas NA III e IV presentes no estudo a incluírem-se neste grupo. Pelo contrário Kalamchi e Scott[29, 30] mostram que as formas mais severas de NA tem tendência a ser mais prevalentes em crianças cujo tratamento começou entre o nascimento e os 6M. No entanto Scott mostrou existir uma elevada associação entre o atraso/protelamento da primeira cirurgia para a anca luxada e a necessidade de uma futura cirurgia, defendendo este autor que a intervenção deve ser precoce, e que a eventualidade de aumentar o risco de NA não deve alterar a nossa conduta de tratamento da DDA.
Resultados clínicos
A natureza retrospetiva desta revisão, a dimensão da amostra e a paucidade de dados clínicos registados impedem uma análise profunda dos dados clínicos registados. Por esse motivo limitámos a priori a nossa expectativa e atentámos na referência de dados subjetivos como a claudicação, dismetria e a presença de dor. A DDA não cursa, geralmente, com dor e a dismetria é muitas vezes bem tolerada. A claudicação resultante de própria dismetria e duma anomalia / assimetria da anca patológica acaba, assim, por ser o principal dado clínico referido.
Mesmo assim, em vários casos com nítida dismetria ou com múltiplos procedimentos não há registos clínicos coerentes, pelo que optámos por não incidir em avaliações de ordem clínica e concentrámos a nossa atenção na evolução radiológica dos casos. Como se vê pelos exemplos ilustrados ao longo do trabalho, eles parecem refletir fidedignamente a evolução da doença com o tratamento instituído.
Rastreio
Os objetivos de um programa de rastreio deverão ser o diagnóstico precoce, um número aceitável de falsos negativos e falsos positivos, evitar tratamentos desnecessários bem como as sequelas do tratamento tardio, nomeadamente NA da cabeça femoral.
Todos os RN devem ter uma avaliação clínica da instabilidade da anca. Não há consenso relativamente ao rastreio imagiológico, com opiniões estatisticamente fundamentadas a defender quer a avaliação ecográfica universal, quer a utilização seletiva da ecografia das ancas[28].
Para além de achados clínicos suspeitos, consideramos que se deverá realizar a ecografia neonatal na presença de história familiar positiva, de fatores de risco obstétrico (oligoamnios e apresentação pélvica), deformidades congénitas ou "packaging disorders" (metatarsus adutos e torticollis). Cabe a qualquer especialista em Ortopedia, e não apenas a quem se dedica especialmente à Ortopedia Infantil, o reconhecimento e orientação inicial dos casos de DDA. Neste âmbito, a interpretação do exame ecográfico da anca constitui um elemento de particular importância e ao alcance de todos. Como se vê pelos exemplos ilustrados ao longo do trabalho, eles parecem refletir fidedignamente a evolução da doença com o tratamento instituído.
CONCLUSÕES
Num trabalho retrospetivo desta natureza é difícil obter conclusões categóricas.
Ao longo dos últimos anos, e numa perspetiva de melhorar cada vez mais a nossa atuação, temos vindo a introduzir um protocolo de tratamento da DDA no Serviço de Ortopedia do HDE e com esta revisão retrospetiva pretendemos validar a sua aplicação.
Não procurámos analisar o sucesso de uma determinada técnica cirúrgica, ao contrário da maioria das publicações recentes. Pretendemos, pelo contrário, avaliar todo um protocolo e atitude perante as indicações cirúrgicas deste tipo de patologia.
A reflexão sobre os resultados apresentados pode ser útil a todos aqueles que lidem com este tipo de patologia, dentro ou fora duma instituição subespecializada.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Guille JT, Pizzutillo PD, MacEwen GD. Developmental dysplasia of the hip from birth to six months. J Am Acad Orthop Surg. 2000; 8: 232-242 [ Links ]
2. Ortolani M. Congenital hip dysplasia in the light of early and very early diagnosis. Clin Orthop Relat Res. 1976 Sep; 119: 6-10
3. Ortolani M. Un segno poco noto e su importanza per la diagnosi precoce di prelussazione congenital dell'anca. Pediatria. 1937; 45: 129 [ Links ]
4. Bjerkreim I, Arseth PH. Congenital dislocation of the hip in Norway. Late diagnosis CDH in the years 1970 to 1974. Ata Paediatr Scand. 1978 May; 67 (3): 329-332
5. Graf R. Fundamentals of sonographic diagnosis of infant hip dysplasia. J Pediatr Orthop. 1984; 4: 735-740 [ Links ]
6. von Kries R, Ihme N, Altenhofen L, Niethard FU, Krauspe R, Rückinger S. General Ultrasound Screening Reduces the Rate of First Operative Procedures for Developmental Dysplasia of the Hip: A Case-Control Study. J Pediatr. 2012 Fev; 160 (2): 271-275
7. Grill F, Bensahel H, Canadell J, Dungl P, Matasovic T, Vizkelety T. The Pavlik harness in the treatment of congenital dislocating hip: report on a multicenter study of the European Paediatric Orthopaedic Society. J Pediatr Orthop. 1988; 8: 1-8 [ Links ]
8. McHale KA, Corbett D. Parental non-compliance with Pavlik harness treatment of infantile hip problems. J Pediatr Orthop. 1989; 9: 649-652 [ Links ]
9. Klisic P, Jankovic L. Combined procedure of open reduction and shortening of the femur in the treatment of congenital dislocation of the hips in older children. Clin Orthop. 1976; 119: 60-69 [ Links ]
10. Vitale MG, Skaggs DL. Developmental Dysplasia of the Hip From Six Months to Four Years of Age. J Am Acad Orthop Surg. 2001; 9: 401-411 [ Links ]
11. Olney B, Latz K, Asher M. Treatment of hip dysplasia in older children with a combined one-stage procedure. Clin Orthop. 1998; 347: 215-223 [ Links ]
12. Viere RG, Birch JG, Herring JA, Roach JW, Johnston CE. Use of the Pavlik harness in congenital dislocation of the hip: An analysis of failures of treatment. J Bone Joint Surg Am. 1990; 72: 238-244 [ Links ]
13. Tonnis D. General radiology of the hip joint. Congenital dysplasia and dislocation of the hip in children and adults. Berlin: Springer-Verlag; 1987. [ Links ]
14. Kalamchi A, MacFarlane R. The Pavlik harness results in patients over three months of age. J Pediatr Orthop. 1982; 2: 3-8 [ Links ]
15. Crawford HA, Davids JR, Moseley CF, Weinstein SL. Developmental Dysplasia of the Hip. Annual Meeting Instructional Courses. AAOS. 2011; [ Links ]
16. Tonnis D. Treatment of Residual Dysplasia After Developmental Dysplasia of the Hip as a Prevention of Early Coxarthrosis. Journal of Pediatric Orthopaedics. 1993; 2: 133-144 [ Links ]
17. Iwasaki K. Treatment of congenital dislocation of the hip by the Pavlik harness: mechanisms of reduction and usage. J Bone Joint Surg (Am). 1983; 65: 760-767 [ Links ]
18. Grill F, Bensahel H, Canadell J, Dungl P, Matasovic T, Vizkelety T. The Pavlik Harness in the Treatment of Congenital Dislocating Hip: Report on a Multicenter Study of the European Paediatric Orthopaedic Society. Journal of Pediatric Orthopaedics. 1988; 8 (1): 1-8 [ Links ]
19. Hassan FA. Compliance of parents with regard to Pavlik harness treatment in developmental dysplasia of the hip. Journal of Pediatric Orthopaedics B. 18 (3): 111-115 [ Links ]
20. Swaroop VT, Mubarak SJ. Difficult-to-Treat Ortolani-Positive Hip: Improved Success With New Treatment Protocol. Journal of Pediatric Orthopaedics. 2009; 29 (3): 224-230 [ Links ]
21. White KK, Agrawal S, Sucato DJ. Ultrasonographic Predictors of Pavlik Harness Failure in Ortholani-Positive Hips. Hollywood, FL: POSNA; 2007. [ Links ]
22. James RG, Robert BW. Avascular Necrosis of the Capital Femoral Epiphysis as a Complication of Closed Reduction of Congenital Dislocation of the Hip A CRITICAL REVIEW OF TWENTY YEARS' EXPERIENCE AT GILLETTE CHILDREN'S HOSPITAL. J. Bone Joint Surg. Am. 1972; 54 (2): 373-388 [ Links ]
23. Carey TP, Guidera KG, Ogden JA. Manifestations of Ischemic Necrosis Complicating Developmental Hip Dysplasia. Clinical Orthopaedics & Related Research. 281: 11-17 [ Links ]
24. Khoshhal KI, Kremli MK, Zamzam MM, Akod OM, Elofi OA. The role of arthrography-guided closed reduction in minimizing the incidence of avascular necrosis in developmental dysplasia of the hip. Journal of Pediatric Orthopaedics B. 14 (4): 256-261 [ Links ]
25. Mau H, Dorr WM, Henkel L, Lutsche J. Open Reduction of Congenital Dislocation of the Hip by Ludloff's Method. J Bone Joint Surg Am. 1971; 53 (7): 1281-1288 [ Links ]
26. Dhar S, Taylor JF, Jones WA, Owen R. Early open reduction for congenital dislocation of the hip. J Bone Joint Surg Br. 1990 Mar; 72-B: 175-180
27. Sankar WN, Tang EY, Moseley CF. Predictors of the Need for Femoral Shortening Osteotomy During Open Treatment of Developmental Dislocation of the Hip. Journal of Pediatric Orthopaedics. 29 (8): 868-871 [ Links ]
28. Mahan ST, Katz JN, Kim Y. To Screen or Not to Screen? A Decision Analysis of the Utility of Screening for Developmental Dysplasia of the Hip. J Bone Joint Surg Am. 2009; 91 (7): 1705 [ Links ]
29. Kalamchi A, MacEwen GD. Avascular Necrosis following Treatment of Congenital Dislocation of the Hip. J Bone Joint Surg Am. 1980; 62: 876-888 [ Links ]
30. Luhmann SJ, Bassett GS, Gordon JE, Schootman M, Schoenecker PL. Reduction of a Dislocation of the Hip Due to Developmental Dysplasia: Implications for the Need for Future Surgery. The Journal of Bone & Joint Surgery. 2003; 85: 239-243 [ Links ]
Conflito de interesse:
Nada a declarar.
Francisco Guerra Pinto
Av. Sra do Monte da Saúde nº221
2765 452 Monte Estoril
Portugal
fguerrapinto@gmail.com
Data de Aceitação: 2011-12-14














