Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Psicologia, Saúde & Doenças
versión impresa ISSN 1645-0086
Psic., Saúde & Doenças vol.20 no.3 Lisboa dic. 2019
https://doi.org/10.15309/19psd200304
Estresse e doença: o que diz a evidência?
Stress and disease: what does evidence say?
José Antunes1,2
1Centro de Respostas Integradas de Lisboa Ocidental - Equipe de Tratamento do Eixo Oeiras - Cascais, setuan59@hotmail.com
2Divisão de Intervenção em Comportamentos Aditivos e Dependências, Administração Regional de Saúde de Lisboa e Vale do Tejo, IP, Lisboa, Portugal
RESUMO
O estresse ativa um conjunto de respostas que envolvem múltiplos sistemas fisiológicos do organismo. O sistema nervoso, endócrino e imunitário reagem em interdependência influenciando-se mutuamente na resposta ao estresse. Um melhor conhecimento destas interações, que fazem a unidade psicossomática do ser humano, pode ajudar na compreensão dos doentes e das doenças. Décadas de investigação têm associado o estresse crónico a um vasto leque de doenças físicas e mentais. As situações de vida estressantes são atualmente reconhecidas como responsáveis pelo agravamento de muitas doenças. Fez-se uma pesquisa na literatura biomédica, dos trabalhos publicados nos últimos dez anos sobre o assunto, no sentido de dar conta dos avanços que têm sido alcançados na compreensão destes fenómenos. Os resultados apontam para o papel central da inflamação na resposta ao estresse crónico. A variabilidade das respostas ao estresse crónico aconselha uma individualização dos planos terapêuticos que tenha em linha de conta as especificidades de cada doente. As intervenções que reduzem o estresse mostraram ter um impacto positivo não apenas na adaptação psicológica dos doentes mas também nos seus indicadores biológicos, na evolução e no prognóstico da doença.
Palavras-chave: Psicossomática, estresse, saúde, revisão
ABSTRACT
Stress activates a set of responses that involve multiple physiological systems of the organism. The nervous, endocrine and immune systems react in interdependence by mutually influencing the response to stress. A better understanding of these interactions that make the psychosomatic unity of the human being can, help in the understanding of patients and diseases. Decades of research have associated chronic stress with a wide range of physical and mental illnesses. Stressful life situations are currently recognized as responsible for the worsening of many diseases. This paper consists in a review of biomedical literature on the subject published in the last ten years, to highlight the advances in the understanding of these phenomena. The results point to the central role of inflammation in the response to chronic stress. The variability of the responses to chronic stress recommends the individualization of the therapeutic plans designed to accommodate the specificities of each patient. Stress-reducing interventions revealed a positive impact not only on patients' psychological adaptation but also on their biological indicators, disease progression and prognosis.
Keywords: Psychosomatic, stress, health, review
O estresse é um estado de ameaça ao equilíbrio do organismo provocado por um estímulo psicológico, ambiental ou fisiológico (Liu, Wang, & Chiang, 2017). As experiências de vida estressantes acompanham-se de um conjunto de respostas psicológicas e fisiológicas que surgem face a acontecimentos ou circunstâncias que são percebidas como ameaçadoras, prejudiciais ou desafiadoras. Os sistemas de resposta ao estresse, são mecanismos adaptativos vitais, destinados a repor o equilíbrio perdido do organismo concorrendo para a sua proteção. No entanto se esses desafios estressantes se tornam maiores em magnitude ou muito prolongados no tempo, o preço a pagar pela atividade mantida destes sistemas de resposta pode ser muito elevado (Deak, Kudinova, Lovelock, Gibb, & Hennessy, 2017). Décadas de investigação biomédica estabeleceram associações entre o estresse crónico e o desenvolvimento de um vasto leque de estados de doença incluindo doenças psiquiátricas como a Depressão Major e a Perturbação Pós-Stress Traumático (PTSD), doenças neuro-degenerativas como a Doença de Parkinson e a Doença de Alzheimer, doenças sistémicas variadas como são a Doença Cardiovascular, a Diabetes Mellitus, doenças metabólicas e ainda muitas outras doenças de natureza inflamatória (Deak et al., 2015). O estresse será um fator de risco comum para muitas doenças incluindo as que causam maior morbilidade e mortalidade (Liu et al., 2017).
O estresse afeta o funcionamento do sistema neuroimune direta e indiretamente e ativa a mobilização maior ou menor do sistema neuroendócrino influenciando a resposta inflamatória. A inflamação é uma resposta natural do organismo a agressões, infeções ou irritações e sendo de curta duração tem funções benéficas no entanto, se prolongada no tempo, pode predispor a variadas doenças (Payne, 2013). Uma multitude de sinais neuroimunes são ativados em situações estressantes e os seus efeitos variam consoante características individuais tais como o sexo, a idade, a pressão e as experiências anteriores de enfrentamento do estresse (Deak et al., 2015). O estresse psicossocial e os afetos negativos estão relacionados com aumentos em muitos mediadores inflamatórios. Desta maneira a relação entre o estresse psicológico, as respostas hormonais, inflamatórias e a desregulação da imunidade, por exemplo a envolvida na etiopatogenia das doenças autoimunes, têm merecido a atenção dos investigadores (Archer, Fredriksson, Schtutz, & Kostrzewa, 2011). Existe também um número considerável de publicações que suportam a evidência da influência dos processos imunoinflamatórios centrais e periféricos na patogénese da depressão (Moylan et al., 2014).
O sistema imunitário é hoje visto como um órgão sensorial difuso que troca informações com o sistema nervoso e endócrino no sentido de manter o equilíbrio, a homeostasia do organismo (Bilbo, Smith, & Schwartz, 2012). As influências mútuas do sistema nervoso e do sistema imunitário através de comunicações bidirecionais são conhecidas desde há muitos anos. O sistema imunitário pode influenciar o funcionamento do sistema nervoso através da libertação de mediadores inflamatórios e o sistema nervoso, incluindo o cérebro e os nervos periféricos, podem estimular ou inibir a resposta imunitária atuando através das células envolvidas nos processos inflamatórios (van Diest, Stanisor, Boeckxstaens, de Jonge, & van den Wijngaard, 2012). Acontecimentos de vida estressantes têm sido relacionados com o início e a exacerbação de sintomas em doenças de natureza inflamatória como são a Artrite Reumatoide, Doença Cardiovascular, Esclerose Múltipla, Asma e Psoríase. Curiosamente situações em que os sintomas depressivos também são prevalentes e preditivos do aumento da morbilidade e mortalidade (Brydon et al., 2009). Os investigadores têm demonstrado os efeitos das técnicas de redução do estresse na adaptação psicológica à doença e também nos indicadores biológicos do funcionamento dos sistemas neuroendócrino e imunitário (Payne, 2014). O melhor conhecimento destas interações que fazem a unidade psicossomática do ser humano respondendo às influências que recebe do ambiente que o envolve, podem ajudar a um melhor planeamento das atividades de prevenção e dos planos de tratamento e reabilitação contribuindo para uma intervenção mais eficaz dos profissionais de saúde.
Método
Foi realizada uma pesquisa na PubMed, que é um mecanismo de busca para acesso gratuito à base de dados MEDLINE de citações e resumos da investigação biomédica, desenvolvida pela National Library of Medicine (NLM), utilizando os termos MeSH: Stress, Health, Neuroimmunomodulation, Inflammation selecionando os artigos publicados entre Setembro de 2008 e Setembro de 2018. Para a estruturação desta análise aplicou-se o modelo PRISMA (Preferred Reporting Items for Systematic Reviews and Meta-analyses) considerado como indispensável para elaborar uma revisão sistemática ou meta-análise (Liberati et al., 2009). Os critérios de inclusão foram: serem artigos sobre estresse e saúde, estarem redigidos em língua inglesa e terem sido publicados nos últimos dez anos. Foram critérios de exclusão: artigos duplicados, artigos de opinião ou de reflexão, artigos escritos em outras línguas que não a inglesa, artigos tendo por base investigação em animais ou baseados em casos clínicos e ainda artigos não concordantes com o objetivo da revisão.
Resultados
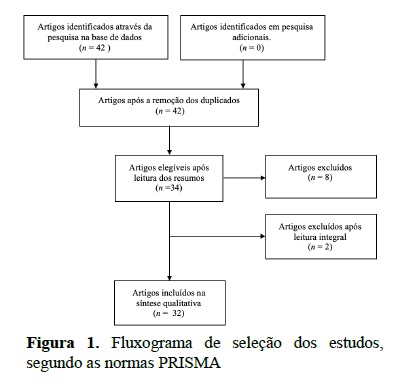
A pesquisa efetuada resultou na identificação de 42 artigos e na escolha de 32 que respeitavam todos os critérios de inclusão e de exclusão. A Figura 1 representa o fluxograma da seleção dos estudos.
Discussão
As repostas ao estresse
Experiências de vida estressantes têm a incrível capacidade para sincronizar respostas fisiológicas de todo o organismo em direção ao objetivo comum de sobreviver à ameaça. Assim, os principais sistemas de resposta ao estresse, são muitas vezes considerados pelos biólogos evolutivos como mecanismos adaptativos essenciais que, em última análise, promovem a sobrevivência. O estresse pode ser agudo ou crônico. No entanto, no estresse cronico, todo o organismo permanece num estado de hipervigilância que pode ter efeitos sobre a própria resposta ao estresse e sobre outros órgãos e sistemas. Quando os mecanismos de reparação celular não conseguem corrigir os danos sobrevêm a inflamação (Payne, 2014). Vários sistemas fisiológicos são ativados em resposta a experiências estressantes e esses sistemas são altamente concordantes entre as espécies. Mais tipicamente, acredita-se que o sistema nervoso simpático (SNS) e o eixo hipotálamo-hipófise-supra-renal (HPA) são os principais motores dos muitos efeitos fisiológicos do estresse a jusante. Esses sistemas desempenham, um papel fundamental na preparação de estratégias abrangentes para promover a sobrevivência diante de ameaças quer sejam fisiológicas (hipoglicemia, hemorragia, lesão, infeção, etc.) ou psicológicas (exposição a predadores, dominância social, sobressalto, etc.) na natureza (Deak et al., 2015).
Após a exposição ao estresse o SNS secreta rapidamente catecolaminas e epinefrina que entram em circulação aumentando a frequência cardíaca, a tensão arterial e a frequência respiratória preparando o organismo para o combate ou a fuga (Payne, 2014). Por sua vez o hipotálamo é estimulado a libertar a hormona libertadora de corticotrofina (CRH), que vai agir sobre a hipófise anterior para estimular a síntese da hormona designada por adrenocorticotrofina (ACTH) que irá agir sobre o córtex supra-renal induzindo a secreção de glucocorticoides. Uma vez em circulação, os glucocorticoides exercem uma variedade de efeitos específicos nos tecidos. Os desequilíbrios dos glucocorticoides podem resultar em condições patológicas (Cruz-Topete & Cidlowski, 2015). O sistema imunológico é outro sistema fisiológico que é profundamente impactado por experiências estressantes, tanto com o estresse agudo como com o crónico, muitas vezes produzindo resultados imunológicos diferentes. De facto, uma série de estudos examinou o impacto do estresse sobre a imunidade e a vulnerabilidade à infeção sendo um fator fundamental, a comunicação bidirecional que se estabelece entre o cérebro e o sistema imunitário. A comunicação bidirecional envolve vias eferentes e aferentes pelas quais o cérebro e a periferia trocam informações sobre o estado de equilíbrio ou homeostase do organismo, sendo um elemento essencial da resposta aos estressores ambientais, fisiológicos e psicológicos que perturbam essa mesma a homeostase. Dependendo do estressor (ou seja, da sua natureza, da intensidade e da duração da ameaça), a modulação neuroendócrina da imunidade pode ser benéfica ou prejudicial (Deak et al., 2017). Estressores agudos parecem melhorar a função imunológica, mas os estressores crónicos têm um efeito supressivo e os estressores muito intensos aceleram intensamente o sistema imunológico conduzindo ao seu desequilíbrio (Liu et al., 2017).
Inflamação e estresse
Tradicionalmente os mecanismos explicativos que ligam estresse e doença concentraram-se nos sistemas clássicos de estresse - o Eixo HPA e o SNS. No entanto, alterações no eixo HPA e no SNS têm principalmente efeitos indiretos nos sistemas alvo. Recentemente a inflamação foi apontada como o mecanismo biológico de base. Muita investigação publicada aponta para o papel fundamental da inflamação na fisiopatologia das doenças relacionadas com o estresse. O estresse pode ativar a resposta inflamatória no cérebro e nos tecidos periféricos (Liu et al., 2017). A fisiologia sublinha a forte ligação entre inflamação crónica e doença uma vez que, um grande número de células como por exemplo, leucócitos, mastócitos e neutrófilos, são chamados ao local da infeção ou inflamação gerando radicais livres de oxigénio e nitrogénio. As citocinas que por sua vez são proteínas reguladoras, libertadas pelas células do sistema imunitário, agem como mediadores intercelulares da resposta imune e têm um papel chave na modulação das respostas do eixo HPA nos seus diferentes níveis. Algumas citocinas estimulam ou até agravam a inflamação, enquanto outros reduzem a inflamação interagindo com recetores específicos da superfície celular. Os mecanismos que modulam a resposta aos glucocorticoides são mal conhecidos e autores como Cruz-Topete e Cidlowski (2015) colocam a hipótese de processos aparentemente opostos trabalharem juntos para preparar o sistema imunológico para responder a um estressor (efeitos pró-inflamatórios) e, posteriormente, restaurar a homeostase (efeitos anti-inflamatórios). As citocinas ativam vários fatores de transcrição e constituem importantes mensageiros do sistema imunitário (Payne, 2014). As citocinas pró-inflamatórias podem induzir uma resistência aos glucocorticoides, o que por sua vez perpetuará os mecanismos inflamatórios (Bauer, Pascoe, Wollenhaupt-Aguiar, Kapczinski, & Soares, 2014).
A evidência de que a resistência aos glucocorticoides poder ser ambientalmente induzida tem importantes implicações para o tratamento das doenças relacionadas com o estresse e a inflamação sublinhando a importância de prevenir e diminuir o estresse crónico. Tanto estressores psicológicos quanto os imunológicos podem induzir a libertação de neurotransmissores e de hormonas, sensibilizando o cérebro para estressores subsequentes e consequentemente, induzir um estado de vulnerabilidade aumentada ao estresse, que terá por base a resistência aos glucocorticoides, como se verificou em várias situações psiquiátricas e em doenças somáticas (Silverman & Sternberg, 2012). A resistência aos glucocorticoides e a inflamação têm sido associadas ao humor deprimido e a dificuldades cognitivas (Bauer et al., 2014).
A inflamação crónica e as doenças infeciosas são habitualmente acompanhadas de sintomas cognitivos e do humor como sejam confusão, fadiga, alterações de memória, lentidão psicomotora, baixa da motivação, ansiedade e depressão. Os mediadores da resposta imunitária, em especial os do grupo das citocinas, parecem ser os principais responsáveis pela sensação de doença e pelos sintomas atrás descritos, ao sinalizarem o estado inflamatório ao cérebro. Quando atingem o cérebro estes mediadores têm profunda influência sobre o metabolismo da neurotransmissão, a função neuroendócrina, a plasticidade sináptica e o comportamento. As evidências sugerem que os estressores psicológicos e imunológicos utilizariam as mesmas vias fisiológicas para induzirem os sintomas que acompanham a sensação de doença (Bridon et al., 2009).
Um crescente número de pesquisas sustenta que intervenções psicoterapêuticas, como são as Terapias Cognitivo Comportamentais, reduzem a inflamação num contexto de melhoria do sono e do humor deprimido. Outras abordagens terapêuticas tais como o Mindfulness, a Meditação e o Ioga produziriam efeitos semelhantes diminuindo a inflamação associada ao estresse (Deak et al., 2017). As ligações entre a inflamação, os níveis de citocinas e a resposta psicológica têm sido verificadas em vários estudos. As citocinas circulantes estão elevadas em pacientes com Artrite Reumatóide, Doença Cardiovascular e no cancro e correlacionam-se com a gravidade dos sintomas depressivos nestes doentes. As citocinas estão também elevadas em adultos com depressão moderada e grave. Em roedores verificou-se que a injeção de estimulantes da libertação de citocinas produz comportamentos de doença como sejam a retraimento social, a imobilização e a perda de apetite enquanto é sabido que os tratamentos com Interferon, um potente indutor da libertação de citocinas, podem provocar sintomas psiquiátricos (Brydon et al., 2009). O papel de alguns marcadores inflamatórios conjugados com fatores de risco comportamental como o estresse e a depressão na génese do Parto Pré-Termo foi equacionado por Pearce et al. (2010). Também são conhecidas as ligações entre perturbações neuropsiquiátricas e inflamação. Numerosas investigações apontam para o facto de as perturbações afetivas major serem acompanhadas de ativação neuroimune e do estresse oxidativo celular (Roomruangwong et al., 2018). A depressão facilita as reações inflamatórias e a inflamação promove a depressão e outros distúrbios neuropsiquiátricos. Pacientes com transtornos neuropsiquiátricos apresentam aumento dos níveis circulantes de indutores inflamatórios sendo que a inflamação contribui para a fisiopatologia e progressão destas perturbações (Bauer & Teixeira, 2018).
Alterações epigenéticas nos genes relacionados com o sistema imunitário, são um dos mecanismos plausíveis subjacentes aos efeitos duradouros da exposição ao estresse e ao aumento do risco de desenvolver psicopatologia (Deak et al., 2017). No entanto, as evidências mais convincentes do papel fundamental das interações neuroimunes e do estresse psicológico, aparecem nos estudos sobre asmáticos. Uma exposição aguda ao estresse através da visualização de um filme ou de uma conversa provoca alterações nos parâmetros respiratórios e acontecimentos estressantes crónicos, como uma época de exames em estudante de faculdade com asma ligeira, aumentam a inflamação das vias aéreas (Veres, Rochlitzer, & Braun, 2009). Um acumular de evidências sugerem que a inflamação excessiva desempenha um papel crítico na relação entre o estresse e as doenças relacionadas com o estresse (Liu et al., 2017).
O estresse e a resposta celular
Embora o estresse tenha sido descrito com múltiplos nomes, ao nível celular ele deveria ser chamado de inflamação. Num ambiente de prolongado estresse e de ativação inflamatória e imunitária as células aumentam a produção de formas reativas de oxigénio e formas reativas de nitrogénio (Payne, 2014). Estes compostos, designados por radicais livres, produzem-se nos processos fisiológicos e tem um papel regulador das funções celulares, mas o seu aumento pode danificar os componentes celulares e induzir respostas autoimunes (Moylan et al., 2014) ou danificar o material genético das células, prejudicar o funcionamento mitocondrial e levar à morte celular (Morris, Walder, Puri, Berk, & Maes, 2015). Morris e Maes (2013) sustentam que o aumento destes produtos no interior das células interfere com o funcionamento das mitocôndrias intracelulares ao nível da produção de energia e da permeabilidade da sua membrana conduzindo a um disfuncionamento permanente. A inflamação crónica criaria o ambiente favorável, à disfunção mitocondrial, que amplificaria a concentração de radicais livres inibindo ainda mais a respiração mitocondrial e iniciando uma espiral de declínio energético e corrupção das funções celulares conduzindo a um aumento cada vez maior da concentração desses radicais livres. Segundo estes autores, essas alterações, podem ajudar a explicar os sintomas da síndrome da fadiga crónica. Nesta mesma linha Morris e Berk (2015) consideram que a disfunção mitocondrial e o comprometimento energético daí resultante estão implicados na patogénese de muitos doenças crônicas, principalmente neuroimunes ou autoimunes apesar de não estarem atualmente categorizados como doenças mitocondriais primárias tais como a Esclerose Múltipla, a Doença de Parkinson, a Depressão e o Autismo.
Moylan et al. (2014) discutem o papel destes radicais livres nas perturbações de humor defendendo que um círculo vicioso das respostas imunológicas e inflamatórias ativadas conjugadas com níveis baixos de antioxidantes e a produção a jusante de radicais livres e mediadores imunoinflamatórios, caracterizam a depressão. Terminam discutindo a forma com os estressores psicossociais, a síndrome metabólica, a obesidade, os distúrbios do sono, o tabagismo, os baixos níveis de vitamina D, a dieta pobre em antioxidantes, como são o selênio, os folatos, o zinco, os licopenos e polifenóis e ainda um estilo de vida sedentário podem contribuir para a ativação das vias relacionadas com os radicais livres. Payne (2014) sublinha o papel destes radicais livres na ativação dos oncogenes considerando-os como os mediadores entre a inflamação crónica e o crescimento tumoral e De la Fuente, Cruces, Hernandez, e Ortega (2011) refletem sobre a relação entre a acumulação de radicais livres e os processos de envelhecimento propondo intervenções ambientais e modificações no estilo de vida capazes de melhorar as respostas do organismo ao estresse.
Os desafios do estresse têm também a capacidade de alterar os recetores de superfície das células da glia, células não neuronais do SNC, que se relacionam com as citocinas. As alterações dinâmicas destes recetores da superfície celular são provavelmente responsáveis pelos efeitos de sensibilização ao estresse promovendo futuras respostas mais rápidas às citocinas (Deak et al., 2017). Ainda sobre interações ao nível celular Van Diest et al. (2012) destacam o papel central dos mastócitos do intestino, enquanto células mediadoras da comunicação com o sistema nervoso, discutem a sua relevância na resposta inflamatória e a sua possível implicação em doenças como a Síndrome do Colon Irritável. Os mastócitos encontram-se na proximidade de nervos tendo uma posição chave para atuar como células intermediárias entre o sistema nervoso e o sistema imunológico. Os mastócitos atuam sobre recetores presentes nos nervos sensoriais aferentes terminais, também chamados de nociceptores, que são capazes de detetar e responder a danos físicos e químicos potencialmente prejudiciais que provocam dor. Quando estimulados, esses neurônios enviam sinais para o Sistema Nervoso Central (SNC) levando à libertação de neuropeptídeos, que podem estimular ainda mais a ativação dos mastócitos criando um círculo vicioso de inflamação neurogénica. O estresse pode provocar a libertação de neuropéptidos e os autores consideram que a compreensão destes mecanismos poderá ser útil para a explicação de doenças, onde as alterações da sensibilidade e da dor estão envolvidas, como acontece por exemplo na Síndroma do Colon Irritável.
Numa mesma linha Petra et al. (2015) defendem a existência de um eixo intestino-cérebro sugerindo a presença de interações bidirecionais do sistema nervoso central e do sistema imunológico, através de vias diretas e indiretas, que envolvem o eixo endócrino, o sistema nervoso autônomo e o sistema nervoso entérico que rodeia todo o intestino. Morris et al. (2016) discutiram as consequências fisiopatológicas da influência da flora intestinal sobre o eixo intestino-cérebro. O estresse crónico, ao provocar uma ativação dos mastócitos do intestino, favoreceria a criação de um estado inflamatório. Segundo os autores, estas interações influenciariam a patogénese de várias perturbações, nas quais a inflamação está implicada, como sejam Perturbações do Humor, Perturbações do Espectro do Autismo, Perturbação por Hiperatividade e Deficit de Atenção, Esclerose Múltipla e Obesidade. Embora toda esta área de investigação ainda esteja na infância, a verdade é que a evidência sugere, que células não neuronais podem ser responsáveis por codificar mudanças dependentes do estresse, em particular nos estados afetivos negativos como são os da depressão e da ansiedade (Deak et al., 2017)
Sexo e respostas ao estresse
O perfil epidemiológico das perturbações psiquiátricas relativamente ao sexo, evidência o papel das hormonas sexuais na reatividade ao estresse, já que muitas das diferenças sexuais surgem na puberdade. Curiosamente, existe também evidência de dimorfismo sexual na suscetibilidade de mulheres e homens para perturbações relacionados com o sistema imunológico. Por exemplo, a prevalência de muitas condições inflamatórias, incluindo doenças autoimunes é significativamente maior em mulheres enquanto os homens tem maior propensão a desenvolver doenças infeciosas. No entanto pouco se sabe sobre as diferenças entre sexos na reatividade ao estresse e nas respostas neuro-imunes. O esclarecimento destas diferenças ajudaria a explicar os diferentes padrões de distribuição das perturbações mentais (Deak et al., 2017). As diferenças na resposta fisiológica ao estresse consoante os sexos foram analisadas por Deak et al. (2015) que referem o papel que os andrógenos masculinos e os estrogênios femininos desempenham na regulação da inflamação. A forma como atuam é bastante complexa e as interações frequentemente variam em função da época de desenvolvimento (puberdade versus idade adulta, versus envelhecimento) e da sua fisiologia específica. Existem diferenças entre os sexos na resposta inflamatória. Por exemplo a progesterona, uma hormona feminina, tem propriedades anti-inflamatórias. Os glucocorticoides interferem com genes que são regulados por outra hormona feminina, o estradiol e esta tem efeitos inibidores nos genes que regulam a resistência aos glucocorticoides. Mas na verdade o conhecimento sobre estes processos é ainda muito escasso.
Terceira idade e resposta a estresse
O processo de envelhecimento é acompanhado por um comprometimento dos sistemas orgânicos e também dos sistemas nervoso, endócrino e imunológico bem como das comunicações entre eles (De la Fuente, 2008) O envelhecimento está associado a um declínio natural do funcionamento imunológico. A imunossenescência é observada em múltiplas facetas da imunidade. Por exemplo, indivíduos mais velhos têm uma resposta mais fraca das células de defesa às citocinas estimuladoras do que os mais jovens. Os linfócitos dos idosos produzem menos anticorpos do que aqueles de indivíduos mais jovens. A produção aumentada de certos mediadores inflamatórios acompanha também o envelhecimento. Assim, os indivíduos mais velhos, são mais suscetíveis a uma série de doenças. A imunossenescência parece, só por si, colocar os indivíduos idosos em maior risco mas quando se combina com doenças crónicas, infeções repetidas ou com outros fatores externos esse risco aumenta ainda mais. O estresse crónico pode ser um dos fatores que deixam os idosos mais vulneráveis a doenças relacionadas com a idade (Gouin et al., 2008). No contexto da neuroimunomodulação, é hoje aceite que o comprometimento da imunidade é causa do aumento da vulnerabilidade à infeção, cancro e doenças autoimunes (De la Fuente, 2008). O estresse promove a imunossenescência e o estresse psicossocial contribui para o envelhecimento do sistema imunitário (Archer et al., 2011). De la Fuente et al. (2011) descrevem detalhadamente o processo de envelhecimento e as suas repercussões sobre as respostas ao estresse nomeadamente através da menor adaptabilidade do eixo HPA, o que poderá ser, pelo menos em parte, uma das causas da saúde debilitada nos idosos e defendem os benefícios de intervenções ambientais, como sejam o aumento da atividade física e mental, como formas de retardar o processo. Gouin et al. (2008) analisam como os processos de envelhecimento podem ser amplificados pelo estresse crónico e atribuem a este a capacidade de envelhecer o sistema imunitário nomeadamente através da exacerbação de estados inflamatórios, documentando estas influências na menor resposta a vacinas e a vírus, no atraso na cicatrização de feridas e no estado de saúde em geral.
O estresse precoce e a saúde ao longo da vida
As crianças expostas a estressores crónicos graves são mais vulneráveis a uma infinidade de problemas de saúde física e mental ao longo da sua vida. Por exemplo, crianças maltratadas pelos pais são mais propensas a desenvolver perturbações psiquiátricas como depressão e abuso de substâncias, mas também mostram aumento da prevalência de síndrome metabólica, doença coronária, alguns tipos de cancro e doenças autoimunes à medida que envelhecem. As crianças criadas em famílias de baixo nível socioeconômico também apresentam taxas desproporcionalmente altas de muitas dessas mesmas condições (Nusslock & Miller, 2016). Veres, Rochlitzer, e Braun (2009) discutem os mecanismos envolvidos na génese da asma. Mencionam o estresse crónico precoce, entre outras agressões ambientais, como capaz de induzir alterações no desenvolvimento das vias aéreas e condicionar a evolução da doença.
Diversos acontecimentos na primeira infância, como o estresse, as infeções, a nutrição ou cuidados maternos, podem afetar o curso normal da imunidade e do desenvolvimento do cérebro e assim alterar permanentemente a cognição e o humor na vida adulta. O sistema imunitário tem um papel fundamental no desenvolvimento do cérebro existindo comunicações estreitas entre ambos que modelam o desenvolvimento neuronal e que podem condicionar a cognição e a saúde mental ao longo da vida (Bilbo et al., 2012). Muitas das pesquisas conduzidas atualmente sobre separação materna precoce, abuso precoce e negligência não se concentram exclusivamente nos efeitos imediatos, mas sim na vulnerabilidade que estes maus tratos criam a longo prazo. Estas exposições precoces a situações estressantes como são a separação e a rutura da vinculação materna, sensibilizariam os mecanismos de resposta ao estresse, levando a que ao longo da vida estes mecanismos viessem a responder de uma forma desproporcionada, desadequada e desajustada. Uma série de achados aponta para a possibilidade de mecanismos inflamatórios estarem na base desta sensibilização sendo que os mecanismos epigenéticos associados à imunidade podem ser em parte responsáveis por essa suscetibilidade (Deak, 2017).
Nusslock e Miller (2016) discutem o papel das adversidades na infância sobre a saúde física e mental ao longo da vida tentando elucidar os mecanismos através dos quais estas modelam o futuro da criança, considerando que a explicação deverá ter por base as ligações multidirecionais que se estabelecem entre o sistema nervoso, endócrino e imunitário em desenvolvimento. Consideram que os efeitos da adversidade se repercutem no funcionamento de certas áreas cerebrais como a amígdala e na resposta inflamatória logo na infância, enquanto influências sobre funções de recompensa e funções executivas só se manifestarão mais tarde, durante a adolescência e a idade adulta. As distintas adversidades atuariam de igual forma, provocando repercussões sobre o sistema nervoso e imune, podendo o suporte parental funcionar como um amortecedor do estresse das crianças. A lesão neonatal diminui as respostas dos adultos aos estímulos agudos provocadores de estresse e ansiedade o que está de acordo com estudos clínicos que relatam respostas diminuídas ao estresse, altos níveis de internalização emocional, capacidade alterada de externalização, capacidade reduzida de adaptação e inflexibilidade cognitiva em nascido de parto pré-termo. Clinicamente, diminuições na reatividade a estímulos ansiogénicos, estressantes ou recompensadores são marcas da disfunção afetiva. Não é de surpreender que crianças que sofreram dor e / ou trauma na primeira infância tenham um risco maior de desenvolver distúrbios afetivos ao longo da vida (Deak et al., 2015).
Estresse, inflamação e doença
Liu et al. (2017) discutiram o papel do estresse na génese de múltiplas doenças. Ao perturbar o equilíbrio do sistema imunitário, o estresse induz a inflamação periférica e central e este desequilíbrio conduziria a doenças diversificadas relacionadas com o estresse. Embora possam existir pontos de partida diferentes, todos eles parecem convergir na inflamação. O estresse induz ou piora as doenças cardiovasculares, as doenças metabólicas, a depressão, as doenças neuro-degenerativas e o cancro sugerindo que a inflamação poderá ser o caminho comum para as doenças relacionados com o estresse quer no seu início quer na sua progressão.
Numa revisão de artigos usando como modelo de estudo os familiares cuidadores de doentes com demência Gouin, Hantsoo, e Kiecolt-Glasser (2008) mostraram como o estresse crónico derivado do cuidar de familiares próximos com graves problemas comportamentais, incontinência e distúrbios de memória pode interferir como a resposta imunitária. Documentaram uma menor resposta a vacinas e uma menor produção de anticorpos após a vacinação que pode persistir no tempo, mesmo após a cessação do estresse. Também mostraram existir uma maior reativação de vírus latentes e um atraso nos processos de cicatrização de feridas. As intervenções que reduzem o estresse podem melhorar as respostas. Adultos com estresse crónico, tem tendência a apresentar uma resposta inflamatória exagerada aos desafios colocados pela imunidade provavelmente pela resistência aos glucocorticoides, que promove um estado crónico de inflamação de baixo grau. Estas pessoas estão em maior risco de desenvolver Hipertensão e Hiperlipidémia, doenças cardiovasculares, Diabetes Mellitus e doenças infeciosas e têm um risco aumentado de morbilidade e mortalidade.
Brydon et al. (2009) conduziram um estudo experimental sobre o sinergismo do estresse psicológico e do estresse imunitário entre indivíduos sujeitos à vacinação contra a Febre Tifoide. Esta vacina estimula fortemente o sistema imunitário. Os autores concluíram que, tal como já se tinha verificado em modelos animais, existe um sinergismo entre o estresse psicológico e o estresse biológico, expresso através de uma maior libertação de citocinas inflamatórias, contribuindo para um aumento dos sintomas de doença e para alterações de humor. Estes achados estão de acordo como o que já se conhecia. De facto experiências estressantes de vida têm sido relacionadas com o início e a intensificação de sintomas em doenças inflamatórias, onde as citocinas desempenham um papel chave, como é o caso da Artrite Reumatoide, Doença Cardiovascular, Esclerose Múltipla, Asma e Psoríase onde também são frequentes os sintomas depressivos que são preditivos de aumentos na morbilidade e mortalidade.
Zangeneh, Naghizadeh, Bagheri, e Jafarabadi (2016) salientam a importância do sistema nervoso, da resposta imune e da inflamação crónica na Síndrome do Ovário Poliquístico e na falência do eixo ovárico em mulheres sujeitas a elevado estresse psicossocial, concluindo que a modulação do sistema imunitário por influência de estressores psicológicos ou por intervenções psicológicas pode alterar o estado de saúde das doentes. Os autores levantam a hipótese dos sintomas, que as mulheres com esta síndrome apresentam, como sejam a fadiga, o humor deprimido, o isolamento social e as alterações do sono possam estar relacionadas com a elevação persistente de mediadores inflamatórios.
A Artrite Reumatoide é uma doença autoimune que cursa com manifestações extra-articulares entre elas a disfunção cognitiva. Peterson et al. (2018) realizaram um estudo clinico comparando doentes com Artrite Reumatoide e controles saudáveis usando testes de natureza psicológica e marcadores biológicos nomeadamente marcadores inflamatórias como são as citocinas. Pesquisas anteriores já tinham mostrado que as citocinas pró-inflamatórias têm efeitos prejudiciais sobre a atividade neuronal expressos nomeadamente em termos de diminuição dos processos cognitivos e a da interação social. Os investigadores confirmaram estes resultados tendo encontrado níveis significativamente mais elevados de citocinas nos doentes com Artrite Reumatoide influenciando as suas capacidades cognitivas. Tal como tinha sido também verificado em doentes com Lupus Eritematoso Sistémico, outra doença autoimune, onde os doentes com perturbação neuropsiquiátrica apresentam níveis mais elevados destes marcadores biológicos de inflamação.
As alterações do humor na Doença Bipolar costumam ser acompanhadas por alterações cognitivas que persistem mesmo na fase entre crises da doença, sugerindo que as crises alteram o equilíbrio entre os mecanismos inflamatórios, os processos oxidativos e a neuroprotecção provocando a destruição neuronal. Este ciclo de acontecimentos conhecido como neuro-progressão foi relacionado com o aumento da vulnerabilidade dos doentes ao estresse psicossocial, atrofia cerebral e a problemas cognitivos como alterações da memória, das funções executivas e da atenção (Bauer et al., 2014). Numa revisão extensa da literatura publicada sobre o assunto Brauer e Teixeira (2018) concluíram que as alterações cognitivas parecem estar correlacionadas com o aumento do estado inflamatório. Tanto a resistência aos glucocorticoides como a inflamação têm sido associadas com humor depressivo e alterações da memória. As doenças neuropsiquiátricas e a inflamação estão intimamente ligadas. A depressão facilita as reações inflamatórias e a inflamação facilita a depressão e outras doenças neuropsiquiátricas. As citoquinas pró-inflamatórias modulam o humor e a cognição ao reduzirem os níveis de monoaminas e aumentarem os níveis de glutamato no cérebro ativando as respostas neuro-endócrinas e comprometendo a plasticidade cerebral.
Zassa, Harta, Seedat, Hemmings, e Malan-Müller (2017) atribuem à desregulação do sistema imunológico os danos no sistema nervoso central que contribuem para a exacerbação das memórias de medo após trauma na Perturbação Pós-Stress Traumático (PTSD) um protótipo das doenças relacionadas com o estresse. Segundo estes autores a doença é caracterizada por um estado inflamatório crónico de baixa intensidade sendo o curso da doença, nos doentes que apresentam comorbilidades, mais prolongado e com maiores custos em termos de qualidade de vida. As Perturbações de Ansiedade, a Síndroma Metabólica, a Esquizofrenia e a Doença Bipolar, bem como doenças neurológicas degenerativas com a Doença de Alzheimer e a Doença de Parkinson que podem ocorrer concomitantemente com a PTSD teriam por pano de fundo a mesma situação inflamatória e expressões genéticas comuns. No mesmo sentido Prasad e Bondy (2015) estabelecem relações entre a PTSD e os Traumatismos Crânio-Encefálicos tendo por base a inflamação. Explorando esta mesma linha da resposta inflamatória enquanto facilitadora do adoecer Echeverria, Yarkov, e Aliev (2016) discutem o papel da inflamação crónica e dos seus mecanismos de atuação no desenvolvimento e progressão da Doença de Alzheimer e Kamal, Priyamvada, Anbazhagan, Jabir, e Tabrez (2014) sustentam que a Diabetis Mellitus de Tipo 2 exacerba a Demência de Alzheimer através de mecanismos comuns nomeadamente através da resposta inflamatória.
Payne (2014) numa revisão sobre o estado da arte relativamente ao estresse, inflamação e cancro admite ser o estado inflamatório, causado pelo estresse, uma condição facilitadora da doença. As respostas ao estresse seriam mediadores dos fatores psicológicos influenciando sobretudo a progressão do cancro. Sublinha contudo que, continua a ser um desafio, estabelecer ligações entre fatores de risco comportamental e o início da doença. O cancro é considerado um conjunto de complexas e heterogéneas patologias que variam conforme os tecidos de origem e que envolve uma constelação de alterações genómicas e metabólicas que se desenvolvem por etapas. Uma das possíveis ações da inflamação é que esta, poderá conduzir à ativação dos oncogenes e promover alterações no material genético das células através de fatores epigenéticos. Apenas 5 a 10% dos cancros serão causadas por fatores genéticos, enquanto os restantes 90 a 95% têm sido associados a estilos de vida e ao meio ambiente. No entanto quer os estudos do campo da biologia quer os da epidemiologia sugerem, que o cancro surge em tecidos severamente danificados pela inflamação crônica. Tanto a doença quanto o seu tratamento causam estresse que afeta a regulação neuroimune e promove a inflamação concorrendo ambos os processos para a exacerbação dos sintomas e para a recorrência. Melhorias na adaptação psicológica foram relacionadas com um melhor perfil fisiológico durante e após o tratamento, o que pode aumentar as hipóteses de sobrevida sem a doença, sugerindo que intervenções psicológicas podem beneficiar os doentes com cancro. As intervenções que reduzem o estresse mostraram ter um impacto positivo não apenas na adaptação psicológica dos doentes com cancro mas também nos seus indicadores biológicos neuroimunes e endócrinos.
Em síntese podemos afirmar que as evidências acumuladas nos últimos anos reconhecem a importância do estresse crónico no desenvolvimento, manutenção e agravamento de variadas doenças do foro físico e mental. As investigações mais recentes têm-se concentrado no papel da inflamação enquanto processo biológico fortemente determinado pelas respostas ao estresse crónico. São inúmeras as doenças onde as respostas ao estresse crónico tem sido implicadas na exacerbação dos sintomas, na progressão e no próprio prognóstico. A enorme variabilidade das respostas ao estresse impõe a necessidade de individualizar tratamentos e apostar no reconhecimento das singularidades de cada doente. Daqui decorre que se impõe uma abordagem multidisciplinar quer ao nível da prevenção, quer do tratamento e da reabilitação. O benefício das intervenções ambientais, sobretudo as de natureza psicológica, na redução do estresse crónico e na melhoria da adaptação à doença, mensurável até por melhorias nos indicadores biológicos, é consensual entre os investigadores que reconhecem o seu papel decisivo na evolução e no prognóstico das doenças.
REFERÊNCIAS
Archer, T., Fredriksson, A., Schtutz, E., & Kostrzewa, R. (2011). Influence of Physical Exercise on Neuroimmunological Functioning and Health: Aging and Stress. Neurotoxicity Research, 20(1), 69-83. DOI: 10.1007/s12640-010-9224-9. [ Links ]
Bauer, I., Pascoe, M., Wollenhaupt-Aguiar, B., Kapczinski, F., & Soares, J. (2014). Inflammatory mediators of cognitive impairment in bipolar disorder. Journal of Psychiatric Research, 56, 18-27. DOI: 10.1016/j.jpsychires.2014.04.017. [ Links ]
Bauer, M. & Teixeira, L. (2018). Inflammation in psychiatric disorders: what comes first?. Annals of the New York Academy of Sciences, 1437(1), 1-11. DOI: 10.1111/nyas.13712. [ Links ]
Bilbo, S., Smith, S., & Schwarz, J. (2012). A Lifespan Approach to Neuroinflammatory and Cognitive Disorders: A Critical Role for Glia. Journal of Neuroimmune Pharmacology, 7(1), 24-41. DOI: 10.1007/s11481-011-9299-y. [ Links ]
Brydon, L., Walker, C., Wawrzyniak, A.,Whitehead, D., Okamura, H., Yajima, J.,… Steptoe, A. (2009). Synergistic effects of psychological and immune stressors on inflammatory cytokine and sickness responses in humans. Brain, Behavior, and Immunity, 23(2), 217-224. DOI: 10.1016/j.bbi.2008.09.007. [ Links ]
Cruz-Topete, D., & Cidlowski, J. (2015). One Hormone Two Actions: Antiand Pro-inflammatory Effects of Glucocorticoids. Neuroimmunomodulation, 22(1-2), 20-32. DOI: 10.1159/000362724. [ Links ]
De la Fuente, M. (2008). Role of Neuroimmunomodulation in Aging. Neuroimmunomodulation, 15(4-6), 213-223. DOI: 10.1159/000156465. [ Links ]
De la Fuente, M., Cruces, J., Hernandez, O., & Ortega, E. (2011). Strategies to Improve the Functions and Redox State of the Immune System in Aged Subjects. Current Pharmaceutical Design, 17(36), 3966-3993. DOI: 10.2174/138161211798764861. [ Links ]
Deak, T., Kudinova, A., Lovelock, D., Gibb, B., & Hennessy, M. (2017). A multispecies approach for understanding neuroimmune mechanisms of stress. Dialogues in Clinical Neuroscience, 19(1), 37-53. [ Links ]
Deak, T., Quinn, M., Cidlowski, J.,Victoria, N., Murphy, A., & Sheridan, F. (2015). Neuroimmune mechanisms of stress: sex differences, developmental plasticity, and implications for pharmacotherapy of stress-related disease. Stress, 18(4), 367-380. DOI: 10.3109/10253890.2015.1053451. [ Links ]
Echeverria, V., Yarkov, A., & Aliev, G. (2016). Positive modulators of the a7 nicotinic receptor against neuroinflammation and cognitive impairment in Alzheimer’s disease. Progress in Neurobiology, 144, 142-157. DOI: 10.1016/j.pneurobio.2016.01.002. [ Links ]
Gouin, J., Hantsoo, L., & Kiecolt-Glaser J. (2008). Immune Dysregulation and Chronic Stress Among Older Adults: A Review. Neuroimmunomodulation. 15(4-6), 251-259. DOI: 10.1159/000156468. [ Links ]
Kamal, M., Priyamvada, S., Anbazhagan, A., Jabir, N., Tabrez, S. & Greig, N. (2014). Linking Alzheimer’s Disease and Type 2 Diabetes Mellitus via Aberrant Insulin Signaling and Inflammation. CNS & Neurological Disorders - Drug Targets, 13, 338-346. DOI: 10.2174/18715273113126660137. [ Links ]
Liberati, A., Altman, D., Tetzlaff, J., Mulrow, C., Gøtzsche, P., Loannidis,J., …. Moher, D. (2009). The PRISMA statement for reporting systematic reviews and metaanalyses of studies that evaluate health care interventions: explanation and elaboration. British Medical Journal Online, 339, b2700. DOI: 10.1136/bmj.b2700. [ Links ]
Liu, Y., Wang, Y., & Jiang, C. (2017). Inflammation: The Common Pathway of Stress-Related Diseases. Frontiers in Human Neuroscience, 11, 1-11. DOI: 10.3389/fnhum.2017.00316. [ Links ]
Morris, G., & Maes, M. (2014). Mitochondrial dysfunctions in Myalgic Encephalomyelitis / chronic fatigue syndrome explained by activated immuno-inflammatory, oxidative and nitrosative stress pathways. Metabolic Brain Disease, 29(1), 19-36. DOI: 10.1007/s11011-013-9435. [ Links ]
Morris, G., & Berk, M. (2015). The many roads to mitochondrial dysfunction in neuroimmune and neuropsychiatric disorders. BMC Medicine, 13(1), 1-24. DOI: 10.1186/s12916-015-0310-y. [ Links ]
Morris, G., Walder, K., Puri, B., Berk, M., & Maes, M. (2016). The Deleterious Effects of Oxidative and Nitrosative Stress on Palmitoylation, Membrane Lipid Rafts and Lipid-Based Cellular Signaling: New Drug Targets in Neuroimmune Disorders. Molecular Neurobiology, 53(7), 4638-4658. DOI: 10.1007/s12035-015-9392-y. [ Links ]
Morris, G., Berk, M., Carvalho, A., Caso, J., Sanz, Y., Walder, K., & Maes, M. (2017). The Role of the Microbial Metabolites Including Tryptophan Catabolites and Short Chain Fatty Acids in the Pathophysiology of Immune-Inflammatory and Neuroimmune Disease. Molecular Neurobiology, 54 (6), 4432-4451. DOI: 10.1007/s12035-016-0004-2. [ Links ]
Moylan, S., Berk, M., Dean, O., Samuni, Y., William, L., O’Neil, A., Hayley, A., Pasco, J., Anderson, G., Jacka, F., & Maes, M. (2014). Oxidative & nitrosative stress in depression: Why so much stress?. Neuroscience and Biobehavioral Reviews, 45, 46-62. DOI: 10.1016/j.neubiorev.2014.05.007. [ Links ]
Moylan, S., Berk, M., Dean, O., Samuni, Y., Williams, L., O’Neil, A., .... Maes, M. (2014). Oxidative & nitrosative stress in depression: Why so much stress?. Neuroscience and Biobehavioral Reviews, 45, 46-62. DOI: 10.1016/j.neubiorev.2014.05.007. [ Links ]
Nusslock, R., & Miller, G. (2016). Early-Life Adversity and Physical and Emotional Health across the Lifespan: A Neuro-Immune Network Hypothesis. Biological Psychiatry, 80(1), 23-32. DOI: 10.1016/j.biopsych.2015.05.017. [ Links ]
Payne, J. (2014). State of the Science: Stress, Inflammation, and Cancer. Oncology Nursing Forum, 41(5), 533-540. DOI: 10.1888/14.ONF.533-540. [ Links ]
Pearce, B., Grove, J., Bonney, E., Bliwise, N., Dudley, D., Schendel, D., & Thorsen, P. (2010). Interrelationship of Cytokines, Hypothalamic-Pituitary-Adrenal Axis Hormones and Psychosocial Variables in the Prediction of Preterm Birth. Gynecologic and Obstetric Investigation,70(1), 40-46. DOI: 10.1159/000284949. [ Links ]
Petersen, L., Baptista, T., Molina, J., Motta, J., Prado, A., Piovesan, D.,… Bauer, M. (2018). Cognitive impairment in rheumatoid arthritis: role of lymphocyte subsets, cytokines and neurotrophic factors. Clinical Rheumatology, 37(5), 1171-1181. DOI: 10.1007/s10067-018-3990-9. [ Links ]
Petra, A., Panagiotidou, S., Hatziagelaki, E., Stewart, J., Conti, P., & Theoharides, T. (2015). Gut-microbiota-brain axis and effect on neuropsychiatric disorders with suspected immune dysregulation. Clinical Therapeutics, 37(4), 984-995. DOI: 10.1016/j.clinthera.2015.04.002. [ Links ]
Prasad, K., & Bondy, C. (2015). Common biochemical defects linkage between post-traumatic stress disorders, mild traumatic brain injury (TBI) and penetratingTBI. Brain Research, 1599, 103-114. DOI: 10.1016/j.brainres.2014.12.038. [ Links ]
Roomruangwong, C., Anderson, G., Berk, M., Stoyanov, D., Carvalho, A., & Maes, M. (2018). A neuro-immune, neuro-oxidative and neuro-nitrosative model of prenatal and postpartum depression. Progress in Neuropsychopharmacology & Biological Psychiatry,81, 262-274. DOI: 10.1016/j.pnpbp.2017.09.015. [ Links ]
Silverman, M., & Sternberg, E. (2012) . Glucocorticoid regulation of inflammation and its behavioral and metabolic correlates: from HPA axis to glucocorticoid receptor dysfunction. Annals of the New York Academy of Sciences, 1261(1), 55-63. DOI: 10.1111/j.1749-6632.2012.06633.x. [ Links ]
van Diest, S., Stanisor, O., Boeckxstaens, G., de Jonge, W., & van den Wijngaard, R. (2012). Relevance of mast cell-nerve interactions in intestinal nociception. Biochimica et Biophysica Acta, 1822 (1), 74-84. DOI: 10.1016/j.bbadis.2011.03.019. [ Links ]
Veres, T., Rochlitzer, S., & Braun, A. (2009). The role of neuro-immune cross-talk in the regulation of inflammation and remodelling in asthma. Pharmacology & Therapeutics, 122(2), 203-214. DOI: 10.1016/j.pharmthera.2009.02.007. [ Links ]
Zangeneh, F., Naghizadeh, M., Bagheri, M.,& Jafarabadi, M. (2016). Are CRH & NGF as psychoneuroimmune regulators in women with polycystic ovary syndrome?. Gynecological Endocrinology,33(3), 227-233. DOI: 10.1080/09513590.2016.1250152. [ Links ]
Zassa, L., Harta, S., Seedat, S., Hemmings, S., & Malan-Müller, S. (2017). Neuroinflammatory genes associated with post-traumatic stress disorder: implications for comorbidity. Psychiatric Genetics, 27(1), 1-16. DOI: 10.1097/YPG.0000000000000143. [ Links ]
Recebido em 04 de Julho de 2019/ Aceite em 30 de Julho de 2019