Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Psicologia, Saúde & Doenças
versão impressa ISSN 1645-0086
Psic., Saúde & Doenças vol.14 no.3 Lisboa nov. 2013
A intervenção psicológica em cuidados paliativos
The psychological interventioninpalliative care
Anne Cristine de Melo, Fernanda Fernandes Valero & Marina Menezes
Universidade do Vale do Itajaí – UNIVALI, Itajaí - Brasil.
RESUMO
Os Cuidados Paliativos (CP) correspondem ao cuidado ativo e total do paciente cuja doença não responde mais ao tratamento curativo. Este artigo trata-se de uma revisão da literatura específica no contexto da produção do conhecimento nos últimos 11 anos e tem como objetivo analisar os referenciais teóricos e as técnicas utilizadas por psicólogos no atendimento a adultos em CP, inclusive a pacientes terminais e seus familiares/cuidadores. Investigou-se o conceito, características e contextos que oferecem CP, bem como as intervenções psicológicas realizadas. A análise permitiu observar que o psicólogo realiza intervenções relevantes em CP, considerando a intensidade do sofrimento que os pacientes e familiares/cuidadores apresentam nessa fase da doença, com a proximidade da morte. Contudo, a carência de publicações na área da psicologia serve de alerta para a inclusão dos CP na formação destes profissionais, pois, de um total de 149 referências encontradas, apenas 21 abordaram a intervenção psicológica em CP.
Palavras-chave- cuidados paliativos, intervenção psicológica, pacientes terminais.
ABSTRACT
Palliative Care (PC) are active and total care of patients whose disease no longer responds to curative treatment. This article is a review of the literature on the specific context of knowledge production in the last 11 years and aims to analyze the theoretical references and the techniques used by psychologists in care of adults in the PC including terminally ill patients and their families or caregivers. We investigated the concept, characteristics and contexts that offer PC as well as psychological interventions performed. The analysis allowed us to observe that the psychologist performs relevant interventions in ??PC, considering the intensity of suffering that patients and family/caregivers had at that stage of the disease, with the proximity of death. However, the lack of publications in Psychology serves as a warning to the inclusion of PC in the training of these professionals, for a total of 149 references found, only 21 dealt with the psychological intervention in PC.
Keywords- palliative care, psychological intervention, terminally ill patients.
Nas sociedades antigas fazer a passagem da vida para a morte de forma confortável era natural e considerada como um processo que não necessitava de intervenção, onde o foco cultural e religioso estava em encontrar um significado à morte, dando-lhe um lugar abrangente na experiência humana (Amorim & Oliveira, 2010). Com o avanço da ciência e tecnologias no cuidado à saúde, produziu-se a ideologia de salvar vidas e o sentido de cuidar confundiu-se com o de curar. Assim, a morte é vista como um fracasso, algo que deve ser evitado a qualquer tempo e custo. Isso se reflete também nas ações de saúde, com a futilidade diagnóstica e a obstinação terapêutica, gerando custos desnecessários.
O paliativismo preconiza a aceitação da condição humana frente à morte, oferecendo ao paciente fora das possibilidades de cura, aos seus familiares e amigos, as condições necessárias ao entendimento de sua finitude, pois, nesta perspectiva, a morte não é uma doença a ser curada, mas o fim do ciclo vital. Desse modo, as práticas ao final de vida devem priorizar o melhor interesse do paciente, respeitando seus sentimentos, os desejos de seus familiares e a adequada comunicação entre todos os envolvidos no processo.
Cuidados Paliativos (CP) na perspectiva da Organização Mundial da Saúde (OMS), definida em 1990 e revisada em 2002, caracteriza-se por ações ativas e integrais prestadas a pacientes com doenças progressivas e irreversíveis, e familiares. Preconiza a prevenção e o alívio do sofrimento psíquico, físico, social e espiritual através de controle da dor e dos sintomas. Nesse sentido, as ações paliativas representam medidas terapêuticas, sem a intenção de cura, que objetivam diminuir os efeitos negativos da doença sobre o bem estar do paciente (Moritz et al., 2008).
Os CP também podem ser administrados a doentes terminais, que se referem aqueles pacientes cujo prognóstico de sobrevida é inferior a seis meses, pois segundo Ferreira (2004), o apoio psicossocial no período da terminalidade é fundamental para auxiliar o enfrentamento do contato com a finitude humana.
Pacientes com doenças sem possibilidades de cura experimentam várias perdas ao longo do tratamento, além de estarem expostos aos efeitos colaterais que podem gerar desconfortos e frustrações. E ainda dependendo do momento, podem afetar o humor, a funcionalidade e a capacidade do paciente em lidar adequadamente com a situação. Nesse sentido, o desenvolvimento do movimento de CP, ao não prolongar o processo de morrer, cria o espaço favorecedor de despedidas, de preparação para a separação e de um pensar na vida daqueles que sobreviverão (Kovács, 2006).
Visando o objetivo de coordenar e ser referência aos profissionais na área da saúde interessados nesse campo de atuação, a Academia Nacional de Cuidados Paliativos (ANCP), sugere a abordagem aos pacientes em CP de forma interdisciplinar. Isso se reflete no reconhecimento dos CP a nível nacional, a partir da regulamentação pelo Conselho Federal de Medicina (CFM), da medicina paliativa como especialidade médica no Brasil no ano de 2011. Por outro lado, a contribuição de publicações, principalmente no campo da psicologia, além de reforçar e reconhecer a atuação do psicólogo em contextos diferenciados pode auxiliar na transmissão de conhecimento e investimento em novas pesquisas no que se refere aos CP.
O presente artigo explana a pesquisa e a análise da literatura específica sobre as intervenções utilizadas por psicólogos no atendimento a pacientes adultos em CP (incluindo os cuidados paliativos a doentes terminais) e de seus familiares/cuidadores. A partir da contextualização, caracterização e definição de CP, assim como a investigação de intervenções psicológicas neste âmbito e a relevância dessa prática, são levantadas considerações sobre o atual papel da psicologia nesse campo de atuação.
MÉTODO
Utilizou-se como método a pesquisa bibliográfica, a fim de registrar, organizar e analisar as principais contribuições da intervenção psicológica nos CP, além de propiciar a ampliação de conhecimento e o contato com os avanços já alcançados por outras pesquisas na área. Os procedimentos adotados foram: investigação do material existente na literatura, análise explicativa e seleção do material encontrado a partir de um roteiro de leitura reflexiva, concluindo-se com a síntese integradora do material coletado.
A partir da utilização dos descritores cuidados paliativos e intervenção psicológica, cuidados paliativos a doentes terminais e intervenção psicológica, paliative care and psychological intervention, paliative care for terminally ill patients and psychological intervention e cuidados paliativos y intervención psicológica, cuidados paliativos para enfermos terminales y intervención psicológica foram coletadas publicações entre os anos de 2000 e 2011 em bases de dados em meio eletrônico (CAPES, SciELO, LILACS, MEDLINE e Biblioteca Cochrane BVS), no portal Bases de Dados de Teses e Dissertações e em sítios na Internet de organizações e instituições interessadas em CP. Também foi realizado o levantamento bibliográfico por meio de fichamentos em livros de referência de autores clássicos e fontes impressas de acervos de bibliotecas, a fim de validar o objetivo da pesquisa.
A busca pelos descritores em português, inglês e espanhol totalizou 209 estudos. Desses, foram excluídos 60 registros que, por meio da leitura seletiva, não contemplaram os objetivos da pesquisa. No entanto, dos 149 registros resultantes, apenas 21 citavam a intervenção realizada pelo psicólogo com pacientes em cuidados terminais ou em CP, sendo que 51 apontavam aspectos psicológicos do paciente, família/cuidador ou da equipe, abordados por diversos profissionais de saúde, 13 assinalavam a relevância da intervenção psicológica em CP e 64 referências mencionavam a conceituação, caracterização e/ou princípios desses cuidados sob a perspectiva da psicologia e de outras especialidades (enfermagem e medicina). (Figura 1)
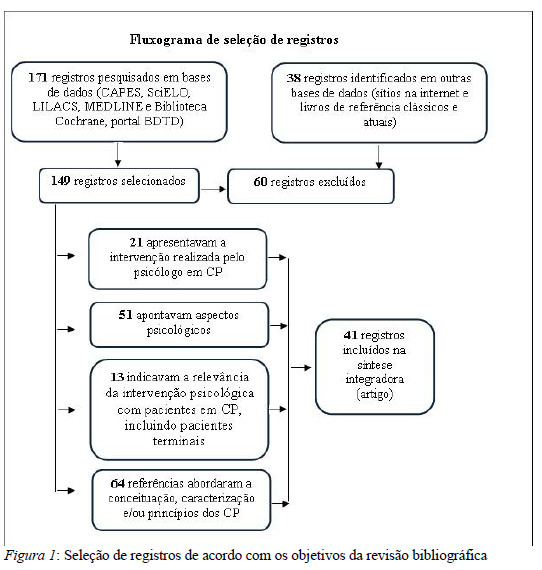
Desse modo, são abordados a seguir os conteúdos selecionados que respondem aos objetivos da pesquisa organizados da seguinte forma: CP: conceitos, características e contextos de atuação; a intervenção psicológica em CP e a relevância da intervenção psicológica em CP. As referências correspondentes à intervenção psicológica em CP são contempladas no Quadro 1 por meio da análise realizada.
Cuidados Paliativos: conceitos, características e contextos de atuação
A OMS refere que os CP se caracterizam como uma abordagem diferenciada que visa melhorar a qualidade de vida do paciente e seus familiares por meio da adequada avaliação e tratamento para alívio da dor e sintomas. Considerando tais aspectos, a OMS (2002) reafirma os princípios que regem a atuação da equipe multiprofissional de CP: proporcionar alívio da dor e outros sintomas angustiantes; encarar a morte como um processo normal; não apressar, nem adiar a morte; integrar os aspectos psicológicos e espirituais da assistência ao paciente; oferecer um sistema de apoio para ajudar os pacientes a viver tão ativamente quanto possível até a morte; oferecer um sistema de apoio para ajudar a família a lidar com a doença e com seu próprio luto; utilizar uma abordagem de equipe para atender as necessidades dos pacientes e suas famílias; melhorar a qualidade de vida; iniciar o mais precocemente possível o cuidado paliativo, juntamente com outras medidas de prolongamento da vida (como quimioterapia e radioterapia), e incluir todas as investigações necessárias para melhor compreender e controlar situações clínicas estressantes (Abalo, 2008; Ferris et al., 2002; Matsumoto, 2009).
O termo paliativo deriva do vocábulo latino pallium, que significa manta ou coberta. O termo implica ainda um enfoque holístico, que considera não somente a dimensão física, mas também a psicológica, social e espiritual (Pessini, 2006). Como aponta Maciel (2008), a atenção não é voltada à doença a ser curada ou controlada, mas ao doente, entendido como um ser biográfico e ativo, com direito a informação e a autonomia plena para as decisões a respeito de seu tratamento.
O atendimento desse tipo de cuidado se dá em diferentes regimes e/ou modalidades: enfermaria, ambulatório, hospice, interconsulta e visita domiciliar (Maciel, 2009; Matsumoto et al., 2008). Segundo a American Medical Association a atenção paliativa pode ser fornecida na casa do paciente ou em um local destinado para pacientes na fase final da vida, para tornar o processo de morte mais confortável (Pace, Burke, & Glass, 2006). No caso de CP a pacientes terminais, a decisão sobre o local da morte, seja em hospital ou em domicílio, deve ser feita em conjunto com a família, previamente discutida com a equipe e consideradas as condições e recursos de apoio, como estrutura domiciliar, familiar e do cuidador.
O reconhecimento e a aceitação da morte como um processo natural viola as regras implícitas e explícitas que regem o cotidiano dos profissionais de saúde nos hospitais, visto que esse contexto é primordialmente pensado como o lugar da vida, da potência e da cura.
Além dos hospitais, outros contextos que oferecem CP são os hospices, que segundo Ferrai, Padilha, Silva, Gandolpho e Paganine (2008), consistem em locais institucionais para morrer e propiciam condições humanizadas aos pacientes que vivenciam o processo de terminalidade. O suporte ao paciente é oferecido por meio de uma equipe multidisciplinar constituída por médico, enfermeiro, assistente social, nutricionista, fisioterapeuta, psicólogo, terapeuta ocupacional, conselheiro espiritual ou capelão. Saunders (1991) ressalta a importância do trabalho multidisciplinar realizado pela equipe de assistência domiciliar, o que possibilita um olhar mais amplo, para além da dor física.
Com início nos países da Europa, os CP foram difundidos por meio do movimento hospice,destacado por Saunders em 1967, na Inglaterra, como uma forma especializada de cuidar com foco na diminuição de sintomas e promoção da qualidade de vida (Stoneberg & Gunten, 2006).
Os hospices são locais próprios e adequados aos pacientes em CP, os quais necessitam experienciar seu processo de luto, lidar com as perdas e amenizar o sofrimento. Esse contato brusco e penoso com a finitude, muitas vezes desencadeado pelo adoecimento, encontra expressão máxima no momento do agravamento das condições clínicas do paciente e da consequente caminhada rumo à terminalidade, e por este motivo, ressalta Kübler-Ross (1969/2000), este é um contato tão temido e evitado. No entanto, este espaço se faz necessário, de modo que os sentimentos de solidão e derrota possam ser atenuados, dando lugar a momentos de cumplicidade, de intimidade e sofrimento psíquico dividido com o outro,
Além disso, o atendimento domiciliar, como modalidade de atendimento, apresenta total relevância dentro da filosofia paliativista aplicada ao paciente terminal, devolvendo-lhe a possibilidade de elaborar esse processo junto aos seus familiares. De acordo com Alvarenga (2005) a maioria dos pacientes prefere estar no seu domicílio e as famílias desejam cuidá-los, requerendo dos profissionais de saúde, todas as condições para o alcance dos objetivos dos CP. Tal modalidade pretende respeitar o desejo do paciente terminal de ser atendido e de morrer no seu domicílio, assim como o desejo da família, pois nesse contexto, a comunicação da equipe de CP com o paciente e família torna-se facilitada.
Em estudo pioneiro realizado por Roncarati, Camargo, Rossetto e Matsuo (2003) a fim de identificar e quantificar os doentes com patologias avançadas e/ou terminais de um hospital geral e a terapêutica utilizada para amenizar a dor desses pacientes, verificou-se o desconhecimento dos profissionais de saúde acerca do tema. Os autores apontam para a necessidade da inclusão de serviços de CP, levando-se em conta a demanda encontrada e o provável tratamento inadequado dos doentes.
Torna-se importante, portanto, criar um espaço seguro para a expressão de sentimentos e pensamentos que fazem parte desse momento de final de vida. O paciente e seus familiares/cuidadores experimentam diversos medos ao longo do tratamento e próximo da morte, vivenciando muitas vezes esses medos, por meio do olhar dos outros, das perguntas não feitas e das respostas evitadas.
Intervenção psicológica em Cuidados Paliativos
O questionamento sobre o que faz o psicólogo na equipe de CP sustenta a idéia de articulação entre teoria e prática, definindo assim a identidade do psicólogo nesta equipe. De acordo com Nunes (2009) a atividade junto aos CP promove indagações e desafios, aos quais o psicólogo deve responder criativamente buscando fundamentar seu trabalho num referencial teórico consistente (psicanálise, psicologia analítica, psicologia social, análise do comportamento, fenomenologia, entre outros).
Breitbart (2009) ressalta que a maioria dos psicoterapeutas e clínicos utilizava-se de dois conceitos básicos universalmente aceitos como base da intervenção psicoterapêutica com pacientes terminais: Apoio e Não-Abandono, sendo o objetivo mais ousado da psicoterapia com pacientes terminais, a possibilidade de ajudá-los a atingir um senso de aceitação da vida vivida e assim, de aceitação da morte. Além disso, Pérez-Ramos (2004) reflete que quando o paciente luta pela vida existe o desejo consciente e inconsciente de se obter do psicólogo a ajuda para ter as dificuldades internas de estar doente compreendidas e superadas.
Referente às funções ou intervenções do psicólogo em CP, ainda segundo a perspectiva de Pérez-Ramos (2004) são citadas: a compreensão dos fenômenos intrínsecos das relações; o conhecimento das reações do paciente; a orientação de familiares e profissionais; a escuta de várias pessoas da mesma família; a atuação promovendo o movimento de humanização hospitalar; a participação da comissão de bioética, entre outras atribuições. Nesse sentido Comas, Schröder e Villaba (2003) também sugerem como intervenções desenvolvidas pelo psicólogo: a) a avaliação e diagnóstico do paciente; b) avaliação do contexto familiar que inclui o cuidador principal do paciente; c) o contato com a equipe para informar verbalmente o diagnóstico e o plano de ação previsto; d) enfatizar a utilidade das habilidades de enfrentamento trabalhando as mesmas; e) trabalhar a elaboração da informação sobre seu estado de saúde; f) manejar a aproximação sócio-familiar.
Na avaliação psicológica do paciente é necessário manter contato direto e próximo a toda equipe da unidade de CP que é responsável pelo paciente (médicos, enfermeiros, assistente social, etc.), pois, este intercâmbio interdisciplinar permite ao psicólogo obter toda informação e dados necessários do paciente e da família de diversas perspectivas profissionais. Comas et al. (2003) referem a utilização de instrumentos como a Escala de Avaliação Psicossocial, denominada Full dAvaluació Psicosocial desenvolvida por Comas e Schröder em 1994, que avalia fatores de risco e comportamentos indicadores de impacto emocional, auxiliando na distinção entre os pacientes que necessitam de intervenção psicológica específica dos que inicialmente ainda não precisam. Urch, Chamberlain e Field (1998) e Zigmond e Snaith (1983) citados em Comas et al. (2003) acrescentam o HAD (Hospital Anxiety and Depression Scale), que trata-se de um questionário que favorece o diagnóstico clínico através da identificação de possíveis transtornos psicopatológicos. A entrevista semi-estruturada, também é citada como instrumento de avaliação em CP, sendo que o psicólogo deve transformá-la em um diálogo aberto com o paciente, para que, além de obter as informações expressadas verbalmente sobre a própria doença e a interação com a equipe, seja possível avaliar o comportamento não-verbal.
Além dos instrumentos para avaliação psicológica, Comas et al. (2003) ressaltam a possibilidade de adotar os critérios diagnósticos do DSM-IV-TR (APA, 2002) adaptados para situações de doenças terminais direcionando o diagnóstico clínico final do psicólogo. Ainda na fase de avaliação, a atuação do psicólogo pode favorecer o ajustamento psicológico e a comunicação do diagnóstico ao paciente e sua família (Castro, 2001). Segundo Nunes (2009) a escuta clínica ao paciente, como forma de intervenção psicológica em CP, permite ajudá-lo a reconhecer e transformar aspectos que trazem sofrimento e prejuízo ao paciente, iniciando o acompanhamento psicológico o mais precocemente possível.
Em relação à avaliação do contexto familiarque inclui o cuidador do paciente, deve-se verificar se o paciente tem um cuidador principal ou não, se há ocorrência de resposta emocional alterada e de domínio depressivo ou ansioso, a existência ou não de perdas recentes (mortes ou mudanças importantes), assim como a existência de transtornos emocionais prévios ou atuais e a necessidade de tratamento. Também deve se verificar se o paciente dispõe de rede de apoio afetivo e se tem pendências para resolver, como o cumprimento de algumas vontades e assuntos práticos (Comas et al. 2003).
A OMS (2007) preconiza que opapel da equipe multiprofissional, sobretudo do assistente social e do psicólogo, é ajudar a família e paciente com os problemas pessoais, sociais de doença e incapacidade, bem como prestar apoio durante a progressão da doença e do processo de luto se o paciente estiver no final da vida, pois, de acordo com Mendes, Lustosa e Andrade (2009) quanto mais os familiares verbalizarem o pesar antes da morte do ente querido, mais a suportarão depois. Deve-se permitir ao parente chorar, participar e conversar, já que é longo o período de luto que tem pela frente, sendo necessária a ajuda e assistência desde a confirmação de um chamado diagnóstico desfavorável, até os meses posteriores à morte de um membro da família.
A partir do diagnóstico realizado,deve-secontatar a equipepara informar verbalmente o diagnóstico e o plano de ação previsto, a fim de discutir possíveis recomendações de manejo da situação e sintomatologia psicológica do paciente (Comas et al. 2003). Nesse sentido, Castro (2001) recomenda que o psicólogo assessore a equipe médica no planejamento desta comunicação do diagnóstico aos envolvidos, respeitando as características emocionais individuais, possibilitando à equipe, o manejo das reações emocionais.
Quanto a utilização derecursos e habilidades de enfrentamento, de acordo com Comas et al. (2003) o psicólogo pode examinar as formas de enfrentamento do paciente diante de problemas concretos, treinar novos recursos como, visualização, relaxamento, meditação, reafirmar/corrigir padrões adaptativos e desadaptados de enfrentamento e trabalhar a história de vida do paciente (reviver situações prazerosas, elaborar significados positivos, etc.). O psicólogo pode ainda, durante as intervenções, explorar com o doente a intensidade de suas reações emocionais, pois esta tomada de consciência e a auto-observação podem permitir ao paciente um melhor autocontrole.
Na abordagem de um paciente oncológico em fase terminal no contexto dos CP, Oliveira, Santos e Mastropietro (2010) relatam a intervenção psicológica oferecida em contexto hospitalar no processo do morrer e suas implicações, os autores afirmam que, uma das formas de amenizar essa experiência dolorosa é ouvir as comunicações de sentimentos dos pacientes a partir da escuta interessada e companhia viva. Isso requer do profissional a consciência de que é possível o paciente comunicar seus sentimentos por meio de imagens mentais e representações verbais que surgem espontaneamente ao longo da interação que se estabelece, possibilitando a manutenção do contato com áreas e fenômenos psíquicos raramente explorados.
Na tentativa de organizar a energia psíquica e os sentimentos acerca da vivência de perda tanto por parte dos pacientes como dos familiares, o profissional de saúde mental oferece assistência respeitando o processo de enfrentamento, descrito por Kübler-Ross (1969/2000): negação, raiva, barganha, depressão e aceitação.
O psicólogo, ao atuar com paciente em CP, acessa suas informaçõessobre sua saúde, possibilitando através de perguntas diretas sobre os significados de vida e de morte, a elaboração dos momentos chaves que deram significado à vida do mesmo (Comas et al. 2003). As intervenções psicológicas em CP também favorecem ao paciente a obtenção de pensamentos reconfortantes sobre o morrer, elaborando assuntos pendentes, despedidas, silêncios, etc. Tais ações favorecem a adequação da esperança e a regulação das expectativas do paciente. Mendes et al. (2009) afirmam também que o paciente muitas vezes prioriza esta atitude de denegação, a fim de deixar uma boa imagem antes de morrer, solicitando auxílio à equipe, que muitas vezes encontra dificuldades para prover este suporte, em função do despreparo profissional para lidar com a morte.
Outro recurso utilizado pelo psicólogo é explorar fantasias geradas diante das perdas e medos do paciente, pois, além de favorecer a elaboração desses conteúdos, das expectativas e frustrações, propicia novas possibilidades de um ajustamento funcional à situação. Fantasias expressas sobre a morte geralmente vêm carregadas de pânico e dor. Abordar o tema e discutir sobre a morte abertamente possibilita uma transição tranquila para o paciente, que, bem cuidado, morre sem dor, cercado do amor da família e de amigos. Assim como, a identificação de aspectos positivos da personalidade do paciente, como senso de humor, criatividade e espiritualidade, visto que estes beneficiam pacientes e família. O psicólogo também favorece a comunicação entre a equipe, paciente e família, para mediar e facilitar este contato (Prade, Casellato & Silva, 2008).
O manejo da aproximação sócio familiar é apontado por Comas et al. (2003) que também sugerem que o psicólogo atue a fim de desbloquear a comunicação entre paciente e família esclarecendo reações como mutismo, hostilidade e confusão, além de proporcionar periodicamente informações sobre a doença que possam ser úteis ao paciente para facilitar a comunicação com a família, e promover formas de cuidado, estimulando a participação dos familiares/cuidadores.
No sentido de orientar familiares e pacientes, Lisboa e Crepaldi (2003) citam os rituais de despedidacomo uma intervenção psicológica em CP a pacientes terminais, possibilitando pedidos de perdão, agradecimentos, despedidas e a redefinição de questões que possam estar pendentes no relacionamento familiar. Para as autoras, existe um tempo maior de preparação para a morte no caso de pessoas com doenças crônicas em estágio avançado. Por meio dos rituais de despedida, os pacientes comunicam a necessidade de saber sobre o bem-estar dos que ficam e de se sentirem acompanhados pela família. Além disso, os familiares relatam a diminuição das sensações de impotência e culpa; a oportunidade de aprendizado; e o privilégio de participar de um momento especial e bonito.
São amplas as possibilidades de atuação da psicologia no âmbito dos CP, tanto em equipes multidisciplinares como no serviço especializado. A prática da intervenção psicológica por profissionais capacitados para o processo de CP é orientada a minimizar o sofrimento inerente a essa fase da vida, na elaboração das eventuais sequelas emocionais decorrentes deste processo. Busca-se a humanização do cuidado, propiciando a comunicação eficaz, a escuta ativa, compreensiva e reflexiva, a elaboração de questões pendentes, facilitando as relações equipe – paciente – família, não necessariamente nessa ordem, além de uma melhor adesão ao tratamento. Por meio de instrumentos de uso exclusivo do profissional da psicologia e técnicas apropriadas à intervenção psicológica, o psicólogo adquire e assume sua importância nesse contexto de atuação, possibilitando o reconhecimento da sua prática.
Relevância da intervenção psicológica com pacientes em CP, incluindo pacientes terminais
Os pacientes em CP que se encontram em fase terminal, geralmente passam por longos períodos de tratamento e, consequentemente, criam vínculos muito fortes no ambiente hospitalar ou unidade de CP num momento particularmente crítico de suas vidas: o momento de estar doente, emocionalmente abalado e próximo à morte. Diante dessa situação de terminalidade, o psicólogo atua buscando qualidade de vida, trabalhando as questões do sofrimento, amenizando ansiedade e depressão do paciente, auxiliando-o também na sua adesão aos diferentes tipos de tratamento e a lidar com os efeitos colaterais destes em seu dia a dia. Além disso, o amparo ao paciente terminal em CP, à sua família e à equipe médica torna-se importante, pois, todos se beneficiam quando se toma consciência do processo de morrer (Castro, 2001).
Considerando que muitos pacientes terminais em CP apresentam dificuldades em aceitar seu diagnóstico ou prognóstico com a comunicação da terminalidade efetuada pelo médico, a presença continuada do psicólogo é fundamental para o paciente evoluir e aceitar favoravelmente sua nova condição (Gorayeb, 2001).
A natureza complexa, multidimensional e dinâmica da doença propõe um avanço dos CP englobando a bioética, comunicação e natureza do sofrimento (Barbosa, 2009). Nesse contexto é possível perceber a relevância da psicologia com suas contribuições para a compreensão dos aspectos psíquicos do sofrimento humano diante de um quadro de doença que passe a ser tratado em CP ou da terminalidade em CP. Compreende-se, portanto, que a contribuição do profissional da psicologia ocorre em diversas atividades, e segundo Franco (2008) estas se dão a partir de saberes advindos de uma visão do fenômeno como pertencente ao campo da mente e das vivências e expressões da mesma, pelo corpo.
DISCUSSÃO
Durante o processo de revisão observou-se que a prática do psicólogo no campo dos CP além de garantir os princípios estabelecidos pela OMS (2007), com a inclusão desse profissional na equipe interdisciplinar, permite intervenções psicológicas considerando a intensidade do sofrimento que os pacientes e familiares/cuidadores apresentam nesse período, com a proximidade da morte. Percebeu-se ainda que a área dos CP abrange uma gama de situações em que a psicologia pode atuar a fim de minimizar esse sofrimento, em relação ao paciente, a família/cuidadores e a equipe de saúde.
Entre as referências consultadas, constatou-se que 51 abordam aspectos emocionais e cuidados dirigidos ao paciente através da equipe de saúde em geral, não especificamente o psicólogo. Verificou-se também que grande parte das publicações encontradas não foram elaboradas por psicólogos, mas por outros profissionais e pesquisadores em saúde, como médicos e enfermeiros, talvez, devido ao fato de que historicamente, tais profissionais desenvolvem práticas com pacientes em CP há mais tempo do que os psicólogos.
Além disso, na literatura consultada observou-se a referência à atuação do psicólogo com pacientes terminais em contextos de Unidade de Terapia Intensiva (UTI), setor de oncologia, no hospital geral, entre outros, onde a intervenção psicológica não ocorria necessariamente em unidades de CP nem recebia essa denominação, mas continha as mesmas características. Neste sentido, não foi possível distinguir integralmente no material consultado, quais pacientes estavam recebendo intervenção psicológica em CP.
A análise do referencial teórico que embasa a intervenção psicológica em CP, remeteu a questionamentos sobre a clareza e exatidão da apresentação e identificação das abordagens teóricas utilizadas pelos psicólogos. Dentre as 21 publicações pesquisadas, pode-se identificar em apenas 6 a evidência de referenciais teóricos (psicanalíticos, comportamentais, cognitivo-comportamentais e existencialistas) que estivessem sustentando as práticas realizadas, sendo que em 15 referências não foi possível reconhecer a abordagem teórica que embasava as ações da psicologia. Já em relação às técnicas adotadas pelos psicólogos em CP, foram citadas: a entrevista aberta (individual ou em grupo), a escuta clínica e compreensiva, a utilização de instrumentos padronizados para avaliação e diagnóstico, a orientação e educação referentes aos aspectos da morte e terminalidade com pacientes e familiares/cuidadores, a realização de grupos de apoio e reflexão com familiares e equipe de saúde, mediação entre pacientes, familiares e equipe de saúde, interconsulta, psicoterapia, visitas domiciliares, elaboração de cartas e rituais de despedida com familiares/cuidadores, registros de narrativas de história de vida, aconselhamento, encaminhamento a outros serviços e utilização de técnicas terapêuticas variadas.
Em relação à relevância da intervenção psicológica em CP, Chiattone (2009) ressalta que nos currículos universitários de Psicologia o tema da intervenção psicológica na manifestação dos fenômenos de morte e do morrer, enquanto disciplina ainda não é totalmente incluído, o que resulta em dificuldades para o psicólogo quando adentra o contexto clínico e hospitalar em CP. Nesse sentido, estudos recentes apontam para a necessidade de incluir nas instituições de ensino e nas formações continuadas, as temáticas voltadas à morte, terminalidade, luto e principalmente os CP (Combinato & Queiroz, 2006; Kovács, 2011; Quintana, Kegler, Santos, & Lima, 2006; Santos & Bueno, 2011).
Embora o tema morte seja um acontecimento frequente nos hospitais e outras instituições de saúde, ocorrem dificuldades na sua abordagem. Faz-se necessário, portanto, que os profissionais de saúde, incluindo o psicólogo, recebam em sua formação, uma educação para a morte que possibilite lidar com essa situação tão temida e repleta de crenças firmadas pelo convívio sócio-cultural e familiar.
Em vista destes aspectos, a publicação da Resolução 1.973/11 em 01 de agosto de 2011 do Conselho Federal de Medicina (CFM, 2011), permitiu a regulamentação da medicina paliativa como especialidade médica no Brasil. A comissão nacional de medicina paliativa da Associação Médica Brasileira (AMB) definirá os critérios para o reconhecimento dos primeiros paliativistas titulados do Brasil. A residência médica em medicina paliativa deve iniciar em 2012 e com esta aprovação, o Brasil finalmente entrará no mapa dos CP no mundo.
Em contrapartida, não se observa no campo da psicologia tal movimento para o reconhecimento dos CP como especialidade na formação profissional, visto que de acordo com a Resolução nº 13 em 14 de setembro de 2007 do Conselho Federal de Psicologia (CFP, 2007) as ações do psicólogo junto a pacientes terminais e familiares estão inseridas apenas nas especialidades da psicologia clínica e psicologia hospitalar.
Ou seja, mesmo com o crescimento da população de idosos, o aumento do número de pessoas com doenças crônico-degenerativas e sendo o câncer uma das principais causas de morte no mundo, a necessidade de incluir os CP nos currículos de formação dos psicólogos, ainda permanece. Tal falta acarreta em fragilidade profissional e despreparo para atuar com essa realidade.
Segundo Combinato e Queiroz (2006) competiria à psicologia, reintroduzir através de uma aproximação científica, os aspectos emocionais e simbólicos presentes na manifestação dos fenômenos de morte e do morrer. Dessa forma, uma área importante de trabalho e de pesquisa da psicologia nos estudos sobre a morte estaria voltada à formação e preparação de profissionais de saúde para lidar com pacientes com doenças graves, pacientes terminais e seus familiares.
Este artigo de revisão pretendeu analisar as intervenções psicológicas em CP por meio da investigação de literaturas clássicas e atuais, com amplitude nacional e internacional. Objetivou-se analisar nas publicações disponíveis, os referenciais teóricos e as técnicas utilizadas por psicólogos no atendimento em CP, considerando a importância desses recursos na formação, no campo da psicologia, a fim de sustentar a prática profissional.
Contudo, no decorrer da presente revisão encontrou-se dificuldade em identificar os referenciais teóricos utilizados para sustentar as práticas psicológicas, pois, não estavam explícitos na literatura analisada.
A temática da morte relacionada aos CP, ainda é temida e isto evidencia-se pela omissão social e até mesmo acadêmica. Nesse sentido, ao mesmo tempo em que o presente artigo aponta esta lacuna na formação acadêmica, pois, se constatou nas produções analisadas a necessidade e a relevância do profissional da psicologia no campo dos CP, percebeu-se a ausência de ensino e preparo da categoria para atuar neste âmbito. Além disso, os agentes estressores provenientes dos contextos de doenças graves e terminalidade exigem dos profissionais de psicologia, equilíbrio emocional, recursos técnicos e respaldo teórico para exercer a profissão e enfrentar os agentes negativos presentes nessa rotina. Sendo assim, atenta-se para a oferta de disciplinas que indiquem a intervenção psicológica junto a pacientes em CP nos currículos dos cursos de psicologia das instituições de ensino superior, preparando estes profissionais para a inserção e atuação nesse contexto.
Seguramente a psicologia pode contribuir muito para os estudos e reflexões sobre os CP, embora no decorrer da pesquisa, localizaram-se poucos estudos publicados por psicólogos. Grande parte das publicações encontradas nesta área de conhecimento, diz respeito às áreas da medicina, enfermagem e mais especificamente da oncologia. Torna-se pertinente investigar se a carência de publicações na área da psicologia ocorre em função de falhas na formação profissional, na pequena inserção do psicólogo neste segmento ou em função de outras variáveis acadêmicas e sociais.
Caberia à psicologia como ciência que tem entre seus objetos de estudo e trabalho o sofrimento humano, incluir os CP em seu campo de estudo. Espera-se que o presente artigo possa sensibilizar acadêmicos e profissionais, para uma vasta área de conhecimento carente de publicações e contribuições específicas da psicologia.
REFERÊNCIAS
Abalo, J., Abreu, M., Pérez, C., Roger, M., Méndez, M. C., Pedreira, O., . Arisso, D. (2008). Ansiedad y actitudes ante la muerte: Revisión y caracterización en un grupo heterogéneo de profesionales que se capacita en cuidados paliativos. [electrónica], Pensamiento Psicológico, 4, 27-58. Recuperado em 11 de outubro, 2011, de http://redalyc.uaemex.mx/src/inicio/ArtPdfRed.jsp?iCve=80111670003 [ Links ]
Alvarenga, R. E. (2005). Cuidados domiciliares: Percepções do paciente oncológico e de seu cuidador. Porto Alegre: Moriá. [ Links ]
Amorim, W. W., & Oliveira, M. G. (2010). Cuidados no final da vida. Saúde Coletiva, 43, 7, 198. Recuperado em 10 de julho, 2011, de http://redalyc.uaemex.mx/src/inicio/ArtPdfRed.jsp?iCve=84215109002 [ Links ]
APA – American Psychiatric Association. (2002). DSM-IV TR: Manual diagnóstico e estatístico de transtornos mentais. Trad. Dayse Batista. Porto Alegre: Artmed. [ Links ]
Araújo, M. M. T., & Silva, M. J. P. (2007). A comunicação com o paciente em cuidados paliativos: valorizando a alegria e o otimismo. Revista da Escola de Enfermagem USP, 41, 668-674. doi.org/10.1590/S0080-62342007000400018 [ Links ]
Barbosa, S. M. M. (2009). Prefácio. In: ABCP - Academia Nacional de Cuidados Paliativos. Manual de cuidados paliativos.Rio de Janeiro: Diagraphic. [ Links ]
Breitbart, W. (2009). Retidão, integridade e cuidado: Como viver frente à morte. Revista Brasileira de Cuidados Paliativos, 3, 5-15. Recuperado em 14 de setembro, 2011, de http://www.cuidadospaliativos.com.br/img/din/file/RBCP3.pdf [ Links ]
Castro, D. A. (2001). Psicologia e ética em cuidados paliativos. Psicologia Ciência e Profissão, 21, doi:org/10.1590/S1414-98932001000400006 [ Links ]
Chiattone, H. B. de C. (2009). A significação da psicologia no contexto hospitalar. In: V. A. Angerami-Camon (ed.) Psicologia da saúde: Um novo significado para a prática clínica(pp. 73-165). São Paulo: Pioneira Thomson Learning. [ Links ]
Comas, M. D., Schröder, M., & Villaba, O. (2003). Intervención psicológica en una unidad de cuidados paliativos. In: E. Remor, A. Pilar, & S. Ulla (Eds.). El psicólogo en el ámbito hospitalario (pp. 777-813). Bilbao. Editorial Desclée de Brouwer. [ Links ]
Combinato, D. S., & Queiroz, M. S. (2006). Morte: uma visão psicossocial. Estudos de Psicologia, 11, 209-216. doi:org/10.1590/S1413-294X2006000200010 [ Links ]
Ferrai, C. M. M., Padilha, K. G., Silva, L., Gandolpho, M. A., & Paganine, M. C. (2008). Uma leitura bioética sobre cuidados paliativos: caracterização da produção científica sobre o tema. Bioethikos, Centro Universitário São Camilo, 2, 99-10. Recuperado em 07 de maio, 2011, de http://www.saocamilo-sp.br/pdf/bioethikos/60/11.pdf [ Links ]
Ferreira, M. L. (2004). Medicina paliativa e atendimento psicológico-hospitalar. Psicologia Clínica, 6, 163-172. [ Links ]
Ferris, F. D., Balfour, H. M., Bowen, K., Farley, J., Hardwick, M., Lamontagne, C., . West, P. (2002). A model to guide hospice palliative care. Ottawa, ON: Canadian Hospice Palliative Care Association. Recuperado em 05 de outubro, 2011, de http://www.chpca.net/media/7422/a-model-to-guide-hospice-palliative-care-2002-urlupdate-august2005.pdf [ Links ]
Franco, M. H. P. (2008). Multidisciplinaridade e interdisciplinaridade: Psicologia. In: R. A. Oliveira (ed.). Cuidado paliativo (pp.74-76).São Paulo: Conselho Regional de Medicina do Estado de São Paulo. [ Links ]
Gorayeb, R. (2001). A prática da psicologia hospitalar. In: M. L. Marinho, & V. E. Caballo, (eds.). Psicologia Clínica e da Saúde pp.(263-278). Londrina: Ed. UEL – Granada: APICSA. [ Links ]
Kovács, M. J. (2006). Comunicação nos programas de cuidados paliativos: Uma abordagem multidisciplinar. In: L. Pessini, & L. Bertachini (eds.), Humanização e cuidados paliativos. (3ª ed., pp. 275-289) São Paulo: Ed. Loyola. [ Links ]
Kovács, M. J. (2011). Instituições de saúde e a morte: Do interdito à comunicação. Psicologia Ciência e Profissão, 31, 482-503. doi:org/10.1590/S1414-98932011000300005 [ Links ]
Kübler-Ross, E. (1969/2000). Sobre a morte e o morrer. Trad. P. Menezes. São Paulo: Martins Fontes. (Obra original publicada em 1969). [ Links ]
Lisboa, M. L., & Crepaldi, M. A. (2003). Ritual de despedida em familiares de pacientes com prognóstico reservado.Paidéia (Ribeirão Preto), 13, 97-109. doi:org/10.1590/S0103-863X2003000200009. [ Links ]
Moritz, R. D., Lago, P. M., Souza, R. P., Silva, N. B., Meneses, F. A., Othero, J. C., Azeredo, N. (2008). Terminalidade e cuidados paliativos na unidade de terapia intensiva. Revista Brasileira de Terapia Intensiva, 20, 422-428. doi:org/10.1590/S0103-507X2008000400016 [ Links ]
Maciel, M. G. S. (2008). Definições e princípios. In: R. A. Oliveira (ed.). Cuidado Paliativo. (pp. 15-32) São Paulo: Conselho Regional de Medicina do Estado de São Paulo. [ Links ]
Maciel, M. G. S. (2009). Organização de serviços de Cuidados Paliativos. In: ABCP - Academia Nacional de Cuidados Paliativos. Manual de cuidados Paliativos. (pp. 72-85) Rio de Janeiro: Diagraphic. [ Links ]
Matsumoto, D. Y. (2009). Cuidados Paliativos: Conceito, fundamentos e princípios. In: ABCP- Academia Nacional de Cuidados Paliativos. Manual de cuidados Paliativos. (pp. 14-19) Rio de Janeiro: Diagraphic. [ Links ]
Matsumoto, D. Y., Manna, M. C. B., Maciel, M. G. S., Chiba, T., Sakurada, C. K., & Taquemori, L. Y. (2008). Modelos de assistência em cuidados paliativos. In: R. A. Oliveira (ed.). Cuidado Paliativo. (pp. 102-126) São Paulo: Conselho Regional de Medicina do Estado de São Paulo. [ Links ]
Mendes, J. A., Lustosa, M. A., & Andrade, M. C. M. (2009). Paciente terminal, família e equipe de saúde. Revista SBPH, 12, 151-173. Recuperado em 07 de setembro, 2011, de http://pepsic.bvsalud.org/pdf/rsbph/v12n1/v12n1a11.pdf. [ Links ]
Nunes, L. V. (2009). Papel do psicólogo na equipe de cuidados paliativos. In: ABCP- Academia Nacional de Cuidados Paliativos. Manual de cuidados paliativos (pp. 218-220). Rio de Janeiro: Diagraphic. [ Links ]
Oliveira, E. A. de, Santos, M. A. dos, & Mastropietro, A. P. (2010). Apoio psicológico na terminalidade: Ensinamentos para a vida. Psicologia em Estudo, 15, 235-244. doi:org/10.1590/S1413-73722010000200002 [ Links ]
OMS - Organização Mundial de Saúde (2002). Definição de cuidados paliativos. Recuperado em 18 de maio, 2011, de http://www.who.int/cancer/palliative/definition/en/ [ Links ]
OMS - Organização Mundial de Saúde (2007). Palliative care (Cancer control: knowledge into action - WHO guide for effective programmes - module 5). Recuperado em 20 de setembro, 2011, de http://www.who.int/cancer/media/FINAL-PalliativeCareModule.pdf [ Links ]
Pace, B., Burke, A. E., & Glass, R. M. (2006). Hospice Care. The Journal of the American Medical Association, 295(6), 712. doi:10.1001/jama.295.6.712 [ Links ]
Pérez-Ramos, A. M. de Q. (2004). Preservação da saúde mental do psicólogo hospitalar. In: V. A. Angerami-Camon (ed.). Atualidades em Psicologia da saúde (pp. 29-44).São Paulo: Pioneira Thomson Learning. [ Links ]
Pessini, L. (2006). A filosofia dos cuidados paliativos: Uma resposta diante da obstinação terapêutica. In: L. Pessini, & L. Bertachini (ed.). Humanização e Cuidados Paliativos (3ª ed. pp. 181-208) São Paulo: Ed. Loyola. [ Links ]
Prade, C. F., Casellato, G., & Silva, A. L. M. (2008). Cuidados Paliativos e comportamento perante a morte. In: E. Knobel (ed.). Psicologia e humanização: Assistência aos pacientes grave(pp. 149-158).São Paulo: Atheneu. [ Links ]
Quintana, A. M., Kegler, P., Santos, M. S., & Lima, L. D. (2006). Sentimentos e percepções da equipe de saúde frente ao paciente terminal.Paidéia (Ribeirão Preto), 16, 415-425. doi:org/10.1590/S0103-863X2006000300012 [ Links ]
Conselho Federal de Psicologia – CFP (2007). Resolução Nº 13, de 14 de setembro de 2007. Institui a consolidação das resoluções relativas ao título profissional de especialista em psicologia e dispõe sobre normas e procedimentos para seu registro. Brasília-DF. Acesso em 27 de setembro de 2011, de http://www.pol.org.br/pol/export/sites/default/pol/legislacao/legislacaoDocumentos/resolucao2007_13.pdf
Conselho Federal de Medicina – CRM (2011). Resolução Nº 1.973, de 1º de agosto de 2011. Dispõe sobre a nova redação do Anexo II da Resolução CFM nº 1.845/08, que celebra o convênio de reconhecimento de especialidades médicas firmado entre o Conselho Federal de Medicina (CFM), a Associação Médica Brasileira (AMB) e a Comissão Nacional de Residência Médica (CNRM). Brasília-DF. Recuperado em 27 de setembro, 2011, de http://www.portalmedico.org.br/resolucoes/CFM/2011/1973_2011.htm.
Roncarati, R., Camargo, R. M. P. de, Rossetto, E. G., & Matsuo, T. (2003). Cuidados paliativos num hospital universitário de assistência terciária: Uma necessidade? Semina: Ciências Biológicas e da Saúde, 24, 37-48. doi:org/10.5433/1679-0367.2003v24n1p37. [ Links ]
Santos, J. L. dos, & Bueno, S. M. V. (2011). Educação para a morte a docentes e discentes de enfermagem: Revisão documental da literatura científica.Revista da Escola de Enfermagem da USP, 45, 272-276. doi:org/10.1590/S0080-62342011000100038 [ Links ]
Saunders, C. (1991). Hospice and palliative care: An interdisciplinary approach. London: Edward Arnold. [ Links ]
Stoneberg, J. N., & Guten, C. F. (2006). Assessment of palliative care needs. Anesthesiology clinics 24, 1-17. Recuperado em 20 de agosto, 2011, de http://sdhospice.learn.com/files/pdf/Assessment.pdf [ Links ]
Recebido em 10 de Julho de 2012/ Aceite em 17 de Outubro de 2013













