Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista de Enfermagem Referência
versão impressa ISSN 0874-0283
Rev. Enf. Ref. vol.serIII no.6 Coimbra mar. 2012
https://doi.org/10.12707/RIII1173
Barreiras à implementação da Terapia Compressiva
Alda Pereira*; Pedro Gaspar**
* Enfermeira a exercer funções no Agrupamento de Centros de Saúde - Pinhal Litoral II, Centro de Saúde Dr. Arnaldo Sampaio - Extensão de Saúde da Bajouca. Licenciada em Enfermagem. Mestre em Tratamento de Feridas e Viabilidade Tecidular [cristina-enf@sapo.pt]
** Professor Adjunto no Instituto Politécnico de Leiria. Licenciado em Enfermagem. Especialista em Enfermagem de Reabilitação. Mestre em Comunicação e Educação em Ciência. Doutor em Engenharia Multimédia [pedro.gaspar@ipleiria.pt]
Resumo
Apesar da efetividade da terapia compressiva no tratamento de úlceras venosas ser evidenciada cientificamente, ela não é amplamente usada. O objetivo deste estudo é determinar quais as barreiras/obstáculos à sua implementação e utilização mais ampla.
Uma revisão da literatura permitiu definir um conjunto de barreiras potenciais, que foram posteriormente validadas e hierarquizadas segundo peso/importância por peritos em úlcera de perna, num Painel de Delphi online. Depois desenvolveu-se um estudo do tipo transversal descritivo analítico, através da aplicação de questionários construídos para o efeito a uma amostra acidental de 241 profissionais de saúde (enfermeiros e médicos) que trabalham em Cuidados de Saúde Primários.
Com os dados construímos e validámos a escala de Avaliação de Barreiras à Implementação da Terapia Compressiva na Úlcera Venosa (ABITCUV).
Nos resultados destacamos que, relativamente às barreiras que constituem a escala, os profissionais de saúde consideraram, por ordem decrescente de peso/importância: o deficit de formação, o deficit de recursos materiais e financeiros, a ausência de normatização e protocolização de práticas. Depois surgiram a recusa do cliente, falta de motivação e reconhecimento institucional do profissional e resistência do profissional à mudança/novas práticas. Esta hierarquização das barreiras feita pelos profissionais revelou-se similar à sugerida pelos peritos no Painel de Delphi.
Palavras-chave: úlcera varicosa; bandagens compressivas; prática profissional; implementação de plano de saúde
Barriers to implementation of Compression Therapy
Abstract
Despite the effectiveness of compression therapy in the treatment of venous ulcers being scientifically demonstrated, it is not widely used. The aim of this study was to determine the barriers/ obstacles to its implementation and extensive use.
A literature review allowed identification of a set of potential barriers, which were then validated and ranked for burden/importance by experts in leg ulcers via an online Delphi Panel. After this, we developed a cross-sectional descriptive and analytical study, with a convenience sample of 241 healthcare professionals (nurses and doctors) in primary health care, using questionnaires constructed for this purpose.
Based on the data, we constructed and validated the Assessment of Barriers to Implementation of Compression Therapy in Venous Ulcer scale (ABITCUV).
The results indicated that healthcare professionals considered the barriers in following descending order of burden/importance: lack of education, lack of material and financial resources, and absence of guidelines and protocols. After these came patient refusal, lack of motivation and institutional professional recognition, and professional resistance to change/new practices. This hierarchy of barriers was similar to that suggested by experts in the Delphi Panel.
Keywords: varicose ulcer; compression bandages; professional practice; health plan implementation
Barreras a la implementación de la Terapia Compresiva
Resumen
Pese a que la efectividad de la terapia compresiva en el tratamiento de úlceras venosas sea evidente científicamente, esta no es ampliamente usada. El objetivo de este estudio es determinar cuáles son las barreras/obstáculos a su implementación y utilización más amplia. Una revisión de la literatura permitió definir un conjunto de barreras potenciales, que fueron posteriormente validadas y jerarquizadas según su peso/importancia por expertos en úlcera de pierna, en un Panel de Delphi online. Después se desarrolló un estudio transversal descriptivo analítico, mediante la aplicación de cuestionarios construidos con ese fin en una muestra accidental de 241 profesionales de la salud (enfermeros y médicos) que trabajan en los Cuidados de Salud Primarios.
Con los datos construimos y validamos la escala de Evaluación de Barreras a la Implementación de la Terapia Compresiva en la Úlcera Venosa (ABITCUV).
En los resultados destacamos que, en lo que concierne las barreras que constituyen la escala, los profesionales de salud consideraron ser, por orden decreciente de peso/importancia: el déficit de formación, el déficit de recursos materiales y financieros y la ausencia de normas y protocolo de prácticas. Después surgieron el rechazo del cliente, la falta de motivación y el reconocimiento institucional del profesional y la resistencia del profesional al cambio/nuevas prácticas. Esta jerarquización de las barreras hecha por los profesionales reveló ser similar a aquella sugerida por los expertos del Panel de Delphi.
Palabras clave: úlcera varicosa; vendajes de compresión; práctica profesional; implementación de plan de salud
Introdução
Apesar de se constatar que a efetividade da Terapia Compressiva (TC) no tratamento das úlceras de etiologia venosa está amplamente divulgada, verificámos, através da nossa experiência profissional, que a mesma é ainda desconhecida de alguns e não considerada por outros como uma opção terapêutica no tratamento desta patologia.
A TC tem um papel fundamental na taxa de cicatrização das úlceras venosas pois a taxa de cicatrização pode duplicar ou até triplicar com a sua aplicação (Effective Health Care, 1997, citado por Moffatt, Partsch e Klark, 2010).
A definição das barreiras à implementação da TC na úlcera com etiologia venosa, poderá ser um trampolim para a disseminação e generalização desta prática que é considerada a melhor das práticas para reverter a hipertensão venosa (Pina, Furtado e Albino, 2007).
O recurso à TC por parte dos profissionais de saúde, de forma esclarecida e adequada, vai ao encontro da missão dos profissionais de saúde da área curativa, que consiste em proporcionar ao cliente, sempre que possível, uma recuperação célere, utilizando para isso, todos os meios disponíveis.
Apesar dos sistemas de compressão elevada serem mais dispendiosos que o tratamento sem compressão, o custo por semana e o custo total do tratamento da úlcera são substancialmente inferiores devido às elevadas taxas de cicatrização e à mudança de penso apenas semanalmente, com a maioria dos tipos de TC (Franks e Posnett, 2003).
Alguns estudos têm demonstrado que o prejuízo na qualidade de vida dos doentes com úlceras venosas pode ser muito considerável quando comparado com os dados normativos relativamente à população em geral (Franks et al., 1999). Por outro lado, a terapia compressiva demonstrou melhorias significativas na qualidade de vida (Franks et al., 1999).
Existe portanto uma relação positiva entre a terapia compressiva, o aumento da qualidade de vida destes clientes e a redução dos custos.
A persistente não utilização sistemática da TC nos clientes com critérios para a sua aplicação parece resultar do efeito de um conjunto de barreiras que interessa identificar.
Portanto, o estudo desenvolvido teve como objetivo identificar as barreiras à implementação da TC na úlcera de perna de etiologia venosa, em Cuidados de Saúde Primários (CSP) e averiguar a sua importância para a efetiva implementação da TC.
Quadro teórico
A literatura acerca das barreiras à implementação de cuidados de saúde em geral é pouco abundante. E quando se pretende focar mais a atenção numa forma específica de cuidado de saúde, a terapia compressiva, a dificuldade em recolher dados é ainda maior. Não obstante, a revisão da literatura que fizemos permitiu-nos enquadrar as barreiras em oito categorias, que passamos a descrever.
Barreiras relacionadas com o cliente
Nesta barreira, enquadram-se situações como o facto de o cliente não querer que se lhe aplique TC ou mesmo não a tolerar, pelo que recusa o tratamento da úlcera venosa com TC. De acordo com Hecke, Grypdonck e Defloor (2007) e Edwards (2003), a não observância do tratamento pelo cliente pode dever-se a vários fatores como a falta de informação sobre a terapia e/ou a não tolerância dos efeitos que esta provoca, como dor, desconforto, extravasamento de exsudado, irritação da pele.
Motivação e reconhecimento profissional
A falta de agentes motivadores e consequente acomodação do profissional a rotinas e práticas, que podem estar associadas à ausência de estimulação e reconhecimento institucional do mesmo (Nzinga et al., 2009), pode constituir-se uma importante barreira à implementação da TC.
Normatização e protocolização de práticas
Esta barreira está relacionada com a necessidade de se institucionalizarem programas de formação contínua com componente de prática ativa que tenham por base normas e protocolos institucionais (Nzinga et al., 2009 e Campos e Wendhausen, 2007), que visem uma mais robusta normatização e protocolização de práticas promotoras de saúde (Nzinga et al., 2009; Reinhardt e Fischer, 2009; e Major et al., 2006).
Resistência à mudança
A resistência à atualização/mudança de práticas pode ter como origem crenças e atitudes contraditórias (Baesse, 2006). A crença, por parte dos profissionais de saúde, de que existe um tratamento mais adequado, ou mesmo uma avaliação incorreta da eficácia de novas ou diferentes práticas (Hurley et al., 2008), pode ter um efeito de barreira à implementação da TC.
Materiais e equipamentos
Esta barreira prende-se diretamente com a carência/limitação de recursos materiais, quer a nível da inadequação da estrutura física e acessos, quer a nível de equipamentos e recursos económicos, essenciais (Harrington et al., 2009; Nzinga et al., 2009; Baesse, 2006; Miller, 2006; e Major et al., 2006).
Más práticas
Qualquer prática desenvolvida de forma desajustada do que seria uma prática correta, não promovendo o máximo de benefício para o cliente, pode ser considerada uma barreira na medida em que conduz a resultados pobres e pouco estimulantes para a continuidade de um procedimento que corretamente executado seria benéfico.
Na origem destas práticas estão a ausência/défice de guidelines, ausência de benefícios percebidos associados à adoção de novas práticas (Nzinga et al., 2009), avaliação incorreta ou incompleta da situação clínica que conduz à inaplicabilidade da técnica (Camargo-Borges e Japur, 2008) e formação incompleta do cuidador (Nzinga et al., 2009).
Falta de formação
As situações em que os profissionais de saúde, por causa de uma formação de base deficiente e/ou a inexistência de formação contínua (Celik et al., 2008; Major et al., 2006; Thomas et al., 2003; e Harrington et al., 2009), se inibem de prestar os melhores cuidados, reflete-se no custo efetividade dos tratamentos. Também Gaspar et al. (2010) referem que os custos da não formação em feridas crónicas são muito elevado e com forte implicação na relação custo/efetividade dos tratamentos.
É necessário capacitar os profissionais para a prestação de cuidados nas várias áreas. Kroll et al. (2006) constataram falhas na formação dos prestadores de CSP e asseveram a necessidade de prover educação/formação adequada no que diz respeito às competências de assistência médica.
Excesso de trabalho
Quando a relação entre carga de trabalho e o número de profissionais não é proporcional e se reflete num número de recursos humanos disponíveis insuficiente para o diagnóstico e implementação do tratamento adequado com qualidade (Miller, 2006), podemos estar perante uma barreira à implementação das boas práticas.
Numa análise de vários estudos sobre as barreiras e facilitadores na tomada de decisão partilhada Légaré et al. (2008), apontam que existe uma procura e afluência cada vez maior aos serviços de saúde, exercendo uma grande pressão sobre os recursos humanos e materiais limitados.
Metodologia
Desenvolvemos um estudo transversal descritivo analítico onde procurámos responder à questão: porque é que os profissionais de saúde não aplicam a TC de forma sistemática nas situações adequadas?.
Este estudo foi desenvolvido em quatro fases: (1) identificação das potenciais barreiras, através de uma pesquisa bibliográfica exaustiva, da qual surgiram os indicadores iniciais e a tipificação das barreiras; (2) realização de Painel de Delphi, através do qual se fez a validação do conteúdo (tipificação inicial das barreiras); (3) construção e aplicação do questionário e (4) construção e validação da escala de Avaliação de Barreiras à Implementação da Terapia Compressiva na Úlcera Venosa (ABITCUV).
Deste modo, com o objetivo de apurar a existência de artigos que documentassem a presença de barreiras à implementação da TC, iniciámos este trabalho com uma pesquisa bibliográfica, em revistas indexadas nas bases de dados (B-ON, EBSCO, PUB-MED e SCIELO), com as palavras-chave: barreiras, obstáculos, entraves, melhores práticas, boas práticas, saúde, cuidados de saúde, tratamento de feridas, úlcera de perna, úlceras venosas e terapia compressiva. A literatura acerca das barreiras à implementação de cuidados de saúde revelou-se em geral pouco abundante. E quando se pretende focar mais a atenção numa forma específica de cuidado de saúde, a terapia compressiva (TC), a dificuldade em recolher dados é ainda maior.
A pesquisa exaustiva da literatura permitiu-nos identificar vários indicadores que foram agrupados em oito potenciais barreiras ligadas sobretudo a aspetos como a cultura e crenças, a formação, os recursos humanos, os equipamentos e recursos materiais, a falta de motivação, a resistência à mudança, a subestimação da eficácia do tratamento e constrangimentos organizacionais.
Numa segunda fase procedemos à validação das barreiras por peritos antes da construção do questionário. Sentimos necessidade de proceder a esta forma de validação, recorrendo a um painel de peritos em úlceras venosa, uma vez que não encontramos nenhum trabalho dirigido especificamente às barreiras/obstáculos à implementação da TC.
Nesta fase foi realizado um Painel de Delphi,online, com duas rondas, envolvendo peritos em úlceras de perna, de várias especialidades (enfermagem, medicina, nutrição, farmácia) das áreas de gestão e prestação de cuidados de saúde, que responderam dando a sua opinião através de questionários elaborados para o efeito na ferramenta informática livre chamada GoogleDocs, disponibilizada online pela Google.
A 1ª ronda do Painel de Delphi envolveu 19 peritos que foram questionados acerca do seu grau de concordância com o peso/importância das potenciais barreiras identificadas, através da atribuição de um valor de 1 a 10 a cada uma das barreiras, sendo 1 atribuído a sem nenhuma importância e 10 a extremamente importante.
Nesta ronda observou-se um grande consenso em relação às barreiras identificadas na revisão sistemática da literatura. Através de notas sugeridas por vários especialistas surgiu uma nova barreira, a resistência/intolerância/recusa do doente.
Numa 2ª ronda, em que participaram 14 peritos, procurou obter-se consenso em relação à hierarquização da frequência com que os profissionais se deparam com as barreiras identificadas, sendo que se deveriam hierarquizar de 1 a 9, considerando-se 1 a barreira menos frequente e 9 a barreira mais frequente.
A hierarquização quanto à frequência com que se impõem as barreiras apresentou, da mais relevante à menos relevante, a seguinte solução: (1) equipamentos/recursos materiais, (2) formação, (3) constrangimentos organizacionais, (4) recursos humanos, (5) resistência à mudança, (6) subestimação da eficácia do tratamento, (7) cultura/crenças, (8) resistência/ intolerância/recusa do doente e (9) falta de motivação.
Depois deste processo de validação da tipologia e importância das barreiras à implementação da TC, e para reunir dados que permitissem averiguar junto dos profissionais de saúde quais as barreiras à implementação da TC que eles percecionam, de que forma essa perceção se relaciona com a sua experiência e formação profissional e outros aspetos, elaborou-se um questionário que se subdividiu em duas partes: a primeira destinou-se à caracterização sociodemográfica da amostra (idade; género; profissão; tempo de exercício profissional; formação na área de tratamento de feridas; formação/treino em terapia compressiva; tempo de exercício no tratamento de feridas crónicas em Cuidados de Saúde Primários (CSP); experiência na terapia compressiva e local de trabalho) e a segunda parte destinou-se à determinação do tipo e importância das barreiras percecionadas pelos profissionais de saúde. Constou de 45 itens de resposta alternativa do tipo Likert (Nada importante, Pouco importante, Importante, Muito importante e Extremamente importante). Os itens foram pontuados de 1, para a resposta Nada importante, a 5 para a resposta Extremamente importante. Pontuações mais elevadas corresponderam a importâncias percecionadas (das barreiras) mais elevadas.
Por não existir um instrumento que se adequasse à identificação das barreiras/obstáculos à implementação da terapia compressiva, optou-se por construir e validar o instrumento, que ficou constituído por 35 itens dos 45 iniciais e que se chamará escala de Avaliação das Barreiras à Implementação da Terapia Compressiva nas Úlceras Venosas (ABITCUV).
A população em estudo foi definida pelo total de enfermeiros (n = 224) e médicos (n = 346) que trabalhavam no momento nos Agrupamentos de Centros de Saúde (ACES) do Distrito de Leiria: Pinhal Litoral I, Pinhal Litoral II, Oeste I e Pinhal Interior Norte II, no período de 20 de maio a 10 de setembro de 2010. Foi obtida autorização formal dos ACES previamente à aplicação do questionário.
O preenchimento do questionário foi voluntário e precedido da garantia de anonimato, sendo que portanto a nossa amostra foi acidental.
Resultados e discussão
A amostra não probabilística ficou constituída por 241 profissionais que exercem nos ACES do Distrito de Leiria, sendo a maior parte (42,74%) do ACES Pinhal Litoral II.
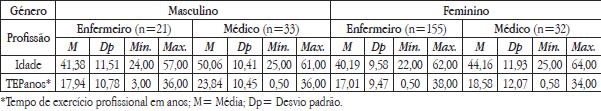
No que concerne à caracterização sociodemográfica, observou-se que a média de idades, em função do género e profissão, varia entre os 40,19 e os 50,06 anos. A idade mínima foi de 22 anos e a máxima de 64 anos. A população feminina é mais representada na amostra (n=187) e a amostra masculina é a mais velha, em média. O tempo de exercício profissional tem um mínimo de meio ano e um máximo de 38 anos (Quadro 1).
Quadro 1 – Caracterização sociodemográfica da amostra, quanto ao género, profissão, idade e tempo de exercício profissional em anos.
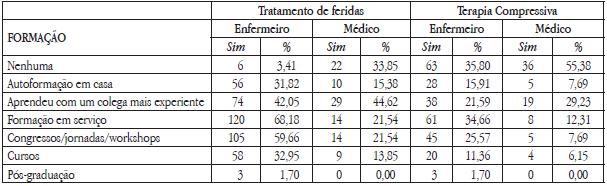
Verificámos que quase todos os enfermeiros tiveram formação na área do tratamento de feridas, com exceção de 3,41%, contra 33,85% de médicos que referiram não terem frequentado nenhuma formação na área.
Já relativamente a formação específica na área do tratamento da úlcera venosa com terapia compressiva, observámos que 35,80% dos enfermeiros e 55,38% dos médicos referiram não ter nenhuma formação em TC (Quadro 2).
Quadro 2 – Formação que os enfermeiros e médicos detêm na área do tratamento de feridas e no tratamento de úlcera venosa com terapia compressiva (n=241).
Este resultado, não obstante ter sido obtido numa amostra em que todos os profissionais inquiridos desempenham funções em CSP na área do tratamento de feridas, vem ao encontro do apurado por Kroll et al. (2006), que referem também ter constatado falhas na formação dos prestadores de CSP e recomendam a promoção de formação adequada.
Verificámos ainda que 28,41% dos enfermeiros e 29,23% dos médicos inquiridos referem aplicar TC. Em média, os médicos aplicam TC há quase quatro anos e os enfermeiros aplicam há dois anos e meio. Alguns enfermeiros referem já aplicar há 17 anos e alguns médicos há 12 anos. A interpretação destes resultados deve ser cuidadosa, pois a questão não especificava se a TC foi efetuada no tratamento da úlcera venosa.
Avaliação das barreiras à implementação da TC nas úlceras venosas
Foi realizada a validação da escala ABITCUV (Avaliação das Barreiras à Implementação da TC nas Úlceras Venosas) através da determinação da consistência interna e análise fatorial.
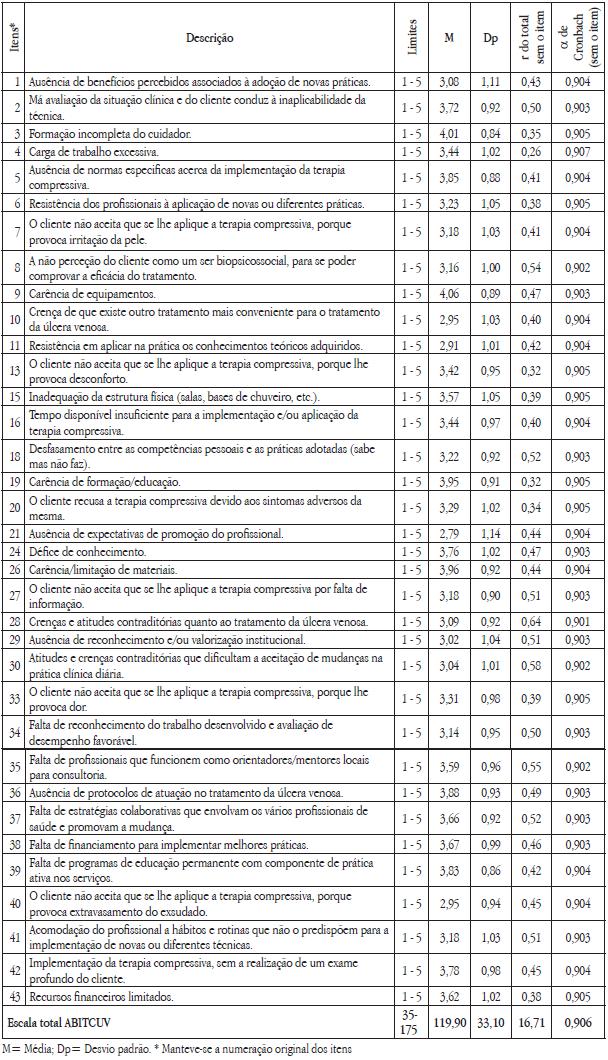
A fidelidade da escala foi avaliada através da consistência interna (pelo alfa de Cronbach) do total da escala e do total sem o item. Para total sem o item apresentou valores de 0,901 a 0,907 e para o total da escala 0,906.
Dos 45 itens iniciais foram preservados 35 que apresentaram com o total da escala a que pertence quando esta não contém o item correlações superiores a 0,25 e que quando removidos não aumentaram o Alfa de Cronbach da escala. Apenas num item (4 - Carga de trabalho excessiva) se observou que a sua remoção aumentava muito ligeiramente o Alfa de Cronbach da escala, contudo optou-se por manter este item pela sua pertinência teórica e também porque a sua remoção não melhorava significativamente a fidelidade da escala (Quadro 3).
Quadro 3 – Estatísticas de homogeneidade dos itens e coeficientes de consistência interna (Alfa de Cronbach) da ABITCUV (n =241)
A análise fatorial pelo método das componentes principais e segundo a regra de Kaiser extraiu oito fatores que explicam 62,99% da variância total. Todos os itens têm uma saturação superior a 0,476 e não se verificam saturações simultâneas em mais do que um fator, isto é, as diferenças na carga apresentada no fator são sempre superiores a 0,1 em relação ao outro fator onde, a seguir, o item apresenta mais carga (Quadro 4).
Quadro 4 – Análise fatorial da ABITCUV pelo método de condensação em componentes principais. Solução após rotação varimax (n=241).
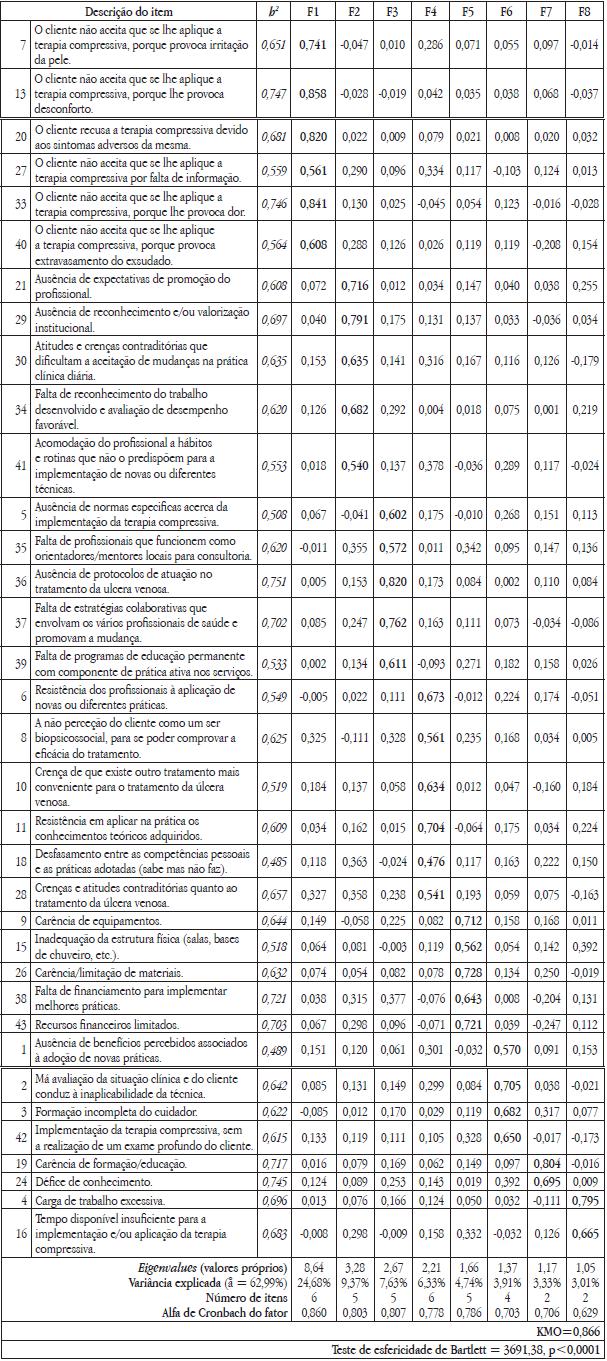
No quadro 4, podemos ainda observar que a consistência interna (pelo alfa de Cronbach) dos fatores variou entre 0,629 (no fator 8 que tem apenas dois itens) e 0,860 (no fator 1 que tem 6 itens).
O fator 1 - recusa do cliente. Associado a 24,68% da variância total, é saturado pelos itens relacionados com a não conformidade do cliente com o tratamento.
O fator 2 - falta de motivação e reconhecimento institucional do profissional. Correspondente a 9,37% da variância total, é saturado sobretudo pelos itens relacionados com a falta de reconhecimento institucional, acomodação e desmotivação.
O fator 3 - ausência de normatização e protocolização de práticas. Associado a 7,63% da variância total, é saturado sobretudo pelos itens relacionados com a falta de meios normalizadores e protocolizadores para a implementação da TC.
O fator 4 - resistência do profissional à mudança/novas práticas. Explica 6,33% da variância total e é constituído sobretudo pelos itens relacionados com a objeção e renitência dos profissionais de saúde na aplicação de novas práticas quer por falta de conhecimento, quer por resistência por acreditarem que outra prática seja mais adequada.
O fator 5 - défice de recursos materiais e financeiros. Associado a 4,74% da variância total, é saturado sobretudo pelos itens relacionados com a insuficiência de recursos materiais e económicos.
O fator 6 - práticas inadequadas. Explica 3,91% da variância total, é saturado sobretudo pelos itens relacionados com práticas que se revelam inadequadas ao não promoverem o máximo de benefício para o cliente.
O fator 7 - défice de formação. Associado a 3,33% da variância total, saturado pelos itens relacionados com a falta de formação e conhecimento.
E o fator 8 - excesso de carga de trabalho. Corresponde a 3,01% da variância total, sendo saturado pelos itens relacionados com a carga de trabalho excessiva e indisponibilidade de tempo.
Verificamos que a amostra, tanto para o total como para os fatores da escala ABITCUV, não segue uma distribuição normal, pelo que optamos pelos testes estatísticos não paramétricos na análise das relações entre as variáveis.
Peso/importância das barreiras identificadas
Observando o gráfico 1 podemos constatar que a hierarquização do peso/importância das barreiras da amostra, da mais relevante para a menos relevante, apresentou a seguinte solução: défice de formação; défice de recursos materiais e financeiros; ausência de normatização e protocolização de práticas; práticas inadequadas; excesso de carga de trabalho; recusa do cliente; resistência do profissional à mudança/ novas práticas e falta de motivação e reconhecimento institucional do profissional.
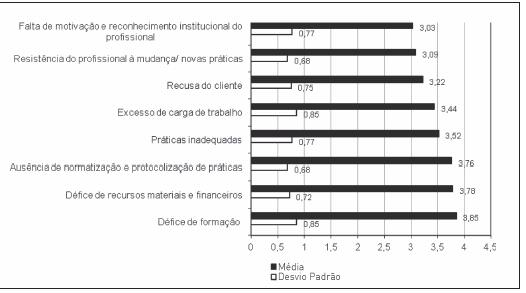
Gráfico 1 – Peso/importância das barreiras à implementação da Terapia Compressiva na úlcera venosa.
Estes dados são semelhantes na sua hierarquização aos dados da segunda ronda do Painel de Delphi. Eles coincidem de um modo geral quanto às barreiras com maior peso: défice de formação; défice de recursos materiais e financeiros; ausência de normatização e protocolização de práticas, sendo que as práticas inadequadas estão intimamente ligadas aos constrangimentos organizacionais/ausência de normatização e protocolização de práticas na medida em que ao não haver uma boa gestão institucional com normas e protocolos promotores de boas práticas, poderão ser desenvolvidas práticas inadequadas.
Os fatores associados ao défice de recursos humanos/excesso de carga de trabalho assumiram, neste estudo, uma posição intermédia como barreira.
Os restantes fatores, recusa do cliente; resistência do profissional à mudança/novas práticas e falta de motivação e reconhecimento institucional do profissional, são os que revelaram menor peso/importância.
O défice de formação, também relatado por vários autores em outros estudos da área da saúde (Celik et al., 2008; Major et al., 2006; Thomas et al., 2003; e Harrington et al., 2009), é a barreira mais percecionada neste estudo, a qual se colmatada poderá reduzir os custos em saúde, pois como referem Gaspar et al. (2010) os custos da não formação no tratamento de feridas crónicas é muito elevado e com forte implicação na relação custo/efetividade dos tratamentos.
O défice de recursos materiais e financeiros também foi referido em vários estudos. Légaré et al. (2008) justificam a falta de recursos humanos e materiais, com o aumento da afluência de clientes aos serviços de saúde, e tendo em conta que a esperança média de vida tem aumentado muito nos últimos anos podemos presumir a necessidade de um maior investimento em saúde.
Também a ausência de normatização e protocolização de práticas, bastante destacada neste estudo como barreira, está aliada ao desenvolvimento de práticas inadequadas, pois como refere Nzinga et al., (2009) as guidelines servem como orientadoras na melhoria das práticas na saúde.
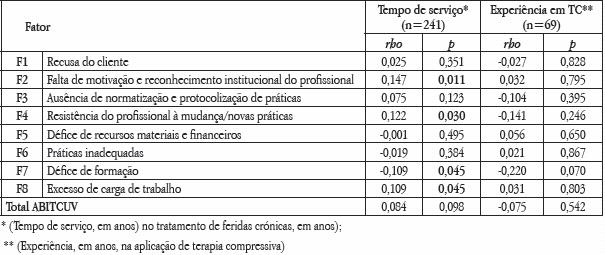
Ao estudar a relação das barreiras identificadas em função da experiencia do profissional, observamos que as correlações entre as barreiras e total da ABITCUV e a experiência específica na aplicação de TC são muito baixas. Contudo, observamos que em relação às barreiras em função da experiência profissional no tratamento de feridas crónicas em CSP, quanto maior o tempo de serviço em anos no tratamento de feridas crónicas em CSP, mais peso os profissionais tendem a atribuir à falta de motivação e reconhecimento, resistência à mudança e excesso de trabalho. E quanto maior o tempo de serviço em anos no tratamento de feridas crónicas, menor peso tendem a atribuir ao défice de formação (Quadro 5).
Quadro 5 – Matriz de correlações de Spearman (rho) entre os oito fatores e o total da escala ABITCUV, o tempo de serviço e a experiência em TC.
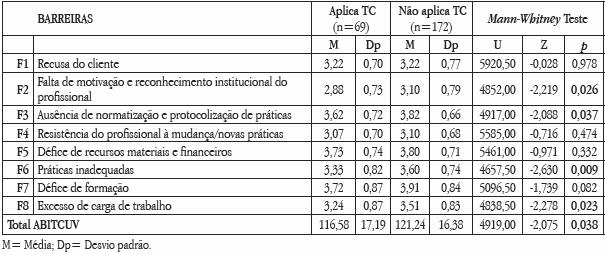
No Quadro 6, observamos que os profissionais que não aplicam terapia compressiva tendem a percecionar mais as barreiras em geral (total da ABITCUV) e particularmente as relacionadas com a falta de motivação e reconhecimento institucional do profissional (F2), a ausência de normatização e protocolização de práticas (F3), práticas inadequadas (F6) e excesso de carga de trabalho (F8).
Quadro 6 – Médias e desvios padrão observados nas barreiras da ABITCUV em função da aplicação de TC ou não no tratamento da úlcera venosa, e resultados do teste Mann-Whitney U
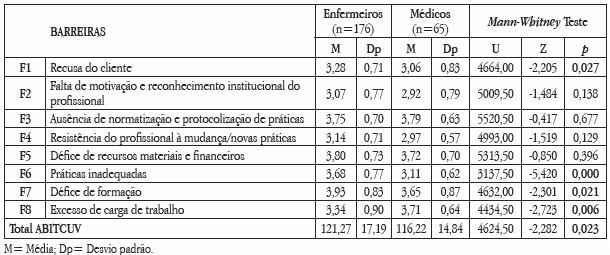
Relativamente às barreiras em função da profissão, os enfermeiros, em relação aos médicos, percecionaram para o total da escala, para a recusa do doente, práticas inadequadas e défice de formação, importâncias maiores e as diferenças são estatisticamente significativas.
Já em relação à barreira excesso de carga de trabalho são os médicos que atribuem maior importância, em média, com diferença estatisticamente significativa (quadro 7).
Quadro 7 – Médias e desvios padrão observados nas barreiras da ABITCUV em função da profissão, resultados do teste Mann-Whitney U.
Conclusão
A aplicação do questionário a uma amostra não probabilística, não garante a sua representatividade e obriga a cuidados necessários na análise dos resultados e tentativas de extrapolação.
As barreiras consideradas com mais peso no painel e na amostra foram: défice de formação; défice de recursos materiais e financeiros; ausência de normatização e protocolização de práticas.
Neste estudo, observámos que 35,80% dos enfermeiros e 55,38% dos médicos não têm qualquer formação na área da TC e que somente aplicam TC, 28,41% dos enfermeiros 29,23% dos médicos.
Os profissionais de saúde que aplicam Terapia Compressiva tendem a atribuir menor peso/importância às barreiras identificadas.
Os enfermeiros atribuem em média maior importância às barreiras à implementação da terapia compressiva do que os médicos.
A identificação das barreiras e dos seus pesos relativos poderá ser uma mais valia para a adoção de boas estratégias com vista a implementação da TC no tratamento da úlcera venosa.
O investimento na formação deve ser associado ao reforço de recursos materiais e financeiros adequados e à normatização e protocolização de boas práticas, para desta maneira conseguir a melhor relação custo/efetividade possível. Será necessário também ter em consideração as restantes barreiras tipificadas e desenvolver esforços no sentido de as debelar.
Assim, consideramos pertinente aplicar futuramente o estudo a nível nacional para melhor caracterizar as barreiras à implementação da TC, num âmbito mais alargado. Por outro lado, e porque o instrumento contem itens e barreiras previsivelmente comuns a vários contextos da prática de cuidados, pensamos ser pertinente a aplicação e validação deste instrumento nesses contextos desde que devidamente aferido para as suas especificidades.
Referências bibliográficas:
BAESSE, Jurema M. S. (2006) - A implantação do manual de boas práticas: dificuldades, desafios e vantagens. Brasília: Universidade de Brasília. Tese não publicada.
CAMARGO-BORGES, Celiane; JAPUR, Marisa (2008) - Sobre a (não) adesão ao tratamento: ampliando sentidos do auto cuidado. Texto & Contexto Enfermagem. Vol. 17, nº 1, p. 64-71.
CAMPOS, Luciane; WENDHAUSEN, Agueda (2007) - Participação em saúde: concepções e práticas de trabalhadores de uma equipe da estratégia de saúde da família. Texto & Contexto Enfermagem. Vol. 16, nº 2, p. 271-279.
CELIK, Halime [et al.] (2008) - Implementation of diversity in healthcare practices: barriers and opportunities. Patient Education and Counseling. Vol. 71, nº 1, p. 65-71.
EDWARDS, Lynfa M. (2003) - Why patients do not comply with compression bandaging. British Journal of Nursing. Vol. 12, nº 11 Suppl., p. S5-S16.
FRANKS, Peter J. [et al.] (1999) - Quality of life in a randomised trial in venous leg ulceration. Phlebology. Vol. 14, p. 95-99.
FRANKS, Peter J.; POSNETT, J. (2003) – Cost-effectiveness of compression therapy. In EWMA position paper: the science of compression therapy. London: Medical Education Partnership. p. 8-10.
GASPAR, Pedro J. S. [et al.] (2010) – Impacto da formação profissional contínua nos custos do tratamento das feridas crónicas. Referência. Série 3, nº 1, p. 53-62.
HARRINGTON, A. L. [et al.] (2009) - Assessment of primary care services and perceived barriers to care in persons with disabilities (Abstract). American Journal of Physical Medicine Rehabilitation [Em linha]. [Consult. 12 Out. 2009]. Disponível em WWW: http://www.ncbi.nlm.nih.gov/pubmed/19661771?log$=activity.
HECKE, A. V.; GRYPDONCK, M.; DEFLOOR, T. (2007) - Interventions to enhance patient compliance with leg ulcer treatment: a review of the literature. Journal of Clinical Nursing. Vol. 17, nº 1, p. 29-39.
HURLEY, Katrina F. [et al.] (2008) – Perceptual reasons for resistance to change in the emergency department use of holding chambers for children with asthma. Annals of Emergency Medicine. Vol. 51, nº 1, p. 70-77.
KROLL, Thilo [et al.] (2006) - Barriers and strategies affecting the utilisation of primary preventive services for people with physical disabilities: a qualitative inquiry. Health and Social Care in the Community. Vol. 14, nº 4, p. 284-293.
LÉGARÉ, France [et al.] (2008) - Barriers and facilitators to implementing shared decision-making in clinical practice: update of a systematic review of health professionals perceptions. Patient Education and Counseling. Vol. 73, nº 3, p. 526-535.
MAJOR, Debra A. [et al.] (2006) - Providing asthma care in elementary schools - understanding barriers to determine best practices. Family Community Health. Vol. 29, nº 4, p. 256-265.
MILLER, Joan F. (2006) - Opportunities and obstacles for good work in nursing. Nursing Etics. Vol. 13, nº 5, p. 471-487.
Moffatt, Cristine J.; Partsch, Hugo; Klark, Michael (2010) – Terapia compressiva no tratamento das úlceras de perna. In MORISON, Moya J.; MOFFAT, Cristine J.; FRANKS, Peter J. – Úlceras de perna: uma abordagem baseada na resolução de problemas. 1ª ed. Loures: Lusodidacta. p. 169-197.
NZINGA, Jacinta [et al.] (2009) - Documenting experiences of health workers expected to implement guidelines during an intervention study in Kenyan hospitals. Implementation Science. Vol. 4, p. 44-52.
PINA, Elaine; FURTADO, Kátia; ALBINO, Pereira A. (2007) - Boas práticas no tratamento e prevenção das úlceras de perna de origem venosa. Pampilhosa da Serra: GAIF.
REINHARDT, Érica L.; FISCHER, Frida M. (2009) - Barreiras às intervenções relacionadas à saúde do trabalhador do sector da saúde no Brasil. Revista Panamericana de Salud Publica. Vol. 25 nº 5, p. 411-417.
THOMAS, David C. [et al.] (2003) - Improving geriatrics training in internal medicine residency programs: best practices and sustainable solutions. Annals of Internal Medicine. Vol. 139, nº 7, p. 628-634.
Recebido para publicação em: 07.07.11
Aceite para publicação em: 22.12.11














