Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Portuguesa de Pneumologia
versão impressa ISSN 0873-2159
Rev Port Pneumol v.16 n.2 Lisboa abr. 2010
Estarão diferentes as pneumonias agudas adquiridas na comunidade com internamento hospitalar em idade pediátrica na última década?
Cláudia Calado1, Pedro Nunes2, Luísa Pereira3, Teresa Nunes3, Celeste Barreto3, Teresa Bandeira3
1 Hospital de Faro EPE. Serviço de Pediatria. Director: Dr. José Maio/Hospital de Faro EPE. Paediatrics Unit. Director Dr. José Maio
2 Hospital Fernando da Fonseca. Serviço de Pediatria. Director: Dra Helena Carreiro/Hospital Fernando da Fonseca. Paediatrics Unit. Director Dr. Helena Carreiro
3 Hospital de Santa Maria, Centro Hospitalar Lisboa Norte. Unidade de Pneumologia Pediátrica. Clínica Universitária de Pediatria. Departamento da Criança e da Família.
Director: Prof. Doutor J C Gomes Pedro/Hospital de Santa Maria, Centro Hospitalar Lisboa Norte. Paediatric Pulmonology Unit. University Paediatrics Clinic. Child and Family Department. Director Prof. Doctor J C Gomes Pedro
Resumo
Nos últimos anos tem sido descrita, no mundo ocidental, uma redução da incidência da pneumonia aguda da comunidade (PAC) nas crianças, parodoxalmente associada a maior gravidade dos casos internados. O presente estudo pretendeu caracterizar os casos de PAC internados e compará-los com um estudo anterior a 2001.
Recolhemos dados referentes a 63 internamentos, durante seis meses. Houve predomínio do grupo dos 0-2 anos.
Na radiografia torácica, em 58 casos (92,1%) detectou–se condensação/atelectasia e em 17 (27,0%) derrame pleural (DP). Onze dos DP corresponderam a empiema (17,4% dos internamentos). Isolou-se agente bacteriano em cinco casos: Streptococcus pyogenes (dois, líquido pleural), Streptococcus pneumoniae (dois, hemocultura) e Haemophilus influenzae (um, hemocultura). Foi prescrita antibioticoterapia em 61 (96,8%) crianças. A duração mediana de internamento foi de cinco dias. Constatou-se, nos casos de DP, idade superior, maior duração de febre, proteína C reactiva mais alta e maior duração de internamento e de antibioticoterapia endovenosa. Comparativamente com o estudo anterior, constatou-se haver maior gravidade dos casos internados, traduzida por maior incidência de DP e empiema; paradoxalmente, registou-se menor duração da febre em meio hospitalar e menor duração do internamento. No estudo actual houve menor prescrição antibiótica prévia à admissão e maior prescrição de ampicilina durante o internamento.
Na literatura, a maior gravidade das pneumonias internadas nos últimos anos tem sido associada à emergência de serotipos mais agressivos de Stretococcus pneumoniae não integrados na vacina heptavalente, assumindo interesse crescente a introdução de vacinas que os incluam. As pneumonias complicadas devem ser orientadas para centros de referência com experiência no seu diagnóstico e tratamento.
Palavras-chave: Pneumonia, internamento, empiema, vacina, Streptococcus pneumoniae.
Are there any differences in the community acquired pneumonias admitted to hospital over the past decade?
Abstract
The past few years have seen a decline in community acquired pneumonia (CAP) in children in the western world, although this has gone hand-in-hand with more serious cases needing hospital admission. Our study characterises cases of CAP admitted to hospital and compares this data with a 2001 study.
We collected data on 63 admissions over a six-month period. The majority were aged 0-2 years old. Chest X-ray showed consolidation/atelectasy in 58 (92.1%) and pleural effusion (PE) in 17 (27.0%), of which 11 were empyema (17.4% of all admissions). The bacterial agent was isolated in five cases: Streptococcus pyogenes (two, pleural fluid), Streptococcus pneumoniae (two, blood culture) and Haemophilus influenzae (one, blood culture). Sixty-one children (96.8%) were prescribed antibiotherapy. The median length of hospital stay was five days. Patients with PE were older, had a longer course of fever, higher inflammatory parameters, longer hospital stay and longer course of iv antibiotics. Compared to the prior study we found greater severity of CAP, with higher prevalence of PE and empyema. Nevertheless there was a shorter course of fever during hospital stay and shorter hospital stay. We also noticed less antibiotic prescription prior to admission and greater prescription of ampicillin during hospital stay.
In the literature, the higher severity of CAP has been partially attributed to the emergence of more aggressive serotypes of Stretococcus pneumoniae not included in the heptavalent vaccine. There is therefore a greater interest in new vaccines containing them. Complicated CAP should be referred to centres specialising in its diagnosis and management.
Key-words: Pneumonia, hospital admission, empyema, vaccine, Streptococcus pneumoniae.
Introdução
A pneumonia aguda da comunidade (PAC) continua a ser nos dias correntes causa importante de morbilidade e mortalidade no grupo pediátrico, sobretudo nos países não industrializados1-9. A incidência real é difícil de avaliar, uma vez que a maior parte dos dados epidemiológicos disponíveis provêm de estudos limitados a populações de crianças diagnosticadas e tratadas em meio hospitalar1.
Em estudos anteriores, a incidência da PAC nos países industrializados é avaliada entre 1 a 40 casos/1000 crianças/ano1,3,9-14, com uma diminuição nos últimos anos que tem sido atribuída à introdução da vacina pneumocócica heptavalente (PnV)10,11,15-18. Foi demonstrada eficácia da PnV na redução da incidência de pneumonia em 23% nos dois primeiros anos de vida e 32% no primeiro ano16.
A decisão terapêutica fundamenta-se na presunção da etiologia da pneumonia (bacteriana versus viral). A determinação etiológica é, no entanto, difícil quando baseada somente em critérios clínicos, epidemiológicos, radiológicos e analíticos1,3,6,16,19, cada um com baixa especificidade diagnóstica, pelo que têm sido descritos modelos preditivos de etiologia combinando vários destes parâmetros6,11. O agente etiológico não é identificado em cerca de 50% dos casos de PAC internadas1,9,14,16,19, o que pode ser explicado pela baixa rentabilidade diagnóstica dos exames culturais não invasivos. Estudos epidemiológicos indicam que o Streptococcus pneumoniae continua a ser o principal agente etiológico das PAC no grupo pediátrico5,11,16-28. A emergência de estirpes do agente resistentes à penicilina e cefalosporinas nos últimos anos4,5,13,17,20,23,24,26-32 tem merecido a preocupação de clínicos e microbiologistas. Estudos efectuados em Portugal apontam, em oposição, para uma diminuição da prevalência de estirpes resistentes à penicilina isoladas no grupo pediátrico, coincidente com a introdução da PnV33,34.
Apesar da redução da incidência das PAC, o número de internamentos tem aumentado3,10, sendo descritos casos com maior gravidade e maior incidência de complicações associadas3,10,13,21,28,35-40. A explicação para a maior gravidade das pneumonias internadas não está determinada3,28,39, não parecendo haver relação com a ocorrência de microrganismos resistentes à antibioticoterapia4,13,21,28,40.
O aumento em prevalência de estirpes agressivas de Streptococcus pneumoniae no grupo pediátrico não contempladas na PnV desde a introdução da mesma – sustentada em vários estudos, incluindo alguns efectuados em Portugal33,41– tem sido postulada como hipótese explicativa10,37,40,42, carecendo ainda de estudos multicêntricos dirigidos.
O presente estudo pretendeu caracterizar os casos de PAC internados numa unidade de pneumologia pediátrica de um hospital terciário e a comparação dos dados com aqueles referentes a um estudo desenvolvido da mesma unidade num tempo anterior ao ano de 20011.
Doentes e métodos
Foi conduzido um estudo retrospectivo transversal de análise dos processos clínicos de crianças internadas na Unidade de Pneumologia Pediátrica do hospital terciário Santa Maria, Centro Hospitalar Lisboa Norte, com o diagnóstico de PAC, durante um período de 6 meses (Outubro de 2007 a Março de 2008).
Foram excluídas do estudo crianças com doenças neuromusculares e fibrose quística.
Definimos PAC como a ocorrência de febre e/ou sintomas e sinais agudos do tracto respiratório inferior associados a infiltrados parenquimatosos na radiografia do tórax, sendo o diagnóstico feito nas primeiras 48 horas de internamento e na ausência de internamento nos 7 dias prévios. Considerámos o diagnóstico de empiema na presença de derrame pleural (DP) com pH inferior a 7,21 e/ ou isolamento de agente bacteriológico e/ /ou formação de septos e loculações visualizados por ecografia torácica. Considerou–se PAC complicada quando na presença de abcesso, necrotização ou DP.Recolhemos os dados dos processos clínicos referentes à demografia, comorbilidades, antecedentes familiares, clínica, exames laboratoriais, imagem, terapêutica e evolução.
Foram considerados para análise comparativa com o presente estudo os dados incluídos no estudo efectuado em crianças com diagnóstico de PAC internadas na mesma unidade hospitalar, durante o período de Janeiro de 1996 a Dezembro de 20001.
A análise estatística foi conduzida com recurso ao programa SPSS 15© para o Windows. As variáveis contínuas foram analisadas recorrendo aos testes t, Mann–Whitney U, One Way ANOVA e teste de Kruskal-Wallis. Para a análise das variáveis categóricas foram utilizados os testes ÷2 e teste exacto de Fisher. Todos os testes foram efectuados com duas caudas, sendo considerado como estatisticamente significativo um valor de p<0,05.
Resultados
Foram analisados os processos clínicos de 63 crianças internadas com o diagnóstico de PAC e cumprindo os critérios de inclusão, correspondente a 22% do total de internamentos na unidade durante o período de seis meses. Destas crianças, 30 (47,6%) eram do sexo masculino e 33 (52,4%) do sexo feminino. A idade variou entre um mês e 12 anos, com mediana de 24 meses. De acordo com o grupo etário, 32 (50,8%) tinham entre 0-2 anos, 17 (27,0%) 2-4 anos, 9 (14,3%) 4-6 anos, 1 (1,6%) 6-8 anos, 0 8-10 anos e 4 (6,3%) ≥ 10 anos.
Quanto aos antecedentes familiares, em dois casos (3,2%) havia história de doença pulmonar e em 16 (25,4%) de atopia. Dos 34 casos em que eram conhecidos os hábitos tabágicos dos progenitores, em 14 (41,2%) estavam presentes e em 20 (58,9%) ausentes. Relativamente aos antecedentes pessoais patológicos investigados, oito crianças (12,7%) tinham história de doença pulmonar: duas de sibilância recorrente, uma de asma e uma de bronquiectasias. Duas (3,2%) tinham imunodeficiência confirmada ou suspeitada. Obteve–se informação acerca do estado vacinal com PnV em 19 crianças, tendo sido efectuada em 13 (68,4%).
Todas as crianças internadas tiveram febre no curso da doença, com uma duração mediana de 4 dias (1-21). A duração mediana de febre antes da admissão foi de dois dias (1-15) e durante o internamento de um dia (0-20). Em 40 crianças (63,5%) houve registo de sinais de dificuldade respiratória.
Todas as crianças efectuaram radiografia do tórax na admissão. Em 58 casos (92,1%) verificou-se padrão de condensação/atelectasia, em 17 (27,0%) DP e em um (1,6%) imagem de necrotização. A avaliação imagiológica e/ou analítica confirmou tratarem-se de empiemas 11 dos 17 DP (17,5% dos internamentos).
A avaliação analítica na admissão hospitalar revelou leucócitos >15 000×106/L em 41 (65,1%) dos casos, com valor médio (±DP) de 24 623,1 ± 7958,2×106/L. Uma criança apresentava leucopenia (3900×106/L). O valor mediano de proteína C reactiva (mg/dL) foi de 16,3 (mínimo 0,7; máximo 54,3), sendo em 44 crianças (69,9%) superior a cinco.
Foi isolado agente bacteriano em cinco casos (7,9%), três dos quais em hemocultura (dois Streptococcus pneumoniae e um Haemophilus influenzae) e dois no líquido pleural (Streptococcus pyogenes). A rentabilidade diagnóstica do exame cultural do líquido pleural foi de 11,8% e a da hemocultura de 5,8%. As duas crianças com infecção por Streptococcus pneumoniae tinham esquema vacinal com PnV completo, não tendo sido possível a serogrupagem dos agentes.
Em nove crianças (14,3%) tinha sido instituída antibioticoterapia antes da admissão, com uma duração mediana de cinco dias. Durante o internamento foi prescrito antibiótico em 61 (96,8%) casos, com duração mediana de quatro dias por via endovenosa. Foi prescrito na admissão o seguinte esquema antibiótico: ampicilina em 47 (77,0%) casos, amoxicilina e ácido clavulânico em sete (11,5%), ceftriaxone em quatro (6,6%), cefuroxima em um (1,6%) e eritromicina noutro (1,6%).
Em 11 crianças (17,5%) o esquema de antibioticoterapia foi alterado durante o internamento. Vinte e sete (42,9%) necessitaram de oxigenioterapia, com uma duração mediana de cinco dias. Duas (3,2%) foram submetidas a ventilação mecânica, com duração mediana de cinco dias.
O internamento teve uma duração mediana de cinco dias (1-25).
Foi isolado agente (Streptococcus pyogenes) no líquido pleural em dois dos 11 casos de empiema. Dos restantes nove em que não foi isolado agente, quatro tinham antibioticoterapia instituída previamente. O empiema foi abordado com atitude expectante (sem intervenção) em um caso (9,1%), com colocação de dreno torácico em três (27,3%), instilação de agente fibrinolítico (estreptocinase) em dois (18,2%) e cirurgia (toracoscopia ou toracotomia) em cinco (45,4%). A duração mediana de febre durante o internamento, de acordo com abordagem, foi a seguinte: atitude expectante oito dias, dreno torácico três dias, fibrinolíticos 5,5 dias e intervenção cirúrgica seis dias. A duração mediana do internamento, em relação à mesma variável, foi: atitude expectante 13 dias, dreno torácico 11, fibrinolíticos 10,5 e intervenção cirúrgica 23.
A análise estatística comparativa dos casos de DP com aqueles sem DP (Quadro I) demonstrou idade superior das crianças no primeiro grupo (p≤0,001). As crianças com DP tiveram maior duração de febre no curso da doença (p≤0,001) e durante o internamento (p≤0,001), não havendo diferença estatisticamente significativa para a maior duração de febre antes da admissão (p=0,135). No grupo com DP houve maior frequência de instituição de antibioticoterapia prévia à admissão, apesar de a diferença não atingir significado estatístico (p=0,052). O valor de proteína C reactiva foi superior nas crianças com DP (p≤0,001); não se observou diferença significativa para o número de leucócitos (p=0,606).
Quadro I – Comparação de dados clínicos entre crianças com derrame pleural e sem derrame pleural
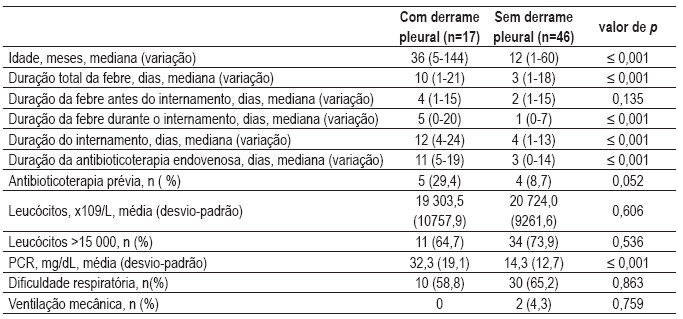
As crianças com DP tiveram maior duração do internamento (p≤0,001) e maior duração de antibioticoterapia endovenosa (p≤0,001).
Na comparação estatística entre o presente estudo e o decorrido entre 1996-2000 (Quadro II), não foram encontradas diferenças na distribuição da idade ou no sexo das crianças.
Quadro II – Comparação de dados clínicos entre as crianças internadas no estudo actual com as internadas no estudo decorrido entre 1996-20001
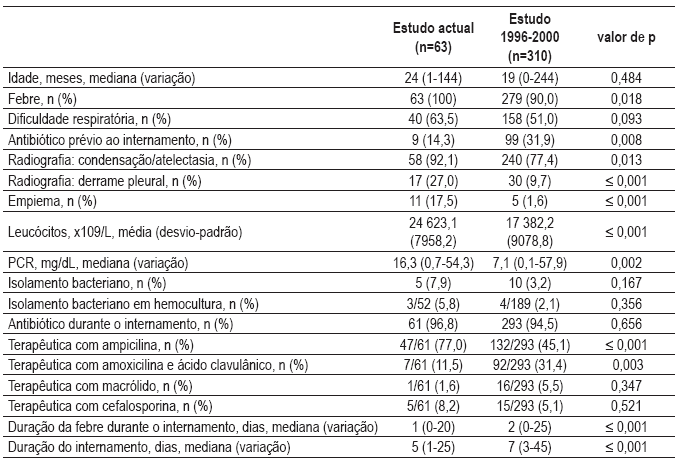
No estudo prévio uma maior proporção de crianças cumpria antibioticoterapia na altura da admissão (p=0,008). A ocorrência de febre foi mais prevalente na actualidade (p=0,018).
Relativamente à radiografia torácica efectuada na admissão, a proporção de crianças com sinais de condensação/atelectasia e de DP foi estatisticamente superior no estudo actual (p=0,013 e p≤0,001, respectivamente). A incidência de empiema foi também significativamente mais alta na actualidade (p≤0,001).
Na avaliação analítica, foram constatados valores superiores no presente trabalho em relação ao número de leucócitos (p≤0,001) e de proteína C reactiva (p=0,002). O esquema de antibioticoterapia instituído apresentou diferenças entre os estudos, com prescrição mais frequente de ampicilina no actual (p≤0,001) e de amoxicilina e ácido clavulânico no anterior (p=0,003); não foram encontradas diferenças na prescrição de macrólidos ou de cefalosporinas. Registou-se maior taxa de isolamento bacteriano no presente estudo, embora sem significância estatística (p=0,167). A duração da febre durante o internamento e a duração do mesmo foram mais prolongadas no trabalho anterior (p≤0,001 para ambas as análises).
Discussão
O advento de novas vacinas nos países industrializados, em concreto a introdução da PnV (em muitos países já integrante do plano nacional de vacinação, em Portugal disponível no mercado desde Junho de 2001), tem condicionado alterações na epidemiologia da PAC7,15,17,18,33, com evidência de tendência decrescente da doença documentada em vários estudos10,11,15-18. Paradoxalmente, tem-se assistido a um aumento no número de internamentos por pneumonia em idade pediátrica3,10, assim como a maior gravidade dos casos internados, com maior registo de complicações3,10,13,21,28,35-40. Permanece por explicar a razão para o aumento da gravidade das pneumonias, postulando–se causas hipotéticas inerentes ao hospedeiro, ao agente e/ou ao ambiente3,28,39. Tem sido, em parte, atribuído a uma alteração nos serotipos de Streptococcus pneumoniae causadores da doença, com emergência de serotipos mais agressivos (sobretudo os serotipos 1 e 3), não incluídos na PnV17,21,28,33,35,37,40,41,43.
Em Portugal foi já documentada em estudos multicêntricos a alteração na prevalência dos serotipos do agente desde a introdução da vacina, com aumento dos não incluídos e simultânea diminuição dos incluídos33,41. O aparecimento de um maior número de estirpes de Streptococcus pneumoniae resistentes à penicilina e a outros agentes antimicrobianos (nomeadamente às cefalosporinas)4,5,13,17,20,23,24,26-32 foi também colocada como hipótese explicativa, mas tem sido rejeitada por vários estudos4,13,21,28, nos quais também se demonstra a eficácia da terapêutica com penicilina e outros â-lactâmicos nas estirpes com sensibilidade intermédia e em algumas com resistência à penicilina4,6,23,29.
No presente estudo, a baixa taxa de identificação de agente bacteriano (7,9%), inferior à descrita na literatura1,16, poderá dever-se ao não recurso a outros métodos de diagnóstico para além de exames culturais (sangue e líquido pleural), como serologia e pesquisa de antigénios capsulares. A rentabilidade diagnóstica da hemocultura (5,8%) está de acordo com o descrito na literatura4,13,19. A rentabilidade do exame cultural do líquido pleural (18,2%), por sua vez, foi mais baixa do que o esperado1,16,27,36,37, o que pode em parte ser explicado por cerca de 50% das crianças sem isolamento de agente estarem já medicadas com antibiótico por altura da colheita. Num estudo multicêntrico recente efectuado no Reino Unido44, o isolamento de agente no LP foi sobreponível (17%), tendo sido colocada idêntica hipótese explicativa para a baixa prevalência. Não foram considerados para o estudo os resultados culturais da expectoração, pela sua comprovada baixa especificidade1,4,11,12.
As elevadas incidências de DP (27,0%) e de empiema (17,5%) nas PAC internadas, superiorà constatada em estudos recentes (15 -16% para o derrame pleural e 0,6 -3% para o empiema) 3,10,35,37,39, devem ser interpretadas com precaução, dado corresponderem aos internamentos decorrentes numa unidade de pneumologia pediátrica de um hospital terciário, destino de referenciação de várias outras entidades hospitalares. As pneumonias complicadas com derrame ocorreram em crianças mais velhas, dado que está de acordo com um estudo recente28, mas em desacordo com outros mais remotos36. Não foi comprovada a associação demonstrada em estudos anteriores com a instituição de antibioticoterapia prévia ao internamento28,35, apesar de a proporção de crianças previamente medicadas ser maior no grupo com PAC complicada. Concordantes com a literatura estão os parâmetros clínicos associados a maior gravidade da doença nas PAC com derrame, como a maior duração de febre durante o internamento, maior duração de antibioticoterapia endovenosa e maior duração do internamento28. No presente estudo foram demonstrados valores mais altos de proteína C reactiva, sem diferença estatística para os valores de leucócitos, dados concordantes com os de estudos recentes21,35. O agente isolado nos dois casos de DP, Streptococcus pyogenes, tem sido descrito como um dos principais patogénicos na pneumonia complicada com empiema, apesar de com menor prevalência do que o Streptococcus pneumoniae, o primeiro agente etiológico associado10,13,16,27,36,37,39,44.
Outras bactérias frequentemente implicadas no derrame complicado são o Staphylococcus aureus e o Haemophilus influenzae, sendo que a ordem de prevalência entre os agentes varia amplamente entre os estudos10,13,16,27,36,37,39,44.
Mais raramente são isolados patogénicos, como Pseudomonas aeruginosa, espécies de micobactérias, Mycoplasma pneumoniae, Klebsiella, Enterobacter, Proteus, Salmonella, Yersinia e anaeróbios39,44.
A abordagem terapêutica do empiema continua a ser controversa e extensamente debatida na literatura mais actual13,28,30,36,38,44-46,tendo sido objecto recente de revisão na unidade do presente estudo. Na presente série, os empiemas tratados com desbridamento cirúrgico (quer por toracotomia quer por toracoscopia) tiveram uma duração de internamento superior à dos tratados com dreno e com instilação de fibrinolíticos.
Correspondendo a uma série pequena, esta constatação não merece análise crítica e pode ser interpretada como resultado de uma maior gravidade dos casos de empiema tratados cirurgicamente. Relembra-se a indicação já descrita na literatura44 de referenciação dos casos de empiema para centros terciários com experiência na sua abordagem diagnóstica e terapêutica.
A análise comparativa do presente estudo com o realizado na mesma unidade no perío do 1996-20001 permite constatar diferenças significativas relativas à gravidade das pneumonias, a atitudes terapêuticas e à evolução das PAC. A incidência de internamento por PAC foi significativamente superior no estudo actual (10,5 internamentos por mês comparando com 5,2 internamentos por mês no estudo anterior); no entanto, deve ser salvaguardado o facto de o presente estudo incluir um período de 6 meses em que, epidemiologicamente, a pneumonia tem maior incidência, em oposição ao estudo prévio que decorreu num período de tempo significativamente superior e incluindo as quatro estações de vários anos.
Constata-se, à semelhança dos recentes relatos da literatura3,10,13,21,28,35-39, uma maior gravidade das pneumonias internadas no estudo actual, com valor mais alto de proteína C reactiva e significativamente maior incidência de DP (9,7% vs 27,0%) e de empiema (1,6% vs 17,5%). Assumiu também diferença estatística o valor de proteína C reactiva, superior no estudo actual.
Ao contrário do que seria esperado face à maior gravidade das PAC no estudo actual, comparativamente ao anterior, a evolução clínica foi mais favorável no primeiro, traduzida por menor duração da febre durante o internamento e por menor duração deste.
Foram ainda encontradas diferenças na abordagem das PAC internadas, constatando-se no presente estudo maior frequência de prescrição de ampicilina e da associação de amoxicilina e ácido clavulânico, o que está de acordo com a tendência actual de prescrição, sem relação com piores resultados2,16,18,19,24,28,45. Estas constatações podem suscitar a hipótese de que as PAC são tratadas de modo mais eficaz na actualidade.
Adicionalmente, pode especular-se que a análise crítica efectuada no estudo anterior, em que uma percentagem não desprezível de casos foi considerada presumivelmente de etiologia viral, influenciou a tendência actual de internamento por PAC na mesma unidade, com uma redução no internamento de PAC em crianças com menor gravidade clínica. Estudos efectuados em pneumonias e outras doenças respiratórias agudas sugerem que existe uma aprendizagem feita com base em auditorias, com reflexos na actuação clínica47-51.
O estabelecimento de normas orientadoras de diagnóstico e terapêutica das PAC e das PAC complicadas2,44,46,52 tem condicionado uma uniformização de atitudes nos centros hospitalares dos vários países, apesar das necessárias diferenças relativas às características epidemiológicas próprias de determinadas regiões. As modificações constantes na epidemiologia da doença obrigam à realização continuada de estudos multicêntricos e de revisões sistemáticas baseadas nos mesmos, de modo a assegurar uma continuada adequação de procedimentos.
Conclusões
Na última década tem sido documentada maior gravidade das pneumonias internadas, associada a maior taxa de complicações. Não tendo sido estabelecida uma justificação para esta alteração na epidemiologia da doença, tem sido apontada como possível causa a emergência de serotipos do Streptococcus pneumoniae não contemplados na PnV. A futura introdução no mercado das vacinas 9 –valente e 13 -valente, que integram serotipos considerados agressivos e responsáveis por um número significativo de pneumonias complicadas, assume maior relevância, devendo merecer a atenção dos clínicos. Apesar da maior gravidade descrita, o presente estudo sugere uma mais favorável evolução das PAC internadas, com menor duração dos sintomas e do internamento. Dada a potencial gravidade dos casos de DP no grupo pediátrico e a controvérsia que se mantém em relação à eficácia e morbilidade associadas às várias técnicas, sugere-se o seu tratamento em centros de referência.
Agradecimento
O nosso sincero agradecimento à Dra. Sofia Quintas, pela sua colaboração, sem a qual este trabalho não teria sido possível.
Bibliografia
1. Quintas S, Boto A, Pereira L, Barreto, C, Lito L. Pneumonia aguda da comunidade na criança – Decisão terapêutica. Acta Pediatr Port 2002; 33(2):85-92 [ Links ]
2. Sociedade Portuguesa de Pediatria – Secção de Pneumologia da Sociedade Portuguesa de Pediatria. Pneumonia adquirida na comunidade. Orientações para actuação em pediatria. Acta Pediatr Port 2007; 38(2):90-92. [ Links ]
3. Martin FC, Torrecilla BL, Artigao FB, Miguel MJG, G´mez MIJ, Santos, JA, Echevarría M. Incremento de la incidencia de neumonía bacteriana entre 2001 y 2004. An Pediatr (Barc) 2008; 68(2):99-102.
4. Chiang WC, Teoh OH, Chong CY, Goh A, Tang JPL, Chay OM. Epidemiology, clinical characteristics and antimicrobial resistance patterns of communityacquired pneumonia in 1702 hospitalized children in Singapore. Respirology 2007; 12:254-261.
5. Nasrin D, Collignon PJ, Wilson EJ, Pilotto LS,Douglas RM. Antibiotic resistance in Streptococcus pneumoniae isolated from children. J Paediatr Child Health 1999; 35:558-561
6. Moreno L, Krishnan JA, Duran P, Ferrero F. Development and validation of a clinical prediction rule to distinguish bacterial from viral pneumonia in children. Pediatric Pneumology 2006; 41:331-337.
7. Dowell SF, Kupronis BA, Zell ER, Shay DK. Mortality from pneumonia in children in the United States 1939 through 1996. N Eng J Med 2000; 342(19):1399-1407.
8. Grafakou O, Moustaki M, Tsolia M, Kavazarakis E, Mathioudakis J, Fretzayas A, Nicolaidou P, Karpathios T. Can chest X-ray predict pneumonia severity? Pediatric Pneumology 2004; 38:465-469.
9. Naranjo OR, Marco JA. Pneumonia awarness year, 2004: scientific impact through publications in archivos de bronconeumologia. Arch Bronconeumol 2006; 2(10):541-552.
10. Campana MB, Reigosa BA, Ruiz SJ, Olavarría FE, Granero MAM. Está aumentando la incidência de derrames pleurales paraneumónicos? An Pediatr(Barc) 2008;68(2):92-98.
11. Solas VP. Aspectos clinicoepidemiológicos de la neumonia neumocócica. Diagnóstico diferencial. An Pediatr 2003; 1(2):14-17.
12. McIntosh K. Community-acquired pneumonia in children. N Eng J Med 2002; 346(6):429-437.
13. Schultz KD, Fan LL, Pinsky J, Ochoa L, Smith EOB, Kaplan SL, Brandt ML. The changing face of pleural empyemas in children: Epidemiology and management. Pediatrics 2004; 113:1735-1740.
14. Sianiotis CA. Community-acquired pneumonia: diagnosis and treatment. Pediatric Pulmonology 1999; 18:144-145.
15. Whitney CG, Farley MM, Hadler J, Harrison LH, Bennett NM, Lynfield R, Reingold A, Cieslak PR, Pilishvili T, Jackson D, Facklam RR, Jorgensen JH, Schuchat A. Decline in invasive pneumococcal disease after the introduction of protein-polysaccharide conjugate vaccine. N Eng J Med 2003; 348(18):1737-1746.
16. Michelow IC, Olsen K, Lozano J, Rollins NK, Duffy LB, Ziegler T, Kauppil J, Leinonen M, McCracken JH. Epidemiology and clinical characteristics of communityacquired pneumonia in hospitalized children. Pediatrics 2004; 113:701-707.
17. Schutter I, Malfroot A, Piérard D, Lauwers S. Pneumococcal serogroups and serotypes in severe pneumococcal pneumonia in Belgian children. Pediatric Pulmonology 2006; 41:765-770.
18. Pineda V, Fontanals S, Larramona H, Domingo M, Anton J, Segura F. Epidemiology of invasive Streptococcus pneumoniae infections in children in an area of Barcelona, Spain. Acta Paediatr 2002; 91:1251-1256.
19. Schaad UB. Antibiotic Therapy of childhood pneumonia. Pediatric Pulmonology 1999; 18:146-149.
20. Rowland KE, Tunidge JD. The impact of penicillin resistance on the outcome of invasive Streptococcus pneumoniae infection in children. Aust NZ J Med 2000; 30:441-449.
21. Wexler ID, Knoll S, Picard E, Villa Y, Shoseyov D, Engelhard D, Kerem E. Clinical characteristics and outcome of complicated pneumococcal pneumonia in a pediatric population. Pediatric Pulmonology 2006; 41:726-734.
22. Principi N, Marchisio P. Epidemiology of Stretococcus pneumoniae in Italian children. Acta Paediatr 2000; 435 (Suppl.):40-43.
23. Durbin WJ. Pneumococcal infection. Pediatrics in Review 2004; 25:418-424.
24. Skull SA, Shelby-James T, Morris PS, Perez GO, Yonovitz A, Krause V, Roberts LA, Leach AJ. Streptococcus pneumoniae antibiotic resistance in Northern territory children in day care. J Pediatr Child Health 1999; 35:466-471.
25. Overturf GD. Technical report: Prevention of pneumococcal infections, including the use of pneumococcal conjugate and polysaccharide vaccines and antibiotic prophylaxis. Pediatrics 2000; 106:367-376.
26. Tan TQ, Mason Jr EO, Barson WJ, Wald ER, Schutze GE, Bradley JS, Arditi M, Givner LB, Yogev R, Kim KS, Kaplan SL. Clinical characteristics and outcome of children with pneumonia attributable to penicillin-susceptible and penicilline–nonsusceptible Streptococcus pneumoniae. Pediatrics 1998; 102:1369-1375.
27. Hardie WD, Roberts NE, Reising SF, Christie CDC. Complicated parapneumonic effusions in children caused by penicillin-nonsusceptible Streptococcus pneumoniae. Pediatrics 1998; 101:388-392.
28. Tan TQ, Mason EO, Wald ER, Barson WJ, Schutze GE, Bradley JS, Givner LB, Yogev R, Kim KS, Kaplan SL. Clinical characteristics of children with complicated pneumonia caused by Streptococcus pneumoniae. Pediatrics 2002; 110:1-6.
29. Kaplan SL, Mason Jr EO, Barson WJ. Three–Year multicenter surveillance of systemic pneumococcal infection in children. Pediatrics 1998; 102:538-545.
30. Farcia-Suarez MM, Vázquez F, Méndez FJ. Streptococcus pneumoniae virulence factors and their clinical impact: an update. Enferm Infecc Microbiol Clins 2006; 24(8):512-517.
31. Lee CY, Chiu CH, Huang YC, Chung PW, Su LH, Wu TL, Lin TY. Invasive pneumococcal infections: a clinical and microbiological analysis of 53 patients in Taiwan. Clin Microbiol Infect 2003; 9:614-618.
32. Kanra G, Erderm G, Ceyhan M, Klugman KP, Vasas A. Serotypes and bacterial susceptibility of pneumococci isolated from children with infections in Ankara in relation to proposed pneumococcal vaccine coverage. Acta Paediatrica Japonic 1998; 40:437-440.
33. Aguiar SI, Serrano I, Pinto FR, Melo-Cristino J, Ramirez M. Changes in Streptococcus pneumoniae serotypes causing invasive disease with non-universal vaccination coverage of the seven-valent conjugate vaccine. Clin Microbiol Infect 2008; 14:835-843.
34. Melo-Cristino J, Santos L, Ramirez M. Estudo Viriato: Actualização de dados de susceptibilidade aos antimicrobianos de bactérias responsáveis por infecções respiratórias adquiridas na comunidade em Portugal em 2003 e 2004. Rev Port Pneumol 2006; 12(1):9-29. [ Links ]
35. Lathi E, Peltola V, Virkki R, Alanen M, Ruuskanen O. Develoment of parapneumonic empyema in children. Acta Paediatrica 2007;96:1686-1692.
36. Martins S, Valente S, David TN, Pereira L, Barreto C, Bandeira T. Derrame pleural complicado na criança–Abordagem terapêutica. Rev Port Pneumol 2007; 13(1):53-70. [ Links ]
37. Bronte LD, Baquero-Artigao F, Garcia-Miguel MJ, Gonzalez NH, Garcia PP, Martin FC. Derrame pleural paraneumónico: revisión de 11 anos. An Pediatr (Barc) 2006; 64(1):40-45.
38. Barnes NP, Hull J, Thomson AH. Medical management of parapneumonic pleural disease. Pediatric Pulmonology 2005; 39:127-134.
39. Jaffé A, Balfour-Lynn IM. Management of empyema in chldren. Pediatric Pulmonology 2005;40:148-156.
40. Ramphul N, Eastham KM, Freeman R, Eltringham G, Kearns AM, Leeming JP, Hasan A, Hamilton LJR, Spencer DA. Cavitory lung disease complicating empyema in children. Pediatric Pulmonology 2006; 41:750-753.
41. Nunes S, Sá-Leão R, Pereira LC, Lencastre H. Emergence of a serotype 1 Streptococcus pneumoniae lineage colonizing healthy children in Portugal in the sevenvalent conjugate vaccination era. Clin Microbiol Infect 2008; 14:82-84
42. Dias R, Caniça M. Invasive pneumococcal disease in Portugal prior to and after the introduction of pneumococcal heptavalent conjugate vaccine. Immunol Med Microbiol 2007; 51:35-42.
43. Schutter I, Malfroot A, Piérard D, Lauwers S. Pneumococcal serogrups and serotypes in severe pneumococcal pneumonia in Belgian children: Theoretical coverage of the 7-valent and 9-valent pneumococcal conjugate vaccines. Pediatric Pulmonology 2006; 41:765-770.
44. Balfour-Lynn IM, Abrahamson E, Cohen G, Hartley J, King S, Parikh D, Spencer D, Thomson AH, Urquhart D. BTS guidelines for the management of pleural infection in children. Thorax 2005; 60:2-21.
45. Kurt BA, Winterhalter M, Connors R, Betz BW, Winters JW. Therapy of parapneumonic effusions in children: video-assisted thoracoscopic surgery versus conventional thoracostomy drainage. Pediatrics 2006; 118:e547-e553.
46. Garrido VV, Sancho JF, Blasco H, Gafas AP, Rodriguez EP, Panadero FR, Candeira SR, Velasquez AS, Cuadrado LV. Diagnosis and treatment of pleural effusion. Arch Bronconeumol 2006; 42(7):349-372.
47. Clements H, Stephenson T, Gabriel V, Harrison T, Millar M, Smyth A, Tong W, Linton CJ. Rationalised prescribing for community acquired pneumonia: a closed loop audit. Arch Dis Child 2000; 83:320-324.
48. Davies G, Paton JY, Beaton SJ, Young D, Lenney W. Children admitted with accute wheeze/asthma during November 1998 -2005: a national UK audit. Arch Dis Child 2008; 93:952-958.
49. Senciales FB, Arrebola EM, Álvarez JCB, Pablos CV. Impacto de las guías de práctica clínica sobre el coste del control de la neumonía extrahospitalaria. An Pediat (Barc) 2008; 69(2):154-158.
50. Smart K, Lemay JF, Kellner JD. Antibiotic choices by paediatric residents and recently graduated paediatricians for typical infectious disease problems in children. Paediatr Child Health 2006; 11(10):647-653.
51. Barben JU, Robertson CF, Robinson PJ. Implementation of evidence-based management of acute bronchiolitis. J Paediatr Child Health 2000; 36:491-497.
52. SEPAR Working Group on Community–Acquired Pneumonia. Guidelines for the diagnosis and treatment of community-acquired pneumonia. Spanish Society of Pulmonology and Thoracic Surgery (SEPAR). Arch Bronconeumol 2005; 41(5):272-249.
53. Hsieh YC, Hsiao CH, Tsao PN, Wang JY, Hsueh PR, Chiang BL, Lee WS, Huang LM. Necrotizing pneumococcal pneumonia in children: The role of pulmonary gangrene. Pediatric Pulmonology 2006; 41:623-629.
54. Giebink GS. The Prevention of pneumococcal disease in children. N Eng J Med 2001; 345(16):1177-1183.
55. Lupisan SP, Ruutu P, Abucejo -Ladesma PE, Quiambao BP, Gozum L, Sombrero LT, Romano V, Herva E, Riley I, Simoes EAF. Predictors of death from severe pneumonia among children 2-59 months old hospitalized in Bohol, Philippines; implications for referral criteria at a first-level health facility. Tropical Medicine International Health 2007; 12(8):962-971.
56. Heiskanen-Kosma T, Korppi M, Leinonen M. Serologically indicated pneumococcal pneumonia in children : a population-based study in primary care settings. APMIS 2003; 111:945-950.
57. Lynch T, Platt R, Gouin S, Larson C, Patenaude Y. Can we predict which children with clinically suspected pneumonia will have the presence of focal infiltrates on chest radiographs? Pediatrics 2004; 113:e186-e189.
58. Grant CC, Scragg R, Tan D, Pat A, Aickin R, Yee RL. Hospitalisation for pneumonia in children in Auckland, New Zeland. J Paediatr Child Health 1998; 34:355-359
59. Kyaw MH, Lynfield R, Schaffner W, Craig AS, Hadler J, Reingold A, Thmas AR, Harrison LH, Bennett NM, Farley MM, Facklam RR, Jorgensen JH, Besser J, Zell ER, Schuchat A, Whitney CG. Effect of introduction of the pneumococcal conjugate vaccine on drugresistant Streptococcus pneumoniae. N Eng J Med 2006; 354(14):1455-1463.
Correspondência/Correspondence to:
Cláudia Calado
Hospital de Faro EPE. Serviço de Pediatria
Rua Penedo Leão
8000 Faro
e-mail: claudiasilvacalado@hotmail.com
Recebido para publicação/received for publication: 09.03.31
Aceite para publicação/accepted for publication: 09.07.23













