Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Portuguesa de Pneumologia
versão impressa ISSN 0873-2159
Rev Port Pneumol v.15 n.6 Lisboa nov. 2009
Estratégia de tratamento do tabagismo na DPOC
Paula Pamplona1
Berta Mendes2
Resumo
A cessação tabágica é uma das melhores formas de melhorar o prognóstico dos doentes com DPOC. Baseados na evidência actualmente disponível, todos os profissionais de saúde devem ter um papel proactivo e contínuo na motivação para parar e no tratamento para a cessação de todos os fumadores. O tratamento deve incluir farmacoterapia combinada com suporte comportamental e deve integrar o seguimento da doença respiratória crónica como recomendado no Plano Nacional de Prevenção e Controlo da DPOC.
Os pneumologistas e os restantes profissionais de saúde devem receber treino que garanta conhecimento, atitudes e capacidades necessários para fornecer estas intervenções ou para referenciar a especialistas na área.
No futuro próximo, unidades especializadas em tabagismo deverão fornecer assistência especializada, formação, investigação, divulgação e medidas de controlo na área de saúde de influência (hospital e cuidados de saúde primários).
Palavras-chaves: Doença pulmonar obstrutiva crónica, cessação tabágica, unidades especializadas em tabagismo.
Tobacco smoking treatment strategy in COPD
Abstract
Smoking cessation is one of the most important ways of improving the prognosis of COPD patients. Based on currently available evidence professional health workers should take a proactive and continuous role with smokers, motivating them to stop smoking and providing treatment to aid smoking cessation. The treatment should include pharmacotherapy in addition to behavioural support and should be part of management of the patient’s chronic respiratory condition, as the COPD National Prevention and Treatment Programme recommends. Respiratory physicians and other professional health workers should receive training to ensure they have the necessary knowledge, attitude and skills to undertake these initiatives or to refer the smokers to a suitable qualified specialist. In the near future specialised smoking units should provide specific support, promote training, improve research and awareness and establish tobacco control measures in hospitals and primary health care centres.
Key-words: Chronic obstructive pulmonary disease, smoking cessation, specialized tobacco units.
Siglas
CO – monóxido de carbono; PFR – provas de função respiratória; TSN – terapêutica de substituição de nicotina; UET – unidades especializadas em tabagismo.
Introdução
A DPOC é uma das principais causas de morbilidade crónica, de perda de qualidade de vida e de mortalidade, estando previsto o seu aumento nas próximas décadas1.
Tratando-se de uma doença com uma prevalência tão elevada2 e havendo necessidade de um acompanhamento articulado a vários níveis (cuidados de saúde primários e cuidados hospitalares), de forma a obter ganhos de saúde e racionalização de cuidados, torna-se necessário divulgar normas de boas práticas no doente fumador com DPOC.
Apesar de, em Portugal, nos últimos anos, a prevalência de homens fumadores ter diminuído, a prevalência de mulheres fumadoras tem aumentado, e, assim sendo, é previsível o aumento substancial da prevalência da DPOC nas mulheres. Por outro lado, o crescente envelhecimento da população poderá também contribuir para este aumento.
O risco de desenvolver DPOC em fumadores susceptíveis é directamente proporcional ao número de cigarros consumidos por dia, tendo ainda maior peso o efeito cumulativo ao longo dos anos (carga tabágica).
É interessante reconhecer que os benefícios que se atingem com a cessação tabágica são os pretendidos pela Gobal Initiative for Chronic Obstructive Lung Diseases para o controlo da DPOC3:
• Prevenir a progressão da doença;
• Aliviar os sintomas;
• Aumentar a tolerância ao exercício;
• Melhorar a funcionalidade e a qualidade de vida;
• Prevenir e tratar as exacerbações;
• Prevenir e tratar as complicações;
• Reduzir a mortalidade.
Acrescidos, ainda, de melhoria funcional respiratória e da diminuição do risco de outras patologias relacionadas com o tabaco.
Há consenso que, em muitos destes doentes, é necessário um tratamento individualizado, intensivo e prolongado no tempo, com inclusão de terapêutica farmacológica e comportamental, incluindo a prevenção das recaídas e do stress.
O consumo de tabaco é, de longe, o factor de risco mais importante para o desenvolvimento da DPOC. Por outro lado, é reconhecido que nenhuma outra intervenção, para além da cessação tabágica, melhora a sobrevida destes doentes, independentemente do estádio de gravidade da doença3.
Atendendo à evidência da relação existente entre a dose de tabaco consumido (número de cigarros fumados ou outras formas de tabaco) e a progressão da DPOC, ou seja, declínio na função pulmonar, deveria ser evidente, tanto para os doentes como para os profissionais de saúde, que a cessação tabágica seria o tratamento mais importante na DPOC.
No entanto, o carácter aditivo dos produtos do tabaco dificulta a cessação e, por isso, muitos consumidores necessitam de ajuda para parar de fumar. O tratamento efectuado pelos médicos aumenta particularmente o sucesso da cessação e é, entre todas as medidas preventivas, a intervenção que apresenta melhor relação custo-benefício. Apesar disso, tem de se reconhecer que a cessação tabágica continua a não ser uma prioridade para a maioria dos profissionais de saúde, independentemente do tipo de intervenção (breve ou intensiva).
É necessário que a cessação tabágica integre todos os serviços que tratam doentes respiratórios e que todos os médicos e outros profissionais de saúde envolvidos tenham um nível adequado de conhecimentos para intervir.
Os fumadores com DPOC têm:
• consumos mais elevados de tabaco e são mais dependentes da nicotina;
• níveis mais altos de monóxido de carbono (CO) no ar exalado;
• um padrão ventilatório diferente (inalam mais profunda e rapidamente que os outros fumadores) sujeitando o pulmão a uma maior exposição aos produtos tóxicos;
• mais alterações psiquiátricas, como a depressão, podendo alguns doentes utilizar o tabaco como automedicação para controlo da ansiedade e depressão.
Uma outra dificuldade acrescida é a relação directa entre a frequência da DPOC, o tabaco consumido e o baixo nível socio económico.
Estas particularidades condicionam pois uma dificuldade maior na cessação tabágica dos fumadores com DPOC4,5,6.
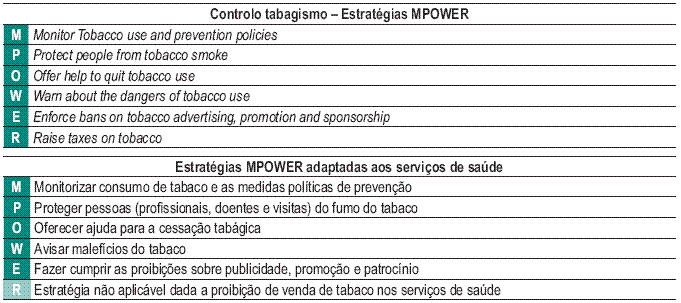
Convém não esquecer que a cessação tabágica, apesar de trazer benefícios na redução da morbilidade e da mortalidade dos doentes com DPOC7, não pode ser dissociada da intervenção nas outras vertentes do controlo do tabagismo, como preconizado pela OMS, com a estratégia MPOWER8. Medidas para o controlo do início do consumo e para a protecção dos não fumadores têm repercussão na diminuição da prevalência da DPOC e na redução dos efeitos nefastos da exposição ao fumo de tabaco ambiental (Quadro X – estratégias MPOWER).
É ainda importante salientar que o impacto do tabagismo em Portugal, analisado em 20057, considera a DPOC a principal doença responsável pelos anos de vida perdidos ajustados por incapacidade (DALY – medida da quantidade de saúde perdida, em tempo, preconizada pela Organização Mundial de Saúde e pelo Banco Mundial), correspondendo a DPOC a 61% dos DALY (os acidentes vasculares cerebrais a 27% e o enfarte agudo do miocárdio a 9%).
O mesmo estudo7 avaliou tambem os custos do tabagismo: dos cerca de 490 milhões de euros atribuíveis ao tabaco, em ambulatório e internamento, 244 milhões foram gastos em doenças respiratórias não neoplásicas (entre as quais a DPOC é a de maior impacto).
Caso os fumadores tivessem parado de fumar, nesse ano, os custos teriam sido reduzidos em cerca 171 milhões de euros – custos redutíveis. No que respeita às doenças respiratórias não neoplásicas, teriam sido poupados 27 milhões de euros.
Mas intervir no tabagismo não é fácil, ainda mais quando se sobrepõem certas características particulares já referidas para a grande maioria dos doentes com DPOC. As particularidades do fumador DPOC justificam uma intervenção específica, tendo como base a evidência científica, já comprovada para o fumador saudável9,10, complementada por estudos efectuados em doentes com DPOC.
Esta necessidade, reconhecida pela Euro pean Respiratory Society (ERS), levou à realização de um documento de consenso orientador da cessação tabágica nos doentes respiratórios11.
Os objectivos principais deste documento foram os seguintes: 1) apresentar recomendações para a cessação tabágica dirigidas ao doente respiratório, nomeadamente com DPOC; 2) aumentar a implementação da cessação tabágica; e 3) estimular a investigação nesta área. Integrar a intervenção da dependência tabágica nos programas de tratamento de doença crónica (DPOC) pode ser uma forma eficaz de actuar10. Tendo em consideração o interesse desta estratégia de tratamento integrado, o Programa Nacional de Prevenção e Controlo da Doença Pulmonar Obstrutiva Crónica1 definiu várias estratégias de intervenção e formação, das quais se destacam as duas primeiras:
• Estratégia 1. Criação e desenvolvimento de consultas anti tabágicas;
• Estratégia 2. Elaboração e divulgação de normas de boas práticas na abordagem antitabágica.
Este artigo de revisão pretende actualizar a informação disponível para o tratamento do fumador com DPOC tendo como referências principais os importantes documentos que se referem:
• Programa-tipo de actuação em cessação tabágica9, divulgado pela Direcção-Geral de Saúde na forma de circular normativa, a partir de 2007;
• As recomendações dirigidas ao doente respiratório e divulgadas pela European Respiratory Society11, em 2007;
• A actualização das recomendações globais preconizadas pelo United States Department of Health and Human Services10, em 2008.
Este artigo dá ênfase às recomendações consensuais principais e comenta também algumas dissonâncias.
Algumas das recomendações defendidas pela European Respiratory Society não são baseadas em ensaios aleatorizados e controlados (randomized controlled trials – RCT mas na opinião de peritos com experiência na cessação tabágica de fumadores saudáveis e doentes respiratórios.
As recomendações defendidas neste artigo são as propostas pelas referências descritas10,11 e são classificadas de acordo com o nível de evidência que se descreve:
A – evidência baseada em muitos ensaios bem desenhados, aleatorizados e controlados (RCT), com um padrão de resultados consistente;
B – alguma evidência baseada em ensaios aleatorizados e controlados mas não considerados óptimos devido à heterogeneidade das populações estudadas e à menor consistência dos resultados;
C – reservada para situações de interesse clínico em que a evidência foi baseada não em ensaios aleatorizados e controlados mas em trabalhos publicados ou opinião de peritos.
Assim, as recomendações com o nível de evidência A são mais sólidas do que as recomendações com níveis de evidência B ou C.
Pontos-chaves das recomendações
1. Os doentes com DPOC têm uma necessidade maior e mais urgente para parar de fumar, comparativamente com o fumador em geral, pelo que devem ser aconselhados a fazê-lo, apesar de ser considerado frequentemente difícil (recomendação com nível de evidência B11).
2. A cessação tabágica deve integrar qualquer plano de tratamento do doente com DPOC. Médicos que tratam doentes com DPOC devem ter um papel contínuo proactivo na motivação de cada fumador para parar de fumar, no tratamento para a cessação e nas recaídas, quando estas ocorrem. Sendo necessário:
a) Padronizar a abordagem dos hábitos tabágicos, recorrendo a métodos que possam objectivar o consumo de tabaco, como a medição do monóxido de carbono (CO) no ar expirado (recomendação com nível de evidência C11);
b) Sistematizar a identificação obrigatória e automática de fumadores, por exemplo através de identificação electrónica (recomendação com nível de evidência A10);
c) Prescrever a terapêutica farmacológica eficaz para a dependência da nicotina, como a bupropiona, a vareniclina e a terapêutica de substituição de nicotina (TSN), salvaguardadas as indicações e contraindicações. Utilizar doses mais elevadas de TSN, durante mais tempo, ou, ainda, combinação de diferentes fármacos, quando necessário (recomendação com nível de evidência A10);
d) Fornecer suporte comportamental em múltiplas sessões, de acordo com o grau de motivação (recomendação com nível de evidência A10);
3. O documento da ERS recomenda (nível de evidência C) a necessidade dos profissionais que tratam doentes respiratórios terem conhecimentos específicos que lhes possibilitem atitudes adequadas e treino de capacidades e competências para a resolução de problemas, sendo um requisito a educação médica contínua e acreditada11.
O documento do United States Department of Health and Human Services recomenda (nível de evidência B) que todos os médicos, nas várias fases da sua carreira, deverão possuir treino de intervenção no tabagismo, não só para dar assistência aos fumadores que desejam parar de fumar, mas também para motivar aqueles que não desejam parar de fumar.
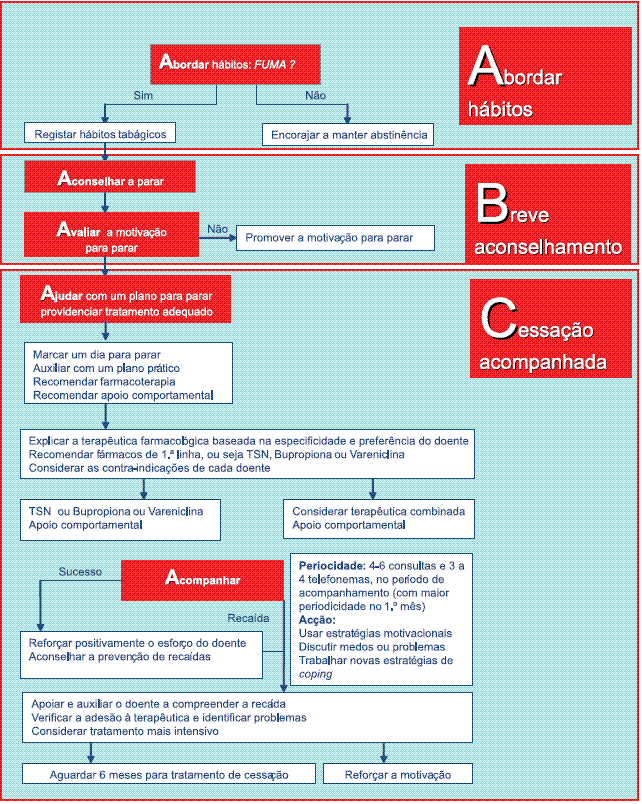
Este treino deve ser acompanhado de sistemas de apoio (material que promova a Abordagem, que Ajude a marcação de uma data para a cessação e forneça materiais de apoio e que Acompanhe posteriormente o fumador10).
4. A aplicação destas normas poderá ser parcialmente financiada pela diminuição dos custos decorrentes da própria cessação, que se repercutem não só ao nível do internamento, mas também do ambulatório.
No entanto, deverá ser estabelecido um orçamento próprio para a implementação de protocolos de tratamento (recomendação com nível de evidência A11).
Os tratamentos para a cessação tabágica (incluindo aconselhamento e medicação) são comprovadamente benéficos na relação custo-efectivo, relativamente a outros tratamentos comparticipados, e devem ser fornecidos a todos os fumadores (recomendação com nível de evidência A10).
Devem ser alocados aos subsistemas de saúde os recursos necessários, de forma a fornecer tratamentos eficazes (recomendação com nível de evidência C10). Fornecer tratamento para a cessação tabágica, custeado pelos subsistemas de saúde, demonstrou, não só maior utilização deste tipo de intervenção, mas também aumento das tentativas para a cessação e maior percentagem de sucesso (recomendação com nível de evidência A10).
5. É importante avaliar a função pulmonar regularmente, para controlar a evolução da doença e utilizar os resultados para aumentar a motivação (recomendação com nível de evidência C11).
6. Enquanto o documento da ERS defende que, aos fumadores não motivados para parar, deve ser prescrita TSN para reduzir o consumo de tabaco, tendo como finalidade a cessação (recomendação com nível de evidência B11), o documento do US Department of Health and Human Services não recomenda este tipo de intervenção10, considerando que as estratégias que visam a redução dos hábitos tabágicos não têm evidência que as justifique e considerando ainda que o objectivo a atingir na prática clínica deverá ser essencialmente focado no tratamento do uso e dependência do tabaco10.
7. Aos fumadores não motivados para parar ou reduzir deve ser feito o aviso de que o médico retomará a mesma questão na consulta seguinte (recomendação com nível de evidência C11).
Intervenção no tabagismo
Tabagismo e dependência
O tabaco apresenta duas características que, por surgirem associadas, o convertem num grave problema para a saúde individual e pública. Uma dessas características tem a ver com a dependência provocada pela nicotina, e, a outra, com a elevada toxicidade atribuída às múltiplas substâncias que se encontram na composição do fumo do tabaco.
É a dependência provocada pelo consumo de tabaco que leva a OMS e a Sociedade Americana de Psiquiatria a considerarem o tabagismo como uma doença aditiva crónica com recaídas, exigindo uma intervenção específica.
Para além de diagnosticar a presença do tabagismo, são necessárias algumas avaliações para planear o tipo de ajuda a prestar. É de grande importância conhecer o perfil de consumo do fumador, compreender a motivação para mudar o seu comportamento, avaliar o nível de dependência do tabaco e, ainda, identificar possíveis comorbilidades que interfiram na cessação ou na decisão terapêutica.
Avaliação do consumo de tabaco
A avaliação do uso de tabaco engloba informação sobre o início do consumo, o tipo de tabaco, o número diário de cigarros, a carga tabágica* e o número de tentativas anteriores de cessação e respectiva caracterização. Estas poderão ser as perguntas básicas a fazer a um fumador, mas a avaliação dos hábitos tabágicos, realizada através de questionários, nem sempre corresponde à realidade12,13, particularmente quando o fumador se encontra sob pressão para parar de fumar e não o consegue fazer.
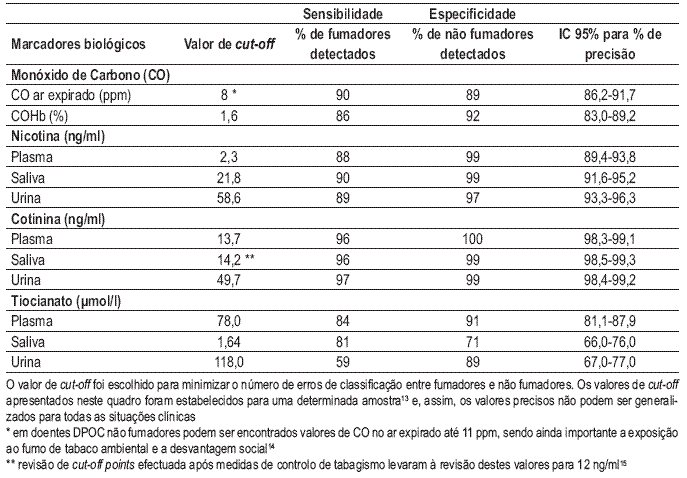
Para validar o consumo, podem ser utilizados numerosos marcadores biológicos, como monóxido de carbono, nicotina, cotinina e tiocianatos, entre outros. A escolha dos marcadores a utilizar deve ter em consideração não só a utilidade (dependente da especificidade e sensibilidade) mas também o custo e a facilidade de utilização (invasibilidade do produto a analisar e demora dos resultados). A utilização de marcadores biológicos pode ainda ter benefícios adicionais, como aumentar a motivação do fumador e auxiliar o ajuste farmacológico. No caso da utilização da medição de monóxido de carbono (CO) no ar expirado, o conhecimento imediato do resultado (observado pelo técnico e pelo doente em tempo real) não só valida o consumo (informando da manutenção do tabagismo ou da abstinência) mas fornece também motivação ao doente, ao contrário de outros marcadores em que o resultado não é imediato.
A utilização de marcadores biológicos na prática clínica obriga a um conhecimento dos valores óptimos de cut-off, bem como da sensibilidade e especificidade dos mesmos (Quadro I).
Quadro I – Marcadores biológicos: Valor óptimo de cut-off, sensibilidade e especificidade para descriminar hábitos tabágicos
No caso de terem sido feitas tentativas anteriores, é ainda importante analisar: os métodos usados, a respectiva adesão e resultados, o número e intervalo de tentativas e suas circunstâncias (por exemplo, ocorridas em internamento), o tempo de duração, os motivos de recaída, as dificuldades e os benefícios sentidos durante a abstinência.
Motivação para parar
A prontidão ou forte motivação para parar são cruciais para o sucesso da cessação tabágica. Das múltiplas formas para avaliar a motivação na cessação tabágica (pergunta directa, avaliação do processo de mudança comportamental, escala de Richmond, escala visual analógica, etc.) não foi ainda encontrado um instrumento de medição que reúna as características ideais (validade, precisão, exactidão e sensibilidade).
A dificuldade desta avaliação tem justificado a procura de novas formas de análise e, recentemente, têm sido utilizadas duas perguntas a responder de forma quantitativa11,16 (utilizando uma escala visual analógica) (Fig. 1).

Fig. 1 – Avaliação da motivação para parar de fumar
De forma simples, pode-se avaliar a intenção para parar de fumar perguntando ao fumador “Que importância tem para si deixar de fumar?”
Mas a resposta a esta questão, por si só, não será suficiente para avaliar a motivação do fumador. Os factores intrínsecos ou extrínsecos que condicionam a intenção de parar de fumar não são os únicos determinantes no processo de mudança comportamental, dado que alguns doentes portadores de doenças crónicas relacionadas com o tabaco, mesmo sendo várias vezes alertados pelos seus médicos para parar de fumar, não só falham repetidamente, como podem desenvolver tolerância ao aconselhamento.
Os insucessos repetidos poderão contribuir para uma autoeficácia diminuída, de tal forma que o fumador poderá manifestar que já não deseja parar de fumar16. Assim, é conveniente perguntar também ao fumador “Como avalia a sua confiança em conseguir parar de fumar?”
A avaliação destas duas questões facilita a escolha da intervenção ideal (Quadro II). Se existe prontidão para parar, o fumador tem níveis elevados em ambas as variáveis e pode marcar-se de imediato a data para a cessação.
Quadro II – Proposta de intervenção de acordo com a motivação (intenção e confiança)
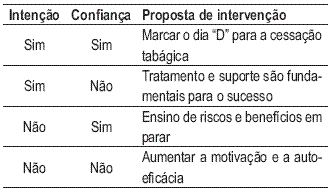
Se a intenção é alta, mas a confiança é baixa, o tratamento e o apoio são cruciais para o sucesso. Se a confiança é alta, mas a intenção de parar é baixa, é fundamental a educação para a saúde (ensino dos riscos e benefícios em parar). Se nas duas escalas for atingido um nível baixo, tem de se proceder ao aumento da motivação e da auto eficácia.
Na abordagem da cessação tabágica deve ser evitado o discurso directivo e autoritário, predominantemente utilizado na prática clínica, geralmente a forma mais eficaz de fornecer informações rápidas, mas desapropriado para mudar atitudes. A discussão franca dos problemas com o fumador aumenta a vontade e a motivação para a cessação, devendo optar-se por uma atitude compreensiva, respeitosa e empática (resposta afectiva apropriada à situação de outra pessoa e não à própria situação – colocar-se no lugar do doente11,16.
Avaliação da dependência
A maioria dos fumadores são dependentes da nicotina, variando o nível de dependência de fumador para fumador. A avaliação da dependência é particularmente importante nos fumadores que querem parar de fumar, porque tem influência no tipo de intervenção.
A dependência pode ser avaliada através de questionários ou da medição de marcadores biológicos. Dos questionários disponíveis, o teste de Fagerström adaptado é o mais utilizado (Quadro III). Este teste quantifica a dependência numa escala de 0 a 10, correspondendo o mais elevado a maior dependência17.
Quadro III – Teste de Fagerström, adaptado

Das seis perguntas que se formulam, destacam-se, como indicadoras de maior dependência, as perguntas 1 e 4: intervalo de tempo entre o acordar e consumo do primeiro cigarro e número total de cigarros fumados por dia. Considera-se muito dependente o indivíduo que fuma nos primeiros 30 minutos depois de acordar e consome 20 ou mais cigarros por dia. Outro indicador importante de dependência elevada, se bem que pouco frequente, encontra-se nos consumidores de tabaco durante a noite.
A avaliação da concentração de nicotina ou dos seus metabolitos, como a cotinina, no sangue, urina ou saliva, tem também sido usada, mais recentemente, como indicadora de dependência. A cotinina é o marcador biológico mais utilizado por ter uma semivida maior (15 a 20 horas), podendo ser detectada após 4 dias de exposição e poder auxiliar a prescrição de terapêutica de substituição.
Um nível de cotinina sérica superior a 250 mg/dl identifica fumadores com maior dependência18,19. A utilidade e facilidade desta avaliação fundamenta que se aconselhe a que as unidades especializadas em tabagismo utilizem este instrumento de avaliação quantitativa.
Uma outra forma de avaliação da dependência é a medição do monóxido de carbono.
O uso de tabaco contribui para a absorção de muitos tóxicos, entre os quais o monóxido de carbono (CO), que é facilmente mensurável. A concentração de monóxido de carbono no ar expirado pode ser considerada um indicador de consumo de tabaco, fornecendo também informação sobre dependência.
A curta semi vida do monóxido de carbono (4 a 6 horas) permite, apenas, avaliar o consumo de tabaco nas últimas horas. O nível de CO pode normalizar 24 a 48 horas após o consumo do último cigarro. Pelo facto de existirem comercializados múltiplos aparelhos que permitem a sua medição instantânea, a avaliação do CO no ar expirado deve ser aproveitada para a motivação do fumador, auxiliando também a monitorização do consumo ao longo do tratamento.
Sob condições ambientais normais, no não fumador, o nível de CO no ar expirado, habitualmente, não excede 4 ppm, podendo atingir 11 ppm em alguns doentes com DPOC14. No fumador, o nível de CO depende do número de cigarros fumados, sendo geralmente superior a 10 ppm. A semi vida do CO é variável, em função do exercício praticado, sendo diminuída para 1 hora em caso de exercício e pode aumentar durante o sono até às 4-8 horas, pelo que a medição deve fazer-se, preferencialmente, no final do dia20. O consumo de outros tipos de tabaco, como cigarrilhas, charutos ou outros, pode também ser quantificado pela medição do CO, avaliando desta forma o nível de exposição destas formas de tabaco e servindo para o ensino sobre riscos.
Quando se tem como objectivo inicial a redução e não a cessação, a monitorização do CO é fundamental. Sabe-se que a diminuição do número de cigarros consumidos por dia pode ser compensada pelo aumento do número e profundidade das inalações e, deste modo, poderá ser objectivado um valor de CO no ar expirado superior ao esperado21. A medição do CO pode, assim, auxiliar o fumador a compreender que a cessação tabágica por completo deverá ser o objectivo principal, de forma a diminuir efectivamente os riscos para a saúde.
Quando não se dispõe de um analisador de CO pode quantificar-se a carboxiemoglobina (COHb) ao realizar uma gasometria arterial.
O monóxido de carbono tem grande afinidade com a hemoglobina (240 vezes superior ao oxigénio), formando a carboxiemoglobina que dificulta o transporte de oxigénio aos tecidos. No sangue, o CO tem uma semivida de 6 horas20.
Existe uma relação linear entre o CO no ar expirado e a COHb no sangue, concentrações de CO no ar expirado de 10 a 20 ppm, correspondem a 2 a 5% de COHb (Quadro IV).
Quadro IV– Níveis esperados de CO de acordo com o consumo de cigarros

No entanto, e tal como pode acontecer com a medição de CO no ar expirado, podem também surgir taxas sanguíneas elevadas de COHb sem exposição directa ao fumo de tabaco. São disso exemplo certos profissionais que contactam com óleo diesel, soldadores, etc. ou após intoxicação doméstica (sistema de aquecimento deficiente entre outros).
Oportunidades de intervenção
Nos últimos anos, tem sido dado particular destaque aos “momentos de ensino”, situações de doença que motivam espontaneamente os indivíduos a adoptar comportamentos de saúde com redução de riscos.
Situações particulares, como o diagnóstico de uma doença, o internamento, o conhecimento de exames com alterações ou as visitas médicas poderão favorecer a motivação para a cessação.
A realização de provas de função respiratória (PFR) a doentes que, muitas vezes, minimizam a sua percepção de risco de doença, podem proporcionar ao profissional de saúde uma ocasião para, de forma objectiva, personalizar o aviso para a cessação tabágica11,23,24.
Sabendo-se que apenas cerca de um quarto dos fumadores desenvolve DPOC (o que é variável com a carga tabágica e a idade do fumador) e, ainda, que a existência de sintomas pode ocorrer em fumadores sem DPOC e, portanto, com PFR normais, deverá ser acautelado o devido aconselhamento, antes e após a realização da espirometria, de forma a evitar o reforço do tabagismo.
Mesmo não sendo consensual a utilização da espirometria na motivação para a cessação tabágica25, no doente já com confirmação diagnóstica poderá ser mostrada a possibilidade de evolução da sua doença de acordo com o seu comportamento, relativamente ao tabagismo: manutenção dos hábitos ou cessação tabágica (Fig. 2).
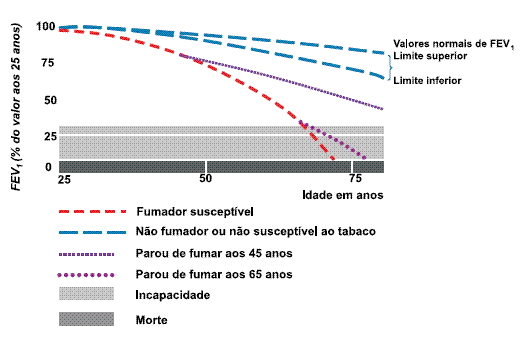
Fig. 2 – O modelo de Fletcher e Peto compara a evolução do FEV1 ao longo da vida de acordo com a susceptiblidade ao fumo do tabaco, ou seja, deterioração progressiva e acelerada do FEV1 com a continuação dos hábitos nos fumadores suceptíveis e deterioração lenta do FEV1 nos não fumadores e fumadores não susceptíveis (evolução no caso de cessação tabágica). O intervalo entre as duas linhas a tracejado largo e azul correspondem aos valores de FEV1 esperado no não fumador ou no indivíduo não susceptível ao tabaco (a tracejado – limites superior e inferior do normal).
No modelo de Fletcher e Peto é salientado o benefício funcional em parar de fumar, passando a deterioração funcional a ser menos acelerada e semelhante à verificada no não fumador ou no fumador não susceptível (linha lilás e linha roxa). Adaptado de Fletcher e Peto27
O conceito de “idade dos pulmões” (a idade que seria expectável para o resultado de FEV1 observado na espirometria) foi desenvolvido, em 1985, como forma facilitada de transmitir os resultados e como instrumento de reforço para que os fumadores entendam a possibilidade de envelhecimento prematuro do pulmão26.
Nos últimos anos, a espirometria tem sido utilizada como estratégia isolada de incentivo com resultados prometedores, não só através da explicação do modelo de Fletcher e Peto23,24, como também, mais recentemente, incorporando essa informação no espirómetro e disponibilizando um gráfico que posteriormente é explicado ao fumador (Fig. 3)28.
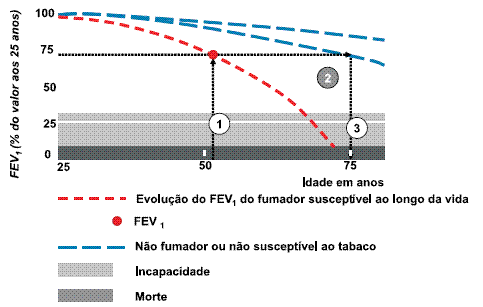
Fig. 3 – Utilizando o modelo de Fletcher e Peto, pode ser explicada a redução gradual da função pulmonar prevista com a idade, para melhor compreensão do efeito do tabaco no efeito de envelhecimento acelerado do pulmão. Por exemplo, a um fumador de 52 anos é explicado que o seu resultado de FEV1 , determinado na espirometria (bola vermelha e seta 1), seria o equivalente ao resultado esperado num indivíduo de 75 anos não fumador ou não susceptível ao tabaco, ou seja: a sua idade pulmonar é 23 anos superior à idade real (52 anos). Adaptado de Parkes28
Os fundamentos para utilizar o internamento como momento oportuno para a cessação tabágica são vários: 1) possibilidade de ajuda regular por profissionais de saúde que podem disponibilizar tratamentos farmacológicos e não farmacológicos que auxiliem a cessação; 2) ambiente propício livre de fumo, facilitador da mudança comportamental; 3) necessidade de cumprimento legislativo29; e 4) custo-efectividade da medida10.
A ajuda para a cessação tabágica é suportada pelas estratégias da rede europeia de serviços de saúde sem tabaco e, dado que a sua implementação tem sido crescente, não deve ser menosprezada a possibilidade de intervenção no internamento. A cessação tabágica no internamento tem eficácia comprovada30, mas, como seria de esperar, é também importante a manutenção da intervenção, após a alta hospitalar, pelo que se sugere o suporte após a alta com um seguimento mínimo de um mês e que poderá ser efectuado com telefonemas proactivos30,31.
O documento do United States Department of Health and Human Services10 recomenda que sejam promovidas políticas para garantir e apoiar os doentes internados fumadores, sugerindo seis estratégias que se descrevem no Quadro V. Quanto à prescrição de terapêutica, é feita uma ressalva no que respeita aos doentes internados em cuidados intensivos, dada a evidência científica escassa sugerir que a TSN poderá não ser apropriada32.
Quadro V – Políticas para apoiar os fumadores internados

Se o doente internado tiver uma experiência positiva no alívio da privação, com terapêutica, aderirá mais facilmente a tratamentos mais intensivos numa próxima tentativa para a cessação tabágica.
Comorbilidades e automedicação
Muitos fumadores com elevados consumos de tabaco têm doença psiquiátrica, como a ansiedade, a depressão, a esquizofrenia e o consumo concomitante de outras drogas. O tabagismo é encarado por muitos destes doentes como uma forma de lidar com o stress da vida diária, utilizando o tabaco como automedicação. Contudo, a depressão e a ansiedade são de longe as que mais frequentemente se associam à DPOC.
Para uma intervenção mais efectiva no fumador com DPOC, é importante excluir a depressão, uma vez que esta motiva cerca de 25 % das recaídas33. Para isso, é aconselhável aplicar questionários, como o teste de ansiedade e depressão (HAD), ou simplesmente saber se o doente na maior parte dos dias das duas últimas semanas se tem sentido em baixo.
Na presença de depressão, a prescrição de terapêutica dirigida (ou mesmo o acompanhamento psiquiátrico) podem ser necessários.
Controlo do peso
O aumento de peso, entre 3 a 5 kg, verificado habitualmente no primeiro ano após cessação, é, em parte, devido à diminuição do metabolismo basal e/ou ao aumento da ingestão calórica.
Nos doentes com DPOC e baixo índice de massa corporal (IMC), factor de mau prognóstico para a doença, o aumento de peso verificado com a cessação tabágica é de grande interesse, podendo até servir como incentivo para deixar de fumar.
Por outro lado, nos indivíduos com elevado IMC, é sempre preferível um pequeno aumento de peso à manutenção do tabagismo.
Nestes casos, deve ser efectuado um ensino correcto da alimentação, aconselhado o uso de fármacos que atrasem o aumento de peso (TSN formulações de acção rápida e bupropiona) e poderá ainda ser encorajada a prática de exercício físico. Três meses após a cessação, podem ser tentadas medidas dietéticas mais restritivas.
Tratamento comportamental do tabagismo
Existem três tipos de intervenções psicológicas e comportamentais aceites para intervir
na cessação tabágica:
• Programas de auto-ajuda;
• Aconselhamento breve;
• Aconselhamento (individual, em grupo ou telefónico).
No que respeita ao tratamento comportamental podem ser feitas as seguintes recomendações:
1. Programas de autoajuda estruturados para fumadores que querem parar de fumar, sem contacto intensivo com o profissional de saúde são recomendados (pelo documento da ERS11, com um nível de evidência A, e pelo documento do United States Department of Health and Human Services10, com nível de evidência B).
O recurso a materiais de autoajuda em formato de papel ou acessíveis pela internet, como folhetos34, vídeos, CD ROM, entre outros, podem ter eficácia potenciada quando o seu conteúdo se destina a problemas particulares, como é o caso da DPOC, e está adaptado em função das diferenças culturais, de sexo, etárias ou outras.
Materiais fornecidos através de computador têm ainda a vantagem de poderem alcançar um grande número de fumadores, serem detalhados no seu conteúdo, de acordo com as necessidades ou características individuais, e serem de baixo custo. Esta via de acesso permite ainda desenvolver programas com interacção e monitorização de um plano de cessação.
2. O aconselhamento breve, destinado à cessação tabágica e ao aumento da motivação, prestado por todos os profissionais de saúde, nomeadamente por médicos ou enfermeiros, tem baixa eficácia, mas efeito significativo (recomendação com nível de evidência A11). No entanto, no doente com DPOC é muitas vezes necessário recorrer a aconselhamento mais intensivo. São especialmente os fumadores menos dependentes os que têm resultados com esta intervenção.
3. Existe uma forte relação dose–resposta entre o tempo de demora do aconselhamento face a face e o sucesso na cessação tabágica.
As intervenções intensivas têm mais sucesso do que as breves. Os tratamentos com ≥ 8 sessões têm maior probabilidade de êxito do que com ≤ 3 sessões (recomendação com nível de evidência A11,10).
Os tratamentos com duração total até 5 horas (n.º de sessões vezes demora da consulta) são significativamente mais eficazes10.
4. O aconselhamento em grupo tem eficácia comprovada sobreponível ao aconselhamento individual (recomendação com nível de evidência A10). Tem a vantagem de fornecer a possibilidade de apoio mútuo entre elementos do grupo e poder apresentar uma relação custo-benefício melhor do que o aconselhamento individual, por possibilitar o tratamento concomitante de vários fumadores; no entanto nem todos os fumadores aderem a este formato de intervenção.
5. O aconselhamento proactivo telefónico, o aconselhamento em grupo e o aconselhamento individual são eficazes e devem ser utilizados (recomendação com nível de evidência A10). O aconselhamento telefónico proactivo é eficaz, comparado com outras intervenções mínimas (recomendação com nível de evidência A11).
O aconselhamento telefónico35 pode suplementar as intervenções face a face ou substituí-la, complementando intervenções de autoajuda. Também pode ser usado para optimizar o suporte para o dia planeado para a cessação e ajudar a responder a algumas necessidades do fumador em programa de cessação. O aconselhamento telefónico pode ser:
• Proactivo – O contacto é feito pelo profissional de saúde com o fumador;
• Reactivo – O contacto é desencadeado pelo fumador para uma linha telefónica de ajuda (em Portugal existe o SOS – deixar de fumar, com o número 808 208 888).
6. A combinação de aconselhamento e medicação é mais eficaz para a cessação tabágica do que a medicação ou o aconselhamento em separado. uma relação directa entre número de sessões de aconselhamento, quando combinadas com medicação, e a possibilidade de sucesso na cessação tabágica (recomendação com nível de evidência A10).
As recomendações para o tratamento comportamental baseadas na evidência estão definidas quanto à sua forma, mas não quanto ao seu conteúdo (técnicas a aplicar).
A multiplicidade de intervenções comportamentais utilizadas no tratamento do fumador36 (Quadro VI), a utilização de técnicas combinadas no mesmo indivíduo de acordo com as necessidades individuais encontradas, bem como a aplicação dessas intervenções por diferentes profissionais de saúde e com níveis diferentes de intensidade, aumentam a heterogeneidade da intervenção comportamental e dificultam a análise de eficácia.
Quadro VI – Técnicas comportamentais utilizadas em cessação tabágica
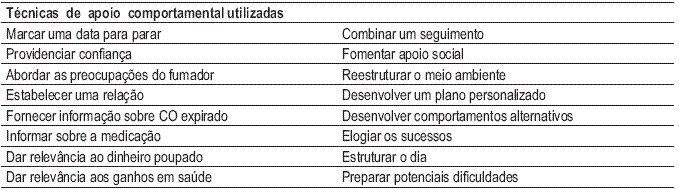
O apoio comportamental consiste em discutir, aconselhar, encorajar e promover actividades que 1) maximizem a motivação para manter a abstinência, 2) minimizem a motivação para fumar, 3) desenvolvam capacidades de autorregulação promovendo comportamentos alternativos, e 4) aumentem a adesão à medicação36.
Nos últimos anos, as quatro técnicas mais recomendadas no aconselhamento prático45 eram: 1) resolução de problemas / treino de capacidades e competências/ controlo do stress; 2) suporte social intratratamento (contacto directo médico -fumador); 3) suporte social extratratamento; e 4) técnicas aversivas. Mas estas duas últimas deixaram de ser recomendadas na recente revisão do United States Department of Health and Human Services10. Aliás, no que respeita às técnicas aversivas, estas nunca tiveram aplicação prática nos fumadores com doenças relacionadas com tabaco. No Quadro VII, expõem-se alguns aspectos das duas técnicas de tratamento comportamental de maior evidência a utilizar no fumador em geral.
Quadro VII – Técnicas comportamentais mais eficazes
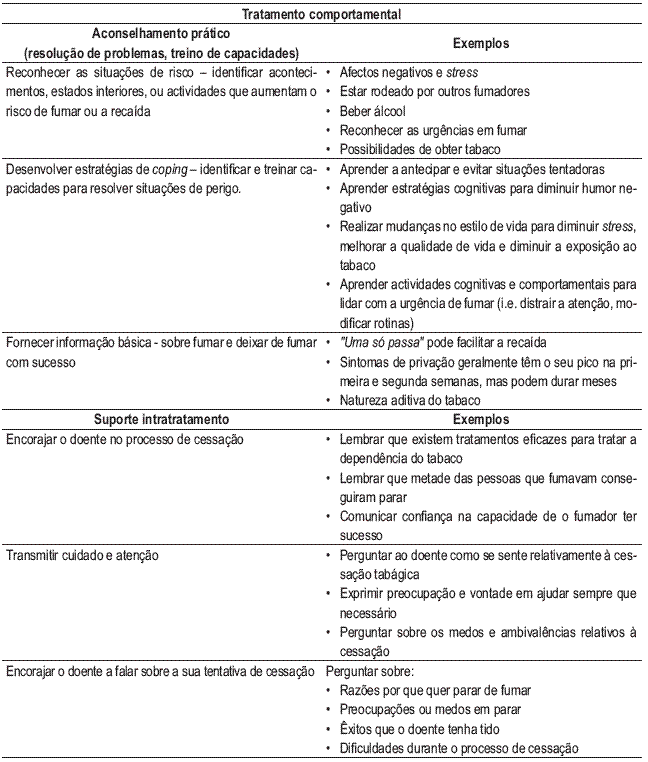
No fumador com DPOC, foram já desenvolvidas algumas técnicas a aplicar durante o tratamento (utilização da medição de CO no ar expirado e espirometria para o aconselhamento). Não havendo periodicidade especialmente recomendada para o doente com DPOC, sugere-se que a frequência do tratamento comportamental e ajuste do tratamento farmacológico sejam adaptados às necessidades sentidas caso a caso, podendo ser programadas consultas intercaladas, com telefonemas proactivos, à semelhança do proposto no programa-tipo de actuação da DGS9 (quatro a seis consultas médicas e três a quatro contactos telefónicos a realizar pelo enfermeiro ou pelo médico).
Os fumadores abstinentes podem ter sintomas de privação com duração prolongada e, por isso, os profissionais de saúde devem, não só explicar a possibilidade de ocorrência dos mesmos, duração, intensidade e evolução, mas também ensinar estratégias para resolução desses sintomas, dado que esse conhecimento ajuda a manter a abstinência.
É de todo o interesse para o fumador aprender a reconhecer situações de risco de fumar, como eventos sociais, ingestão de bebidas alcoólicas, encontros com amigos, etc. Devendo, ainda, ser advertidos de que apenas “uma passa” pode desencadear uma recaída.
O uso diário de tabaco, após tratamento adequado (incluindo terapêutica farmacológica), é considerado insucesso. No entanto, é importante felicitar o fumador pela tentativa. Uma nova tentativa deve ser encorajada e programada. Certos autores recomendam que não seja feita repetição da prescrição farmacológica nos 6 meses seguintes37.
Fumadores que não querem parar de fumar
Mesmo nos fumadores que não querem parar de fumar, deve ser utilizada uma intervenção breve para promover a motivação de parar, de acordo com o anteriormente desenvolvido no parágrafo (motivação para parar).
Os fumadores resistentes à cessação podem desconhecer os efeitos nefastos do tabaco e os benefícios em parar, necessitar de apoio financeiro, ter medos ou preocupações relacionadas com a cessação ou podem, ainda, estar desmoralizados com recaídas anteriores.
Estes fumadores poderão ser sensíveis a intervenção motivacional breve, baseada nos princípios da entrevista motivacional, que tem eficácia comprovada no aumento de tentativas de cessação futuras. Os princípios da entrevista motivacional são quatro: 1) expressar empatia; 2) fazer emergir a discrepância, 3) lidar com as resistências; e 4) reforçar a autoeficácia9,10. Estes são os princípios da estratégia dos “5 Rs”: Relevância, Riscos, Recompensas, Resistências e Repetição, desenvolvidos e aplicados desde 200045.
A aplicação destes princípios no fumador que não quer parar de fumar, de uma forma breve, sistemática, organizada e com eficácia comprovada, toma particular importância se considerarmos a realidade do problema em si. Em Portugal, em 2006, um em cada três fumadores tinha feito uma ou mais tentativas para parar de fumar, no ano anterior, mas apenas 14% tinha procurado ajuda de um profissional de saúde38. No mesmo inquérito38, também a utilização de medicação com eficácia comprovada tinha sido abaixo do esperado (apenas 15% dos fumadores que tinham tentado parar de fumar utilizaram TSN). Pelo que se pode inferir que a maioria dos fumadores, não só não tenta parar de fumar, como, quando o faz, não procura, ainda, o tratamento de eficácia comprovada (ajuda comportamental e farmacológica).
Mesmo não existindo definição para fumador resistente (hardcore), os diferentes critérios utilizados em Inglaterra39 e Estados Unidos40 calcularam prevalência entre 16% a 5,2% destes fumadores, respectivamente.
Em Portugal, desconhece-se a prevalência de fumadores resistentes (hardcore) em geral e desconhece-se, também, a prevalência deste grupo de fumadores na população com DPOC. Tal como foi desenvolvido no parágrafo «Avaliação do consumo de tabaco.», a aplicação de um questionário neste grupo de doentes poderia ser dificultada pela pressão para parar de fumar12,13.
Apesar de não serem sobreponíveis as definições de resistente (hardcore) e fumador em fase de pré-contemplação, a avaliação do estádio de mudança comportamental (modelo transteórico de Diclemente e Prochaska) em doentes com e sem DPOC4 não detectou diferenças significativas entre fumadores no que respeita ao estádio de mudança comportamental (em fase de pré-contemplação: 49,7 e 42,6% dos fumadores, respectivamente, com e sem DPOC), número de tentativas para parar, nem tão pouco nos motivos para parar relacionados exclusivamente com a saúde (Quadro VIII).
Quadro VIII – Fumadores resistentes e em pré-contemplação

É, por isso, um desafio intervir nestes fumadores que não procuram, voluntariamente, as consultas especializadas de cessação tabágica, mas frequentam, no dia-a-dia, as consultas de medicina familiar e de pneumologia, entre outras, os serviços de urgência e os internamentos, sendo esses os locais de eleição para intervir adequadamente.
A aplicação sistematizada da intervenção breve, por todos os profissionais de saúde, no modelo 5AA ou 5RR, em todos os actos praticados em saúde (consultas, internamentos, exames complementares, serviços de urgência etc.), é uma boa prática a universalizar, mas só poderá ser aplicada se todos os profissionais conhecerem o seu conteúdo e reconhecerem a sua utilidade. Na tentativa de facilitar a aplicação sistematizada, foram encontradas outras formas mais simplistas (2AAs) ou de memorização mais simples (ABC).
O modelo 2AAs (Abordar e Aconselhar) ou intervenção mínima é uma alternativa para os profissionais que não dispõem de tempo ou conhecimentos para a aplicação dos 5Aas e o modelo ABC pretende substituir o es quema de intervenção dos 5AAs, ao abordar os hábitos tabágicos de todos os doentes, fornecendo um breve aconselhamento para parar de fumar, independentemente da vontade de parar de fumar, e apoiando a cessação daqueles que o desejarem fazer (incluindo tratamento comportamental face a face ou telefónico e tratamento farmacológico)41.
Tratamento farmacológico do tabagismo
Apesar de a cessação tabágica ser a medida terapêutica mais importante no doente com DPOC, há poucos estudos sobre a efectividade e segurança das diferentes opções terapêuticas neste grupo de doentes.
A terapêutica de substituição de nicotina (TSN) é a mais estudada e, no que respeita à segurança, é incontornável a referência a um estudo multicêntrico (Lung Health Study), envolvendo um elevado número de fumadores com DPOC ligeira a moderada, medicados com gomas de nicotina42. São conhecidos poucos estudos com a bupropiona na DPOC e nenhum com a vareniclina.
No que respeita ao tratamento farmacológico podem ser feitas as seguintes recomendações:
1. Todos os fumadores em vias de deixar de fumar devem ser encorajados a usar terapêutica farmacológica, considerada eficaz para a cessação tabágica, excepto na presença de contraindicações ou de situações particulares em que a evidência da sua eficácia seja insuficiente (mulher grávida, fumadores ligeiros e utilizadores de tabaco sem fumo) (recomendação com nível de evidência A11,10).
2. Estão disponíveis, para a cessação tabágica, fármacos considerados de primeira linha, de acordo com a sua maior eficácia e segurança, com nicotina (TSN) e sem nicotina (bupropiona SR e vareniclina). (recomendação com nível de evidência A11,10). No entanto, a vareniclina não foi considerada de primeira linha pela ERS por haver poucos estudos e não visarem grupos como a DPOC.
3. As diversas formas terapêuticas de substitutos de nicotina (gomas, sistemas transdérmicos, inaladores, spray nasal e pastilhas de chupar) têm idêntica efectividade na cessação tabágica (recomendação com nível de evidência A11,10). No entanto, as pastilhas de chupar são consideradas com nível de evidência B por Fiore, porque a evidência se baseia em poucos estudos.
4. A combinação de fármacos pode obter benefícios terapêuticos sem aumento de efeitos adversos significativos. Das combinações efectivas são recomendadas as que utilizam fármacos de primeira linha, como por exemplo: sistema transdérmico de nicotina, associado ao inalador de nicotina ou a TSN SOS ou à bupropiona (recomendação com nível de evidência B11). A ERS considera a associação de sistema transdérmico a outra TSN com nível de evidência B. Mostra-se que a associação do sistema transdérmico de nicotina à TSN SOS foi a mais efectiva (estudos realizados em fumadores não necessariamente com DPOC).
5. A TSN pode ser usada em todos os fumadores com DPOC, independentemente da gravidade e do número de cigarros consumidos (recomendação com nível de evidência B11). A TSN é a terapêutica utilizada há mais tempo, a mais estudada e considerada segura e efectiva, mesmo no doente com DPOC.
6. A TSN e a bupropiona são efectivas e bem toleradas em fumadores com DPOCe doença cardiovascular estável (recomendação com nível de evidência A11). Há muito poucos estudos que analisem a efectividade da bupropiona na DPOC, pelo que Fiore não lhe atribui nível de evidência.
7. A nortriptilina pode ser utilizada como fármaco de segunda linha para tratar a dependência do tabaco (recomendação com nível de evidência B para a ERS11 e com evidência A para Fiore10). A combinação de nortriptilina com sistemas transdérmicos de nicotina é efectiva. A sua acção antidepressiva pode beneficiar doentes com DPOC.
8. O acompanhamento regular é importante e relacionado com o sucesso a longo prazo (recomendação com nível de evidência B ERS11). É fundamental acompanhar o fumador para ajuste de doses da terapêutica, monitorização de efeitos adversos e apoio comportamental.
Tendo por base estas recomendações e comentários, sugere-se no Anexo I um esquema clássico de prescrição terapêutica. Este esquema poderá ser eventualmente alterado em fumadores muito dependentes da nicotina, com recaídas e insucessos terapêuticos.
Aspectos gerais do tratamento farmacológico do tabagismo
No que respeita à TSN, convém lembrar que:
• A dosagem recomendada varia com o grau de dependência;
• A duração do tratamento deverá ser a recomendada, podendo, no entanto, ser prolongada com segurança;
• Não há evidência suficiente para escolher uma formulação de TSN em detrimento de outra formulação, pelo que deve ser respeitada a preferência individual;
• Nos fumadores muito dependentes são mais eficazes as gomas de 4 mg do que as de 2 mg (nível de evidência10);
• Não foram encontradas diferenças de efectividade entre os sistemas transdérmicos de 16 horas e os de 24 horas.
Diversas mudanças que têm ocorrido na forma, via e doses de administração da TSN têm contribuído para um aumento significativo da eficácia desta terapêutica.
Destas mudanças destacam-se a individualização das doses, a utilização de doses elevadas, o prolongamento da terapêutica, o tratamento do período pré-abandono do tabagismo, a redução para parar assistida com nicotina, a combinação de diferentes formulações de TSN, a combinação da TSN com outros fármacos e a utilização da TSN para a abstinência temporal43.
1. Individualização de doses
As doses de TSN habitualmente prescritas cobrem entre 35% e 45% dos níveis de nicotina que o fumador atinge, quando fuma regularmente, o que pode explicar os insucessos terapêuticos e recaídas no processo de abandono43.
A indicação da dosagem da terapêutica baseada na determinação da cotinina (principal metabolito da nicotina) no sangue, urina ou saliva do fumador, dias antes da cessação tabágica, facilita a prescrição adequada e pode estar indicada em doentes com DPOC que não parem de fumar com as doses terapêuticas habitualmente recomendadas. Não sendo possível generalizar as técnicas adequadas para a determinação de metabolitos, a sua análise deve ser reservada para unidades especializadas em tabagismo43.
2. Doses altas de TSN
A utilização de doses altas de TSN, face às doses convencionais, não tem mostrado maior efectividade. Tem no entanto sido demonstrada a segurança desta abordagem terapêutica.
Poderá, pois, estar indicada em fumadores muito dependentes, com insucessos prévios com terapêutica em doses padronizadas10,43.
Esta estratégia terapêutica pode ser adequada para alguns fumadores com DPOC.
Consegue-se associando, por exemplo, dois sistemas transdérmicos de nicotina (15 mg+10 mg). Deve ser instituída apenas em unidades especializadas em tabagismo.
3. Duração prolongada com TSN
Considera-se que há prolongamento do tratamento da TSN quando se utiliza TSN durante mais de 3 a 6 meses após o abandono do tabaco.
Este prolongamento da TSN pode estar indicado para fumadores muito dependentes da nicotina, com recaídas durante o tratamento com TSN ou após a sua suspensão e, ainda, em fumadores em que se assiste a um aumento da síndroma de abstinência quando se reduz a dose terapêutica10.
4. Combinação de fármacos
A combinação de alguns fármacos tem mostrado ser efectiva nalguns estudos (Quadro IX). As combinações recomendadas associam fármacos de primeira linha, como o sistema transdérmico de nicotina, com o inalador de nicotina, o sistema transdérmico de nicotina com TSN ad libitum e o sistema transdérmico de nicotina com a bupropiona.
Quadro IX – Efectividade e níveis de abstinência para os vários fármacos utilizados em monoterapia ou combinados comparados com o placebo ao 6.º mês de cessação.
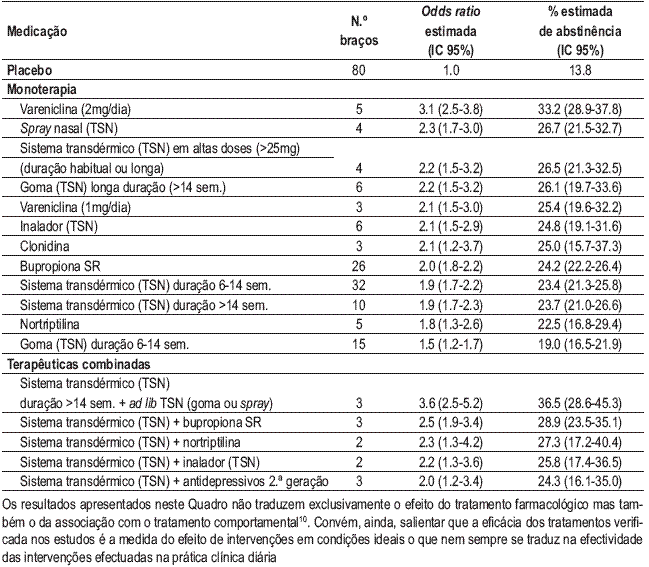
Outras combinações efectivas são as que associam o sistema transdérmico de nicotina a nortriptilina ou antidepressivos de segunda geração, como a paroxetina ou a venlafaxina10.
A terapêutica combinada de substitutos de nicotina associa uma formulação estável de libertação mais lenta (sistema transdérmico) a outra rápida que actue na urgência compulsiva. De entre estas associações, encontra-se a que apresenta maior efectividade (sistema transdérmico de nicotina com TSN ad libitum).
Na altura de escolher a TSN, convém ter presente que as diferentes formulações de nicotina disponíveis não têm a capacidade de atingir concentrações plasmáticas arteriais tão elevadas como o fumo de tabaco, como podemos observar na Fig. 4. Nesta figura, comparam-se os níveis de nicotina plasmática alcançada pelo cigarro com diferentes formulações farmacêuticas de nicotina. É visível que nenhuma das formulações obtém níveis tão elevados nem disponibiliza tão rapidamente nicotina para a circulação como o cigarro, razão pela qual não eliminam totalmente os sintomas da síndroma de abstinência.
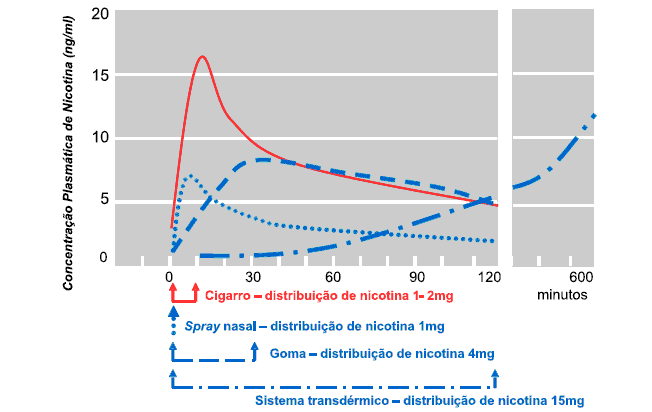
Fig. 4 – Perfil da concentração sérica de nicotina após fumar um cigarro (a vermelho em linha contínua) e utilizando diferentes formulações da terapêutica de substituição da nicotina (a azul em linhas tracejadas) após um período de abstinência nocturna de tabaco. Adaptado de Henningfield44
Convém destacar o baixo nível plasmático obtido pelo adesivo transdérmico nas primeiras horas, e esta é a razão porque não controla a urgência compulsiva inicial, o que tem levado a associar apresentações de libertação mais rápida, como as gomas ou pastilhas de chupar, em fumadores muito dependentes.
Este artigo de revisão não desenvolve estratégias como: o tratamento do período de pré-abandono do tabagismo, a redução para parar, assistida com nicotina, e a utilização da TSN para a abstinência temporal, por não terem sido, até ao momento, suficientemente estudadas para poderem ser recomendadas.
Em relação à bupropiona, deve ser ponderada a sua prescrição no doente com DPOC grave, pois os estudos conhecidos não analisam a efectividade e segurança neste grupo de doentes.
Convém não esquecer que a farmacoterapia, tal como acontece em outras dependências, apenas facilita a mudança de comportamentos, mas não os altera. Por isso, a evicção tabágica deve compreender a associação de tratamentos farmacológicos, psicológicos e comportamentais, que aumentam consideravelmente o êxito, quando integrados num plano personalizado a cada fumador.
Aspectos organizativos a implementar em Portugal
Proposta de comparticipação/financiamento para o tratamento do tabagismo na DPOC
Actualmente, está estabelecido, com um nível de evidência mais elevado (A), que existem tratamentos farmacológicos eficazes para ajudar os fumadores a parar e que apresentam uma relação custo/efectividade significativamente melhor que outros tratamentos para doenças crónicas (hipertensão arterial ou a hipercolesterolemia)45. Com o mesmo grau de evidência está assente que a cessação tabágica é o gold standard de todas as medidas preventivas10.
É consensual que o tabagismo pode provocar dependência e, consequentemente, deverá ser alvo de intervenção específica.
Faz assim todo o sentido que, tal como para o tratamento das doenças crónicas referidas, bem como para os tratamentos para outras dependências, o tratamento do tabagismo seja comparticipado pelo Serviço Nacional de Saúde.
Existe alguma evidência de que o financiamento da terapêutica farmacológica específica para a cessação tabágica aumenta a sua eficácia com um aumento de custos mínimo46.
Há algum receio de que a generalização do financiamento do tratamento farmacológico negligencie o tratamento comportamental e que não seja aplicado com rigor científico.
Mas, sendo a cessação tabágica a medida de maior benefício e maior eficácia no controlo da evolução da DPOC (nível de evidência A), justifica-se que sejam criadas medidas que facilitem o acesso e a adesão ao tratamento.
Como organizar um programa de cessação tabágica dirigido à DPOC?
A já longa experiência dos pneumologistas na cessação tabágica, em doentes com DPOC, iniciada em Portugal, em 1988, e grandemente impulsionada nos meados dos anos 90, tem feito amadurecer a necessidade de desenvolver outro tipo de estrutura para a implementação de um programa de cessação tabágica na DPOC que ultrapassa o âmbito de uma consulta especializada47.
Nos últimos anos, a crescente informação globalizada sobre serviços de saúde sem tabaco (European Network for Smoke Free Healthcare Services – ENSH)48 e a implementação da convenção quadro (adoptada na 56.ª Assembleia Mundial da Saúde, em 2003, por 192 estados-membros e aprovada pelo decreto 25 -A, de 8 Novembro 2005) vieram aumentar a necessidade de estruturar unidades especializadas em tabagismo (UET).
Por outro lado, também a implementação das estratégias de intervenção do Plano Nacional de Prevenção e Controlo da DPOC1, nomeadamente as estratégias n.º 1 e n.º 18, legisladas num âmbito mais geral, respectivamente nos artigos 21 e 20 da “nova lei do tabaco”29, irão fazer aumentar a necessidade deste tipo de estrutura (UET) (Quadro X).
Quadro X – Estratégias a implementar do PNPC da DPOC, relacionadas com o tabagismo

As UET deverão fazer parte de um programa nacional de prevenção e controlo do tabagismo que, aplicando as directrizes da convenção-quadro e da Organização Mundial de Saúde, deverão sustentar, ao nível dos serviços de saúde (hospitalares e não hospitalares), as medidas preconizadas para o controlo do tabagismo.
As UET ajudarão a implementar cinco das seis medidas MPOWER8 (Quadro XI) preconizadas pela Organização Mundial de Saúde, ao nível dos serviços de saúde, prevendo-se que o seu impacto se faça sentir ao nível da melhor qualidade dos serviços de saúde prestados a nível nacional.
Quadro XI – Estratégias para o controlo do tabagismo (OMS)
São funções das UET trabalhar em quatro áreas específicas mas interligadas de forma sinérgica, de maneira a potenciarem os seus resultados49,50,51: 1) assistencial; 2) docente; 3) investigação e divulgação; e 4) controlo e prevenção do tabagismo (Quadro XII).
Quadro XII – Unidades especializadas em tabagismo – funções principais

No que respeita à implementação de uma UET vocacionada para o tratamento de doentes em que a patologia respiratória é predominante, faz todo o sentido que a responsabilidade seja da pneumologia, sendo, no entanto, imprescindível a parceria com outras especialidades como a psicologia, a psiquiatria, a nutrição, a cardiologia e a oncologia, entre outras consideradas necessárias, com treino específico em tabagismo, sendo ainda necessária a colaboração da patologia clínica (análise de marcadores biológicos).
Para além duma equipa própria de enfermeiros (treinados em programas de cessação) e a colaboração de um técnico de cardiopneumologia, também treinado em tabagismo, para a execução de espirometria/ECG, são ainda necessárias outras condições no que respeita ao espaço e ao ambiente (gabinetes de consulta, sala para atendimento de grupos), ao equipamento (espirómetro, analisadores de CO, projector de diapositivos, computadores, equipamento próprio para determinação de marcadores biológicos, linha telefónica directa).
Há necessidade de protocolos específicos e informatizados para a cessação tabágica do fumador em ambulatório e internado, sendo ainda necessária uma sistemática caracterização de todos os doentes que utilizam a instituição no que respeita ao tabagismo, com obrigatoriedade no preenchimento de todas as fichas / processos clínicos e notas de alta, de forma a poder monitorizar e intervir de forma sistematizada.
Apesar de já referida a necessidade de parceria com a psiquiatria, nas UET, o envolvimento da psiquiatria, na área do tabagismo, é urgente. Os doentes fumadores, a tratar no futuro, serão cada vez mais difíceis, necessitando cada vez mais do apoio da psiquiatria; por outro lado, também os doentes psiquiátricos têm maior prevalência de doenças relacionadas com o tabaco (entre as quais se destaca a DPOC).
Por último, e de não menos importância, salienta-se a necessidade de uma articulação privilegiada com os centros de saúde da área de influência que, tratando a quase totalidade de doentes com DPOC, nas suas fases iniciais (estádios I e II)1, em que se prevê uma maior prevalência de fumadores, mas também, com menor proporção de fumadores resistentes, que necessitam de:
• Treino em intervenção breve de todos os profissionais de saúde;
• Treino de intervenção intensiva de alguns profissionais de forma a criar e/ou a manter consultas para a cessação tabágica dos seus fumadores (tentativas iniciais e sem comorbilidades);
• E apoio assistencial da UET para a cessação dos casos particulares (ver próximo parágrafo).
Só com uma estratégia organizada e adaptada às necessidades e recursos locais será possível rendibilizar as UET vocacionadas para o tratamento de doentes particulares50 com antecedentes de vários insucessos prévios e/ou a existência de comorbilidades: doenças psiquiátricas, cardiovasculares descompensadas (cardiopatia isquémica, HTA, arritmias, entre outras) ou toxicodependentes (com pelo menos 2 anos de abstinência). Em cada UET / zona de influência, deverão pois ser implementados organigramas dinâmicos que tornem claro e facilitem o acesso dos fumadores aos especialistas em cessação de acordo com o seu nível de dificuldade (Quadro XIII).
Quadro XIII – Níveis de intervenção da Unidade Especializada em Tabagismo (população-alvo, profissionais de saúde)
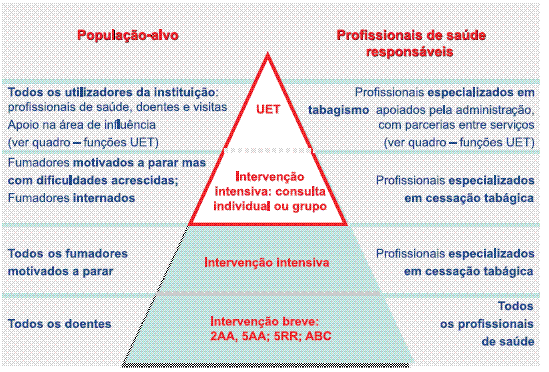
Mas os doentes com DPOC de maior gravidade (estádios III e IV) vão também continuar a necessitar do apoio da medicina familiar na área do tabagismo, já que, apesar de requererem uma vigilância periódica ao nível hospitalar, onde eventualmente poderá existir uma UET, é o seu médico de família que continuam a procurar quando abandonam programas de cessação.
A dinâmica criada por uma UET na sua área de influência (instituições hospitalares e centros de saúde) poderá dinamizar e aplicar boas práticas, na área do tabagismo, não sendo sua missão substituir essas mesmas práticas nos locais onde não existe uma UET, ou seja, a existência de uma UET visa melhorar e influenciar as boas práticas em todas as áreas de influência, dando-lhes suporte.
Bibliografia
1. Programa Nacional de Prevenção e Controlo da Doença Pulmonar Obstrutiva Crónica. Circular Normativa n.º 04/DGCG de 17/03/2005 [disponível em http://www.dgs.pt pesquisar: DPOC/ circular normativa, acedido em 1/2/2008].
2. Cardoso J, Ferreira R, Almeida J, Santos M, Rodrigues F. Prevalence of chronic obstructive pulmonary disease in Portugal. Rev Port Pneumol 2002; VIII(3):269. [ Links ]
3. http://www.goldcopd.org, Global Strategy for the Diagnosis, Management and Prevention of COPD update 2008 in [disponível em http://www.goldcopd.org/Guidelinei tem.asp?l1=2&l2=1&intId=2003, acedido 1 de Fevereiro 2009].
4. Jiménez-Ruiz C, Masa F, Miravitlles M, Gabriel R, Viejo J, Villasante C, Sobradillo V. Smoking Characteristics. Differences in attitudes and dependence between healthy smokers and smokers with COPD. Chest 2001;119: 1365-1370.
5. Knut-Olaf Haustein. Epidemiology of tobacco dependence. In Tobacco or Health - Physiological and social damages caused by tobacco smoking ed Springer 2003: 17-33.
6. Janson C, Kunzli N, Marco R, Chinn S, Jarvis D, Svanes C, Heinrich J, Jogi R, Gislason T, Sunyer J, Ackermann-Liebrich U, Antó J, Cerveri I, Kerhof M, Leynaert B, Luczynska C, NeuKirch F, vermeire P, Wjst M, Burney P. Changes in active and passive smoking in the European Community Respiratory Health Survey. Eur Respir J 2006; 27:517-524
7. Gouveia M, Borges M, Pinheiro L, Costa J, Paulo S, Carneiro A. Carga e custos da doença atribuível ao tabagismo em Portugal, 2007 [disponível em http://www.hospitaldofuturo.com/imagens/Carga%20e%20Custo%20da%20Doen%C3%A7a%20Atribu%C3%ADvel%20ao%20Tabagismo%20em%20Portugal.pps, acedido em 1/2/2008].
8. WHO Report on the Global Tobacco Epidemic, 2008: The MPOWER package. Geneva, World Health Organization, 2008.
9. Nunes E, Candeias A, Mendes B, Pardal C, Fonseca J, Oliveira L, Rebelo L, Açafrão M, Rosas M, Santos M, Vinagre S. Programa-tipo de actuação em cessação tabágica. Circular normativa n.º 26/DSPPS de 28 Dezembro 2007: 1-74 [disponível em http://www.dgs.pt pesquisar: cessação tabágica/ circular normativa, acedido em 1/2/2008].
10. Fiore MC, Jaén CR, Baker TB, et al. Treating tobacco use and dependence: 2008 Update. Clinical Practice Guideline. Rockville, MD: Department of Health and Human Services. Public Health Service. May 2008.
11. Tønnesen P, Carrozzi L, Fagerstrom K, Gratziou C, Jimenez-Ruiz C, Nardini S, Viegi G, Lazzaro C, Campell I, Dagli E, West R. ERS Task Force. Smoking cessation in patients with respiratory diseases. A high priority, integral component of therapy. Eur Respir J 2007; 29: 390-417.
12. Cornette A, Petitdemange I, Briancon S, Burlet C, Polu JM. Evaluation of smoking in chronic severe respiratory insufficiency patients treated with long-term oxygen at home. Rev Mal Respir 1996; 13(4):405-11.
13. Jarvis M, Tunstall-Pedoe H, Feyerabend C, Vesey C, Saloojee Y. Comparison of tests used to distinguish smokers from nonsmokers Am J Public Health 1987; 77:1435-1438.
14. Sato S, Nishimura K, Koyama H, Tsukino M, Olga T, Hajiro T, Mishima M. Optimal cutoff of breath carbon monoxide for assessing smoking status in patients with asthma and COPD. Chest. 2003; 124(5):1749-1754).
15. Jarvis M, Fidler J, Mindell J, Feyerabend C, West R. Assessing smoking status in children, adolescents and adults: cotinine cut-points revisited. Addiction 2008; 103:1553-1561.
16. Fagerström K, Rennard S. Treatment of tobacco dependence. In Donner C, Ambrosino N, Goldstein R (Eds.). Pulmonary rehabilitaion 2005: 219-228.
17. Heatherton TF, Kozlowski LT, Frecker RC, Fagerstrom KO. The Fagerstrom test for nicotine dependence: a revision of the Fagerström tolerance questionnaire. British Journal of Addiction 1991; 86(9):1119-1127.
18. Lillington G. Leonard C. Sachs D. Smoking cessation. Clin Chest Med 2000; 21:199-208.
19. Laszlo T. Priscilla V, Lillington G. Achieving tobacco cessation: Current status, current problems, Future Possibilities. Respiration 2002; 69:381-384.
20. Reina S, Damasceno G, Orive G. El paciente que va a dejar de fumar. In Ferrero M, Mezquita M, García M. Manual de prevencíon y tratamiento del tabaquismo. 3.ª ed., GlaxoSmithKline, S.A. 2006:97-114.
21. Simmons M, Connett J, Nides M, Lindgren P, Kleerup E, Murray R, Bjornson W, Tashkin D. Smoking reduction and the rate of decline in FEV1: results from the lung health study. Eur Respir J 2005;25:1011-1017.
22. Ferrero M, Mezquita M, García M. Anexo 30. Manual de prevención y tratamiento del tabaquismo. 3.ª ed., GlaxosmithKline, S.A. 2006:516.
23. Górecka D, Bednarek M, Nowiński A, Puścińska E, Goljan-Geremek A, Zieliński J. Diagnosis of airflow limitation combined with smoking cessation advice increases stop-smoking rate. Chest 2003; 123(6):1916-1923.
24. Zielinski J, Bednarek M, Górecka D, Viegi G, Hurd S, Fukuchi Y, Lai K, Ran X, Ko W, Liu M, Zheng P, Zhong S, Vermeire A. Increasing COPD awareness. Eur Respir J 2006; 27(4): 833-852.
25. Wilt TJ, Niewoehner D, Kane RL, MacDonald R, Joseph AM. Spirometry as a motivational tool to improve smoking cessation rates: a systematic review of the literature. Nicotine Tob Res 2007; 9(1):21-32.
26. Morris J, Temple W. Spirometric “lung age” estimation for motivating smoking cessation. Prev Med 1985;14:655-662.
27. Fletcher C, Peto R. The natural history of chronic airflow obstruction. Br Med J 1977; 1(6077):1645-1648.
28. Parkes G, Greenhalgh T, Griffin M, Dent R. Effect on smoking quit rate of telling patients their lung age: the Stepquit2quit randomised controlled trial. BMJ published online 6 Mar 2008; doi;10.1136/bmj. 39503. 582396.25: 1-7.
29. Diário da República, 1.ª série, n.º 156, 14 de Agosto de 2007 [disponível em: http://194.6.229.67/legislacaopdf/desporto/60/lei37_2007.pdf, acedido em 2/5/08].
30. Rigotti N, Munafo M, Murphy M, Stead L. Intervention for smoking cessation in hospitalised patients (review). Cochrane Database of Systematic Reviews 2007. Published by John Wiley & Sons, Ltd.: 1-24.
31. Pamplona P. Fumador internado? A intervenção apropriada. Rev Port Pneumol 2007; XIII(6): 801-826. [ Links ]
32. Lee AH, Afessa B. The association of nicotine replacement therapy with mortality in a medical intensive care unit. Crit Care Med 2007;35:1517-21.
33. Batra A, Gelfort G, Bartels M. The dopamine D2 receptor (DRD2) gene – A genetic risk factor in heavy smoking? AddictBiol 2000; 5: 431-438.
34. Sociedade Portuguesa de Pneumologia. Folheto DPOC – parar de fumar. 2003.
35. Stead L, Perera R, Lancaster T. Telephone counseling for smoking cessation. Cochrane Database Syst Rev 2006; 3:CD002850.
36. West R, Michie S. Engaging the Patient: A Fresh Look at behavioural approaches In Global Healthcare Alliance for treatment of tobacco dependence, 15 Novembro 2008.
37. NICE public health guidance 10. Smoking cessation services in primary care, pharmacies, local local authorities and workplaces, particularly for manual working groups, pregnant women and hard to reach communities. February 2008:1-87 [disponível em http://www.nice.org.uk/nicemedia/pdf/PH010guidance.pdf, acedido em 12/9/2008].
38. Attitudes of Europeans towards tobacco. May 2007:1-104 [disponível em http://ec.europa.eu/health/ph_publication/eurobarometers_en.htm acedido em 12/9/2008].
39. Jarvis M, Wardle J, Waller J, Owen L.. Prevalence of hardcore smoking in England, and associated attitudes and beliefs: cross sectional study. BMJ 2003;326:1061. doi: 10.1136/bmj.326.7398.1061.
40. Emery S, Gilpin E, Ake C, Farkas A, Pierce J. Characterizing and identifying “hard -core” smokers: implications for further reducing smoking prevalence. American Journal of Public Health 2000;90:387-94.
41. McRobbie H, Bullen C, Glover M, Whittaker R, Wallace-Bell M, Fraser T; New Zealand Guidelines Group. New Zealand smoking cessation guidelines. N Z Med J 2008 121(1276):57-70.
42. Murray R, Bailey W, Daniels K, Bjornson W, Kurnow k, Connett J, Nides M, Kiley J. Safety of nicotine polacrilex gum used by 3,094 participants in the Lung Health Study. Chest 1999;109: 438-45.
43. Jiménez Ruiz C, Pinedo R, Orive G, Martin F, Ulibarri M, Fernández C, Hermosa R, et al. Nuevas formas de uso de la terapia sustitutiva con nicotina. Análisis de su eficacia y seguridad en el tratamiento del tabaquismo. Prevención del Tabaquismo 2008; 10 (3):102-115.
44. Henningfield J. Nicotine medications for smoking cessation. N Engl J Med 1995;333:1196-203.
45. Fiore MC, Bailey WC, Cohen SJ, Dorfman SF, Goldstein MG, Gritz ER, et al. Treating tobacco use and dependence. Clinical practice guideline. Rockville, MD:US Department of Health and Human Services. Public Health Service; 2000.
46. Kaper J, Wagena EJ, Severens JL, Van Schayck CP. Healthcare financing systems for increasing the use of tobacco dependence treatment.The Cochrane database of systematic reviews, 2005 Issue 1 (acedido em Maio de 2008).
47. Berta Mendes. Resultados das políticas de prevenção e cessação tabágicas na diminuição da morbilidade na DPOC In DPOC revisitada – 13.ª Reunião de Pneumologistas. Novembro-Dezembro 2007: 35-38.
48. Smoke-free hospital european implementation guide. 09/2001 [disponível em http://ensh.aphp.fr/IMG/doc/Pt-ENSHimplementation.doc, acedido 2/5/08].
49. Jiménez-Ruiz C, Reina S, Ferrero B, Orive G, Blasco L, Viteri A, Martín F, Peña S. Grupo de trabajo del área de tabaquismo de la SEPAR. Recomendaciones para la organización y funcionamento de las unidades especializadas en tabaquismo. Arch Bronconeumol 2001;37:382-387.
50. Trullén P, Herrero I, Clemente M, Escosa L. Abordaje de la prevención y el tratamiento del tabaquismo: a quién?, quando y cómo realizar la deshabituación tabáquica? Arch Bronconeumol 2004;40(Supl):63-73.
51. Granda J, Carrión F, Alonso S, Márquez F, Riesco J, Sampablo Í, Àlvarez F, Barrueco M, Carreras J, Jiménez C, Nerín I, Trullén A, Hermosa J, Romero P, Agudo L, Sánchez I, Solano S, Álvarez-Sala J. Atención y prestación de servicios en materia de tabaquismo. Arch Bronconeumol 2006;42(11):600-4.
52. Oshu 2007 [disponível em http://www.ohsu.edu/smokingcessation/pdf/TreatmentRecommendationsHealthProfessionals.pdf, acedido a 1 de Fevereiro 2009].
Nota
* Carga tabágica é quantificada em (unidades/maço/ano). UMA = número médio de cigarros fumados por × número de anos consumo / 20.
1 Assistente Hospitalar Graduada de Pneumologia do Departamento de Pneumologia
2 Assistente Convidada da Faculdade de Ciências Médicas de Lisboa. Mestre em Patologia Respiratória. Assistente Hospitalar Graduada de Pneumologia do Departamento de Pneumologia
Centro Hospitalar Lisboa Norte, EPE, Departamento de Pneumologia do Hospital de Pulido Valente/Directora:
Professora Dr.ª Cristina Bárbara
Hospital de Pulido Valente
Alameda das Linhas Torres, 117
1769-001 Lisboa
Tel: 351 217 548 500
Fax: 351 217 548 215
e-mail: paulapamplona@gmail.com
Recebido para publicação/received for publication: 09.03.31
Aceite para publicação/accepted for publication: 09.04.20
Anexo I – Tabelas dos principais fármacos utilizados na cessação tabábica
(adaptado de Oshu 52)
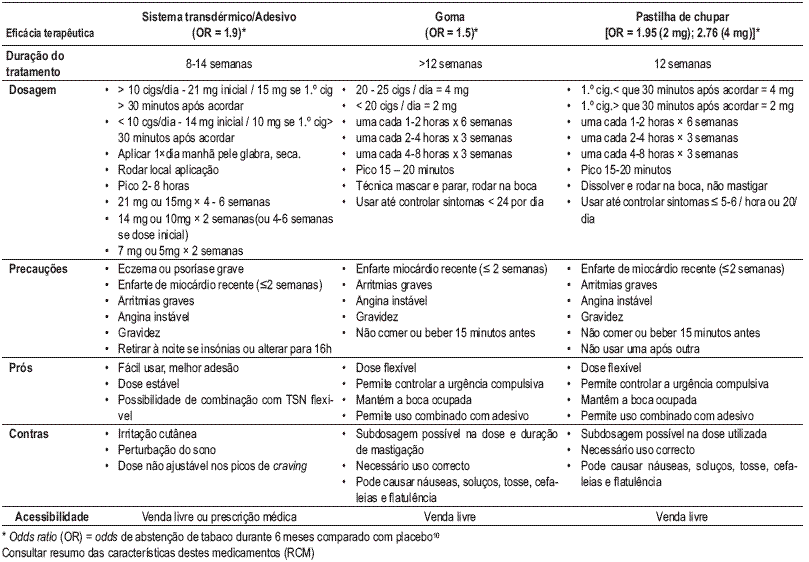
Terapêutica farmacológica com nicotina disponível em Portugal (TSN) - 1.ª linha
Recomendações gerais: 1) usar dose de controlo da síndroma de abstinência (sobredosagem improvável; subdosagem comum); 2) usar um sistema transdérmico diário ou TSN flexível para manter a dose estável; 3) terapêutica combinada pode ser necessária em fumadores mais dependentes para controlar abstinência
Terapêutica farmacológica com nicotina não disponível em Portugal – 1.ª linha
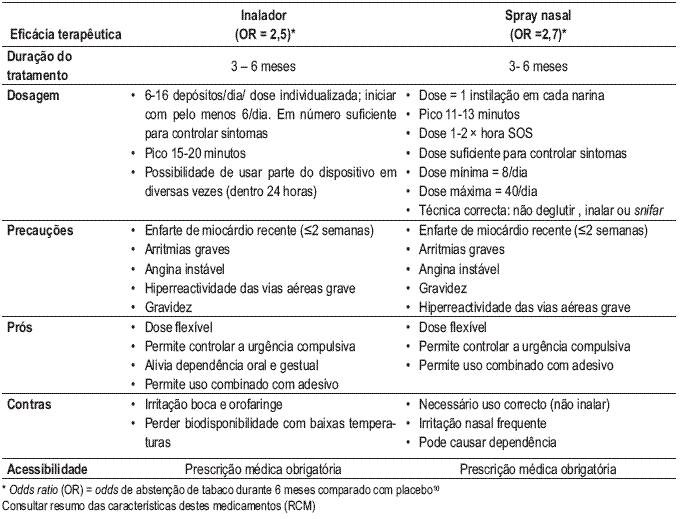
Terapêutica farmacológica sem nicotina disponível em Portugal – 1.ª linha
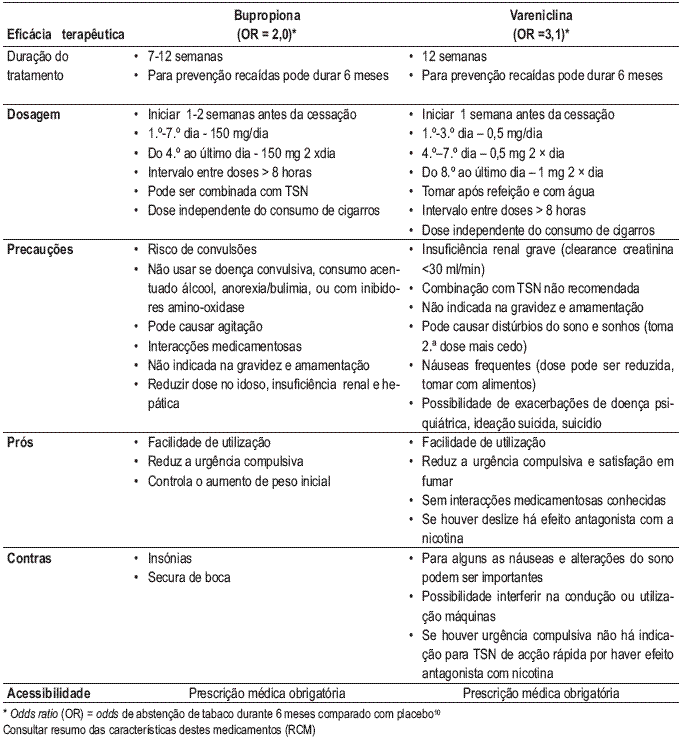
Terapêutica farmacológica – 2.ª linha
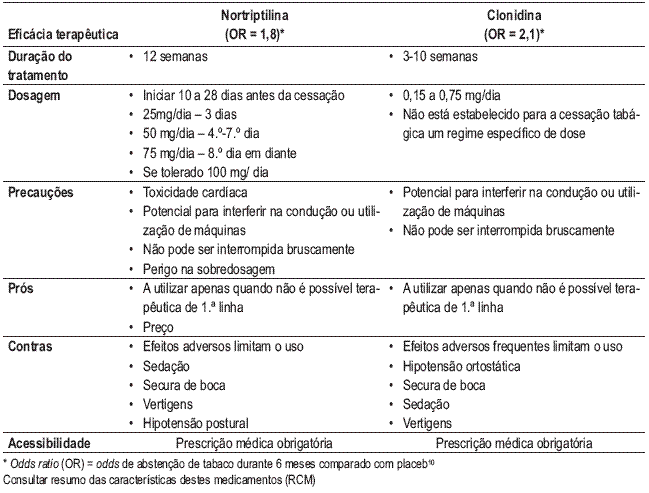
Anexo II – Estratégia universal de intervenção do fumador DPOC