Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Portuguesa de Pneumologia
versão impressa ISSN 0873-2159
Rev Port Pneumol v.15 n.4 Lisboa ago. 2009
Osteoartropatia hipertrófica secundária a neoplasia pulmonar: Relato de caso
Angelo Ferreira da Silva Junior 1
Eduardo Garcia 2
Fabíola Schorr 3
Amanda Barreto da Silva 4
Lucas Medeiros 5
Andre Barreto da Silva 6
Resumo
A osteoartropatia hipertrófica secundária é uma alteração sistémica que acomete os ossos, as articulações e as partes moles, sendo secundária a alguma patologia intratorácica. É uma síndroma de periostite proliferativa crónica dos ossos longos, baqueteamento dos dedos das mãos, dos pés ou ambos, e oligoartrite ou poliartrite.
Relatamos um caso de osteoartropatia hipertrófica num doente com uma massa pulmonar volumosa com o diagnóstico anatomopatológico de adenocarcinoma.
Palavras-chave: Osteoartropatia hipertrófica, neoplasia pulmonar, baqueteamento digital.
Secondary hypertrophic osteoarthropathy to lung cancer: A case report
Abstract
The secondary hypertrophic osteoarthropathy is a systemic change that affects the bones, joints and soft tissues and is secondary to any intrathoracic pathology. It is a syndrome of chronic proliferative periostitis of the long bones, clubbing of the fingers of the hands, feet or both, and olyarthritis or polyarthritis. We report one case of hypertrophic osteoarthropathy in a patient with lung mass with bulky diagnostic anatomopathological, adenocarcinoma.
Key-words: Hypertrophic osteoarthropathy, lung cancer, digital clubbing.
Introdução
Os primeiros casos de osteoartropatia hipertrófica primária foram relatados por Friedreich em 1868 e considerados como exemplos de acromegalia1. Em 1935, Touraine et al. definiram as características desta síndroma como uma entidade distinta e enfatizaram as semelhanças entre a síndroma e a osteoartropatia secundária a patologias intratorácicas3.
A osteoartropatia hipertrófica(OAH) é uma síndroma de periostite proliferativa crónica dos ossos longos, hipocratismo dos dedos das mãos, dos pés ou ambos, e oligoartrite ou poliartrite4. Uma das características principais da doença é a paquidermia, espessamento cutâneo causado por hiperplasia endotelial na derme, infiltrado de linfócitos e histiócitos, além de depósito de fibras colagénias5.
Pode ser classificada em: (1) osteoartropatia hipertrófica primária(OAP), frequentemente, hereditária, mas com casos idiopáticos em adultos; e (2) osteoartropatia hipertrófica secundária(OAS), frequentemente associada a neoplasias torácicas, principalmente brônquicas.
A OAP, ou paquidermoperiostose, é uma doença idiopática, familiar, benigna e autolimitada, ocorrendo em cerca de 25% a 30% dos familiares nos casos estudados6 . A desordem parece ser herdada por um mecanismo de transmissão mendeliano e que acomete principalmente homens (90%)3,7, 8.
A fisiopatologia da paquidermoperiostose ainda é pouco conhecida. Um defeito primário intrínseco das plaquetas, que poderia facilitar a desgranulação e libertação de factores de crescimento, foi sugerido por Martínez-Lavin et al.9 Estudos anteriores de Matucci-Cerinic et al. têm reportado um aumento da actividade fibrinolítica em doentes com afecção de pele e têm sugerido que o aumento da actividade do plasminogénio activador funciona como um estímulo ao crescimento do tecido conjuntivo10.
Segundo Bianchi et al., uma alta concentração de receptores de esteróides nucleares e a ausência de receptores de factor de crescimento da epiderme podem indicar um comportamento específico do sistema receptor do factor de crescimento e esteróide na paquidermoperiostose11. Outros autores reportam que a cultura de fibroblastos da pele afectada de doentes com OAH primária produz uma maior quantidade de colagénio e alfa-1 procolagénio12. Entretanto, actualmente, apesar das várias hipóteses fisiopatológicas propostas para explicar a OAP, não há consenso para explicar os achados clínicos desta enfermidade.
A OAS é uma alteração sistémica que acomete os ossos, articulações e partes moles, sendo secundária a alguma patologia intratorácica, presente em 12 % dos doentes com adenocarcinoma pulmonar13-16.
Caso
PPD, branco, com 36 anos, natural e procedente de Santa Maria-RS, profissional da construção civil, foi encaminhado ao ambulatório de pneumologia, no Complexo Hospitalar Santa Casa de Porto Alegre, com queixa de dor nos membros inferiores e ombro esquerdo e alteração radiológica torácica.
Na anamnese, o doente relatou que há um ano tinha iniciado dor e edema nas articulações dos joelhos e pés/tornozelos bilateral de forma simétrica, quando recebeu assistência médica e houve melhoria temporária dos sintomas após uso de medicamentos(anti-inflamatórios não hormonais). Nos últimos seis meses, além da dores em MMII, iniciou artralgia no ombro esquerdo associado a perda ponderal de 10 kg. Ao ser questionado sobre o uso de medicamentos, revelou o uso prévio de indometacina, com melhoria do quadro álgico.
Nos últimos 20 dias que antecederam a consulta e internação hospitalar houve início de dor torácica e tosse não produtiva contínua, associado ao aparecimento de disfonia.
Em relação aos hábitos, é importante ressaltar o tabagismo e o alcoolismo durante 18 anos/maços. Ao exame físico, constataram-se espessamento cutâneo na face, pés e mãos, e baqueteamento digital em pés e mãos; também foi registado edema, dor e calor nos joelhos e tornozelos e nas mãos e pés (Fig. 1).
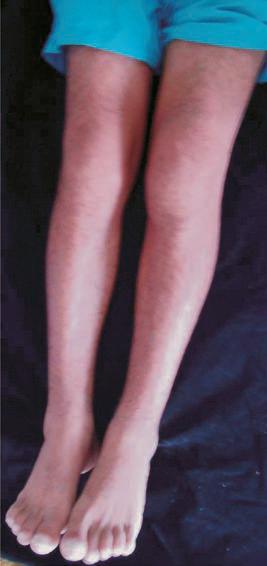
Fig. 1 – Imagem dos membros inferiores evidenciando edema, espessamento cutâneo e baqueteamento digital
A avaliação laboratorial do doente mostrou: hemácias, 4 700 000/mm³; hemoglobina, 14,8 g/dl; hematócrito, 44,5%; plaquetas, 358 000/mm³; leucócitos, 5800/mm³. Velocidade de hemossedimentação superior a que 120 mm na primeira hora, proteína C reativa de 4,51 mg/dl, alfa-1 glicoproteína ácida de 144 mg/dl, ureia de 35 mg/dl, creatinina de 1,1 mg/dl, glicemia de 88 mg/dl, TGO de 25 U/l, TGP de 28 U/l, gama-GT de 51 U/l.
Exame de urina sem alterações. Factor reumatóide e anticorpo antinuclear negativos. Na radiografia (Rx) e na tomografia(Tc) (Figs. 2 e 3) do tórax foi constatada massa pulmonar extensa à esquerda.
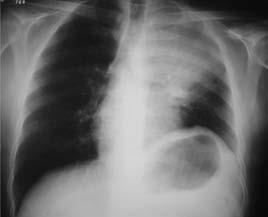
Fig. 2 – Radiograma de tórax evidenciando massa pulmonar e atelectasia no pulmão esquerdo
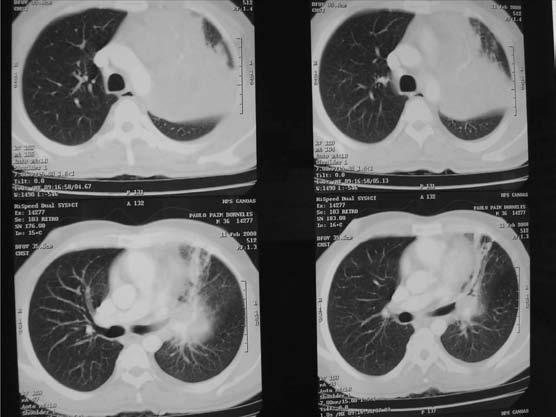
Fig. 3 – Tomografi a de tórax, mostrando massa pulmonar extensa à esquerda
A radiografia dos ossos longos mostrou espessamento das camadas corticais, com alargamento das diáfises. Notou-se reacção periosteal contínua, espaços articulares conservados e edema de partes moles (Figs. 4 e 5).
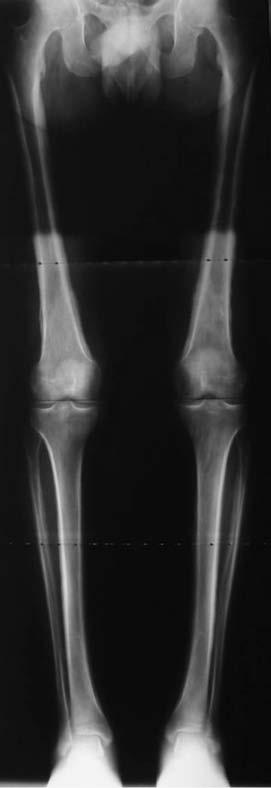
Fig. 4 – Radiograma de membros inferiores evidenciado reacção periosteal contínua, espaços articulares conservados e edema de partes moles
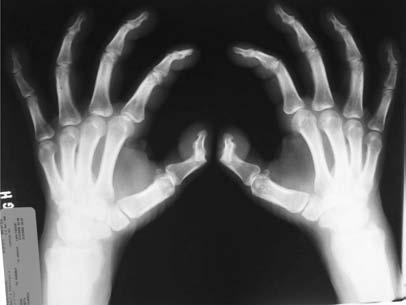
Fig. 5 – Radiograma evidenciando reacção periosteal contínua, espaços articulares conservados e edema de partes moles das mãos
A fibrobroncoscopia evidenciou paralisia de corda vocal esquerda, presença de lesão vegetante que se protrui da emergência do brônquio lobar superior esquerdo, causando obstrução quase completa da sua luz. Realizada biópsia na lesão o anatomopatológico evidenciou: mucosa respiratória com carcinoma de não pequenas células, tipo adenocarcinoma.
Discussão
A artralgia é um sintoma relativamente comum, com ocorrência de aproximadamente 40%, chegando a ultrapassar 70% em alguns relatos de osteoartropatias hipertróficas. A artrite é descrita com menor frequência, variando em 10% a 30% dos casos7,17-19. As articulações mais acometidas são as dos membros inferiores, principalmente joelhos, seguidos por tornozelos17-18.
No caso descrito, o doente apresentou artralgia e artrite inicialmente nos joelhos, pés e tornozelos, e foram essas manifestações que o levaram a procurar auxílio médico.
Como descrito, a OAS é uma alteração sistémica que acomete os ossos, articulações e partes moles, sendo secundária a alguma patologia intratorácica, e acomete 12 % dos doentes com adenocarcinoma pulmonar13-16.
A diferenciação da forma primária e secundária pode ser feita sabendo-se que na OAP o início é gradual na adolescência, há história familiar e não há causa base que a justifique, enquanto na OAS não há antecedentes familiares, geralmente há uma causa, como uma neoplasia torácica ou outra manifestação crónica no tórax, e ocorre remissão dramática com a retirada do factor causal20-21.
O diagnóstico é essencialmente clínico, baseado na anamnese, no exame físico e na história familiar22.
Os achados laboratoriais da OHP são similares aos da OHS; a velocidade de hemossedimentação (VHS) pode estar elevada; os testes urinários e sanguíneos, incluindo nível de complemento, são normais; factor reumatóide (FR) e anticorpos antinucleares (FAN) negativos22.
Quando há neoformação óssea considerável, os níveis de marcadores da remodelação óssea podem estar aumentados.
O líquido sinovial é caracteristicamente não inflamatório, com predomínio de células mononucleares22.
O diagnóstico de OAS é realizado basicamente com achados radiológicos, da anamnese, manifestações clínicas e constatação do factor causal. As manifestações radiológicas consistem na proliferação periosteal com neo formação óssea (em camadas finas), simétrica e bilateral nos ossos longos, mais evidentes nas inserções de tendões e ligamentos.
Os espaços medulares mostram-se normais. Radiologicamente, deve-se fazer o diagnóstico diferencial com doenças que produzem periostites simétricas, como leucemia, acromegalia, doença de Engelman, doença metastática e osteomielite crónica, artrite reumatóide e doença de Paget7,21.
O tratamento da OAS é a remoção da causa; no presente caso, consiste no tratamento da neoplasia pulmonar, já que a ressecção foi contraindicada devido à extensão da neoplasia pulmonar. Medicações, como analgésicos, anti-inflamatórios não esteróides, corticóides e anestésicos, apresentam resultados temporariamente satisfa tórios19-22. Várias medicações já foram estudadas para o tratamento, mas até ao momento não apresentam resultados promissores.
Bibliografia
1. Guiringhelli G, Rubin Z, Otaño AS. Paquidermoperiostosis: presentación de um caso. Rev Assoc Argent Ortop Traumatol 1990; 55(4):457-461. [ Links ]
2. Touraine A, Solente G, Golé L. Un syndrome osteodermopathique: la pachydermie plicaturée avec pachypériostose de extrémités. Presse Med 1935;43:1820-1824.
3. Rimoin DL. Pachydermoperiostosis (idiopathic clubbing and periostosis): genetic and physiologic consideration. N Engl J Med 1965;272:923-931.
4. Sittart JAS, Souza SFR. Paquidermoperiostose: relato de um caso associado a neoplasia maligna. Rev Soc Bras Clin Med 2006; 4(2):63-65.
5. Matucci-Cerinic M, Lotti T, Calvieri S, Ghersetich I, Sacerdoti L, Teofoli P, et al. The spectrum of dermatological symptoms of pachydermoperiostosis (primary hypertrophic osteoarthropathy): a genetic, cytogenetic and ultrastructural study. Clin Exp Rheumatol 1992; 10(Suppl 7):45-48.
6. Pastor EH, Cossermelli W, Barros MT, et al. Paquidermoperiostose: relato de caso e discussão diagnóstica. Rev Assoc Med Bras 1979;25:288-290.
7. Yamamoto-Furusho JK, Rodríguez-Reyna T, Zúñiga J, Vargas-Alarcón G, Martinez-Lavíin M, Granados J. Immunogenetic study of 3 families with probands of primary hypertrophic osteoarthropathy. Clin Exp Rheumatol 1998; 16(5):629-630.
8. Irwin RS. Knee discomfort in a 38-year-old man. Chest 2002; 122(6):2242-2245.
9. Martínez-Lavin M, Matucci-Cerinic M, Jajic I, Pineda C. Hypertrophic osteoarthropathy: consensus on its definition, classification, assessment and diagnostic criteria. J Rheumatol 1993; 20:1386-1387.
10. Wegrowski Y, Gillery P, Serpier H, et al. Alteration of matrix macromolecule synthesis by fibroblasts from a patient with pachydermoperiostosis. J Invest Dermatol 1996; 106:70-74.
11. Bianchi L, Lubrano C, Carrozzo AM, et al. Pachydermoperiostosis: study of epidermal growth factor and steroid receptors. Br J Dermatol 1995; 132:128-133.
12. Padula SJ, Broketa G, Sampieri A, et al. Increased collagen synthesis in skin fibroblasts from patients with primary hypertrophic osteoarthropathy. Evidence for transactivational regulation of collagen transcription. Arthrits Rheum 1994; 37:1386-1394.
13. Stenseth JH, Clagett OT, Woolner LB. Hypertrophic pulmonary osteoarthropathy. Dis Chest 1967; 52: 62-68.
14. Gall EA, Bennet GA, Baner W. Generalized hypertrophic osteoarthropathy. A pathologic study of seven cases. Am J Pathol 1961; 27:349-351.
15. Adler JJ, Sharma OP. Hypertrophic osteoarthropathy with intrathoracic Hodgkins disease. Am Rev Respir Dis 1970;102:83-84.
16. Ray ES, Fisher HP. Hypertrophic osteoarthropathy in pulmonary malignancies. Ann Intern Med 1953; 38:239.
17. Jajic Z, Jajic I, Nemcic T. Primary hypertrophic osteoarthropathy: clinical, radiologic, and scintigraphic characteristics. Arch Med Res 2001; 32(2):136-142.
18. Jajic I, Jajic Z, Grazio S. Minor but important symptoms and signs in primary hypertrophic osteoarthropathy. Clin Exp Rheumatol 2001; 19(3):357-358.
19. Cruz MA, Pereira GJC, Pereira HR. Osteoartropatia hipertrófica primária. J Bras Med 1995; 69:145-162.
20. Guyot-Drouot MH, Solau-Gervais E, Cortet B, et al. Rheumatologic manifestations of pachydermoperiostosis preliminary experience with bisphosphonates. J Rheumatol 2000; 27(10): 2418-2423.
21. Laredo Filho J, Lazzareschi M. Paquidermoperiostose: atrofia hipertrófica primária: estudo de dois doentes. Rev Imagem 1986; 8(1):1-8.
22. Lainetti A, Novaes FS, Miranda LR, Lira SH. Dor articular na osteoartropatia hipertrófica primária: Descrição de caso e revisão de tratamento. Rev Bras Reumatol 2007; 47(5):382-386.
1 Especialista em medicina interna. Médico residente de pneumologia do Complexo Hospitalar Santa Casa de Porto Alegre
2 Doutor em pneumologia pela Universidade Federal do Rio Grande do Sul – Perceptor da residência de pneumologia do Complexo Hospitalar Santa Casa de Porto Alegre. Professor da Universidade Federal de Ciências da Saúde de Porto Alegre
3 Residência em medicina interna pelo Hospital Universitário São Francisco de Paula, Universidade Católica de Pelotas. Médica residente de pneumologia do Complexo Hospitalar Santa Casa de Porto Alegre, Pavilhão Pereira Filho
4 Médica residente do Hospital de Clínicas de Curitiba/Universidade Federal do Paraná
5 Académico da Universidade Federal de Ciências Médicas de Porto Alegre, Complexo Hospitalar Santa Casa de Porto Alegre, Pavilhão Pereira Filho
6 Doutorando da Universidade do Planalto Catarinense – UNIPLAC – Estagiário na especialidade de pneumologia do Complexo Hospitalar Santa Casa de Porto Alegre, Pavilhão Pereira Filho
Correspondência:
Angelo Ferreira da Silva Junior
Av. Trompowisk, 300, Apto. 1002, Centro
Florianópolis – SC
E-mail: angelofjr@hotmail.com
Recebido para publicação/received for publication: 08.11.14
Aceite para publicação/accepted for publication: 09.01.26













