Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Jornal Português de Gastrenterologia
versão impressa ISSN 0872-8178
J Port Gastrenterol. vol.19 no.3 Lisboa maio 2012
Gastroenterite eosinofílica: divertículo duodenal intraluminal como fator predisponente?
Eosinophilic gastroenteritis: Intraluminal duodenal diverticulum as a predisposing factor?
Jandira Limaa,∗, Marta Rebeloa, Amparo Castellanoa, Joana Motaa, Catarina Ruivob, Patricia Diasa, José Vieiraa, Mário Silva a e José Costaa,c
a Serviço de Medicina Interna, Hospitais de Universidade de Coimbra, Coimbra, Portugal
b Serviço de Radiologia, Hospitais de Universidade de Coimbra, Coimbra, Portugal
c Serviço de Anatomia Patológica, Hospitais de Universidade de Coimbra, Coimbra, Portugal
*Autor para correspondência
Resumo
A gastroenterite eosinofílica é uma doença rara e heterogénea, com um espetro clínico variável desde a presença de sintomas gastrointestinais comuns até doença oclusiva pilórica ou intestinal. É caracterizada pela existência de um infiltrado inflamatório eosinofílico em, pelo menos, um segmento do aparelho digestivo, sendo, provavelmente, subdiagnosticada e colocando alguns problemas na sua abordagem. O divertículo duodenal intraluminal, uma malformação congénita rara, habitualmente achado incidental de estudos radiológicos, consiste numa estrutura tipo «fundo de saco» que se projeta no lúmen do duodeno. A propósito de um caso clínico diagnosticado através de uma síndrome febril de origem indeterminada acompanhada de sintomas escassos e incaracterísticos, apresenta-se uma revisão sobre estas 2 entidades e a possível relação entre elas.
PALAVRAS-CHAVE Gastroenterite eosinofílica; Divertículo duodenal intraluminal; Eosinofilia tecidular
Abstract
Eosinophilic gastroenteritis is a rare and heterogeneous disorder, with a variable clinical spectrum ranging between the presence of common gastrointestinal symptoms and occlusive pyloric or intestinal disease. It is characterized by inflammatory eosinophilic infiltration in at least one segment of the digestive tract and is probably underdiagnosed, as it poses some approach problems. Intraluminal duodenal diverticulum, a rare congenital malformation, which is usually found incidentally in radiological studies, is a cul de sac structure projecting into de duodenal lumen. We revise these two entities, and a possible relation between them, by discussing a case presenting with fever of unknown origin, with scarce and uncharacteristic symptoms.
KEYWORDS Eosinophilic gastroenteritis; Intraluminal duodenal diverticulum; Tissue eosinofilia
Introdução
A gastroenterite eosinofílica (GEE) é uma doença cuja apresentação clínica pode variar consoante o local, a profundidade e a extensão do envolvimento eosinofílico da parede do tubo digestivo. A ocorrência de infiltração eosinofílica da mucosa em número superior a 20 eosinófilos por campo de grande ampliação (CGA) em uma ou mais áreas do tubo digestivo, sintomas gastrointestinais e ausência de envolvimento extra-intestinal e de parasitose intestinal, constituem critérios de diagnóstico para GEE. A eosinofilia periférica, ausente em cerca de 20% dos casos, não é critério de positividade1,2. A epidemiologia difere entre estudos, com cerca de 300 casos descritos na literatura1.
O divertículo duodenal intraluminal (DDI) é uma malformação congénita rara com pouco mais de 100 casos publicados3. Pode ser assintomático ou revelar-se por queixas gastrointestinais incaracterísticas, de obstrução duodenal ou de pancreatite recorrente. Na sequência, é um achado quase sempre acidental de radiologia, peças cirúrgicas ou de autópsia.
Caso clínico
Doente de 29 anos, sexo masculino, raça caucasiana, é internado em novembro 2009 para estudo de uma síndrome febril de origem indeterminada com cerca de 3 meses de evolução, refratária a antipiréticos e associada a aftas orais e emagrecimento de 4 kg (5,7% do peso corporal). Realiza antibioterapia com azitromicina e amoxicilina/ácido Clavulânico, em setembro e outubro 2009, tendo resultado em apirexia durante uma semana e um mês, respetivamente.
Dos antecedentes pessoais, destacam-se pneumotórax espontâneo em agosto 2009 e tabagismo (12 UMA). Sem história de alergias ou hábitos medicamentosos.
O exame objetivo revela temperatura de 39,2 ◦C e lesões aftóides na cavidade oral.
A avaliação complementar inicial identifica proteína C reactiva de 6,08 mg/dl. Restante bioquímica, hemograma com leucograma, velocidade de sedimentação, provas de coagulação, serologias microbiológicas, autoimunidade, imunoelectroforese sérica, culturas microbiológicas, telerradiografia do tórax, ecografia abdominal superior, cintigrama com leucócitos marcados e ecocardiograma transtorácica sem alterações.
Institui-se antibioterapia com levofloxacina com apirexia ao fim de 4 dias e tem alta para a consulta de Medicina Interna, onde realiza tomografia computorizada (TC) toracoabdomino- pélvica (fig. 1) que demonstra, ao nível da 2ª porção do arco duodenal (DII), a partir da vertente externa da parede, imagem que parece corresponder a invaginação parcial, cujo conteúdo é semelhante ao do arco duodenal adjacente, não se identificando lesões sólidas à periferia deste segmento de intestino delgado que possam constituir ponto de partida para a invaginação. O duodeno encontrasse distendido (5,5 cm) a jusante deste nível e até à zona dos vasos mesentéricos (3.a porção), não se identificando qualquer causa obstrutiva subjacente.
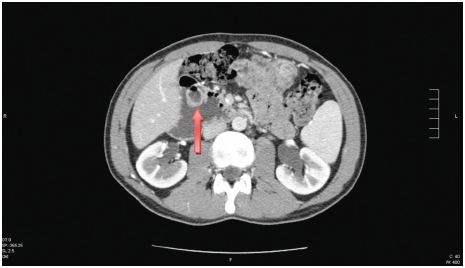
Figura 1 TC com contraste revelando imagem de aspeto sacular com sinal «halo» e dilatação do duodeno (5,5 cm) em DII. A seta indica o DDI.
Face o resultado da TC, realiza trânsito gastro-duodenal onde se observa piloro permeável para o bolbo doudenal, que apresenta espessamento do relevo mucoso, aspeto este que se mantém em continuidade na primeira e segunda porções do duodeno, compatível com fenómenos inflamatórios. Observa-se, ainda, imagem aditiva com sinal «windsock» na 2a porção duodenal com 3,2 cm de diâmetro compatível com DDI (fig. 2) e dilatação de DII e DIII com cerca de 5,5 cm de calibre, com manutenção do relevo mucoso e conservação da distensibilidade, cuja causa localiza-se na linha média e é sugestiva de pinça aórtico-mesentérica. Efetua, também, endoscopia digestiva alta (EDA) que identifica algumas pequenas erosões agudas no antro gástrico, bulbite erosiva marcada e edema das pregas em DII condicionando estenose relativa com alguns restos alimentares impactados. Efetuadas biópsias apenas no bolbo e DII, revelando, no estudo morfológico, infiltrado inflamatório moderado da lâmina própria, constituído predominantemente por eosinófilos (cerca de 35 por CGA) sugestivo de duodenite eosinofílica (fig. 3).
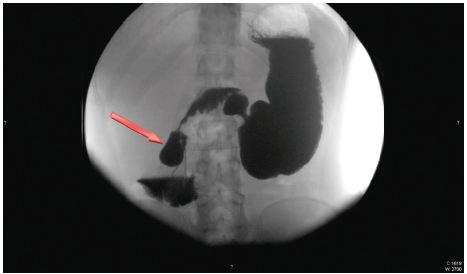
Figura 2 Trânsito gastro-duodenal revelando imagem aditiva com 3,2 cm de diâmetro e sinal «windsock» em relação com divertículo intraluminal. A seta mostra o DDI.
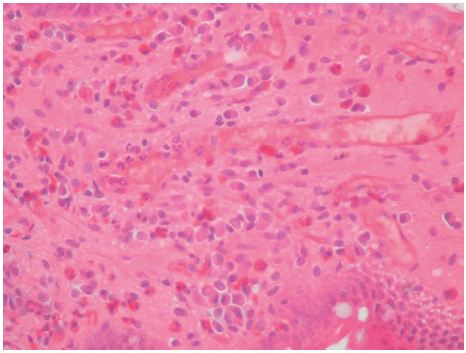
Figura 3 Biópsias do duodeno com infiltrado inflamatório esosinofílico na lâmina própria. Duodenite esosinofílica (cerca de 35 eosinófilos por CGA).
Perante a suspeita clínica de GEE, realiza estudo parasitológico das fezes e testes epicutâneos para alergia alimentar e standard, ambos negativos.
Por queixas de enfartamento, inicia tratamento com metilprednisolona 40 mg/PO/dia durante 3 semanas, seguido de redução progressiva e lenta até aos 10 mg/dia.
A EDA de controlo, executada 3 semanas após o início do tratamento, identifica esófago com aspeto traqueiforme (fig. 4) e DII com estenose circunferencial em anel, erosionada, mas facilmente franqueável e restos alimentares sólidos a montante. Foram efetuadas biópsias no esófago, estômago e duodeno. O exame histopatológico revelou marcada redução do infiltrado por células eosinofílicas na lâmina própria da mucosa duodenal (menos de 5 eosinófilos por CGA), traduzindo resposta terapêutica (fig. 5). Restantes biopsias sem alterações.
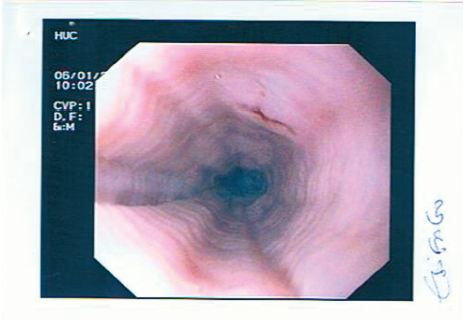
Figura 4 EDA mostrando esófago de aspeto traqueiforme.

Figura 5 Biópsias do duodeno após terapêutica, com redução do infiltrado inflamatório eosinofílico da lámina própria (5 eosinófilos por CGA) - resposta terapêutica.
O seguimento aos 4 meses, medicado ainda com metilprednisolona 10 mg/dia, não mostrou recaídas, mantendo-se o doente em vigilância. Aguarda decisão para eventual cirurgia de remoção do DDI.
Discussão
Tal como mencionado, a GEE e o DDI são doenc¸as raras. A primeira referência à GEE foi efetuada em 1937 por Kaijser que identificou a doenc¸a em 2 doentes com sífilis alérgicos a neoarsfenamina e a descreveu como «um infiltrado eosinofílico do aparelho digestivo associado a eosinofilia periférica».1,4 Somente em 1885 o DDI foi reconhecido e descrito por Silcock a partir de uma amostra de autópsia5,6. A sua descric¸ão foi: «In the duodenum, 6 inches below the pylorus is a congenital septum which barely admitted the tip of the little finger. A pouch formed of mucous and submucous tissue projects downward into the lumen of the gut and roughly maybe likened in size and shape to the thumb of a glove»5.
A etiopatogenia da GEE permanece desconhecida. No entanto, admite-se que alguns casos de GEE possam surgir como consequência da exposição da mucosa intestinal a determinados estímulos (alergénios, antigénios alimentares, agentes infecciosos)1. Os eosinófilos podem lesar diretamente os tecidos do tubo digestivo através da libertação de proteínas tóxicas (proteína básica major e a peroxidase eosinofílica) e indiretamente, mediante o estímulo de leucotrienos, libertação da histamina e citocinas (IL2, IL-3, IL-4, IL-5, factor de necrose tumoral alfa [TNF-α], fator estimulante de colónias de granulócitos-macrófagos [GM-CSF] e fator de crescimento transformador beta [TGF-_])1,2,7. Embora tenha sido equacionada uma possível causa alérgica (reação de hipersensibilidade tipo 1), na verdade documenta-se história de alergias em 25-75% dos casos e a presença de alergia alimentar confirmada ocorre ocasionalmente em adultos1,2. Para além disso, as dietas restritivas são, habitualmente, ineficazes. Alguns casos de GEE foram associados a parasitose intestinal (reportado um caso secundário a Ankylostoma canium em Queensland, Austrália) bem como a associação a medicamentos como sais de ouro, azatioprina, carbamazepina, enalapril, co-trimoxazole e genfibrozil1,7.
Quanto ao DDI acredita-se que resulta de uma recanalização luminal imprópria durante a sétima semana de embriogénese8,9. Quanto à anatomia patológica, é certo tratar-se de uma malformação congénita que se forma através de um diafragma da mucosa duodenal e que se projeta no lúmen do duodeno em forma de saco5,10,11. Habitualmente, surge a nível do DII e localiza-se perto da ampola de Vater. A sua aparência assemelha-se à de uma invaginação10.
Tendo em conta que neste doente está presente um divertículo no interior do duodeno que poderá predispor à proliferação de gérmenes, colocou-se a hipótese de que o DDI pudesse explicar a GEE. Assim, um divertículo com presença de restos alimentares que são impelidos para o seu interior pelo peristaltismo através da abertura do diafragma lateral, condiciona as condições propícias para proliferação de agentes infecciosos. Estes poderiam induzir a desgranulação dos mastócitos no trato gastrointestinal, com libertação de substâncias quimiotáticas para os eosinófilos (IL-5 e eotaxinas) e consequente eosinofilia tecidular, que é a condição imperativa para a afirmação do diagnóstico1.
O diagnóstico da GEE é estabelecido pela documentação da eosinofilia tecidular, que é obtida por endoscopia com biópsias múltiplas (pelo menos em número de 6) no esófago, estômago e intestino, mesmo em mucosa de aspeto normal. Os achados imagiológicos e endoscópicos são inespecíficos, contribuindo apenas para apoiar o diagnóstico. Consoante a profundidade do infiltrado eosinofílico na parede do tubo digestivo, a GEE foi subdividida em 3 categorias anátomoclínicas distintas por Klein e Talley em 19704,7,12. A doença da mucosa, cujo infiltrado se limita à mucosa e submucosa, com uma prevalência de 57,5%, cursa frequentemente com sintomas semelhantes à doença inflamatória intestinal. A doença da camada muscular, que se caracteriza por inflamação da muscularis própria, ocorre em 30% dos casos e manifesta-se com sintomas obstrutivos. Já a doença serosa, com uma prevalência de 12,5%, apresenta-se tipicamente com ascite eosinofílica e todas as camadas da parede intestinal estão envolvidas. Salienta-se que, uma infiltração eosinofílica na submucosa, muscularis própria ou serosa é sempre patológica1. Em caso de doença confinada às camadas muscular e serosa, são necessárias biópsias colhidas por laparoscopia ou laparotomia1,7.
O trânsito gastroduodenal e a TC abdominal são os exames de referência para o diagnóstico do DDI. A aparência do DDI tipo «catavento no aeroporto» - sinal de «windsock» nos exames baritados, descrita inicialmente por Nelson em 1947, é um achado radiográfico patognomónico9,13. Apenas poucos casos foram diagnosticados usando TC abdominal. Nesta, a aparência clássica é o sinal em «halo» que é uma imagem linear radiolucente que separa o contraste no interior do divertículo do contraste no lúmen duodenal verdadeiro. Também é um sinal patognomónico10,13.
Clinicamente, os DDI são assintomáticos quando o comprimento varia entre 2 a 4cm e até a terceira década de vida, embora 20% dos doentes possam iniciar sintomas na infância13. Regra geral, a sintomatologia é escassa e inespecífica, mas pode ocorrer obstrução duodenal parcial ou total, pancreatite recorrente em mais de 20% dos casos, colangite e doença péptica ulcerosa. Em mais de 40% dos casos, o DDI associa-se a outras anomalias congénitas tais como: coledococelo, pâncreas anular, mal rotação intestinal, situs inversu, doença cardíaca congénita, síndrome de Down, doença de Hirschsprung, rins hipoplásticos, ânus imperfeito e síndrome da artéria mesentérica superior10,13, sendo a última, provavelmente, verificada no doente em questão.
O caso clínico apresentado refere-se a um doente sem história familiar ou pessoal de alergias alimentares ou reações imunoalérgicas (rinite, dermatite atópica, fármacos), com IgE normal e sem eosinofilia atual, embora na história laboratorial apresente, aos 19 anos, eosinofilia periférica com 1700 eosinófilos/_l. Na altura terá feito estudo para doença celíaca que foi negativa. Por análise retrospetiva dos exames de imagem realizados atualmente, pode constatar-se que a suposta invaginação descrita na TC abdominal nada mais era do que a presença do DDI, verificando-se a imagem característica do sinal em «halo». O trânsito duodenal foi de grande importância no diagnóstico do DDI, mostrando o tão característico sinal de «windsock». No estudo com EDA observou-se um esófago com aspeto traqueiforme, duodeno com pregas espessadas condicionando estenose relativa com restos alimentares impactados e mucosa erosionada e friável. Embora essas alterações macroscópicas sejam incaracterísticas, tem-se constatado a sua presença em doentes com GEE mucosa. Foi a histologia que ditou o diagnóstico de GEE mucosa. Ao contrário de alguns casos publicados, neste doente não se visualizou o orifício de entrada do DDI via EDA10.
No caso clínico exposto, a sintomatologia apresentada era escassa e não é a típica de GEE ou DDI. Provavelmente, a febre inexplicada, com cedência aos antibióticos, poderia estar associada a síndrome de hiperproliferação bacteriana, tanto pela presença do DDI como pelas erosões da mucosa que permitiriam que agentes microbianos atravessassem a barreira intestinal.
O tratamento da GEE baseia-se fundamentalmente na corticoterapia (prednisolona 20-40 mg/dia) durante 8 semanas4, com redução progressiva, e visa a resolução dos sintomas14. Em casos graves, corticodependentes ou corticorresistentes, os imunossupressores (azatioprina ou 6- mercaptopurina) constituem uma alternativa1,4. Atendendo a que o doente se encontrava sintomático, mas sem gravidade, e que a maioria dos casos de GEE responde aos corticosteróides com uma taxa de sucesso de 90%, optou-se por instituir corticoterapia. No nosso doente, a resposta terapêutica foi imediata. Contudo, em virtude do caráter crónico da doença, com remissões e recaídas frequentes, apesar do seu caráter benigno, estes doentes devem ser mantidos em consultas de seguimento.
Embora, o tratamento tradicional dos pacientes com DDI sintomáticos e de grandes dimensões seja a ressecção cirúrgica, atualmente preconiza-se incisão endoscópica13. No caso clínico apresentado, tendo em conta as dimensões do DDI (quase 4 cm) e o caráter progressivo desta entidade, colocou-se a hipótese de ressecção do DDI. Assim, poder-se-iam evitar possíveis complicações futuras.
Apesar da unanimidade em considerar a etiologia da GEE desconhecida, pensamos que o raciocínio fisiopatológico apresentado para explicar a relação causal entre o DDI e a GEE é plausível e, de todo, não desprezável. A grande limitação neste caso é demonstrar a veracidade deste raciocínio fisiopatológico, porque poderemos apenas estar perante um caso clínico com 2 diagnósticos independentes e raros.
Bibliografia
1. Nobre SR, Silva T, Cabral JE. Gastrenteterite eosinofílica. J Port Gastrenterol. 2009;15:13-8. [ Links ]
2. Sequeira C, Gregório C, Ramalheiro A, Amaro P, Urbano M, Rui M, et al. Gastrenterite eosinofílica. J Port Gastrenterol. 2000;7:234-7. [ Links ]
3. Rai DP, Castoldi L, Tiberio G. Intraluminal duodenal diverticulum causing acute pancreatitis: CT scan diagnosis and review of the literature. Dig Surg. 2000;17:288-92. [ Links ]
4. Yan BM, Sfaffer EA. Primary eosinophilic disorders of the gastrointestinal tract: Recent advances in clinical practice. Gut. 2009;58:721-32. [ Links ]
5. Economides NG, McBurney RP, Hamilton FH. Intraluminal Duodenal Diverticulum in the Adult. Ann Surg. 1977;185:147-52. [ Links ]
6. Ravi J, Joson PM, Ashok PS. Endoscopic Incision of Intraluminal Duodenal Diverticulum: Case Report of New Technique. Dig Dis Sci. 1993;38:762-6. [ Links ]
7. Sheikh RA, Prindiville TP, Pecha RE, Reubner BH. Unusual presentations of eosinophilic gastroenteritis: Case series and review of literature. World J Gastroenterol. 2009;15:2156-61. [ Links ]
8. Johnston P, Desser TS, Bastidas JA, Harvin H. MDCT of Intraluminal Windsock Duodenal Diverticulum with Surgical Correlation and Multiplanar Reconstruction. AJR. 2004;183:249-50. [ Links ]
9. Tu AS, Tran MH, Larsen CR. CT-appearance of intraluminal duodenal diverticulum. The halo sign. Comput Med Imaging Graph. 1998;22:81-3. [ Links ]
10. Fidler JL, Saigh JA, Thompson JS, Hobbe TG. Demonstration of intraluminal duodenal diverticulum by computed tomography. Abdom Imaging. 1998;23:38-9. [ Links ]
11. Furtado E, Machado BF. Divertículo Intraluminal do Duodeno: Relato de Caso. Radiol Bras. 2003;36:389-90. [ Links ]
12. Cabrera H, Silva LP. Gastroenterite eosinofílica: Um caso raro de dispepsia. Acta Med Port. 2008;21:511-4. [ Links ]
13. Materne R. The Duodenal Wind Sock Sign. Radiology. 2001;218:749-50. [ Links ]
14. Freeman HJ. Adult eosinophilic gastroenteritis and hypereosinophilic syndromes. World J Gastroenterol. 2008;14:6771-3. [ Links ]
Conflito de interesses
Os autores declaram não haver conflito de interesses.
Agradecimentos
Especial agradecimento ao Dr. Mário Silva (do serviço de Anatomia Patológica dos HUC) pela sua disponibilidade na cedência das fotografias do exame histológico e na interpretação das mesmas, e a Dra. Catarina Fontes (do serviço de Radiologia dos HUC) pelo interesse no caso clínico.
*Autor para correspondência
Correio eletrónico: Jhfl@portugalmail.com (J. Lima).
Recebido a 22 de abril de 2010; aceite a 14 de setembro de 2010













