Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Medicina Interna
Print version ISSN 0872-671X
Medicina Interna vol.27 no.3 Lisboa July 2020
https://doi.org/10.24950/O/119/20/3/2020
ARTIGOS ORIGINAIS / ORIGINAL ARTICLES
Coronamellitus: Uma Pandemia Infecto-Metabólica
Coronamellitus: An Infecto-Metabolic Pandemic
Rui Marques1  https://orcid.org/0000-0001-7012-3928
https://orcid.org/0000-0001-7012-3928
Daniel Aparício1
Inês Cunha1  https://orcid.org/0000-0001-6111-7008
https://orcid.org/0000-0001-6111-7008
Inês Bagnari1  https://orcid.org/0000-0002-8534-2477
https://orcid.org/0000-0002-8534-2477
Andreia Lopes1  https://orcid.org/0000-0003-3517-1718
https://orcid.org/0000-0003-3517-1718
Ana Lemos1
Miguel Sequeira2
1Serviço de Medicina Interna, Centro Hospitalar Tondela-Viseu, Viseu, Portugal
2Serviço de Urgência, Centro Hospitalar Tondela-Viseu, Viseu, Portugal
Resumo:
Introdução: Existem diferenças consideráveis de mortalidade pela infeção SARS-CoV-2. A idade avançada e comorbilidades, como a diabetes mellitus, têm-se associado a pior prognóstico. O objetivo deste trabalho foi avaliar o impacto da diabetes e controlo metabólico, à admissão em Serviço de Urgência, em doentes com COVID-19 com critérios de internamento.
Métodos: Foram consultados os dados clínicos à admissão no SU dos doentes internados com COVID-19 no Centro Hospitalar Tondela-Viseu (CHTV). Os dados incluíram o perfil inflamatório, metabólico, antecedentes pessoais e medicação crónica.
Resultados: Foram incluídos 89 doentes, 38,2% mulheres e 61,8% homens com idade média de 73,23 anos ± 16,26. Dos doentes, 29,2% d apresentavam diagnóstico prévio de diabetes, 53,4% hipertensão arterial e 29,5% insuficiência cardíaca. A mortalidade global foi de 14,6%, 7,86% dos doentes foram admitidos em Unidade de Cuidados Intensivos e não se encontraram diferenças significativas entre os grupos (diabéticos versus não diabéticos). A hemoglobina A1c (HbA1C) média foi de 6,96% e os valores de glicémia encontraram-se positiva e significativamente correlacionados com os valores de lactato, proteína C reativa e leucócitos.
Conclusão: Os valores mais altos de glicémia à entrada parecem estar associados a estados inflamatórios mais graves, podendo ainda explicar parte da variância dos valores de lactato e leucócitos. Os doentes diabéticos da amostra apresentavam bom controlo metabólico o que pode justificar a ausência de diferenças significativas na gravidade e mortalidade entre os grupos.
Palavras-chave: COVID-19; Diabetes Mellitus; Infecções por Coronavírus.
Abstract:
Introduction: There are considerable differences in mortality due to SARS-CoV-2 infection. Advanced age and comorbidities, such as diabetes mellitus, have been associated with a worse prognosis. The aim of this study was to assess the impact of diabetes and metabolic control on Emergency Department (ED) admission in patients with COVID-19 with hospitalization criteria.
Methods: Clinical and laboratorial features were assessed through ED clinical file consultation of patients hospitalized with COVID-19 at CHTV. The data included inflammatory and metabolic profile, personal history and chronic medication.
Results: Eighty nine patients were included, 38.2% women and 61.8% men, with a mean age of 73.23 years ± 16.26. 29.2% patients had a previous diabetes diagnosis, 53.4% hypertension and 29.5% cardiac insufficiency. The overall mortality was 14.6%, 7.86% of the patients were admitted to the iIntensive Care Unit and there were no significant differences between the groups (diabetic versus non-diabetic). The average HbA1C was 6.96% and there was a positive and significant correlation between the blood glucose values and lactate, C-reactive protein and leukocyte values.
Conclusion: Higher blood glucose levels at ED admission appear to be associated with more severe inflammatory states and may also explain some of the variance in lactate and leukocyte values. The diabetic population had good metabolic control, which may clarify the absence of significant differences in severity and mortality between groups.
Keywords: Coronavirus Infections; COVID-19; Diabetes Mellitus.
Introdução
Desde o seu aparecimento em Wuhan, China, o novo coronavírus (SARS-CoV-2) infetou, até à data, cerca de 8 milhões de pessoas e apresenta uma mortalidade de cerca de 400 mil pessoas.1,2
A idade avançada e a presença de comorbilidades como a diabetes mellitus (DM), hipertensão arterial (HTA) e insuficiência cardíaca (IC) têm-se associado a pior prognóstico. A DM associou-se individualmente a um aumento da gravidade da doença, à síndrome de dificuldade respiratória e um aumento da mortalidade.1-3
Os estudos demonstraram4 que a DM é um preditor independente de admissão em cuidados intensivos, da necessidade ventilação mecânica e de mortalidade. Demonstraram também que os níveis de biomarcadores inflamatórios são significativamente mais elevados em diabéticos, sugerindo que estes são mais suscetíveis à tempestade inflamatória.5 A patogénese do acréscimo de mortalidade e gravidade dos doentes diabéticos com COVID- 19 ainda é desconhecida.
Os dados sugerem que o acréscimo de mortalidade observado nos doentes diabéticos está associado a uma resposta imunitária desregulada da qual resulta uma patologia pulmonar mais severa e prolongada.6-9
A DM tipo 2 e a infeção por coronavírus partilham vias patogénicas que têm implicações terapêuticas. Dois dos recetores aos quais o coronavírus se liga, o recetor da enzima conversora da angiotensina 2 (ECA2) e o recetor da dipeptidil peptidase 4 (DPP4), são transdutores de vias metabólicas da homeostase glucídica, fisiologia renal, cardiovascular e inflamação. Os efeitos dos inibidores da dipeptidil peptidase 4 (i-DPP4) em doentes com COVID-19 são controversos e ainda não completamente esclarecidos.11-13
Uma recente meta-análise relacionou a diabetes mellitus com a mortalidade por COVID-19 e demonstrou 3 evidências.14 A primeira sugere que, como a diabetes se associa a uma infeção por COVID-19 mais grave, a prevenção da infeção nos diabéticos é fundamental. Segundo, deve haver vigilância acrescida na população diabética sendo os critérios para a realização do rastreio da infeção menos exigentes. Por último, os doentes diabéticos com comorbilidades devem ser considerados de alto risco mesmo que tenham sintomas ligeiros ou estejam assintomáticos.
No entanto, foram apontadas duas limitações à meta-análise realizada: a primeira é que embora se tenha demonstrado uma associação entre a DM e a gravidade da infeção COVID-19 não se pode afirmar que a diabetes seja um fator de risco independente podendo ser apenas um fator confundidor, uma vez que muitos cofatores como a idade, hipertensão, doença cardiovascular e obesidade estão presentes na maioria dos doentes diabéticos. A segunda limitação desta meta-análise é que não foi documentado o papel do controlo glicémico na severidade e mortalidade da COVID-19.15,16 Existe evidência de que o mau controlo glicémico prévio se associa a um risco elevado de infeção,14 no entanto nenhum estudo avaliou o controlo glicémico como fator associado à severidade e mortalidade da infeção por SARS-CoV-2.
Este estudo, em doentes com COVID-19, tem como objetivos comparar os dados demográficos entre gDM (grupo de diabéticos) e gNDM (grupo de não diabéticos), procurando saber se há diferenças na idade e/ou género entre os grupos, se há diferenças no perfil analítico à admissão entre estes dois grupos e no nível de controlo metabólico dos doentes diabéticos. Pretendeu-se também comparar a mortalidade associada ao internamento e a necessidade de cuidados intensivos entre gDM e gNDM. Outro objetivo foi avaliar no gDMa influência da medicação com i-DDP4 nas alterações analíticas, mortalidade e internamento em cuidados intensivos.
Material e Métodos
Foi realizado um estudo retrospetivo com consulta dos dados clínicos à admissão no SU dos doentes internados com COVID-19 no Centro Hospitalar Tondela-Viseu (CHTV).
Foram consultados todos os registos clínicos dos doentes internados desde o dia 15 de março até ao dia 18 de maio de 2020. O presente estudo foi aprovado pela Comissão de Ética e Direção Clínica do CHTV. Todos os pressupostos de anonimato e confidencialidade dos dados foram devidamente respeitados. Os critérios de admissão foram os doentes com mais de 18 anos avaliados no serviço de urgência na área dedicada ao COVID-19 que foram internados e que apresentaram teste positivo para infeção por SARS-CoV-2.
Foram estudados dados sócio-demográficos, como a idade e sexo e os antecedentes pessoais patológicos médicos como DM, HTA e IC. O perfil analítico sérico da admissão no serviço de urgência incluiu leucócitos, linfócitos, plaquetas, proteína C reativa (PCR), procalcitonina (PCT), relação PaO2/ FiO2, SpO2, lactato, pH e glicémia. Os dados analíticos foram obtidos segundo as normas e procedimentos em vigor nos laboratórios clínicos do CHTV. Valores mais elevados de leucócitos, PCR, PCT e lactato são sugestivos de maior gravidade. Foram avaliadas as classes farmacológicas de antidiabéticos (iDPP-4, biguanidas, insulina, agonistas GLP-1, glitazonas) com as quais os doentes da amostra estavam cronicamente medicados. Os dados de admissão em cuidados intensivos e a mortalidade foram também analisados.
A análise estatística foi feita através do IBM SPSS® Statistics versão 23. Foram analisadas as correlações entre glicémia, lactacidémia, relação PaO2/FiO2, PCR e leucócitos. Coeficientes de correlação de Pearson de cerca de 0,10 são considerados pequenos; perto de 0,30 são considerados médios; de 0,50 ou superiores são considerados fortes.17 Foi ainda feita pesquisa de regressões lineares simples entre glicémia e lactacidémia, glicémia e PCR e entre glicémia e leucócitos. Através do teste T-student para amostras independentes foram comparados os resultados nas diferentes variáveis entre os grupos de diabéticos e não diabéticos. Foi ainda usado o teste qui-quadrado para comprar diferentes variáveis nominais (exemplo: Mortalidade: Sim/Não). Foram cumpridos os pressupostos para a aplicação dos testes estatísticos usados para comparar os grupos. Foi considerado um nível de significância estatística de p < 0,05.
Resultados
CARACTERIZAÇÃO DOS DOENTES
O estudo incluiu 89 doentes, 34 mulheres (38,2%) e 55 homens (61,8%) com idades médias de 73,23 anos (SD = 16,26). Vinte seis doentes (29,2%) apresentavam diagnóstico prévio de DM, 47 doentes (53,4%) apresentavam HTA e 26 (29,5%) doentes tinham diagnóstico de insuficiência cardíaca.
Na comparação entre o gDM e gNDM não existiu diferença significativa para o género (p = 0,110) nem para a idade (p = 0,457), sendo a média de idades 75,3 anos (SD = 10,196) na população diabética e 72,4 anos (SD = 18,197) na popu- lação não diabética.
Foram ainda testadas as relações entre os valores de glicémia e de lactato e a relação entre os valores de glicémia e PCR e 35% da variabilidade dos valores de lactato é explicada pela glicémia, ao passo que 9% da variabilidade dos valores de PCR é explicada pela glicémia. (Fig.s 1 e 2).
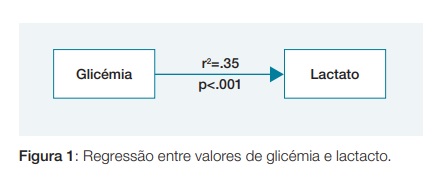
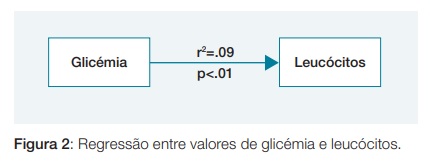
PARÂMETROS ANALÍTICOS À ADMISSÃO
Os doentes diabéticos com COVID-19 apresentaram valores médios de HbA1c de 6,96% (SD = 1,64), sendo o valor mais elevado de HbA1c de 10,6% e o valor mais baixo 4,7%. À admissão, para o gDM, o valor mais elevado de glicémia era de 412 mg/dL e o mínimo de 39 mg/dL, a média de 201,57 mg/dL (SD = 105,90), enquanto que para o gNDM a média era de 118,89 mg/dL (SD = 31,76).
A média de contagem de leucócitos foi de 9,027x109/L (SD = 4,783) para o gNDM enquanto que no gDM foi de 12,165x109/L (SD = 9,514).
Comparando os parâmetros analíticos à admissão observou-se que os leucócitos, glicémia, lactato e PCR são significativamente superiores nos doentes com diabetes mellitus (p < 0,05). (Tabela 1).
À admissão, os valores de glicémia encontraram-se positiva e significativamente correlacionados com os valores de lactato, PCR e leucócitos, apresentando correlações entre moderadas a fortes. Estas e outras correlações podem ser encontradas na Tabela 2.
MORTALIDADE E ADMISSÃO EM CUIDADOS INTENSIVOS
Dos doentes com infeção por SARS-CoV-2 que foram internados no CHTV, 7 necessitaram de internamento em unidade de cuidados intensivos (UCI) (7,86%), não resultando deste internamento nenhum óbito. Três dos doentes diabéticos (11,5%) tiveram necessidade de admissão em unidade de cuidados intensivos, enquanto no gNDM esta necessidade verificou-se em 6,3% dos doentes.
A mortalidade do internamento COVID foi de 14,6% (13 doentes). A mortalidade nos doentes com IC foi de 19,2%, 12,8% nos doentes com HTA, 11,5% no gDM (3 doentes) e no gNDM 15,9% (10 doentes). Ainda assim, tanto para a mortalidade como para a admissão em cuidados intensivos não existiram diferenças estatisticamente significativas entre gDM e gNDM (p > 0,05) (Tabela 3).
TERAPÊUTICA DA DIABETES
Dos doentes diabéticos, 14 estavam medicados previamente ao internamento com metformina, 12 com insulina e apenas 10 com i-DPP4. Somente quatro doentes estavam medicados exclusivamente com insulina. Não se constataram diferenças estatisticamente significativas na relação PaO2/ FiO2, admissão em cuidados intensivos e na mortalidade entre os doentes com diferentes terapêuticas para a diabetes (p > 0,05). Também não se verificaram diferenças estatisticamente significativas no valor médio de lactacidémia entre os diabéticos medicados com metformina e os medicados com as restantes classes de antidiabéticos (p = 0,387).
Não foram encontradas diferenças estatisticamente significativas quer para a mortalidade, quer para a necessidade de admissão em UCI, entre os doentes diabéticos que estavam medicados com i-DPP4 e os medicados com outras classes de antidiabéticos (p = 0,146 e p = 0,846, respetivamente).
Discussão
A percentagem de doentes diabéticos internados por COVID-19 (29%) no serviço de Medicina Interna foi sobreponível à descrita no estudo DIADEMINT 31,1%.18 Nos doentes internados por COVID-19 do nosso hospital não encontrámos diferenças significativas para a idade e para o género entre os doentes diabéticos e não diabéticos. Na avaliação analítica à admissão houve diferenças significativas dos parâmetros analíticos leucócitos, glicémia, lactato e PCR entre grupos, o que está de acordo com a literatura.9 Parece existir uma relação entre a glicémia à admissão e gravidade da COVID-19 neste estudo.
A ausência de dados relativamente aos valores de d-dímeros e ferritina na admissão foi uma limitação deste estudo relativamente á literatura existente.3-5,14,15
Os doentes diabéticos da amostra apresentavam um bom controlo metabólico (HbA1c = 6,96%), podendo justificar a ausência de diferenças significativas nos indicadores analíticos de gravidade à admissão e mortalidade entre os grupos.
Não se encontraram diferenças significativas nos indicadores analisados de gravidade á admissão e mortalidade global entre os doentes diabéticos medicados com diferentes classes de antidiabéticos nomeadamente com aqueles com terapêutica com i-DPP4.
Assim não constatámos evidência de que a utilização de i-DPP4 se associe a aumento da gravidade da infeção por SARS-CoV-2, tal como a hipótese colocada na metaanálise que estudou a associação entre DM e mortalidade por COVID-19.12-14
Também nos doentes diabéticos medicados com metformina não se verificou relação entre esta medicação e lactacidémia. Neste estudo apenas se compararam grupos de doentes com COVID-19, com e sem DM, pelo que a ausência de grupos de controlo de doentes sem COVID-19 pode ser uma limitação do estudo. O número reduzido de doentes foi também uma limitação neste estudo.
Conclusão
Este estudo analisou indicadores de gravidade clínica e analítica em doentes com infeção por SARS-CoV-2 à admissão no serviço de urgência num hospital central.
Os valores mais altos de glicémia à entrada parecem estar associados a estados inflamatórios mais graves, podendo ainda explicar parte da variância dos valores de lactatos e leucócitos.
O papel da glicemia à admissão como marcador inflamatório não se encontra bem esclarecido merecendo estudo adicional. Ainda assim este estudo reforça a necessidade de um bom controlo metabólico nos doentes diabéticos minimizando assim o risco acrescido associado a estes doentes crónicos.
Esta pandemia criou um novo paradigma totalmente desconhecido aos hospitais, mas principalmente aos serviços de Medicina Interna. Uma doença infecto-metabólica que nos surpreende diariamente, nos obriga a novos desafios e nos indica o longo caminho de aprendizagem a percorrer.
REFERENCES
1. Pal R, Bhansali A. COVID-19, diabetes mellitus and ACE2: the conundrum. Diabetes Res Clin Pract. 2020;162:108132. doi: 10.1016/j.diabres.2020.108132. [ Links ]
2. Singh AK, Gupta R, Ghosh A, Misra A. Diabetes in COVID-19: Prevalence, pathophysiology, prognosis and practical considerations. Diabetes Metab Syndr Clin Res Rev. 2020;14:303e10. [ Links ]
3. Huang I, Lim MA, Pranata R. Diabetes mellitus is associated with increased mortality and severity of disease in COVID-19 pneumonia e a systematic review, meta-analysis, and meta-regression. Diabetes Metab Syndr Clin Res Rev. 2020;14:395e403. [ Links ]
4. Guan W, Liang W, Zhao Y, Liang H, Chen Z, Li Y, et al. Comorbidity and its impact on 1590 patients with covid-19 in China: a nationwide analysis. Eur Respir J. 2020:2000547. [ Links ]
5. Guo W, Li M, Dong Y, Zhou H, Zhang Z, Tian C, et al. Diabetes is a risk factor for the progression and prognosis of COVID-19. Diabetes Metab Res Rev. 2020 (in press). doi: 10.1002/dmrr.3319 [ Links ]
6. Kulcsar KA, Coleman CM, Beck SE, Frieman MB. Comorbid diabetes results in immune dysregulation and enhanced disease severity following MERS-CoV infection. JCI Insight. 2019;4. doi: 10.1172/jci.insight.131774. [ Links ]
7. Angelidi AM, Belanger MJ, Mantzoros CS. COVID-19 and diabetes mellitus: what we know, how our patients should be treated now, and what should happen next. Metab Clin Exp. 2020 (in press). doi: 10.1016/j.metabol.2020.154245. [ Links ]
8. Mehta P, McAuley DF, Brown M, Sanchez E, Tattersall RS, Manson JJ, et al. COVID-19: consider cytokine storm syndromes and immunosuppression. Lancet. 2020;395:1033e4. doi: 10.1016/S0140-6736(20)30628-0. [ Links ]
9. Huang C, Wang Y, Li X, Ren L, Zhao J, Hu Y, et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China. Lancet. 2020;395: 497e506. doi: 10.1016/S0140-6736(20)30183-5. [ Links ]
10. Davies MJ, D'Alessio DA, Fradkin J, Kernan WN, Mathieu C, Mingrone G, et al. Management of hyperglycaemia in type 2 diabetes, 2018. A consensus report by the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetologia.2018;61:2461-98. doi: 10.1007/s00125-018-4729-5. [ Links ]
11. Iacobellis G. COVID-19 and diabetes: can DPP4inhibition play a role? Diabetes Res Clin Pract. 2020;162:108125. doi: 10.1016/j.diabres.2020.108125. [ Links ]
12. Richter B, Bandeira-Echtler E, Bergerhoff K, Lerch CL. Dipeptidyl peptidase-4 (DPP-4) inhibitors for type 2 diabetes mellitus. Cochrane Database Syst Rev. 2008:CD006739. doi: 10.1002/14651858.CD006739.pub2. [ Links ]
13. Amori RE, Lau J, Pittas AG. Efficacy and safety of incretin therapy in type 2 diabetes: systematic review and meta-analysis. J Am Med Assoc. 2007;298: 194e206. doi: 10.1001/jama.298.2.194. [ Links ]
14. Kumar A, Arora A, Sharma P, Anikhindi SA, Bansal N, Singla V, et al. Is diabetes mellitus associated with mortality and severity of COVID-19? A meta-analysis. Diabetes Metab Syndr. 2020;14:535-45. doi: 10.1016/j.dsx.2020.04.044. [ Links ]
15. Critchley JA, Carey IM, Harris T, DeWilde S, Hosking FJ, Cook DG. Glycemic control and risk of infections among people with type 1 or type 2 diabetes in a large primary care cohort study. Diabetes Care. 2018;41:2127e35. doi: 10.2337/dc18-0287. [ Links ]
16. Mor A, Dekkers OM, Nielsen JS, Beck-Nielsen H, Sørensen HT, Thomsen RW. Impact of glycemic control on risk of infections in patients with type 2 diabetes: a population-based cohort study. Am J Epidemiol. 2017;186:227e36. doi: 10.1093/aje/kwx049. [ Links ]
17. Cohen J. Statistical power analysis for the behavioral sciences. Hillsdale: Erlbaum; 1988. [ Links ]
18. Pape E, Lopes P, Escarigo C, Nunes A, Ramalho S, Nortadas R. Apresentação do estudo DIAMEDINT 2, 24º Congresso Nacional de Medicina Interna, Junho 2018. [ Links ]
19. Pal R, Bhadada SK. COVID-19 and diabetes mellitus: An unholy interaction of two pandemics [published online ahead of print, 2020 May 6]. Diabetes Metab Syndr. 2020;14:513-7. doi: 10.1016/j.dsx.2020.04.049 [ Links ]
20. Coronavirus disease 2019 (COVID-19) situation report e 98. [Accessed April 28, 2020]. Available from: https://www.who.int/docs/default-sour-ce/coronaviruse/situation-reports/20200427-sitrep-98-covid-19.pdf?sfvrsn¼90323472_4 [ Links ]
21. Pal R, Bhadada SK. COVID-19 and non-communicable diseases. Postgrad Med. 2020;162:108132. doi: postgradmedj-2020-137742. [ Links ]
Responsabilidades Éticas
Conflitos de Interesse: Os autores declaram a inexistência de conflitos de interesse na realização do presente trabalho.
Fontes de Financiamento: Não existiram fontes externas de financiamento para a realização deste artigo.
Confidencialidade dos Dados: Os autores declaram ter seguido os protocolos da sua instituição acerca da publicação dos dados de doentes.
Proteção de Pessoas e Animais: Os autores declaram que os procedimentos seguidos estavam de acordo com os regulamentos estabeleci- dos pelos responsáveis da Comissão de Investigação Clínica e Ética e de acordo com a Declaração de Helsínquia da Associação Médica Mundial.
Proveniência e Revisão por Pares: Não comissionado; revisão externa por pares.
Ethical Disclosures
Conflicts of interest: The authors have no conflicts of interest to declare.
Financing Support: This work has not received any contribution, grant or scholarship
Confidentiality of Data: The authors declare that they have followed the protocols of their work center on the publication of data from patients.
Protection of Human and Animal Subjects: The authors declare that the procedures followed were in accordance with the regulations of the relevant clinical research ethics committee and with those of the Code of Ethics of the World Medical Association (Declaration of Helsinki).
Provenance and Peer Review: Not commissioned; externally peer reviewed.
© Autor (es) (ou seu (s) empregador (es)) e Revista SPMI 2020. Reutiliza- ção permitida de acordo com CC BY-NC. Nenhuma reutilização comercial.
© Author(s) (or their employer(s)) and SPMI Journal 2020. Re-use permit- ted under CC BY-NC. No commercial re-use.
Correspondence / Correspondência:
Rui Carvalho – ruijm2@gmail.com
Serviço de Medicina Interna, CHTV, Viseu, Portugal Av. Rei Dom Duarte, 3504-509 Viseu
Received / Recebido: 17/06/2019
Accepted / Aceite: 27/07/2020
Publicado / Published: 28 de Setembro de 2020