Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Medicina Interna
versão impressa ISSN 0872-671X
Medicina Interna vol.25 no.3 Lisboa set. 2018
https://doi.org/10.24950/rspmi/revisao/200/3/2018
ARTIGOS DE REVISÃO / REVIEW ARTICLES
Investigação Etiológica do Acidente Vascular Cerebral no Adulto Jovem
Etiological Investigation of Stroke in Young Adults
João Paulo Correia1, Ana Sofia Figueiredo2, Henrique Moniz Costa2,3, Pedro Barros2,3, Luis Miguel Veloso2,3
11Serviço de Medicina Interna do SESARAM, Funchal, Portugal
2Serviço de Neurologia do Centro Hospitalar Vila Nova Gaia/Espinho, Portugal
3Unidade AVC do Centro Hospitalar Vila Nova Gaia/Espinho, Portugal
RESUMO
A incidência do acidente vascular cerebral (AVC) no adulto jovem tem vindo a aumentar nas últimas décadas, traduzindo-se em cada vez mais hospitalizações. De igual modo, o peso de factores de risco cardiovascular tradicionais como a hipertensão arterial, dislipidemia, tabagismo, obesidade e sedentarismo parece ser cada vez maior, em detrimento de outros mais raros classicamente associados ao AVC nesta faixa etária. A lista de possíveis etiologias é extensa e a identificação dos factores de risco não se traduz na completa compreensão etiológica do AVC, pelo que a abordagem desta patologia exige não só o adequado uso de exames complementares como também um pensamento hierarquizado. Neste artigo, os autores apresentam uma revisão sobre os factores de risco e etiologias do AVC no adulto jovem, focando alguns aspectos clínicos e diagnósticos úteis para a abordagem etiológica destes doentes na prática clínica.
Palavras-chave: Acidente Vascular Cerebral/diagnóstico; Acidente Vascular Cerebral/etiologia; Adulto Jovem.
ABSTRACT
The incidence of stroke in young adults has been increasing in recent decades, resulting in more and more hospitalizations. Likewise, the weight of traditional cardiovascular risk factors such as hypertension, dyslipidemia, smoking, obesity and sedentary lifestyle seems to be increasing, in detriment of other rarer risk factors, classically associated with stroke in this age group. The list of possible etiologies is extensive and the identification of risk factors does not lead to a complete etiological understanding of stroke. Therefore, the approach to this pathology requires not only the adequate use of complementary diagnostic tests but also hierarchical thinking. In this article, the authors present a review of the risk factors and etiologies of stroke in the young adult, focusing on some clinical and diagnostic aspects that are useful for the etiological investigation of these patients in clinical practice.
Keywords: Stroke/diagnosis; Stroke/etiology; Young Adult.
Introdução
O acidente vascular cerebral (AVC) é uma patologia com grande impacto a nível mundial, tendo sido a segunda causa mais comum de morte e a terceira causa mais comum de incapacidade em 2013.1 Na população mais jovem, esta patologia tem um efeito especialmente devastador para o doente e a sua família, estando associada a sequelas físicas, emocionais e sociais que se traduzem numa pior qualidade de vida.2,3 O limite superior de idade para definição de AVC no adulto jovem varia conforme os diferentes estudos, encontrando-se habitualmente entre os 40 e os 55 anos.4-7
Epidemiologia
A incidência do AVC em adultos com menos de 55 anos tem vindo a aumentar na última década,8,9 estimando-se que varie entre 5,76 e 39,79/100 000 indivíduos conforme as diferentes características demográficas de cada população.6,10-13 Correspondendo a cerca de 5% a 20% do total dos AVC, o AVC no adulto jovem é responsável por cada vez mais hospitalizações, com custos significativos associados.9,14-16 Relativamente à proporção dos diferentes tipos de AVC nesta população, a literatura apresenta resultados heterogéneos, sendo que o AVC isquémico varia entre 21% e 77,9% e a hemorragia intraparenquimatosa entre 3,7% e 38,5%.14
Factores de Risco
A percepção de que os factores de risco para o AVC no adulto jovem são muito diferentes dos tradicionais factores de risco cardiovascular baseou-se sobretudo em estudos de base hospitalar e não populacional.17 A enxaqueca, o uso de contraceptivos orais, o consumo de drogas, a gravidez e o puerpério são exemplos de factores de risco classicamente associados ao AVC no jovem.18 Contudo, a investigação mais recente tem vindo a mostrar que os factores de risco vascular tradicionais como hipertensão, dislipidemia e tabagismo têm um papel cada vez mais importante na fisiopatologia do AVC no doente jovem, sobretudo em homens e a partir dos 35 anos.18-21 Deste modo, o papel de certos factores de risco mais raros na população parece ter sido sobrestimado em detrimento de outros cada vez mais prevalentes na população jovem.18 A tabela 1 apresenta uma lista de factores de risco associados ao AVC no adulto jovem.
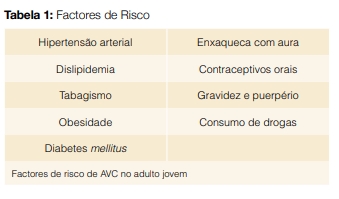
FACTORES DE RISCO TRADICIONAIS
A hipertensão arterial (HTA) é um dos mais importantes factores de risco cardiovascular e é igualmente um factor de risco independente para AVC (tanto isquémico como hemorrágico), sendo reportada em 19% a 39% dos jovens com AVC.6,20-22 Existe uma íntima relação entre o valor da tensão arterial (TA) e o risco de AVC, pelo que o rastreio e o tratamento adequado da HTA permitem reduzir este risco.23
A dislipidemia está presente em 17% a 60% dos indivíduos jovens com AVC.6,20-22 Níveis séricos aumentados de colesterol total são um factor de risco para AVC isquémico, embora pareça existir uma relação inversa entre os níveis de colesterol total e o risco de AVC hemorrágico. Não parece existir uma associação consistente entre os níveis de colesterol HDL ou de triglicéridos e o AVC isquémico ou hemorrágico.23 Apesar desta relação complexa entre a dislipidemia e o risco de AVC, será importante salientar que não só o risco de eventos aterotrombóticos atribuível à dislipidemia é reconhecido como igualmente está bem assente que há benefício na terapêutica com estatinas para a diminuição desse risco (21% por cada redução de 39 mg/dL do colesterol de baixa densidade na prevenção primária e 12% na prevenção secundária de AVC).24-27
O tabagismo é um factor de risco vascular amplamente reconhecido com uma elevada prevalência nos doentes jovens com AVC (42% a 57%).6,20,21,22 O consumo de tabaco está na base de uma cascata patológica que afecta não só o endotélio, como a função plaquetária e os factores protrombóticos, provocando a produção de espécies reactivas de oxigénio e citocinas, a expressão de metaloproteinases de matriz e a libertação reduzida de activador de plasminogénio tecidular endógeno.28 Inicialmente, o tabagismo pode prejudicar as propriedades vasodilatadoras do óxido nítrico, seguido por várias reacções bioquímicas e inflamatórias que causam danos físicos à parede endotelial.28,29 Desta forma, o consumo de tabaco está fortemente associado a um aumento do risco de AVC isquémico e este efeito parece ser dependente da dose consumida, aumentando para mais do dobro quando o consumo ultrapassa os 20 cigarros/dia.30
O sedentarismo e a obesidade são dois factores de risco cardiovascular que têm um papel igualmente importante no risco de AVC no adulto jovem. Num estudo europeu multinacional com 4467 doentes jovens (entre 18 e 55 anos), 48,2% eram sedentários e 22,3% obesos.21 Apesar de não haver ensaios clínicos que documentem o benefício do exercício físico na redução do risco de AVC, os expressivos dados observacionais são suficientemente fortes para suportar a sua recomendação.23
FACTORES DE RISCO NÃO TRADICIONAIS
A enxaqueca, com uma maior prevalência entre a terceira e a quinta década de vida, afecta cerca de 15% a 20% da população adulta – 17% a 25% das mulheres e 6% a 10% dos homens.31 É um factor de risco independente para o AVC isquémico, aumentando o seu risco para o dobro.32,33 Esta associação parece assumir um papel ainda mais importante nas mulheres e na enxaqueca com aura, havendo uma correlação entre o risco de AVC e a frequência dos episódios enxaqueca com aura.3 Nestes doentes, o evento isquémico ocorre mais frequentemente na fase interictal do que associado a um episódio de dor – 3% vs 0,3% - 0,5% dos AVC isquémicos, respectivamente. 31,35 Estudos recentes parecem demonstrar que a enxaqueca pode igualmente ser um factor de risco de AVC hemorrágico.36,37 Ainda assim, o baixo número de estudos disponíveis leva alguns autores a defender que a interpretação destes dados deve ser feita de forma cautelosa.38
A toma de contraceptivos orais combinados (COC) está fortemente associada a um risco aumentado de trombose venosa e varia consoante o tipo de progestagénio e a dose de estrogénio usado.39 Apesar de menos evidente e mais controversa, a associação com o AVC isquémico também parece existir - segundo uma meta-análise recente, a toma de COC confere um risco 1,7 vezes aumentado de AVC isquémico e este risco parece aumentar com a dose de estrogénio, não variando com o tipo de progestagénio usado.40 Contraceptivos orais compostos por progestagénio isolado não parecem conferir risco.41
A enxaqueca e a toma de COC parecem interagir de forma sinérgica, aumentando o risco de AVC isquémico entre 5 a 17 vezes. O tabagismo, quando associado a estes dois factores anteriormente referidos, pode fazer disparar o risco até 34 vezes.38 Esta interacção poderá resultar da partilha de mecanismos fisiopatológicos de lesão vascular endotelial, inflamação e disfunção plaquetária.31,42
O abuso de substâncias ilícitas é também um factor de riscopara AVC. A prevalência deste comportamento em adultos jovens pode variar entre 12% e 34%, consoante os estudos, 43,44 e o consumo de diversas substâncias pode aumentar o risco de AVC através de vários mecanismos diferentes.45,46A Tabela 2 apresenta alguns potenciais mecanismos através dos quais as drogas de abuso podem despoletar um AVC.
A gravidez e o puerpério também são factores de risco para AVC na mulher jovem. Estima-se que a incidência do AVC associado à gravidez e ao puerpério varie entre 25 e 34 casos por 100 000 partos47 e a taxa de internamentos antes e após o parto devido a AVC parece estar a aumentar.48 Vários factores como diabetes, doença valvular cardíaca, consumo tabágico e trombofilias poderão estar relacionados com este risco, contudo julga-se que seja a hipertensão arterial a ter o papel de maior relevo.47 Outros factores intrínsecos à gravidez e que também podem condicionar o risco de AVC são as alterações do estado hemodinâmico,49 a hipercoagulabilidade50 e possivelmente alterações da estrutura arterial cerebral.51
Etiologias
A identificação de um determinado factor de risco, mesmo considerando a possibilidade de este ter assumido um papel fisiopatológico na instalação do AVC, não implica necessariamente a compreensão da etiologia do mesmo.18
Num doente jovem, tanto o diagnóstico como a investigação etiológica do AVC podem ser complexas, não só pela prevalência de diagnósticos diferenciais como pela variedade de causas potenciais e pela diferente frequência relativa de cada uma delas comparativamente ao AVC em faixas etárias mais avançadas.17,52 Assim, esta abordagem não só deve ser particularmente detalhada como também hierarquizada.52 A Fig 1 apresenta uma possível abordagem hierarquizada ao diagnóstico etiológico do AVC no adulto jovem.
A tomografia computorizada (TC) cerebral sem contraste é um meio de imagem importante para avaliação inicial destes doentes. Contudo, a ressonância magnética (RM) cerebral tem um papel muito importante neste processo, tanto na identificação de lesões isquémicas agudas (particularmente as sequências difusão, T2 e flair) como na exclusão de diagnósticos diferenciais.17 A tabela 3 apresenta os principais diagnósticos diferenciais do AVC na idade jovem.
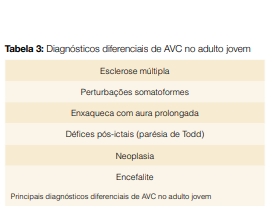
A classificação etiológica TOAST (Trial of Org 10172 Acute Stroke Treatment) é tradicionalmente usada independentemente da idade e define os seguintes subtipos: aterosclerose de grandes vasos, oclusão de pequenos vasos, cardioembolismo, outras causas identificáveis e causa indeterminada.53 A Tabela 4 sistematiza as principais causas de AVC isquémico no doente jovem.
ATEROSCLEROSE DE GRANDES VASOS
A aterosclerose de grandes vasos é a causa de aproximadamente 9% dos AVC em adultos jovens, sendo mais frequente em homens com mais de 42 anos.52,54,55
Conforme a disponibilidade e experiência de cada centro, o estudo inicial dos grandes vasos supra-aórticos e cerebrais pode ser feito tanto por RM como por angioTC ou ecoDoppler dos vasos cervicais e intracranianos codificado a cores. A angiografia cerebral tem sobretudo relevância para confirmação diagnóstica nos casos em que os restantes exames não invasivos são pouco claros, como por exemplo na suspeita de vasculites ou vasculopatias mais raras.17
CARDIOEMBOLISMO
A frequência relativa do cardioembolismo como etiologia do AVC no adulto jovem diminui com o avançar da idade. Fontes de alto risco como as cardiomiopatias e a hipocinésia ou acinésia ventricular são mais frequentes nos homens enquanto em mulheres ocorrem mais vezes fontes de baixo risco como o foramen oval patente (FOP).17 A realização de um electrocardiograma (ECG) à admissão, bem como a revisão de anteriores, a sua repetição seriada e a monitorização cardíaca contínua durante 24 a 48 horas são fundamentais para a detecção de patologia cardíaca cardioembólica como a fibrilhação auricular (FA).17 Ainda assim, sendo habitualmente assintomática e paroxística, a FA pode requerer outras estratégias de detecção mais eficazes como a monitorização por Holter,56 monitorização por dispositivos externos de detecção de eventos arrítmicos57 ou até monitorização a longo prazo com dispositivos implantáveis.58,59 A ecografia cardíaca transesofágica (ecoTE) é mais sensível do que a ecografia cardíaca transtorácica (ecoTT) na detecção de fontes cardioembólicas, sendo também o método mais específico para diagnóstico de foramen oval patente (FOP).17 Por sua vez, a pesquisa de sinais microembólicos por Doppler transcraniano (DTC) tem uma sensibilidade semelhante à da ecoTE para a detecção de shunt direito-esquerdo (D-E), sendo um método menos invasivo, de baixo custo e mais acessível.60 Desta forma, o DTC poderá ser um bom método para rastreio inicial de shunt D-E, não dispensando contudo o estudo complementar através da ecoTE, sobretudo em doentes sem outra causa evidente.17,60
Exemplos de outras fontes cardioembólicas no adulto jovem são as próteses valvulares mecânicas, a endocardite de causa infecciosa ou não infecciosa, o mixoma auricular e o fibroelastoma papilar.52
OCLUSÃO DE PEQUENOS VASOS
A doença de pequenos vasos ocorre em 12% dos doentes jovens e parece aumentar com o avançar da idade.7 A lipohialinose dos pequenos vasos surge sobretudo associada a factores de risco vascular clássicos como a HTA e a diabetes, contudo existem causas raras associadas à oclusão de pequenos vasos. A mais frequente destas causas raras é o CADASIL (cerebral autosomal dominant arteriopathy with subcortical infarcts and leukoencephalopathy), uma doença de pequenos vasos intracerebrais devida a uma mutação do gene NOTCH3 no cromossoma 9, que leva à oclusão de artérias cerebrais pela acumulação de material granular na sua túnica média.61,62 Com uma prevalência estimada de 2% em doentes com idades inferiores a 65 anos, surge na quinta a sexta década de vida e o seu diagnóstico baseia-se em critérios clínicos (enxaqueca com aura, alterações comportamentais e cognitivas, história familiar) e imagiológicos (lesões confluentes da substância branca subcortical na RM cerebral), sendo confirmado por teste genético.52,62
O CARASIL (cerebral autosomal recessive arteriopathy with subcortical infarcts and leukoencephalopathy) resulta de uma mutação autossómica recessiva (protease HTRA1). É clinicamente semelhante ao CADASIL embora com um início mais precoce, ocorrendo entre a terceira e a quarta década de vida e podendo associar-se a sintomas sistémicos extra-neurológicos como alopecia prematura, espondilose deformante (cervical ou lombar) e osteoartrose dos joelhos ou cotovelos.63, 64
O colagénio tipo IV é uma molécula que integra inúmeros tecidos como o endotélio vascular, o epitélio da córnea, a conjuntiva do olho, os glomérulos e os túbulos renais. As mutações do gene COL4A1, que codifica a subunidade a1 do colagénio tipo IV, estão associadas a doença de pequenos vasos. Doentes com esta mutação podem apresentar um fenótipo muito variável, surgindo desde o período fetal até à idade adulta. O espectro clínico é dominado pela ocorrência de micro-hemorragias, podendo também resultar em enfarte lacunar, com leucoencefalopatia subcortical associada.65
Outras doenças genéticas associadas a doença de pequenos vasos são a vasculopatia retiniana com leucodistrofia cerebral (RVCL) e a doença de Fabry. A primeira, associada a uma mutação do gene TREX1 (localizado no cromossoma 3), manifesta-se pela quarta a quinta década de vida e tem envolvimento da vascular da retina, causando habitualmente cegueira, atingindo igualmente a vasculatura do sistema nervoso central (SNC), e podendo cursar com acidentes isquémicos transitórios e AVC, bem como cefaleias e alterações cognitivas, comportamentais e do humor.66,67 A doença de Fabry é uma doença metabólica ligada ao X e resulta da deficiente actividade da enzima a-galactosidase A. Esta alteração metabólica leva à acumulação glicolipídeos nos pequenos e grandes vasos, com atingimento renal, cardíaco e do sistema nervoso central (SNC). A forma mais moderada da doença pode manifestar-se apenas na idade adulta, enquanto a forma clássica é sintomática desde a infância.68
OUTRAS CAUSAS IDENTIFICÁVEIS
A dissecção arterial é a etiologia isolada mais comum no adulto jovem, sendo responsável por 13% dos AVC entre os 15 e os 50 anos.7 Consiste na dissecção da parede arterial com consequente formação de um hematoma e a sua fisiopatologia poderá estar relacionada com traumatismo cervical prévio, no entanto o papel de outros factores genéticos ou de factores relacionados com doença do tecido conjuntivo é ainda desconhecido.17,69 Clinicamente a história de trauma, presença de cefaleia ou cervicalgia ou outros sinais focais como a síndrome de Horner ou atingimento de pares cranianos baixos (IX a XII) podem sugerir o diagnóstico.52 O exame de imagem de eleição para diagnóstico da dissecção de artéria cervical é a RM com ponderação T1 com supressão de gordura ou T2, embora a angioTC seja também uma boa opção. A angiografia cerebral é útil para esclarecer dúvidas quando os restantes exames são inconclusivos.17 A mudança das características morfológicas da estenose em exames repetidos com dois a três meses de intervalo pode ajudar no diagnóstico da dissecção, uma vez que as lesões ateroscleróticas permanecem estáveis.
A síndrome de vasoconstrição cerebral reversível (SVCR) é uma arteriopatia não-inflamatória caracterizada pela vasoconstrição reversível de artérias cerebrais, sendo o principal diagnóstico diferencial da vasculite do SNC (primária ou secundária). Associa-se habitualmente a cefaleias explosivas e recorrentes, podendo ser causada por diversos factores endógenos ou exógenos. O seu diagnóstico baseia-se na visualização de estenose segmentar e multifocal, estudo de LCR normal e a reversibilidade das lesões arteriais em 12 semanas.52
Outros exemplos de arteriopatias não inflamatórias não ateroscleróticas são a doença de Moyamoya, a angiopatia pós-radiação, a displasia fibromuscular e a neurofibromatose.17,52
As vasculites são um grupo heterogéneo e podem ser classificadas como primárias e secundárias. À excepção do lúpus eritematoso sistémico (LES), da síndrome do anticorpo antifosfolipídico (SAAF) e doença de Takayasu, as vasculites primárias raramente causam AVC. Existem também casos descritos de AVC secundários a Churg-Strauss, Wegener, poliarterite nodosa, crioglobulinemia, Behçet, doença inflamatória intestinal e sarcoidose.17
O lúpus eritematoso sistémico (LES) é uma doença autoimune com um grande espectro de manifestações clínicas e laboratoriais, podendo afectar qualquer órgão. Caracteriza- -se por períodos de remissão intercalados com surtos que podem ser ligeiros a muito graves. A frequência do AVC em doentes com LES pode variar entre 2% e 19% e a sua fisiopatologia pode ser diversa. A vasculite em si é raramente a causa do AVC, sendo que este pode acontecer por outros mecanismos: por doença de pequenos vasos hipertensiva, por cardioembolismo ou por trombose arterial ou venosa condicionada pela presença de um estado pró-trombótico. A presença de anticorpos antifosfolipídicos é frequente nestes doentes. O diagnóstico de LES é sugerido pela clínica, pelo estudo analítico e pelo estudo imunológico, podendo ser complementado tanto por estudos imagiológicos como histológicos adicionais, quando necessário.70
A síndrome do anticorpo antifosfolipídico (SAAF) é uma doença autoimune caracterizada por fenómenos trombóticos e tromboembólicos arteriais e venosos bem como abortamentos de repetição associados à presença no soro de anticorpos antifosfolipídicos (anticoagulante lúpico, anticorpo anti-cardiolipina e anticorpo anti-ß2-glicoproteina I).71 É uma das principais causas de AVC em doentes jovens, particularmente em mulheres com menos de 50 anos em que a presença de SAAF aumenta o risco de AVC em mais de 40 vezes.52 Estima-se que aproximadamente 17% dos indivíduos com menos de 50 anos com um evento cerebrovascular agudo tenham anticorpos antifosfolipídicos.72 O diagnóstico é feito através da presença de critérios clínicos e laboratoriais definidos no ano de 2006 em Sydney, Australia.73
A arterite de Takayasu é uma vasculite crónica de grandes vasos de etiologia desconhecida com maior prevalência em asiáticos.74 É muito específica da mulher jovem (80% a 90% dos casos), surgindo habitualmente na segunda a terceira décadas de vida.75 Caracteriza-se pela inflamação da porção torácica e abdominal da aorta, bem como dos seus ramos. Apresenta-se habitualmente com sintomas sistémicos (febre, mal estar, mialgias, perda ponderal) e sintomas ou sinais sugestivos de isquemia arterial de grandes vasos.76 O envolvimento dos vasos carotídeos e vertebrais é responsável pela isquemia cerebral que se pode apresentar com sintomas variados como hemiparesia, cefaleias, visão turva, vertigens, síncope, convulsão, alterações cognitivas ou da linguagem.77 O diagnóstico é sugerido não só pela clínica e pelo padrão analítico inflamatório mas sobretudo pela imagiologia vascular arterial por TC, RM ou angiografia.76
A angeíte primária do SNC é uma forma rara de vasculite, com uma incidência anual de 2.4 casos por milhão de indivíduos. 78 Consiste num processo inflamatório da vasculatura do SNC sem outro envolvimento orgânico.79 Habitualmente apresenta-se entre a quarta e sexta décadas de vida e pode manifestar-se de forma insidiosa e clinicamente variável. A cefaleia é o sintoma de apresentação mais comum, podendo igualmente cursar com alteração da consciência, convulsão, défice cognitivo ou acidente isquémico transitório.79,80 O AVC, isquémico ou hemorrágico, é uma manifestação rara da angeíte primária do SNC.17 A suspeita desta patologia exige a exclusão de outras causas de vasculite do SNC através de uma completa abordagem diagnóstica clínica, laboratorial, imagiológica e histológica.81 O estudo laboratorial pode suportar esta hipótese pela elevação dos marcadores analíticos de inflamação aguda, embora este achado seja inespecífico e pouco sensível. A punção lombar é essencial para o diagnóstico diferencial, pois permite excluir outras causas de vasculite do SNC, contudo uma análise do líquido cefalo-raquidiano sem alterações não permite excluir o diagnóstico. O estudo neuroimagiológico do parênquima por TC permite detectar apenas cerca de 30% das lesões de vasculite do SNC, sendo a RM o método preferido para este fim. O estudo neuroimagiológico vascular deve ser realizado em todos os doentes com suspeita de vasculite do SNC, sendo que os métodos a preferir para este efeito são a angiografia convencional ou a angiografia por RM.80 A biópsia leptomeníngea permite confirmar o diagnóstico, embora esteja associada a sensibilidades baixas.17,80
As infecções são uma das principais causas de vasculite secundária e o seu peso na etiologia do AVC dependerá do seu peso epidemiológico local.
A sífilis pode causar AVC tanto na sua fase inicial como tardia, embora a maioria aconteça na sua fase inicial (sífilis secundária). Nesta fase, o AVC pode ser a principal manifestação do quadro meningovascular subagudo. Este quadro caracteriza-se por arterite obliterante de grandes e médios vasos cerebrais, com fibrose da íntima e inflamação perivascular conduzindo a estenose luminal progressiva e trombose que estão na base da lesão isquémica.82 Contrariamente à apresentação típica, o AVC causado por neurossífilis habitualmente é precedido por um pródromo subagudo de cefaleias, mal estar, alterações do comportamento e da personalidade, podendo igualmente cursar com parésias de nervo craniano e erupção cutânea que atinge as palmas das mãos e as plantas dos pés.17,82 O AVC também pode ser secundário a complicações cardíacas tardias da sífilis (aortite). O rastreio de infecção por sífilis deve ser feito durante a investigação etiológica do AVC no doente jovem e quando positivo obriga a realização de punção lombar para exclusão de neurossífilis. Os testes não treponémicos no líquido cefalo-raquidiano (LCR) têm uma elevada sensibilidade, mas baixa especificidade, pelo que pode ser necessária a realização de um teste treponémico para confirmação diagnóstica.17
Os doentes infectados pelo vírus da imunodeficiência humana (VIH) têm um risco mais elevado de AVC do que aqueles não infectados. Esse risco aumentado ocorre por meio de diferentes mecanismos como vasculopatia cerebral, cardioembolismo (endocardite, miocardiopatia dilatada), estados de hipercoagulabilidade (défice de proteína S, SAAF) e síndrome de hiperviscosidade. A vasculopatia associada ao VIH tem sido descrita em adultos jovens e pode afectar as artérias extracranianas ou intracranianas grandes ou médias. Uma vasculopatia de pequenos vasos também foi observada em doentes com síndrome de imunodeficiência adquirida (SIDA).83 Além disso, o risco de aterosclerose acelerada está potencialmente associado ao tratamento anti-retroviral.17
Outros exemplos de causas infecciosas de AVC são a tuberculose, a borreliose, a infecção por varicela zoster, a cisticercose e a doença de Chagas.17
Existem ainda outras causas raras relacionadas com patologia hematológica (anemia de células falciformes) e estados de hipercoagulabilidade congénitos ou adquiridos (Tabela 4 ).
CAUSA INDETERMINADA
Ainda assim, apesar da investigação detalhada, a causa do AVC pode não ser identificada em cerca de 30% dos adultos jovens.17 Por vezes, apesar da presença de factores de risco cardiovascular, não se evidencia doença aterosclerótica ou de pequenos vasos que justifique a lesão quer por estas estarem ausentes quer por não serem detectáveis nos estudos imagiológicos actualmente disponíveis. Contudo será importante salientar que só após a realização de um estudo extenso e detalhado é que é possível ao clínico afirmar que o AVC é de causa indeterminada. Alguns exames analíticos ou imagiológicos poderão ter de ser repetidos uma vez que a forma como os seus achados se mantêm ou flutuam com o tempo pode dar informações relevantes sobre a confirmação ou exclusão de certos diagnósticos.
Conclusão
O diagnóstico etiológico do AVC no adulto jovem requer habitualmente uma abordagem mais complexa do que nos indivíduos mais velhos. Apesar de estas populações partilharem cada vez mais factores de risco vascular tradicionais, como a hipertensão, a dislipidemia, a obesidade e o sedentarismo, existem factores de risco menos tradicionais cuja expressão na população adulta mais jovem não pode ser descurada. Ainda assim, a mera identificação dos factores de risco não se traduz na completa compreensão etiológica do AVC, sendo a lista de possíveis etiologias extensa, revelando-se muitas vezes desafiante para o clínico. Desta forma, a abordagem diagnóstica do AVC no adulto jovem não só deve ter em conta a heterogeneidade das causas como deve também ser hierarquizada, baseando-se no contexto clínico em que este se apresenta e utilizando os meios complementares mais adequados.
Referencias
1. Feigin VL, Norrving B, Mensah GA. Global Burden of Stroke. Circ Res.2017;120:439-48. doi: 10.1161/CIRCRESAHA.116.308413. [ Links ]
2. Kappelle LJ, Adams HP Jr, Heffner ML, Torner JC, Gomez F, Biller J. Prognosisof young adults with ischemic stroke. A long-term follow-up study assessingrecurrent vascular events and functional outcome in the Iowa Registryof Stroke in Young Adults. Stroke. 1994;25:1360-5. [ Links ]
3. Neau JP, Ingrand P, Mouille-Brachet C, Rosier MP, Couderq C, Alvarez A, etal. Functional recovery and social outcome after cerebral infarction in youngadults. Cerebrovasc Dis. 1998 ;8:296-302. [ Links ]
4. Nedeltchev K, der Maur TA, Georgiadis D, Arnold M, Caso V, Mattle HP, et al.Ischaemic stroke in young adults: predictors of outcome and recurrence. JNeurol Neurosurg Psychiatry 2005; 76:191–5.
5. Rutten-Jacobs LC, Maaijwee NA, Arntz RM, Van Alebeek ME, SchaapsmeerdersP, Schoonderwaldt HC, et al. Risk factors and prognosis of youngstroke. The FUTURE study: a prospective cohort study. Study rationale andprotocol. BMC Neurol. 2011;11:109. doi: 10.1186/1471-2377-11-109. [ Links ]
6. Putaala J, Metso AJ, Metso TM, Konkola N, Kraemer Y, Haapaniemi E, et al.Analysis of 1008 consecutive patients aged 15 to 49 with first ever ischemicstroke: the Helsinki Young Stroke Registry. Stroke. 2009; 40:1195–1203.
7. Yesilot BN, Putaala J, Waje-Andreassen U, Vassilopoulou S, Nardi K, OdierC, et al. Etiology of first-ever ischaemic stroke in European young adults: the15 cities young stroke study. Eur J Neurol. 2013;20:1431–9. doi: 10.1111/ene.12228.
8. Kissela BM, Khoury JC, Alwell K, Moomaw CJ, Woo D, Adeoye O, et al. Ageat stroke: temporal trends in stroke incidence in a large, biracial population.Neurology. 2012; 79:1781–7. doi: 10.1212/WNL.0b013e318270401d.
9. Tibaek M, Dehlendorff C, Jørgensen HS, Forchhammer HB, Johnsen SP,Kammersgaard LP. Increasing Incidence of Hospitalization for Stroke andTransient Ischemic Attack in Young Adults: A Registry Based Study. J AmHeart Assoc. 2016;5: e003158. doi: 10.1161/JAHA.115.003158. [ Links ]
10. Marini C, Russo T, Felzani G. Incidence of stroke in young adults: a review.Stroke Res Treat. 2010; 2011:535672. [ Links ]
11. Jacobs BS, Boden-Albala B, Lin IF, Sacco RL. Stroke in the Young in theNorthern Manhattan Stroke Study. Stroke. 2002; 33:2789-93. [ Links ]
12. Morikawa Y, Nakagawa H, Naruse Y, Nishijo M, Miura K, Tabata M, et al.Trends in Stroke Incidence and Acute Case Fatality in a Japanese RuralArea. The Oyabe Study. Stroke. 2000; 31:1583-7. [ Links ]
13. Kissela B, Schneider A, Kleindorfer D, Khoury J, Miller R, Alwell K, et al.Stroke in a Biracial Population. The Excess Burden of Stroke Among Blacks.Stroke. 2004;35:426-31 [ Links ]
14. Smajlovic D. Strokes in young adults: epidemiology and prevention. VascHealth Risk Manag. 2015;11:157-64. doi: 10.2147/VHRM.S53203. [ Links ]
15. Ramírez-Moreno JM, Felix-Redondo FJ, Fernández-Bergés D, Lozano-MeraL. Tendencias en las tasas de hospitalización por ictus en Extremadura enel periodo 2002-2014. Cambiando la idea del ictus como una enfermedadpropia de la senectud. Neurologia. 2016; S0213-4853:30207-9. [ Links ]
16. Wang G, Zhang Z, Ayala C, Dunet DO, Fang J, George MG. Costs of Hospitalization for Stroke Patients Aged 18-64 Years in the United States. J Stroke Cerebrovasc Dis. 2014; 23: 861–8.
17. Ferro JM, Massaro AR, Mas JL. Aetiological diagnosis of ischaemic strokein young adults. Lancet Neurol. 2010; 9: 1085–96. doi: 10.1016/S1474-4422(10)70251-9.
18. Maaijwee NA, Rutten-Jacobs LC, Schaapsmeerders P, van Dijk EJ, deLeeuw FE. Ischaemic stroke in young adults: risk factors and long-term consequences. Nat Rev Neurol. 2014;10:315-25. [ Links ]
19. George MG, Tong X, Kuklina EV, Labarthe DR. Trends in stroke hospitalizationsand associated risk factors among children and young adults, 1995–2008. Ann Neurol. 2011;70:713–21.
20. Putaala J, Yesilot N, Waje-Andreassen U, Pitkaniemi J, Vassilopoulou S, NardiK, et al. Demographic and geographic vascular risk factor differencesin European young adults with ischemic stroke: the 15 Cities Young StrokeStudy. Stroke. 2012;43:2624-30. [ Links ]
21. von Sarnowski B, Putaala J, Grittner U, Gaertner B, Schminke U, CurtzeS, et al. Lifestylerisk factors for ischemic stroke and transient ischemicattack in young adultsin the Stroke in Young Fabry Patients study. Stroke2013;44:119–25.
22. Nedeltchev K, der Maur TA, Georgiadis D, Arnold M, Caso V, Mattle HP, et al.Ischaemic stroke in young adults: predictors of outcome and recurrence. JNeurol Neurosurg Psychiatry. 2005; 76:191–5.
23. Meschia JF, Bushnell C, Boden-Albala B, Braun LT, Bravata DM, ChaturvediS, et al. Guidelines for the primary prevention of stroke: a statement for healthcareprofessionals from the American Heart Association/American Stroke Association.Stroke. 2014;45:3754-832. doi: 10.1161/STR.0000000000000046. [ Links ]
24. Cholesterol Treatment Trialists’ (CTT) Collaboration, Baigent C, Blackwell L,Emberson J, Holland LE, Reith C, et al. Efficacy and safety of more intensivelowering of LDL cholesterol: a meta-analysis of data from 170,000 participantsin 26 randomised trials. Lancet. 2010;376:1670–81.
25. Cholesterol Treatment Trialists’ (CTT) Collaboration, Fulcher J, O’Connell R,Voysey M, Emberson J, Blackwell L, et al. Efficacy and safety of LDL-loweringtherapy among men and women: meta-analysis of individual data from174,000 participants in 27 randomised trials. Lancet. 2015;385:1397–1405.
26. Amarenco P, Labreuche J. Lipid management in the prevention of stroke:review and updated meta-analysis of statins for stroke prevention. LancetNeurol. 2009;8: 453–63.
27. The Task Force for the management of dyslipidaemias of the European Societyof Cardiology (ESC) and the European Atherosclerosis Society (EAS).ESC/EAS Guidelines for the Management of Dyslipidaemias. Eur Heart J.2016; 37:2999-3058. [ Links ]
28. Csordas A, Bernhard D. The biology behind the atherothrombotic effects ofcigarette smoke. Nat Rev Cardiol. 2013;10:219–30.
29. Messner B, Bernhard D. Smoking and cardiovascular disease: mechanismsof endothelial dysfunction and early atherogenesis. Arterioscler ThrombVasc Biol. 2014;34:509–15. doi: 10.1161/ATVBAHA.113.300156.
30. Bhat VM, Cole JW, Sorkin JD, Wozniak MA, Malarcher AM, Giles WH, SternBJ, Kittner SJ. Dose-response relationship between cigarette smoking andrisk of ischemic stroke in young women. Stroke. 2008;39:2439-2443. [ Links ]
31. Harriott AM, Barrett KM. Dissecting the association between migraine andstroke. Curr Neurol Neurosci Rep. 2015; 15:5. [ Links ]
32. Spector JT, Kahn SR, Jones MR, Jayakumar M, Dalal D, Nazarian S. Migraineheadacheand ischemic stroke risk: an updated meta-analysis. Am J Med.2010; 123:612–24.
33. Falco FA, Falco A. Migraine with aura: which patients are most at risk ofstroke? Neurol Sci. 2015; 36 (Suppl 1):S57–S60.
34. Donaghy M, Chang CL, Poulter N, on behalf of the European Collaborators ofThe World Health Organisation Collaborative Study of Cardiovascular Diseaseand Steroid Hormone Contraception. Duration, frequency, recency, andtype of migraine and the risk of ischaemic stroke in women of childbearingage. J Neurol Neurosurg Psychiatry. 2002; 73:747–50.
35. Milhaud D, Bogousslavsky J, van Melle G, Liot P. Ischemic stroke and activemigraine. Neurology. 2001; 57:1805–11. Kurth T, Kase C, Schürks, Tzourio C,Buring JE. Migraine and risk of haemorrhagic stroke in women: prospectivecohort study. BMJ. 2010; 341:c3659.
36. Sacco S, Ornello R, Ripa P, Pistoia F, Carolei A. Migraine and hemorrhagicstroke - a meta-analysis. Stroke. 2013; 44:3032-8. doi: 10.1161/STROKEAHA.113.002465. [ Links ]
37. Cappy H, Lucas C, Catteau-Jonard S, Robin G. Migraine et contraception.Gynécol Obstét Fertilité. 2015; 43:234-41. [ Links ]
38. Stegeman BH, de Bastos M, Rosendaal FR, van Hylckama Vlieg A, HelmerhostFM, Stijnen T, et al. Different combined oral contraceptives and therisk of venous thrombosis: systematic review and network meta-analysis.BMJ. 2013;347:f5298. doi: 10.1136/bmj.f5298. [ Links ]
39. Roach RE, Helmerhorst FM, LijferingWM, Stijnen T, Algra A, Dekkers OM.Combined oral contraceptives: the risk ofmyocardial infarction and ischemicstroke. Cochrane Database Syst Rev. 2015; 27:CD011054. [ Links ]
40. Chakhtoura Z, Canonico M, Gompel A, Thalabard JC, Scarabin PY, Plu-BureauG. Progestogen-only contraceptives and the risk of stroke: a meta-analysis.Stroke 2009; 40: 1059–62.
41. Lizarelli PM, Martins WP, Vieira CS, et al. Both a combined oral contraceptiveand depot medroxyprogesterone acetate impair endothelial function in youngwomen. Contraception. 2009;79:35–40.
42. Kaku DA, Lowenstein DH. Emergence of recreational drug abuse as a majorrisk factor for stroke in young adults. Ann Intern Med. 1990;113:821-7. [ Links ]
43. Sloan MA, Kittner SJ, Feeser BR, Gardner J, Epstein A, Wozniak MA, et al.Illicit drug-associated ischemic stroke in the Baltimore-Washington YoungStroke Study. Neurology. 1998; 50: 1688–93.
44. Barbieux M, Véran O, Detante O. Ischemic strokes in young adults and illegaldrugs. Rev Med Interne. 2012;33:35-40. [ Links ]
45. Fonseca AC, Ferro JM. Drug abuse and stroke. Curr Neurol Neurosci Rep.2013; 13:325 [ Links ]
46. Grear KE, Bushnell CD. Stroke and pregnancy: clinical presentation, evaluation,treatment and epidemiology. Clin Obstet Gynecol. 2013; 56: 350–9.
47. Kuklina EV, Tong X, Bansil P, George MG, Callaghan WM. Trends in PregnancyHospitalizations That Included a Stroke in the United States From 1994 to2007: Reasons for Concern? Stroke. 2011; 42: 2564-70. [ Links ]
48. Tettenborn B. Stroke and Pregnancy. Neurol Clin. 2012; 30: 913–24
49. Cerneca F, Ricci G, Simeone R, Malisano M, Alberico S, Guaschino S. Coagulationand fibrinolysis changes in normal pregnancy increased levels ofprocoagulants and reduced levels of inhibitors during pregnancy induce ahypercoagulable state, combined with a reactive fibrinolysis. Eur J ObstetGynecol Reprod Biol. 1997;73:31-6. [ Links ]
50. Cipolla MJ, Vitullo L McKinnon J. Cerebral artery reactivity changes duringpregnancy and the postpartum period: a role in eclampsia? Am J PhysiolHeart Circ Physiol. 2004; 286: H2127–H32.
51. Calvet, D. Ischemic stroke in the young adult. Rev Med Interne. 2015; 37: 19-24. [ Links ]
52. Adams Jr HP, Bendixen BH, Kappelle LJ, Biller J, Love BB, Gordon DL, etal. Classification of subtype of acute ischemic stroke. Definitions for use in amulticenter clinical trial. TOAST. Trial of Org 10172 in Acute Stroke Treatment.Stroke. 1993;24:35–41.
53. von Sarnowski B, Schminke U, Tatlisumak T, Putaala J, Grittner U, KapsM, et al. Prevalence of stenoses and occlusions of brain-supplying arteriesin young stroke patients. Neurology. 2013;80:1287-94. doi: 10.1212/WNL.0b013e31828ab2ed. [ Links ]
54. Yesilot BN, Putaala J, Waje-Andreassen U, Vassilopoulou S, Nardi K, OdierC, et al. Etiology of first-ever ischaemic stroke in European young adults: the15 cities young stroke study. Eur J Neurol. 2013;20:1431–9. doi: 10.1111/ene.12228.
55. Manina G, Agnelli G, Becattini C, Zingarini G, Paciaroni M. 96 hours ECG monitoringfor patients with ischemic cryptogenic stroke or transient ischaemicattack. Intern Emerg Med. 2014;9:65-7. doi: 10.1007/s11739-012-0755-3. [ Links ]
56. Higgins P, MacFarlane PW, Dawson J, McInnes GT, Langhorne P, Lees KR.Noninvasive cardiac event monitoring to detect atrial fibrillation after ischemicstroke: a randomized, controlled trial. Stroke. 2013;44:2525-31. [ Links ]
57. Sanna T, Diener HC, Passman RS, Di Lazzaro V, Bernstein RA, Morillo CA,et al. Cryptogenic stroke and underlying atrial fibrillation. N Engl J Med.2014;370:2478-86. [ Links ]
58. Reiffel JA, Verma A, Kowey PR, Halperin JL, Gersh BJ, Wachter R, et al. Incidenceof Previously Undiagnosed Atrial Fibrillation Using Insertable CardiacMonitors in a High-Risk Population: The REVEAL AF Study. JAMA Cardiol.2017;2:1120-7. [ Links ]
59. Komar M, Olszowa M, Przewlocki T, Podolec J, Stepniewski J, Sobién B,Badacz R, Kablak-Ziembicka A, Tomkiewicz-Pajak L, Podolec P. Transcranialdoppler ultrasonography should it be the first choice for persistent foramenovale screening? Cardiovasc Ultrasound. 2014, 12:16 [ Links ]
60. Chabriat H, Joutel A, Dichgans M, Tournier-Lasserve E, Bousser MG. Cadasil.Lancet Neurol. 2009;8:643–53.
61. Terni E, Giannini N, Brondi M, Montano V, Bonuccelli U, Mancuso M. Geneticsof ischaemic stroke in young adults. BBA Clin. 2015; 3:96–106.
62. Federico A, Donato ID, Bianchi S, Di Palma C, Taglia I, Dotti MT. Hereditarycerebral small vessel diseases: A review. J Neurol Sci. 2012; 322: 25–30.
63. Fukutake T. Cerebral autosomal recessive arteriopathy with subcortical infarctsand leukoencephalopaty (CARASIL): From discovery to gene identification.J Stroke Cerebrovasc Dis. 2011;20:85-93. [ Links ]
64. Gould DB, Phalan FC, van Mil SE, Sundberg JP, Vahedi K, Massin P, et al.Role of COL4A1 in small-vessel disease and hemorrhagic stroke. N Engl JMed. 2006;354:1489–96.
65. Kolar GR, Kothari PH, Khanlou N, Jen JC, Schmidt RE, Vinters HV. Neuropathologyand genetics of cerebroretinal vasculopathies. Brain Pathol.2014;24:510-8. [ Links ]
66. Rice GI, Rodero MP, Crow YJ. Human disease phenotypes associated withmutations in TREX1. J Clin Immunol. 2015;35:235-43. [ Links ]
67. Seydelmann N, Wanner C, Störk S, Ertl G, Weidemann F. Fabry disease andthe heart. Best Pract Res Clin Endocrinol Metab. 2015;29:195-204. [ Links ]
68. Debette S, Leys D. Cervical-artery dissections: predisposing factors, diagnosis, and outcome. Lancet Neurol. 2009;8:668–78.
69. Timlin H, Petri M. Transient ischemic attack and stroke in systemic lupus erythematosus.Lupus. 2013; 22: 1251–8.
70. Chaturvedi S, McCrae K. The antiphospholipid syndrome: still an enigma.Hematology Am Soc Hematol Educ Program. 2015 ; 2015: 53–60
71. Sciascia S, Sanna G, Khamashta MA, Cuadrado MJ, Erkan D, Andreoli L, etal. The estimated frequency of antiphospholipid antibodies in young adultswith cerebrovascular events: a systematic review. Ann Rheum Dis. 2015;74:2028. [ Links ]
72. Miyakis S, Lockshin MD, Atsumi T, Branch DW, Brey RL, Cervera R, et al.International consensus statement on an update of the classification criteriafor definite antiphospholipid syndrome (APS). J Thromb Haemost. 2006; 4:295–306.
73. Duarte MM, Geraldes R, Sousa R, Alarcão J, Costa J. Stroke and transientischemic attack in Takayasu’s arteritis: a systematic review and meta-analysis.J Stroke Cerebrovasc Dis. 2016 ; 25:781-91. doi: 10.1016/j.jstrokecerebrovasdis.2015.12.005.
74. Alibaz-Oner F, Direskeneli H. Update on Takayasu´s arteritis. Presse Med.2015;44:e259-65. [ Links ]
75. Serra R, Butrico L, Fugetto F, Chibireva MD, Malva A, De Caridi G, et al. Updatesin pathophysiology, diagnosis and management of Takayasu arteritis.Ann Vasc Surg. 2016;35:210-25. [ Links ]
76. de Paula LE, Alverne AR, Shinjo SK. Clinical and vascular features of Takayasuarteritis at the time of ischemic stroke. Acta Reumatol Port. 2013;38:248-51. [ Links ]
77. Kempster PA, McLean CA, Phan TG. Ten year clinical experience with strokeand cerebral vasculitis. J Clin Neurosci. 2016;27:119-25. [ Links ]
78. Jamieson DG, Cheng NT, Skliut M. Headache and Acute Stroke. Curr PainHeadache Rep.2014;18:444. [ Links ]
79. Twilt M, Benseler SM. The spectrum of CNS vasculitis in children and adults.Nat Rev Rheumatol. 2012; 8: 97–107.
80. Berlit P, Kraemer M. Cerebral vasculitis in adults: what are the steps in orderto establish the diagnosis? Red flags and pitfalls. Clin Exp Immunol.2014;175:419-24. [ Links ]
81. Fugate JE, Lyons JL, Thakur KT, Smith BR, Hedley-Whyte ET, Mateen FJ.Infectious causes of stroke. Lancet Infect Dis. 2014; 14:869-80. doi: 10.1016/S1473-3099(14)70755-8. [ Links ]
82. Dobbs MR, Berger JR, Stroke in HIV and AIDS. Expert Rev Cardiovasc Ther.2009; 7:1263-71. [ Links ]
Correspondência: João Paulo Correia jopauloc@gmail.com
Serviço de Medicina Interna do SESARAM
Serviço de Saúde da RAM, E.P.E.
Avenida Luís de Camões, nº 57 – 9004-514 Funchal
Conflitos de Interesse: Os autores declaram a inexistência de conflitos de interesse na realização do presente trabalho.
Conflicts of interest: The authors have no conflicts of interest to declare.
Fontes de Financiamento: Não existiram fontes externas de financiamento para a realização deste artigo.
Financing Support: This work has not received any contribution, grant or scholarship.
Recebido: 06/12/2017
Aceite: 23/04/2018














