Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Medicina Interna
versão impressa ISSN 0872-671X
Medicina Interna vol.25 no.3 Lisboa set. 2018
https://doi.org/10.24950/rspmi/original/288/3/2018
ARTIGOS ORIGINAIS / ORIGINAL ARTICLES
Cuidados Paliativos em Doentes com Acidente Vascular Cerebral: Um Estudo Retrospetivo de 5 Anos de uma Equipa Intra-Hospitalar de Suporte em Cuidados Paliativos
Palliative Care in Stroke Patients: Five Years Retrospective Study of Stroke Patients to whom In-Hospital Palliative Care and Support Team Evaluation was Requested
Patrícia Cipriano1, Nuno Ferreira Monteiro2, Júlia Alves3, Joana Mirra3, Margarida Santos3, Elga Freire3
1Serviço de Medicina Interna do Hospital de Cascais, Cascais, Portugal
2Serviço de Medicina 2 do Centro Hospitalar de Lisboa Ocidental, Hospital de Egas Moniz, Lisboa, Portugal
3Equipa Intra-hospitalar de Suporte em Cuidados Paliativos, Centro Hospitalar do Porto, Hospital Geral de Santo António, Porto, Portugal
RESUMO
Introdução: As características únicas do doente com acidente vascular cerebral (AVC), pelo início súbito de compromisso funcional grave com incertezas no prognóstico, aumentam a necessidade de uma abordagem precoce por Cuidados Paliativos. O objetivo do estudo foi analisar o perfil de doentes com AVC a quem foi pedida colaboração da Equipa Intra-Hospitalar de Suporte em Cuidados Paliativos.
Métodos: Estudo retrospetivo observacional com amostra constituída por todos os doentes com diagnóstico principal de AVC num hospital terciário a quem foi pedida colaboração à equipa num período de 5 anos (2012-2016).
Resultados: Foram avaliados 48 doentes, com média de idade de 79,6 anos (± 13,1), 24 do sexo feminino. Destacam-se 41 AVC isquémicos, com National Institutes of Health Stroke Scale (NIHSS) médio à admissão de 18,1 (± 6,5) e 7 hemorragias intracerebrais. Os pedidos de observação foram para ajuda na organização de cuidados (89,6%) e tomada de decisões (70,8%), e para controlo sintomático: sintomas respiratórios em 58,3%, gastrointestinais (31,3%) e dor não-controlada (25,0%). Na primeira observação a Palliative Performance Scale foi 12,2 (± 8,1). A dispneia (52,6%) e broncorreia (50,0%) foram os sintomas mais frequentes e a pneumonite de aspiração a complicação mais prevalente (67,4%). Introduziu-se opióide em 45,7% e anti-muscarínico em 34,8%. Registou-se uma mortalidade intra-hospitalar de 72,9% (n = 35), com 71,4% das mortes a ocorrer nos primeiros 30 dias após o evento.
Discussão e Conclusão: Pela complexidade e prevalência de sintomas não-controlados neste grupo de doentes, verifica-se que um AVC compromete significativamente o estado funcional, diminuindo a qualidade e esperança de vida. Estes são doentes que devem ter acesso inequívoco a Cuidados Paliativos.
Palavras-chave: Acidente Vascular Cerebral; Cuidados Paliativos
ABSTRACT
Introduction: The unique characteristics of a stroke patient, due to the sudden onset of severe functional impairment, as well as prognostic uncertainty, increase the necessity of a timely Palliative Care approach. Our objective was to analyze the profile of stroke patients to whom In-Hospital Palliative Care and Support Team evaluation was requested.
Methods: Retrospective observational study with a sample composed of all patients admitted with primary diagnosis of stroke in a tertiary hospital, with Team evaluation request, over a period of 5 years (2012-2016).
Results: A total of 48 patients were evaluated, with a mean age of 79.6 years (± 13.1), 24 female. There were 41 ischemic strokes, with mean National Institutes of Health Stroke Scale (NIHSS) upon admission of 18.1 (± 6.5), and 7 cerebral hemorrhages. Evaluation requests were aimed at care organization (89.6%) and decision-making (70.8%), and for symptomatic control: respiratory (58.3%), gastrointestinal (31.3%) and uncontrolled pain (25.0%). At the time of the first evaluation, the mean Palliative Performance Scale 12.2 (± 8,1). Dyspnea (52.6%) and bronchorrhea (50.0%) were the most prevalent symptoms and aspiration pneumonitis the most common complication (67.4%). Opioid treatment was started in 45.7% and antimuscarinic in 34.8%. In-hospital mortality was 72.9% (n = 35), with 71.4% of deaths occurring on the first 30 days post-event.
Discussion and Conclusion: Due to the complexity and prevalence of uncontrolled symptoms in this type of patients, it is clear that acute neurological events often result in severe functional impairment, reducing both quality of life and life expectancy. These are, therefore, unequivocally patients in need of swift access to Palliative Care.
Keywords: Palliative Care; Stroke.
Introdução
De acordo com a Organização Mundial de Saúde, a doença cardiovascular, onde se engloba o acidente vascular cerebral (AVC) e a doença coronária, permanece a principal causa de morte e incapacidade a nível global.1 No grupo heterogéneo que são os eventos neurológicos agudos, o AVC pode apresentar-se como enfarte cerebral ou AVC isquémico em 89,9% dos casos ou hemorragia intracerebral (HIC) em 10,1% dos casos.2
Dados da Direcção Geral de Saúde do ano de 2013 apontam a doença cardiovascular como principal causa de morte em Portugal (29,5%) mas uma diminuição de 14,2% na mortalidade global atribuída à doença vascular cerebral entre os anos de 2009 e 2013. Números totais indicam 11 751 óbitos atribuídos a AVC nesse mesmo ano, com uma taxa de mortalidade padronizada à idade de 54,6 por 100 000 habitantes.3 Apesar dos consideráveis avanços na abordagem do AVC em fase aguda, e uma diminuição do número direto de mortes, há um aumento significativo do número total de AVCs, de mortes associadas e de Disability-Adjusted Life Years (DALYs) pela elevada taxa de incapacidade dos sobreviventes.4 Assim, todos os doentes em quem o evento neurológico agudo comprometa significativamente o seu estado funcional irão ver diminuídas a sua qualidade e esperança de vida, devendo ter acesso inequívoco a cuidados paliativos.5 Estes devem começar no momento do diagnóstico de qualquer evento neurológico agudo severo, ameaçador à vida ou que, previsivelmente, leve à redução da qualidade de vida, perda de independência, sintomas secundários e progressão de comorbilidades crónicas conhecidas, mesmo que alguma reversibilidade seja possível.6
No AVC isquémico o prognóstico a médio prazo é pobre, com uma mortalidade de 16%-23% no primeiro mês. Ao fim de seis meses 40% a 50% dos doentes mantêm défices motores ou cognitivos, 30% apresentam depressão ou dificuldades de integração social e 25% serão institucionalizados.7 Apenas 25% dos doentes sobrevivem sem qualquer incapacidade.2 Na HIC a mortalidade aos 30 dias é de 35%-52%, metade dos óbitos ocorre nas primeiras 48 horas e os restantes associados muitas vezes a complicações médicas (pneumonite de aspiração, sépsis).8
Existem vários fatores de prognóstico e de recuperação funcional, sendo alguns deles bons preditores de mortalidade, como a diminuição do nível de consciência, hemiplegia ou incontinência.2 A maioria dos modelos de prognóstico existentes inclui a idade do doente e uma medida de quantificação da gravidade inicial do evento, sendo esta o fator preditivo de morte e incapacidade mais importante. Apesar dos modelos de prognóstico como o iScore (AVC isquémico) ou o ICH score (HIC) indicarem, respectivamente, valores preditivos de mortalidade precoce/incapacidade grave à data de alta9 e mortalidade a 30 dias,10 a formulação de uma previsão de sobrevida e incapacidade deverá ser sempre individualizada.
As medidas paliativas e decisões de fim de vida são cada vez mais reconhecidas como parte crucial na abordagem atual do AVC. As atitudes paliativas num doente com AVC podem ser diferentes da abordagem na doença crónica avançada, uma vez que as necessidades englobam a decisão de não-reanimação (DNR), a manutenção de medidas de suporte de órgão, suspensão ou não-instituição de terapêuticas futuras (withdrawal versus withholding) e o controlo sintomático.11 As decisões que estejam diretamente relacionadas com medidas de suporte de vida [DNR, entubação e ventilação mecânica (VM), nutrição artificial] deverão ter em conta objetivos terapêuticos individualizados, baseados na relação custo-benefício de cada intervenção e, se conhecidos, nos valores e preferências do doente (classe I, nível de evidência B).12 A conferência familiar é também de importância vital para explicar o prognóstico e para formulação de um plano de cuidados de acordo com os desejos do doente.13
No que diz respeito ao controlo sintomático, é necessário ter em conta que sintomas psico-emocionais estão presentes em todos os doentes, mesmo naqueles com incapacidade física mínima.12 Relativamente à restante sintomatologia, um mau controlo compromete a recuperação, a qualidade de vida e a sobrevida, sendo este controlo deficitário mais frequente nos doentes com limitações na comunicação (afasia, disartria).14
As características únicas do doente com AVC, pelo início súbito de um compromisso funcional grave, com eventual alteração do estado de consciência, perda da capacidade de decisão e incertezas no prognóstico (que pode ir da morte a curto-prazo até elevado grau de incapacidade a longo-prazo),11 fazem aumentar a necessidade de diretivas antecipadas de vontade e de uma abordagem precoce pelos Cuidados Paliativos.
O presente estudo tem por objetivo analisar o perfil dos doentes com AVC a quem foi pedido apoio da Equipa Intra-Hospitalar de Suporte em Cuidados Paliativos (EIHSCP) num hospital terciário num período de cinco anos, as suas necessidades e as estratégias terapêuticas adotadas.
Material e Métodos
Estudo retrospetivo observacional, com amostra de conveniência selecionada de forma não probabilística e intencional, constituída por todos os doentes com diagnóstico principal de AVC a quem foi feito pedido de colaboração à EIHSCP de um hospital terciário entre os dia 1 de janeiro de 2012 e 31 de dezembro de 2016 (5 anos). Foram excluídos doentes com lesão de etiologia traumática ou com complicação de evento neurológico prévio como diagnóstico principal.
Foram recolhidos os dados demográficos da população com base no processo clínico informatizado médico e de enfermagem e definidas como variáveis o tempo de internamento até ao pedido de colaboração à EIHSCP, motivo do pedido, comorbilidades (demência, neoplasia maligna e insuficiência de órgão), mortalidade e classificação dos AVC – no AVC isquémico a etiologia pela classificação TOAST (Trial of ORG 10172 in Acute Stroke Treatment), o estado funcional prévio pela escala de Rankin modificada (mRS), a gravidade pelo National Institute of Health Stroke Scale (NIHSS) à admissão e território vascular; na HIC a etiologia e o índice de prognóstico ICH (Intracerebral Haemorrage) Score , tendo ainda em ambos sido registadas as intervenções terapêuticas (trombólise, trombectomia ou cirurgia). No momento da primeira avaliação da EIHSCP foi calculado a Palliative Performance Scale (PPS), nível de consciência pelo Glasgow Coma Scale (GCS), existência de afasia/disartria, disfagia e queixas objetivas ou subjetivas, nomeadamente dor (com classificação quantitativa ou por Pain Assessment in Advanced Dementia, PAINAD), dispneia, broncorreia, obstipação, xerostomia, epilepsia, delirium e depressão. Foram ainda identificadas ao longo do internamento complicações associadas a um pior prognóstico: pneumonite de aspiração, úlceras de pressão, infeções urinárias altas e febre recorrente, e as principais alterações terapêuticas realizadas pela EIHSCP.
Foi realizada uma análise descritiva dos dados, em que as variáveis categóricas foram apresentadas como proporções/ percentagens e as variáveis contínuas como média, mediana e desvio padrão sempre que aplicável. A base de dados e análise estatística foram feitas com recurso ao programa Statistical Package for Social Sciences - SPSS® para Windows® versão 20.0.
Resultados
Dos doentes analisados 50,0% eram do sexo feminino (n = 24) e a média de idades foi de 79,6 anos (± 13,1 anos) sendo o escalão etário dos 80-89 anos o mais prevalente (37,5%, n = 18). Os pedidos de apoio à EIHSCP foram feitos maioritariamente feitos pelo Serviço de Neurologia (89,6%) e, em média, 23,9 dias (± 27,7 dias) após o evento agudo; por motivo de óbito dois doentes acabaram por não ser observados pela equipa. Registou-se uma mortalidade intra-hospitalar de 72,9% (n = 35). Vinte e cinco doentes (71,4%) faleceram nos primeiros 30 dias após o evento e com uma média global de 35,2 dias (± 32,9 dias) até ao óbito (Tabela 1). Dos restantes treze doentes, três tiveram alta para o domicílio (6,25%) e os restantes para unidades da Rede Nacional de Cuidados Continuados Integrados (RNCCI).

Em 41 doentes (85,4%) foi feito o diagnóstico principal de AVC isquémico, em sete (14,6%) de HIC espontânea.
Os AVC isquémicos que necessitaram do apoio da EIHSCP foram, na sua maioria, classificados à data de admissão com valores de NIHSS superiores ou iguais a 17 classificando-os como eventos graves a muito graves (56,1% n = 23), e identificado apenas um evento minor (NIHSS mínimo 4, máximo 38). Oito doentes (19,5%) foram submetidos a trombólise, quatro (9,8%) a trombectomia e quatro (9,8%) a cirurgia descompressiva. Não foram aplicadas escalas de prognóstico nos AVC isquémicos. No que diz respeito às HICs o ICH Score médio foi de 3,6 (± 0,5) o que corresponde a uma mortalidade estimada de 72% a 97% (Tabela 2 e Tabela 3).
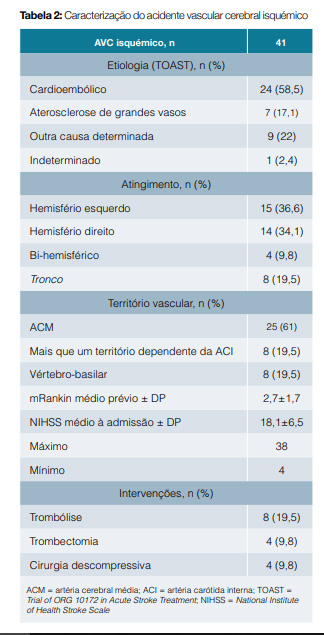
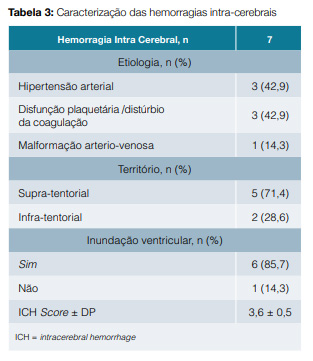
Para além do evento agudo que motivou o internamento, a amostra apresentava comorbilidades importantes, nomeadamente neoplasia maligna activa em sete doentes (14,6%), demência em 14 (29,2%) e insuficiência de órgão significativa em 17 doentes (35,4%), onde se engloba insuficiência cardíaca classe III ou IV da New York Heart Association (NYHA), insuficiência respiratória crónica com doença pulmonar obstrutiva crónica (DPOC) classe D da Global Organization for Lung Disease (GOLD) ou necessidade de oxigenoterapia domiciliária por outro motivo, e insuficiência renal crónica (IRC) estádio 4 ou 5 com ou sem técnica de substituição renal.
Os principais motivos para o pedido de colaboração foram para organização de cuidados e definição de objetivos em 89,6% (n = 43) e ajuda na tomada de decisões em 70,8% (n = 34), destacando-se dois pedidos para decisão sobre a colocação de gastrostomia endoscópica percutânea (PEG). Do ponto de vista de pedido de apoio por sintomatologia não controlada destacam-se os sintomas respiratórios em 58,3% dos casos (n = 23), sintomas gastrointestinais em 31,3% (n = 13), dor em 25,0% (n = 12) e sintomas psico-emocionais em 14,6% (n = 7).
No momento da observação pela EIHSCP a PPS média dos doentes era de 12,2 (± 8,2) e a GCS era de 6,9 (± 3,6). Os sintomas e sinais mais frequentemente encontrados (Tabela 4) foram a disfagia (95,7%, n = 44), as alterações da linguagem como a afasia e/ou disartria (91,3%, n = 42), a dispneia (52,6%, n = 24) e a broncorreia (50,0%, n = 23). A dor é um sintoma também prevalente que encontramos em 32,6% dos doentes (n = 15), sendo muitas vezes difícil de avaliar pelo estado de consciência comprometido destes doentes. Utilizou-se assim a escala PAINAD com pontuação média de 2,1 (± 0,9).
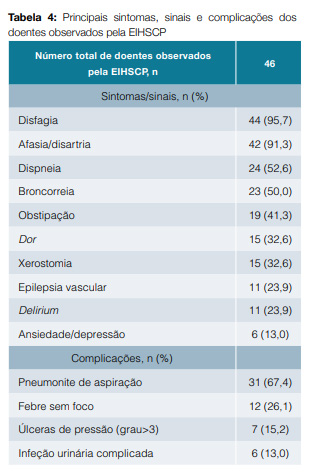
Relativamente às principais complicações dos doentes com AVC identificaram-se: pneumonite de aspiração, a mais prevalente (67,4%, n = 31); febre recorrente sem foco identificado (26,1%, n = 12); úlceras de pressão de grau 3 ou 4 (15,2%, n = 7); e infeções urinárias altas (13,0%, n = 6).
Relativamente ao controlo sintomático, com opióide para a dor ou dispneia e com anti-muscarínico para o controlo da broncorreia, apesar de algumas equipas médicas terem já prescrito estas medidas antes da primeira observação pela EIHSCP, foi ainda necessário instituir opióide em 21 doentes (45,7%) e anti-muscarínico (butilescopolamina endovenosa ou escopolamina transdérmica) em 16 (34,8%) (Tabela 5).
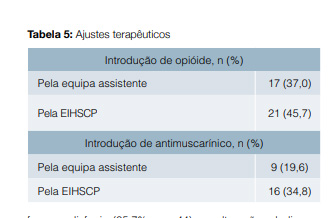
Algumas decisões tomadas em conjunto pela EIHSCP e equipa médica assistente foram discutidas presencialmente com a família, nomeadamente a decisão de colocação ou não de PEG e a remoção de tubo orotraqueal. Nenhum dos doentes avaliados pela EIHSCP tinha diretivas antecipadas de vontade.
Discussão
Jack et al demostraram que após instituição das medidas da Liverpool Care Pathway15 em 20 doentes consecutivos de uma unidade de AVC houve melhoria significativa em seis de sete áreas de cuidados – descontinuação de fármacos inapropriados, intervenções de enfermagem, medicação subcutânea, necessidades religiosas, documentação e discussão com o familiar de referência sobre as decisões de fim de vida.16 Por este motivo é determinante o papel dos Cuidados Paliativos, em colaboração com os Serviços de Neurologia ou Medicina, devendo os primeiros estar incluídos desde o início nos cuidados imediatos ao doente com AVC, sabendo-se que quanto mais tempo este sobrevive, mais complexas e difíceis serão as decisões, tal como afirmam Rogers e Addington-Hall.17 De acordo com os mesmos autores, cerca 20% dos doentes com AVC irão morrer de consequência direta ou por complicações do mesmo no primeiro mês,17 sendo que um número significativo dos doentes com AVC grave morre nos primeiros 10 dias. No presente estudo, dos 35 óbitos registados 71,4% foram, de fato, nos primeiros 30 dias (n = 25). À semelhança de outros estudos em cuidados paliativos que envolvem doentes com AVC,11,18 também a maioria dos AVCs são isquémicos com NIHSS médios à admissão elevados,19-21 o que traduz a gravidade dos doentes avaliados.
Apesar da mortalidade ser habitualmente usada como medida de qualidade dos cuidados prestados aos doentes com AVC, há que ter em consideração a qualidade de vida e a dependência causada pela doença. Por um lado, a mortalidade precoce pode ser prevenida com intervenções de suporte de vida, muitas vezes à custa do desconforto ou até contra os desejos do doente. Por outro é também importante considerar que a escolha de uma abordagem paliativa demasiado precoce pode impedir alguma recuperação ou mesmo a adaptação do doente e familiares aos défices, que poderão, eventualmente, proporcionar uma qualidade de vida aceitável (não considerada pelo doente enquanto pessoa saudável - paradoxo da incapacidade).19 Talvez por esse motivo os pedidos de observação no presente estudo foram feitos tão tardiamente à EIHSCP, ao contrário do que se encontra noutros contextos semelhantes, como se verifica no trabalho de Blacquiere et al, com tempo médio entre a admissão e o início da intervenção paliativa de 3,6 dias (0,0 – 52,5 dias).20
Para além do controlo sintomático, o apoio da EIHSCP é até mais vezes procurado para organização de cuidados e definição de objetivos, suporte social ou tomada de decisões tal como se identifica na literatura.21 Tal deve-se ao fato de, na maior parte dos doentes com AVC, não ser possível ao médico prever um desfecho desfavorável ou a morte com base apenas em modelos prognósticos formais, ou utilizá-los para a decisão de limitar ou suspender terapêuticas.19 A tomada de decisão, pela perda de autonomia do doente e pela existência ainda escassa de diretivas antecipadas de vontade no panorama nacional, terá de ser partilhada de preferência com uma equipa experiente e com os familiares de referência (ou procurador de saúde, se nomeado) de modo a que se respeitem as preferências do doente.
A maioria dos doentes fica incapaz de comunicar, quer devido ao envolvimento da área da linguagem, quer devido à alteração do estado de consciência, o que pode tornar difícil a avaliação de alguns sintomas, sendo necessárias ferramentas validadas para identificar as verdadeiras necessidades. Para Alonso et al, a alteração do estado de consciência à admissão é, por si só, um fator diretamente associado à necessidade de cuidados paliativos.11 Neste contexto, importa realçar que quadros de disfagia e disartria/afasia poderão não ser, na realidade, sintomas por si só, mas uma consequência da alteração do estado de consciência. Consequentemente são a dispneia (52,6%), a broncorreia (50,0%) e a obstipação (41,3%) os sintomas e sinais mais prevalentes, resultado semelhante a outros estudos11,18 o que se pode explicar por terem sido avaliados, na sua maioria, doentes em fase terminal de vida.
Vários estudos em doentes que morreram por AVC, demonstram que a dor está presente em 65% a 69%.18,22 Neste caso 32,6% dos doentes avaliados apresentavam dor, a maioria avaliada de forma qualitativa pela escala PAINAD. Isto explica-se porque, apesar de metade dos sobreviventes de AVC referirem dor não controlada nos 6 meses após o evento, este não é um sintoma frequente na fase aguda. As principais síndromes dolorosas específicas do AVC englobam a dor crónica central pós-AVC (1%-12%), a omalgia hemiplégica (presente em mais de 80% dos doentes com plegia completa do membro superior) e a espasticidade pós-AVC, presente num terço dos doentes.12
Apesar de no presente trabalho não terem sido estudadas as causas de morte, o que se verifica noutras publicações é uma percentagem de cerca de 38% de mortes resultante de complicações neurológicas diretas, 26% de causas médicas específicas onde se engloba a pneumonia de aspiração e 36% da combinação de ambos18 Quadros infecciosos complicam cerca de 30% dos AVC,23 sendo no presente estudo mais prevalentes pela gravidade do evento e pelas próprias comorbilidades apresentadas pelos doentes. A pneumonia está associada a maior mortalidade23 e é a complicação mais frequente em praticamente todos os estudos, o que também se verifica no actual.
No que diz respeito à intervenção da EIHSCP, e apesar da multiplicidade de ações terapêuticas possíveis e realizadas, avaliou-se apenas o controlo da dor e da dispneia, bem como da broncorreia e dos estertores de fim de vida, as principais alterações documentadas. Desta forma, verificou-se que os opióides são os analgésicos mais utilizados em 82,7% dos doentes, introduzidos pela equipa em apenas 45,7% dos casos.
Por um lado, este fato demonstra já a elevada sensibilidade dos clínicos sem formação específica em Cuidados Paliativos para o controlo da sintomatologia, mas também a utilidade do opióide para o controlo da dispneia e não apenas de dor, como classicamente se utiliza. No estudo de Mazzocato et al os opióides foram recomendados em 56% dos doentes como analgésico e em 31% com objetivo de efeito sobre a dispneia. No que diz respeito aos anti-muscarínicos, foram utilizados em 43% dos doentes para controlo da dispneia, broncorreia e estertores, sendo, após a diminuição ou suspensão da fluidoterapia, a medida mais prevalente nesta situação.18 No presente estudo foram recomendados anti-muscarínicos com o mesmo fim em 54,4% dos doentes, valores até um pouco superiores explicados pela gravidade dos mesmos.
De acordo com o paradoxo da incapacidade, alguns doentes conseguem adaptar-se a elevado grau de incapacidade, mantendo uma qualidade de vida aceitável.19 Idealmente deveriam ser criadas escalas de avaliação global de qualidade de vida adaptadas a doentes com AVC, ou seja, doentes com elevado grau de dependência, muitas vezes incapazes de comunicar, para se conseguir analisar o trabalho das equipas de cuidados paliativos motivadas nesta patologia. Além disso, a melhor forma de avaliar a eficácia da intervenção paliativa precoce é, por um lado, avaliando o controlo sintomático às 48 horas e após uma semana da intervenção paliativa, uma vez que a prevalência de sintomas é muito elevada, tal como se verificou neste estudo. Por outro lado, a avaliação do outcome psicossocial dos familiares e cuidadores, durante o processo de doença e após a morte, são essenciais para se compreender a eficácia da comunicação proactiva e da dignidade e conforto oferecidos ao doente. Tal como refere Cowel et al, a principal angústia dos familiares é o sentirem-se responsáveis pela decisão de suspender determinadas medidas terapêuticas,24 algo que deve ser esclarecido, desmistificado e partilhado em conferências familiares, deve ser prolongado o apoio no processo de luto e assim se conseguiria, idealmente, avaliar a capacidade de intervenção global das Equipas em Cuidados Paliativos.
A principal limitação do estudo prende-se com o facto de ser retrospetivo, não sendo possível uma correta avaliação da sintomatologia dos doentes ou da sua causa de morte, estando dependente dos registos clínicos e podendo assim afastar-se das suas reais necessidades. Não nos permite ainda uma avaliação comparativa da sintomatologia para avaliação da eficácia de atuação da EIHSCP. Temos ainda uma amostra não representativa de todos os doentes com AVC na medida em que são avaliados apenas doentes em que é pedida observação à EIHSCP, maioritariamente doentes com scores de gravidade elevada em fase aguda da doença e quase sempre já em fase terminal de vida. A realidade e as necessidades paliativas dos doentes com sequelas de AVC poderão ser bastante diferentes uma vez que, cinco anos após o evento agudo, 40% dos doentes estão ainda vivos, mas metade deles dependentes de terceiros e com incapacidades.25
Em conclusão, pela complexidade na tomada de decisão e prevalência de sintomas não-controlados neste grupo de doentes, verifica-se que um evento neurológico agudo severo compromete significativamente o estado funcional, diminuindo a autonomia de decisão, a qualidade e esperança de vida. Os doentes e os seus cuidadores precisam de um sistema de saúde preparado para responder e gerir tanto a morte precoce como a sobrevida com incapacidade, apoiando-se necessária e obrigatoriamente nos Cuidados Paliativos integrados.
Referencias
1. Truelsen T, Mahonen M, Tolonen H, Asplund K, Bonita R, Vanuzzo D, et al. Trends in stroke and coronary heart disease in the WHO MONICA Project. Stroke. 2003;34:1346-52. doi: 10.1161/01.STR.0000069724.36173.4D [ Links ]
2. Andersen KK, Olsen TS, Dehlendorff C, Kammersgaard LP. Hemorrhagic and ischemic strokes compared - stroke severity, mortality, and risk factors. Stroke. 2009;40:2068-72. doi: 10.1161/STROKEAHA.108.540112. [ Links ]
3. Direção Geral da Saúde, Programa Nacional para as Doenças Cérebro-Cardiovasculares. Portugal – Doenças cerebro-cardiovasculares em números – 2015. Lisboa: DGS; 2015.
4. Mozaffarian D, Benjamin EJ, Go AS, Arnett DK, Blaha MJ, Cushman M, et al. Heart Disease and Stroke Statistics – 2016 Update. A report from the American Heart Association. Chapter 14. Circulation. 2016;133:e38-e360. doi: 10.1161/CIR.0000000000000350.
5. American Academy of Hospice and Palliative Medicine; Center to Advance Palliative Care; Hospice and Palliative Nurses Association; Last Acts Partnership; National Hospice and Palliative Care Organization. National Consensus Project for Quality Palliative Care: Clinical practice guidelines for quality palliative care. J Palliat Med. 2004;7:611-27 [ Links ]
6. Creutzfeldt CJ, Holloway RG, Walker M. Symptomatic and palliative care for stroke survivors. J Gen Int Med. 2012;27:853-60. doi: 10.1007/s11606011-1966-4. [ Links ]
7. Edwardson MA, Dromerick AW. Ischemic stroke prognosis in adult. Uptodate [accessed 15 Dec 2016] Available from: https://www.uptodate.com/contents/ischemic-stroke-prognosis-in-adults [ Links ]
8. Hemphill JC 3rd, Greenberg SM, Anderson CS, Becker K, Bendok BR, Cushman M, et al. Guidelines for the Management of Spontaneous Intracerebral Hemorrhage: A Guideline for Healthcare Professionals From the American Heart Association/American Stroke Association. Stroke. 2015;46:2032-60. doi: 10.1161/STR.0000000000000069. [ Links ]
9. Saposnik G, Kapral MK, Liu Y, Hall R, O’Donnell M, Raptis S, et al. Iscore: a risk score to predict death early after hospitalization for an acute ischemic stroke. Circulation. 2011;123:739-49. doi: 10.1161/CIRCULATIONAHA.110.983353.
10. Hemphill JC, Bonovich DC, Bermertis L, Manley GT, Johston SC. The ICH score: A simple, reliable grading scale for intracerebral hemorrhage. Stroke. 2001; 32:891-89. [ Links ]
11. Alonso A, Ebert AD, Dörr D, Buchheidt D, Hennerici MG, Szabo K.. End-of-life decisions in acute stroke patients: an observational cohort study. BMC Palliat Care. 2016;15:38. doi: 10.1186/s12904-016-0113-8. [ Links ]
12. Holloway RG, Arnold RM, Creutzfeldt CJ, Lewis EF, Lutz BJ, McCann
RM, et al. Palliative and End-of-Life Care in Stroke: A statement for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2014;45:1887-916. doi: 10.1161/ STR.0000000000000015. [ Links ]
13. Simmons BB, Parks SM. Intracerebral hemorrhage for the palliative care provider: what you need to know. J Palliat Med. 2008;11:1336-9. doi: 10.1089/jpm.2008.0169. [ Links ]
14. Kehayia E, Korner-Bitensky N, Singer F, Becker R, Lamarche M, Georges P, et al. Differences in pain medication use in stroke patients with aphasia and without aphasia. Stroke 1997;28:1867-70. [ Links ]
15. Chan R, Webster J. End-of-life care pathways for improving outcomes in caring for the dying. Cochrane Database Syst Rev. 2013;11CD008006. doi: 10.1002/14651858.CD008006.pub3. [ Links ]
16. Jack C, Jones L, Jack BA, Gambles M, Murphy D, Ellershaw JE. Towards a good death: the impact of the care of the dying pathway in an acute stroke unit. Age Ageing. 2004; 33:625-6. [ Links ]
17. Rogers A, Addington-Hall J. Care of the dying stroke patients in the acute setting. J Res Nurs. 2005; 10:153-67. [ Links ]
18. Mazzocato C, Michel-Nemitz J, Anwar D, Michel P. The last days of dying stroke patients referred to a palliative care consult team in an acute hospital. Eur J Neurol. 2010;17:73-7. doi: 10.1111/j.1468-1331.2009.02744.x. [ Links ]
19. Geurts M, Macleod MR, van Thiel GJ, van Gijn J, Kappelle LJ, van der Worp HB. End-of-life decisions in patients with severe acute brain injury. Lancet Neurol. 2014; 13:515-24. doi: 10.1016/S1474-4422(14)70030-4. [ Links ]
20. Blacquiere DP, Gubitz GJ, Dupere D, McLeod D, Phillips S. Evaluating an organized palliative care approach in patients with severe stroke. Can J Neurol Sci. 2009;36:731-4. [ Links ]
21. Creutzfelft JC, Engelberg RA, Healey R, Cheever CS, Becker KJ, Holloway RG, et al. Palliative care needs in the Neuro-ICU. Crit Care Med. 2015; 43: 1677-84. doi: 10.1097/CCM.0000000000001018. [ Links ]
22. Addington-Hall JM, Lay M, Altmann D, McCarthy M. Symptom control and communication with health professionals and hospital care of stroke patients in the last year of life as reported by surviving family, friends and officials. Stroke. 1995; 26: 2242-8. [ Links ]
23. Westendorp W, Nederkoorn P, Vermeij J , Dijkgraaf MG, van de Beek D. Post-stroke infection: A systematic review and meta-analysis. BMC Neurol. 2011;11:110. doi: 10.1186/1471-2377-11-110. [ Links ]
24. Cowey E, Smith L N, Stott D J, McAlpina C H, Mead G E, Barber M, et al. Impact of a clinical pathway on end-of-life care following stroke: A mixed methods study. Palliat Med. 2015;29:249-59. doi: 10.1177/0269216314551378. [ Links ]
25. Stevens T, Payne SA, Burton C, Addingotn-Hall J, Jones A. Palliative care in stroke: a critical review of the literature. Palliat Med. 2007;21:323-31. [ Links ]
Correspondência: Patrícia Cipriano patricia.oliveira.cipriano@hospitaldecascais.pt
Serviço de Medicina Interna do Hospital de Cascais, Cascais, Portugal
Av. Brigadeiro Victor Novais Gonçalves | 2755-009 Alcabideche
Conflitos de Interesse: Os autores declaram a inexistência de conflitos de interesse na realização do presente trabalho.
Conflicts of interest: The authors have no conflicts of interest to declare.
Fontes de Financiamento: Não existiram fontes externas de financiamento para a realização deste artigo.
Financing Support: This work has not received any contribution, grant or scholarship.
Direito à Privacidade e Consentimento Informado: Os autores declaram que nenhum dado que permita a identificação do doente aparece neste artigo.
Confidentiality of data: The authors declare that they have followed the protocols of their work center on the publication of data from patients.
Proteção de Seres Humanos e Animais: Os autores declaram que não foram realizadas experiências em seres humanos ou animais.
Protection of human and animal subjects: The authors declare that the procedures followed were in accordance with the regulations of the relevant clinical research ethics committee and with those of the Code of Ethics of the World Medical Association (Declaration of Helsinki).
Recebido: 04/12/2017
Aceite: 05/02/2018














