Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Medicina Interna
versão impressa ISSN 0872-671X
Medicina Interna vol.23 no.4 Lisboa dez. 2016
ARTIGOS ORIGINAIS / ORIGINAL ARTICLES
Liraglutido: Avaliação do Benefício Clínico numa População Portuguesa com Diabetes de Difícil Controlo
Liraglutide: Evaluation of Clinical Benefit in a Portuguese Population with Diabetes Difficult to Control
Miguel Ardérius1; Mariana Alves1; David Fortes1; Nayive Gómez1; Alda Jordão1
1Serviço de Medicina III, CHLN - Hospital Pulido Valente, Lisboa, Portugal
RESUMO
Introdução: O liraglutido é um agonista do receptor GLP-1 disponível em Portugal desde Janeiro de 2014. Os autores pretendem avaliar o benefício clínico deste novo fármaco numa população de diabéticos de complexidade elevada, seguidos numa consulta hospitalar.
Material e Métodos: Estudo descritivo no qual foram incluídos os doentes com diabetes mellitus tipo 2 seguidos na Consulta de Diabetes de um hospital terciário medicados com liraglutido. Foram analisados dados relativos ao peso, perímetro abdominal, hemoglobina glicada, creatinina, taxa de filtração glomerular estimada e rácio albuminúria/creatininúria.
Resultados: Foram incluídos 20 doentes, idade 62,5 anos [54,75-68], diabetes diagnosticados há 15 anos [10-21,5], polimedicados, com controlo glicémico difícil e boa função renal. Verificou-se melhoria do controlo glicémico aos 3 meses de tratamento, mas esta não foi mantida ao longo do tempo na maioria dos doentes (diminuição mediana de, em valor absoluto, 0,25% na hemoglobina glicada). Houve uma diminuição de 2,25 kg em 12 meses. Os doentes apresentaram ligeiro aumento da creatinina e diminuição da taxa de filtração glomerular ao fim de 12 meses, sem significado estatístico. O fármaco mostrou-se seguro e bem tolerado.
Discussão: Existe grande variabilidade na resposta a esta nova ferramenta terapêutica tanto a nível de controlo glicémico como de peso, com alguns doentes a mostrarem benefício importante ainda que não se verificasse significado estatístico global.
Conclusão: O liraglutido é um fármaco bem tolerado e com utilidade em doentes seleccionados. Na globalidade da população que estudámos não encontrámos benefício clínico significativo, mas um subgrupo de doentes obteve melhoria de controlo glicémico e/ou ponderal.
Palavras-chave:Diabetes Mellitus Tipo 2/tratamento; Glicemia; Hipoglicemiantes; Liraglutido; Peso Corporal/efeito dos medicamentos; Portugal; Resultado do Tratamento.
ABSTRACT
Introduction: Liraglutide is a GLP-1 receptor agonist available in Portugal since January 2014. The authors intend to evaluate the clinical benefit of this new drug in a population of diabetic patients of high complexity, followed in a hospital consultation.
Material and Methods: Descriptive study including patients with type 2 diabetes followed in Diabetes outpatient clinic of a tertiary hospital treated with liraglutide. Analyzed data included weight, waist circumference, glycated hemoglobin, creatinine, estimated glomerular filtration rate and albuminuria/creatinine ratio.
Results: We included 20 patients, age 62.5 years [54.7568], diabetes for 15 years [10-21.5] polymedicated with difficult glycemic control and good renal function. There was improvement in glycemic control after 3 months of treatment, but this was not maintained over time in most patients (median decrease of, in absolute value, 0.25% in glycated hemoglobin). There was a decrease of 2.25 kg in 12 months. The patients showed slight increase of creatinine and decreased glomerular filtration rate after 12 months, with no statistical significance. The drug proved to be safe and well tolerated.
Discussion: There is great variability in the response to this new therapeutic tool both in terms of glycemic control and weight, with some patients showing significant benefit, even though not statistically significant globally.
Conclusion: Liraglutide is a well-tolerated drug and useful in selected patients. In the overall population studied we did not find significant clinical benefit, but a subgroup of patients obtained improvement in glycemic and/or weight control.
Keywords:Blood Glucose; Body Weight/drug effects; Diabetes Mellitus, Type 2/drug therapy; Hypoglycemic Agents; Liraglutide; Portugal; Treatment Outcome.
Introdução
A prevalência estimada da diabetes mellitus em Portugal entre os 20 e os 79 anos atinge os 13,1% (aumento de 1,4% entre 2009 e 2014), sendo maior no sexo masculino (15,8 vs 10,8%), nos escalões etários mais altos (mais de 25% das pessoas entre os 60 e os 79 anos tem diabetes) e nos obesos (prevalência 4 vezes superior nas pessoas com índice de massa corporal (IMC) > 30, comparativamente a pessoas com IMC < 25).1
O GLP-1 (glucagon-like peptide 1) é uma hormona incretina secretada pelo intestino delgado que aumenta a secreção de insulina endógena em resposta à elevação da glucose, suprime a libertação de glucagon e regula o apetite/saciedade. A sua secreção é despoletada pela ingestão de nutrientes e é degradado pela enzima dipeptidil peptidase 4 (DPP-4) e pela endopeptidase neutra. Actua através de receptores acoplados a proteínas G expressos no tracto gastrointestinal, sistema nervoso, coração, músculo liso vascular e rins (tubos proximais e glomérulos).2-4
O liraglutido é um agonista do receptor GLP-1, mimetizando os efeitos deste e dessa forma melhorando o controlo glicémico com baixo risco de hipoglicémias.5 Este análogo do GLP1 humano administra-se por via subcutânea e está disponível em Portugal desde Janeiro de 2014),6 constituindo uma nova opção no tratamento da diabetes mellitus tipo 2, com crescente utilização e com elevadas expectativas.
A sua eficácia na redução da glicemia foi bem estabelecida, com redução de hemoglobina glicada (A1c) de 0,7 a 1,8% em estudos que compararam o liraglutido na dose de 1,8 mg com diversos fármacos anti-hiperglicemiantes em monoterapia e em add-on à metformina.7 A sua utilidade em doentes em falência a múltiplas terapêuticas, incluindo associação de diferentes classes farmacológicas, está menos estudada.
Além de melhorar o controlo glicémico, estudos mostraram também significativa diminuição do peso e perímetro abdominal,8 predominantemente com redução de gordura visceral e subcutânea.9 A perda de peso, além de melhorar o controlo glicémico, tem impacto positivo em diversas comorbilidades, nomeadamente reduzindo o risco cardiovascular.9,10
Há ainda alguns estudos que mostram possível efeito nefroprotector dos agonistas do GLP-1,11-13 podendo eventualmente representar novas formas de prevenção ou melhoria da nefropatia diabética. Esse efeito resultará não apenas da melhoria do controlo glicémico e perda de peso, mas também de mudanças na pressão arterial e hemodinâmica renal provocadas por estimulação da excreção renal de sódio14,15 e pela diminuição de citocinas inflamatórias e factores profibróticos.13,16 No entanto, nem todos os efeitos dos agonistas GLP-1 na função renal são benéficos, tendo sido reportados alguns casos de lesão renal aguda.11,17,18 Apesar de o liraglutido não ser eliminado por via renal, existe a advertência para que seja usado com precaução em caso de doença renal crónica devido a experiência terapêutica reduzida.19
Os autores têm como objectivo a análise dos resultados clínicos e laboratoriais da utilização do liraglutido numa população de doentes diabéticos complexos seguidos em consulta hospitalar.
Material e Métodos
Estudo descritivo no qual foram analisados os dados clínicos e analíticos de todos os doentes com diabetes tipo 2 seguidos na Consulta de Diabetes do Serviço de Medicina III do Centro Hospitalar Lisboa Norte que, entre Maio de 2014 e Maio de 2015, por decisão dos seus médicos assistentes resultando da conjugação de aspectos clínicos e laboratoriais e de acordo com as recomendações da Sociedade Portuguesa de Diabetologia20 (com base na posição da American Diabetes Association e da European Association for the Study of Diabetes21), iniciaram terapêutica com liraglutido. Foram excluídos deste estudo os doentes que não completaram seis meses de tratamento, por abandono da medicação (dois doentes abandonaram o estudo por efeitos adversos gastrointestinais) ou ausência de dados de seguimento (cinco doentes).
Os doentes foram observados em Hospital de Dia nos tempos predefinidos: antes do início da medicação, a cada duas semanas no 1º mês, mensalmente até ao 3º mês e trimestralmente a partir daí. Em todas as observações foi feita a avaliação de efeitos adversos, nomeadamente gastrointestinais, e registados os seguintes parâmetros clínicos: peso, perímetro abdominal e ocorrência de hipoglicémias. A cada três meses foram registados os seguintes parâmetros analíticos: hemoglobina glicada (HbA1c), creatinina, taxa de filtração glomerular (estimada pela fórmula CKD-EPI) e rácio albuminúria/creatininúria.
O fármaco foi iniciado na dose de 0,6 mg/dia e, após duas semanas, de acordo com a tolerância gastrointestinal do doente, foi aumentado para 1,2 mg/dia. Em doentes com boa tolerância, após um mês, a dose foi aumentada para 1,8 mg/ dia.
Nos doentes que estavam previamente medicados com inibidores da DPP4 (iDPP4) esse fármaco foi suspenso.
Para avaliar a eficácia do fármaco foram utilizados os dados relativos ao controlo glicémico (HbA1c), peso e perímetro abdominal. Para avaliar a influência deste fármaco na função renal foram utilizados os resultados laboratoriais referentes à creatinina, taxa de filtração glomerular e rácio albuminúria/ creatininúria.
A análise de dados foi feita utilizando o programa SPSS versão 21.0. Foi efectuada uma análise descritiva e utilizaram-se os testes de Sign, para avaliar variáveis emparelhadas antes e após o início da medicação (glicémia, peso, perímetro abdominal), e o coeficiente de correlação de Spearman para comparar a relação entre resultados obtidos durante o período de seguimento em relação a glicémia e peso.
Resultados
CARACTERIZAÇÃO DA POPULAÇÃO
População de 20 doentes, 55% do sexo masculino, com idade entre os 48 e os 75 anos (média 61,6 [DP 8,3]; mediana 62,5 [VIQ 54,75 – 68]) e com diabetes conhecida em média há 15,2 anos (DP 7,4; mediana 15 [VIQ 10 – 21,5]).
Estes doentes estavam medicados com várias classes de antidiabéticos (metformina = 100%; iDPP4 = 65%; sulfunilureias = 45%; insulina = 40%; glitazonas = 15%; acarbose = 15%), na maioria polimedicados com diferentes associações de fármacos orais e/ou insulina (85% com pelo menos dois fármacos antidiabéticos e 45% com pelo menos três). No entanto, a grande maioria apresentava controlo glicémico acima do alvo terapêutico (80% com HbA1c = 7,5%).
Todos os doentes apresentavam excesso de peso (IMC mínimo 27 kg/m2), sendo na grande maioria obesos (80% com IMC = 30 kg/m2), estabelecendo-se o valor médio de IMC em 35,5 kg/m2 (DP 4,8; mediana 35,2; [VIQ 33 – 39,1]; mínimo 26,8 e máximo 44,8).
A totalidade dos doentes apresentava taxa de filtração glomerular estimada = 60 mL/min.
ADESÃO AO TRATAMENTO E EFEITOS ADVERSOS
O fármaco foi, em geral, bem tolerado, sendo as alterações gastrointestinais o efeito adverso mais reportado, na maioria dos casos ligeiras e com atenuação ao longo do tempo. Em nenhum dos 20 doentes a terapêutica com liraglutido foi interrompida pela ocorrência de efeitos adversos. Não se registaram casos de pancreatite ou lesão renal aguda e apenas dois doentes apresentaram hipoglicemias, em ambos os casos nos primeiros seis meses de terapêutica e concomitantemente medicados com insulina e/ou sulfonilureias. Dos doentes 75% cumpriu terapêutica na dose de 1,8 mg/dia, tendo os restantes permanecido na dose de 1,2 mg/dia.
CONTROLO GLICÉMICO
A HbA1c mediana prévia à terapêutica foi 8,6% [VIQ 7,75 – 9,175]. Após três meses de terapêutica verificou-se uma redução mediana de, em valor absoluto, 0,5% [VIQ 0,2 – 1,3] (p = 0,013), sendo que em cinco doentes houve uma descida superior a 2% e em três doentes houve subida (num doente 2% e nos restantes = 0,4%). Entre os três e os seis meses não se verificaram alterações significativas, sendo que a partir dessa altura se verificou uma atenuação progressiva da melhoria inicial que aos 12 meses se reflecte numa descida mediana de HbA1c de 0,25%, sem significado estatístico (p = 0,791). Fig. 1 e Tabela 1
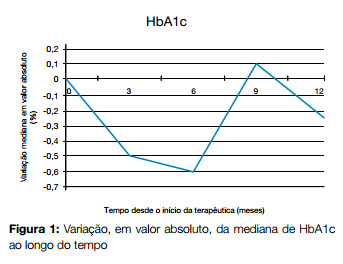
Seis doentes (43% da população) apresentaram um valor de HbA1c mais elevado após um ano de terapêutica face ao inicial, sendo que todos estavam previamente medicados com três ou mais fármacos. A melhoria na HbA1c aos três meses para estes doentes era de, em valor absoluto, 0,15% (vs 1,24% dos restantes). Oito doentes (57%) apresentaram melhoria da HbA1c após um ano de terapêutica, num valor mediano, em absoluto, de 0,6%, sendo que aos três meses já apresentavam melhoria de 0,5%. Tabela 1
Comparando os resultados para cada doente aos três e aos 12 meses, encontrou-se uma correlação forte (? de Spearman = 0,771; p = 0,025; n = 8), indicando que a variação na HbA1c aos 3 meses pode permitir prever a resposta a longo prazo.
PESO
Relativamente ao peso, o valor mediano prévio ao início da terapêutica foi de 99,5 kg [VIQ 90,75 – 109,25]. Após três meses de terapêutica verificou-se uma redução mediana de 1 kg [VIQ -1,25 – 4,25] (p = 0,481), sendo que em sete doentes houve uma descida superior a 3 kg (em dois doentes essa descida foi = 12 kg). Esta tendência manteve-se até aos seis meses, sendo que após esse período se verificou alguma oscilação, fixandose a perda ponderal aos 12 meses em 2,25 kg [VIQ 0,5 – 4,88] (p = 0,057). Fig. 2 e Tabela 1.
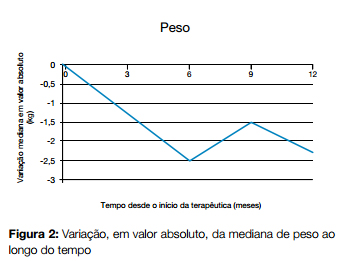
Em três doentes objectivou-se aumento do peso, sendo que aos 3 meses esses doentes já apresentavam um ganho ponderal médio de 0,33 kg (versus perda média de 2,53 kg nos restantes).
Comparando os resultados para cada doente aos três e aos 12 meses, encontrou-se uma correlação forte (? de Spearman = 0,887; p = 0,001; n = 9), indicando que a variação no peso aos três meses pode permitir prever a resposta a longo prazo.
PERÍMETRO ABDOMINAL
O perímetro abdominal prévio ao início da terapêutica era 115,5 cm [VIQ 111,5 – 120,25]. Ao longo dos meses de seguimento verificou-se uma grande variabilidade dos valores Tabela 1, com cinco doentes (38%) a apresentarem elevação e sete doentes (54%) diminuição em relação ao valor inicial. No entanto o valor mediano não apresentou alterações significativas. Os 5 doentes que aumentaram o perímetro abdominal já apresentavam aos três meses um aumento mediano de 2 cm (versus uma diminuição mediana de 2 cm nos restantes).
FUNÇÃO RENAL
A mediana da creatinina prévia ao início da terapêutica era 0,8 mg/dL [VIQ 0,705 – 0,965]. Ao longo de todo o período verificaram-se apenas variações ligeiras e sem significado estatístico Fig. 3 e Tabela 1. A taxa de filtração glomerular prévia ao início da terapêutica era 92,4 mL/min [VIQ 76,45 – 99,6]. Assim como para o valor de creatinina, verificaram-se apenas variações ligeiras e sem significado estatístico.
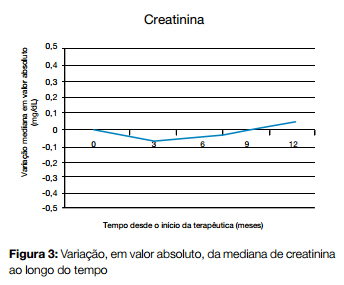
O rácio albumúria/creatininúria (mg/g) apresentou grande variabilidade ao longo do tempo, sempre sem significado estatístico Tabela 1.
DISCUSSÃO
A população estudada representa um tipo de doentes comum nas consultas hospitalares de diabetes: idade > 50 anos, diabetes tipo 2 de longa evolução, polimedicados, com mau controlo glicémico e com excesso de peso. Trata-se de uma população com controlo metabólico difícil e já submetida a múltiplas terapêuticas sem o sucesso desejado, candidata a um novo fármaco com as características do liraglutido.
Apesar de esta ser a realidade das consultas hospitalares, frequentemente este tipo de doentes não são incluídos em estudos de validação de fármacos. Por exemplo, comparativamente aos estudos LEAD,22 a população que estudámos era mais velha (62,5 vs 53 – 57,5 anos), com maior tempo de evolução da diabetes (15,2 vs 5,4 – 9,2), mais peso (99,5 vs 81,6 – 98,8 kg), IMC mais elevado (35,5 vs 30 – 33,5 kg/m2) e pior controlo glicémico (HbA1c 8,6 vs 8,2 – 8,4 %), havendo ainda uma percentagem menor de doentes em monoterapia na maior parte dos estudos (15 vs 6 – 37 %).
Conforme esperado, as hipoglicémias foram um acontecimento raro e que ocorreu apenas em doentes concomitantemente medicados com insulina e/ou sulfonilureias. A tolerância do fármaco foi em geral boa, com ¾ dos doentes a tolerar a dose máxima sem efeitos adversos gastrointestinais. Devemos, no entanto, referir que dois doentes não foram incluídos no estudo por interrupção precoce do tratamento na sequência de efeitos indesejáveis gastrointestinais.
Apesar de não haver diferença com significado estatístico no peso ao longo dos 12 meses de tratamento, diferentes doentes apresentaram respostas díspares nesta variável, com alguns a terem descidas importantes (até > 12 kg). O mesmo acontece com o controlo glicémico, com um doente medicado previamente apenas com metformina a apresentar uma descida de 3,1% aos nove meses na HbA1c. É interessante verificar que dos seis doentes nos quais se verificou aumento da HbA1c, apenas dois aumentaram de peso, sendo que não se encontrou relação entre a variação da HgA1c e a variação do peso (p > 0,05). Na nossa série não foram encontradas alterações clínica nem estatisticamente significativas no que se refere à função renal (creatinina, taxa de filtração glomerular e rácio albuminúria/creatininúria).
Sendo a diabetes tipo 2 uma doença multissistémica e progressiva torna-se necessário saber identificar o mais precocemente possível os doentes que mais irão beneficiar com o liraglutido, para utilização criteriosa. Do mesmo modo é importante estabelecer critérios que ajudem na decisão de quando interromper o tratamento. Outros factores que poderão influenciar a decisão do clínico prendem-se com o potencial benefício cardiovascular. No estudo randomizado LEADER,10 doentes de alto risco vascular a quem que se adicionou liraglutido ao tratamento standard tiveram menor ocorrência de eventos vasculares e morte de todas as causas relativamente ao grupo placebo. Refira-se que neste estudo internacional multicêntrico de grande dimensão, a redução da HbA1c aos 36 meses foi, à semelhança do nosso estudo, modesta (0,4% comparativamente a placebo).
Encontrámos uma forte relação entre a resposta aos três meses e o resultado final, tanto para o controlo glicémico como para o peso, não havendo, no entanto, correlação entre o controlo glicémico e o peso.
Na ausência de evidência prospectiva, aleatorizada e publicada sobre eficácia e segurança do liraglutido na população portuguesa, estabelece-se comparação com séries internacionais, sendo que encontrámos: menor eficácia tanto no controlo glicémico (0,25 vs 1,1823 – 1,21%24) como na perda ponderal (2,25 vs 4,123 – 5 kg25); semelhante segurança na utilização23,24 e factores predictores de resposta26; não se demonstrou melhoria da função renal, contrariamente a outras séries.27As características da população estudada, com prévia necessidade de associação de terapêutica anti-hiperglicemiante múltipla e início de liraglutido em add-on a fármacos orais e/ou insulina poderá justificar as diferenças encontradas.
Não podemos deixar de referir que a reduzida dimensão da amostra dificulta a generalização dos resultados obtidos.
CONCLUSÃO
O liraglutido é um fármaco bem tolerado com utilidade clínica em doentes seleccionados. Na globalidade da população que estudámos, com diabetes tipo 2 de difícil controlo, não encontrámos benefício clínico significativo, mas um subgrupo de doentes obteve melhoria de controlo glicémico e/ou ponderal. O efeito na função renal parece ser neutro. São necessários mais estudos para identificar factores preditores que permitam ao clínico selecionar os doentes com melhor probabilidade de resposta, para tratamento individualizado.
AGRADECIMENTOS
Os autores gostariam de agradecer publicamente o imenso contributo da Enfermeira Carla Rodrigues na recolha dos dados que permitiram a realização deste trabalho.
Referências
1. Diabetes: Factos e Números - O Ano de 2014. Relatório Anual do Observatório Nacional da Diabetes 11/2015. Lisboa: Sociedade Portuguesa de Diabetologia; 2015. [ Links ]
2. Holst J. The physiology of Glucagon-like Peptide 1. Physiol Rev. 2007;87:1409-39. [ Links ]
3. Drucker D, Nauck M. The incretin system: glucagon-like peptide-1 receptor agonists and dipeptidyl peptidase-4 inhibitors in type 2 diabetes. Lancet. 2006;368:1696-705. [ Links ]
4. Meier J. GLP-1 receptor agonists for individualized treatment of type 2 diabetes mellitus. Nat Rev Endocrinol. 2012;8:728-42. [ Links ]
5. Vilsboll T. Liraglutide: A new treatment for type 2 diabetes. Drugs Today. 2009;45:101. [ Links ]
6. Relatório de avaliação do pedido de comparticipação de medicamento para uso humano liraglutido (M-COMP-021/3). Infarmed. [consultado Junho 2016] Disponível em: http://www.infarmed.pt/portal/page/portal/INFARMED/MEDICAMENTOS_USO_HUMANO/AVALIACAO_ECONOMICA_E_COMPARTICIPACAO/MEDICAMENTOS_USO_AMBULATORIO/MEDICAMENTOS_COMPARTICIPADOS/PDF/liraglutido_Victoza_parecernet_20140417_0.pdf [ Links ]
7. Henry R, Buse J, Sesti G, Davies M, Jensen K, Brett J, et al. Efficacy of anthiyperglycemic therapies and the influence of baseline hemoglobin a1c: a meta-analysis of the liraglutide development program. Endocr Pract. 2011;17:906-13. [ Links ]
8. Vilsboll T, Christensen M, Junker AE, Knop FK, Gluud LL. Effects of glucagon-like peptide-1 receptor agonists on weight loss: systematic review and meta-analyses of randomised controlled trials. BMJ .2012;344:d7771. [ Links ]
9. Jendle J, Nauck M, Matthews D, Frid A, Hermansen K, Düring M, et al. Weight loss with liraglutide, a once-daily human glucagon-like peptide-1analogue for type 2 diabetes treatment as monotherapy or added to metformin, is primarily as a result of a reduction in fat tissue. Diabetes Obes Metab. 2009;11:1163-72. [ Links ]
10. Marso S, Daniels G, Brown-Frandsen K, Kristensen P, Mann J, Nauck M, et al. Liraglutide and cardiovascular outcomes in type 2 diabetes. N Engl J Med. 2016;375:311-22. [ Links ]
11. Filippatos TD, Elisaf MS. Effects of glucagon-like peptide-1 receptor agonists on renal function. World J Diabetes. 2013;4:190-201. [ Links ]
12. Muskiet MH, Smits MM, Morsink LM, Diamant M. The gut-renal axis: do incretinbased agents confer renoprotection in diabetes? Nat Rev Nephrol. 2014;10:88-103. [ Links ]
13. Kodera R, Shikata K, Kataoka HU, Takatsuka T, Miyamoto S, Sasaki M, et al. Glucagon-like peptide-1 receptor agonist ameliorates renal injury through its anti-inflammatory action without lowering blood glucose level in a rat model of type 1 diabetes. Diabetologia 2011;54:965-78. [ Links ]
14. Gutzwiller JP, Tschopp S, Bock A, Zehnder CE, Huber AR, Kreyenbuehl M, et al. Glucagon-like peptide 1 induces natriuresis in healthy subjects and in insulin-resistant obese men. J Clin Endocrinol Metab. 2004;89:3055-61. [ Links ]
15. Skov J. Effects of GLP-1 in the kidney. Rev Endocr Metab Disord. 2014;15:197-207. [ Links ]
16. Hendarto H, Inoguchi T, Maeda Y, Ikeda N, Zheng J, Takei R, et al. GLP1 analog liraglutide protects against oxidative stress and albuminuria in streptozotocin-induced diabetic rats via protein kinase A-mediated inhibition of renal NAD(P)H oxidases. Metabolism. 2012;61:1422-34. [ Links ]
17. Dubois-Laforgue D, Boutboul D, Lévy D, Joly D, Timsit J. Severe acute renal failure in patients treated with glucagon-like peptide-1 receptor agonists. Diabetes Res Clin Pract. 2014;103:e53-e5. [ Links ]
18. Kaakeh Y, Kanjee S, Boone K, Sutton J. Liraglutide-induced acute kidney injury. Pharmacotherapy. 2012;32:e7-e11. [ Links ]
19. Victoza® EU Summary of Product Characteristics. EMA. [consultado Junho 2016 Disponível em: http://www.ema.europa.eu/docs/en_GB/document_library/EPAR_-_Public_assessment_report/human/001026/WC500050016.pdf
20. Duarte R, Nunes JS, Dores J, Rodrigues E, Raposo JF, Carvalho D, et al. Recomendações Nacionais da SPD para o Tratamento da Hiperglicemia na Diabetes Tipo 2 – Versão Resumida. Rev Port Diabetes. 2013;8: 4-29. [ Links ]
21. Inzucchi S, Bergenstal R, Buse J, Diamant M, Ferrannini E, Nauck M, et al. Management of Hyperglycemia in Type 2 Diabetes, 2015: A Patient-Centered Approach: Update to a Position Statement of the American Diabetes Association and the European Association for the Study of Diabetes. Diabetes Care. 2014;38:140-49. [ Links ]
22. Sethi BK, Viswanathan V, Kumar A, Chatterjee S, Chandalia HB. Liraglutide in Clinical Practice: Insights from LEAD Programme. J Assoc Phys India. 2010;6. [ Links ]
23. Kesavadev J, Shankar A, Gopalakrishnan G, Jothydev S. Efficacy and safety of liraglutide therapy in 195 Indian patients with type 2 diabetes in real world setting. Diabetes Metab Syndr. 2015;9:30-3. [ Links ]
24. Kaku K, Kiyosue A, Ono Y, Shiraiwa T, Kaneko S, Nishijima K, et al. Liraglutide is effective and well tolerated in combination with an oral antidiabetic drug in Japanese patients with type 2 diabetes: A randomized, 52week, open-label, parallel-group trial. J Diabetes Investig. 2015;7:76-84. [ Links ]
25. Davies M, Bergenstal R, Bode B, Kushner RF, Lewin A, Skjøth TV, et al. Efficacy of liraglutide for weight loss among patients with type 2 diabetes. JAMA. 2015;314:687. [ Links ]
26. Toyoda M, Yokoyama H, Abe K, Nakamura S, Suzuki D. Predictors of response to liraglutide in Japanese type 2 diabetes. Diabetes Res Clin Pract. 2014;106:451-7. [ Links ]
27. Zavattaro M, Caputo M, Samà M, Mele C, Chasseur L, Marzullo P, et al. One-year treatment with liraglutide improved renal function in patients with type 2 diabetes: a pilot prospective study. Endocrine. 2015;50:620-6. [ Links ]
Correspondência: Miguel Ardérius miguel_arderius@hotmail.com
Serviço de Medicina III, Centro Hospitalar de Lisboa Norte, Hospital Pulido Valente, Lisboa, Portugal
Protecção de Seres Humanos e Animais: Os autores declaram que não foram realizadas experiências em seres humanos ou animais
Direito à Privacidade e Consentimento Informado: Os autores declaram que nenhum dado que permita a identificação do doente aparece neste artigo.
Conflitos de Interesse: Os autores declaram a inexistência de conflitos de interesse na realização do presente trabalho
Fontes de Financiamento: Não existiram fontes externas de financiamento para a realização deste artigo
Recebido: 24/08/2016
Aceite: 31/10/2016














