Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Nascer e Crescer
versão impressa ISSN 0872-0754
Nascer e Crescer vol.25 no.4 Porto dez. 2016
ARTIGOS DE REVISÃO | REVIEW ARTICLES
Displasia de desenvolvimento da anca: na perspetiva do pediatra
Developmental dysplasia of the hip: in the pediatrician view
Cátia PereiraI; Marta PintoII; Francisco SantAnnaIII
I S. de Pediatria do Hospital de Santa Maria do Centro Hospitalar Lisboa Norte. 1649-035 Lisboa, Portugal. catiamrpereira@gmail.com
II S. de Pediatria do Hospital de Faro do Centro Hospitalar do Algarve. 8000-386 Faro, Portugal. marta.albuquerque.pinto@gmail.com
III S. de Ortopedia do Hospital Dona Estefânia do Centro Hospitalar Lisboa Central. 1169-045 Lisboa, Portugal. fccsantanna@gmail.com
RESUMO
Introdução: A displasia de desenvolvimento da anca é uma doença frequente que pode evoluir para artrose da anca com necessidade de artroplastia de substituição, quando não tratada atempadamente.
Objetivos: Os autores pretendem realizar uma breve revisão bibliográfica da terminologia, epidemiologia, fatores de risco, manifestações clínicas, exames complementares de diagnóstico, tratamento e prognóstico da displasia de desenvolvimento da anca.
Desenvolvimento: O seguimento de protocolos de rastreio baseados na observação clínica e na presença de fatores de risco permite o diagnóstico precoce e a referenciação atempada à consulta de ortopedia infantil.
Conclusão: A deteção precoce da displasia de desenvolvimento da anca está associada a tratamentos menos invasivos e mais eficazes e a melhor prognóstico.
Palavras-chave: aparelho de Pavlik; displasia de desenvolvimento da anca; luxação congénita da anca; manobra de Ortolani
ABSTRACT
Introduction: Developmental dysplasia of the hip is a common disease and if not treated timely can evolve to hip arthrosis and arthroplasty.
Objective: The article attempts to review the terminology, epidemiology, risk factors, clinical presentation, complementary exams, treatment and prognosis of developmental dysplasia of the hip.
Development: Routine screening based on clinical findings and risk factors allows early diagnosis and referral to a pediatric orthopedic surgeon.
Conclusion: The early diagnosis of the developmental dysplasia of the hip is associated with less invasive and more effective treatments and a better prognosis.
Keywords: congenital hip dislocation; developmental dysplasia of the hip; Ortolani maneuver; Pavlik harness
INTRODUÇÃO
A displasia de desenvolvimento da anca (DDA) consiste num espectro de alterações anatómicas que ocorrem a nível do acetábulo ou da cabeça do fémur e que condicionam instabilidade da anca.1-7 A sua apresentação depende do grau de instabilidade articular e varia desde a displasia à luxação da articulação coxo-femural. Em 80% dos casos é unilateral e mais frequente na anca esquerda.5,8 Quando não tratada, a DDA frequentemente evolui para artrose da anca, com necessidade de artroplastia de substituição, sendo responsável por 25% dos casos de artroplastia de substituição antes dos 40 anos de idade.9,10 De facto, trata-se de uma doença comum, cujo diagnóstico por vezes tardio está associado a elevada morbilidade, pelo que o seguimento de protocolos de rastreio aliado a uma elevada suspeição clínica são fundamentais.6,9
Os autores pretendem realizar uma breve revisão bibliográfica da terminologia, epidemiologia, fatores de risco, apresentação clínica, meios complementares de diagnóstico, indicações para referenciação à consulta de ortopedia infantil, tratamento e prognóstico da DDA.
TERMINOLOGIA
O termo luxação congénita da anca é utilizado desde o tempo de Hipócrates.7 No entanto, atualmente é preferível a designação displasia de desenvolvimento da anca, porque este termo engloba uma grande espectro de alterações da anca que podem ser congénitas ou desenvolver-se mais tarde durante a infância e em que nem sempre a luxação está presente.1,4,5 De facto, o termo luxação refere-se à perda de contacto entre a cabeça do fémur e o acetábulo, enquanto que o termo displasia consiste na presença de alterações anatómicas a nível do acetábulo ou da cabeça do fémur.5
EPIDEMIOLOGIA
A incidência da DDA depende da definição, dos critérios de diagnóstico e da idade. Estima-se que a displasia da anca atinja entre um a dois em cada 1000 recém-nascidos. Estudos baseados em rastreios ecográficos sugerem que 40% dos recém-nascidos apresentam instabilidade da anca, mas 90% destes casos resolvem até às seis semanas sem necessidade de tratamento.5
RASTREIO DA DISPLASIA DE DESENVOLVIMENTO DA ANCA
Os protocolos de rastreio da DDA têm como objetivo o diagnóstico precoce associado a tratamentos menos invasivos e mais eficazes e a um melhor prognóstico.4,8,11,12
No protocolo da Sociedade Portuguesa de Ortopedia e Traumatologia (SPOT), o rastreio baseia-se na avaliação de fatores de risco e na presença de instabilidade da anca à observação e deve ser realizado em todas as consultas de vigilância de saúde infantil cuja periodicidade se encontra definida no Programa Nacional de Saúde Infantil e Juvenil, publicado na Norma da Direção Geral de Saúde número 10/2013, bem como durante exames de saúde oportunistas realizados em situação de doença aguda, desde o nascimento até à idade da marcha.13-14 Na presença de um dos anteriores, devem ser realizados exames complementares que confirmem ou excluam o diagnóstico, ou caso se justifique, referenciar de imediato à consulta de ortopedia infantil.11-13
FATORES DE RISCO
A etiologia não se encontra definida, mas a hipótese de uma patogénese multifatorial é aceite universalmente.1,7
Os fatores de risco para a doença incluem fatores endógenos, como o sexo e a história familiar, e fatores exógenos, relacionados com limitação da mobilidade intrauterina e associados ao posicionamento intrauterino e pós-natal.
A incidência da DDA é duas a cinco vezes superior no sexo feminino, constatando-se que cerca de 80% das crianças com DDA são raparigas.5,7,15-17 Pensa-se que apresentem maior suscetibilidade à ação da relaxina, uma hormona materna que atravessa a placenta e induz laxidão ligamentar transitória.1,9,17
Acredita-se também haver uma predisposição genética.5,7 Na presença de história familiar, o risco absoluto de DDA é 4,4% nas raparigas e 0,9% nos rapazes.5
A apresentação pélvica está presente em 20% das crianças com a doença.9 Neste caso, o risco absoluto de DDA é 12% nas raparigas e 2,6% nos rapazes.5 Outras situações também associadas a limitação da mobilidade intrauterina e que condicionam maior risco para a doença são o oligohidrâmnios e uma primeira gestação.1,5,7-9,17
O torcicolo congénito, a plagiocefalia e o metatarsus aductus (associados a posições intrauterinas anómalas) são mais frequentes nas crianças com DDA.5,7 O torcicolo congénito está presente em 14-20% das crianças com DDA e o metatarsus aductus em 1,5-10%.9
A posição pós-natal também parece ser relevante. Após o nascimento, a extensão e adução forçadas dos membros inferiores foram associadas a maior incidência da doença.1,5,9 Por outro lado, o transporte das crianças à cintura com os membros inferiores em abdução, à semelhança do que se verifica nas culturas africanas, parece ser um fator protetor.7,9
Apesar destes fatores estarem associados à doença, a maioria das crianças com DDA não apresenta nenhum dos fatores de risco referidos e a maioria das crianças com fatores de risco não tem a doença.2,5,9
SEMIOLOGIA CLÍNICA
Os sinais clínicos que podem estar presentes na DDA dependem da idade da criança.8,11,17 A pesquisa de sinais de instabilidade da anca deve ser realizada a todos os recém-nascidos.8 Abaixo dos três meses, a estabilidade da anca deve ser avaliada com as manobras de Barlow e Ortolani; o sinal de Galeazzi e o teste de Klisic também podem ser úteis.11 Geralmente, as manobras de Barlow e Ortolani deixam de ser positivas a partir da segunda ou terceira semanas de vida, pelo que a sua ausência não permite excluir a doença.9,11 A partir dos três meses, os melhores indicadores da doença são a limitação da abdução das ancas, a dismetria dos membros, o sinal de Galeazzi e o teste de Klisic.8,11,17 Após a aquisição da marcha, pode observar-se claudicação, por marcha de Trendelenburg associada a fraqueza dos músculos abdutores com queda da bacia para o lado oposto do membro afetado.9,17 A hiperlordose é também um sinal clássico, podendo existir outros sinais de suspeita como dismetria dos membros ou associação com genu valgum.9,11
A manobra de Barlow consiste na adução e deslocação posterior da anca; a manobra é positiva quando se sente um ressalto, sinal de luxação da anca. A manobra de Ortolani realiza-se fazendo abdução e deslocação anterior da anca; a deteção de um ressalto significa que a manobra é positiva e permite reduzir uma anca que se encontrava luxada.1,8,9,11,17 A sensação de luxação ou redução da anca é diferente dos cliques da anca geralmente associados a laxidão ligamentar e que não são sugestivos de DDA.8,9,11 As manobras devem ser realizadas delicadamente em cada um dos membros em separado, sem fralda, com o recém-nascido ou lactente tranquilo e num ambiente aquecido.1,9,17 Quando positivas em simultâneo, estas manobras têm uma especificidade para o diagnóstico de 98-99% e uma sensibilidade de 87-99%.12
O sinal de Galeazzi é realizado fazendo a flexão das ancas e dos joelhos, com os pés colocados ao mesmo nível em oposição às nádegas, lado a lado. Quando os joelhos não se encontram à mesma altura, o sinal é positivo e reflete dismetria dos membros. Este sinal não é específico da DDA, mas pode ser útil para o diagnóstico.11,17
O teste de Klisic consiste em colocar o dedo indicador na espinha ilíaca ântero-superior e o dedo médio sobre o grande trocânter. Numa criança sem DDA, uma linha imaginária entre estes pontos passa através ou por cima do umbigo. Quando essa linha imaginária passa abaixo do umbigo, o sinal é positivo e sugestivo de DDA. Este sinal pode ser particularmente útil na presença de luxação bilateral quando a abdução é simétrica e o sinal de Galeazzi negativo.11
A assimetria das pregas cutâneas a nível da região inguinal e glútea é um indicador sensível; no entanto, encontra-se presente em 24% das crianças sem a doença. 8,9,11
Nos casos bilaterais, pela ausência de assimetria, o diagnóstico pode ser mais difícil. O sinal de Galeazzi, a assimetria das pregas e a dismetria dos membros podem estar ausentes nestes casos, pelo que a sua ausência não exclui a doença.9,11 No entanto, a hiperlordose pode ser útil para o diagnóstico.11
EXAMES COMPLEMENTARES DE DIAGNÓSTICO
Na presença de fatores de risco ou de instabilidade da anca à observação, devem ser requisitados exames complementares que permitam confirmar ou excluir a DDA.11
A ecografia é o exame de eleição até aos quatro a seis meses.4,8 Avalia a morfologia e a estabilidade da anca, no entanto, requer treino e experiência para uma correta interpretação dos resultados.11,17 Nos anos 80, Reinhard Graf desenvolveu uma técnica de rastreio ecográfico e propôs uma classificação para a DDA.3,6
O rastreio ecográfico de todos os recém-nascidos, ainda preconizado em alguns países, é controverso e está atualmente desaconselhado pela Academia Americana de Pediatria pelo risco de falsos positivos associados a tratamentos ortopédicos desnecessários e eventuais complicações.7,8,10,12,17
Após os quatro a seis meses deve ser pedida a radiografia da bacia, em incidência ântero-posterior, com as ancas em posição neutra.9,11,17 Para a sua interpretação podem ser úteis as linhas de Perkins (linha vertical traçada no bordo externo do acetábulo) e Hilgenreiner (linha horizontal traçada através do centro de cartilagem trirradiada) (Figura 1).9,17 A interseção destas três linhas define quatro quadrantes e o núcleo de ossificação da cabeça do fémur encontra-se normalmente localizado no quadrante ínfero-interno.1,17 O índice acetabular é definido pelo ângulo formado pela junção da linha de Hilgenreiner e de uma linha traçada ao longo da superfície do acetábulo.1 O limite superior do normal são 27 graus.18 Os achados compatíveis com DDA incluem: núcleos de ossificação femural posicionados no quadrante súpero-externo, aumento do índice acetabular e atraso na ossificação do núcleo do lado envolvido.11 No caso do núcleo de ossificação femural não ser ainda visível, a linha de Shenton (que segue do colo do fémur até ao púbis) pode ser útil. Nos casos de DDA, esta linha está interrompida.9,17
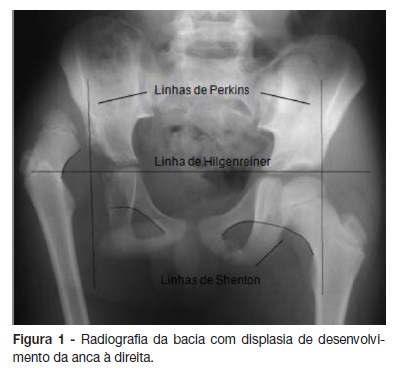
Outros exames de imagem, como a tomografia computorizada, a ressonância magnética e a artrografia, não sendo úteis para o diagnóstico, têm o seu papel na avaliação do sucesso da redução realizada com tratamento cirúrgico.11
De acordo com as recomendações da SPOT, na presença de história familiar, apresentação pélvica, história de oligohidrâmnios, deformidades congénitas do pé, torcicolo congénito e assimetria das pregas está indicada a realização de ecografia das ancas às seis semanas de vida.13 No entanto, uma ecografia normal não exclui a doença, pelo que deve manter-se a vigilância periódica nas consultas de saúde infantil.11 Na presença de sinais de instabilidade da anca à observação deve ser realizada ecografia das ancas até aos quatro meses de idade e radiografia da bacia se a criança tiver idade superior a quatro meses.13
REFERENCIAÇÃO
Os critérios de referenciação a uma consulta de ortopedia infantil incluem:
Instabilidade ou luxação da anca ao exame físico, com manobras de Ortolani ou Barlow positivas, observadas em qualquer idade;2,8,19
Limitação ou assimetria na abdução da anca ou encurtamento do fémur, com sinal de Galeazzi positivo;19
Marcha de Tredelenburg, dismetria dos membros inferiores ou hiperlordose lombar;19
Sinais sugestivos de DDA na ecografia das ancas ou na radiografia da bacia.19
TRATAMENTO
O tratamento consiste em manter a redução da cabeça do fémur, dentro do acetábulo, com o objetivo de promover o desenvolvimento da cabeça do fémur e do acetábulo.1,12,19
Abaixo dos seis meses, está recomendado o tratamento com aparelhos de abdução das ancas.2,9,19 O aparelho de Pavlik é o usado mais frequentemente, permitindo a redução em 95% das crianças tratadas antes dos seis meses de idade. O aparelho deve ser colocado por um ortopedista infantil, a fim de evitar complicações.19 A duração do tratamento depende da idade da criança e da gravidade da doença.2 A utilização de fralda dupla ou tripla, preconizada no passado, não se encontra recomendada atualmente.2,8,12
Na impossibilidade de reduzir a anca com ortótese, porque este tratamente falhou ou porque a criança é mais velha, esta pode ser tratada por tração e aparelho gessado, ou tenotomias e aparelho gessado.1,19 Após os dezoito meses de idade ou na falência dos tratamentos anteriores, está indicada a redução cruenta da anca.16,19
FOLLOW-UP E COMPLICAÇÕES
As crianças tratadas para DDA devem realizar radiografias da bacia seriadas para avaliar o desenvolvimento da anca e a presença de complicações ou sequelas.17,19 O tempo de seguimento depende da idade à data do diagnóstico, da gravidade da doença e do sucesso do tratamento.19
As complicações incluem necrose avascular da cabeça do fémur e displasia residual.17,19-21
A necrose avascular é a complicação mais grave e resulta de pressão excessiva sobre a cabeça do fémur durante a redução da articulação coxo-femural.1,19 A sua incidência, varia de zero a 16%, de acordo com a sua definição, a idade e a gravidade à data de início do tratamento e o tempo de seguimento.3,19
A displasia residual é pouco frequente, contudo tende a aumentar a partir dos seis meses de idade.1,16 A sua gravidade é definida de acordo com o índice acetabular,1 estando recomendada a realização de radiografias da bacia seriadas.1,19 Geralmente, verifica-se resolução da displasia até aos 18 meses; quando persiste aos três ou quatro anos, está recomendado o tratamento cirúrgico.19
CONCLUSÃO
Para o diagnóstico precoce da DDA é fundamental que todos os pediatras conheçam os fatores de risco associados à doença e que realizem o exame físico das ancas em todas as consultas de vigilância de saúde infantil, desde o nascimento até à idade de aquisição da marcha. Pela gravidade das complicações associadas ao atraso do tratamento, a referenciação a uma consulta de ortopedia infantil é de caráter urgente.
O seguimento de protocolos de rastreio permite a deteção precoce da doença, o tratamento atempado e, por conseguinte, um melhor prognóstico, sendo fundamental manter uma elevada suspeição clínica até à sua exclusão definitiva.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Noordin S, Umer M, Hafeez K, Nawaz H. Developmental dysplasia of the hip. Orthop Rev (Pavia) 2010; 23: 2:e19. doi:10.4081/or.2010.e19. [ Links ]
2. Gelfer P, Kennedy K. Developmental Dysplasia of the Hip. J Pediatr Health Care 2008; 22: 318-22. [ Links ]
3. Gulati V, Eseonu K, Sayani J, Ismail N, Uzoigwe C, Choudhury MZ, et al. Developmental dysplasia of the hip in the newborn: A systematic review. World J Orthop 2013; 4: 32-41. doi:10.5312/wjo.v4.i2.32. [ Links ]
4. Rhodes A, Clarke N. A review of environmental factors implicated in human developmental dysplasia of the hip. J Child Orthop 2014; 8: 375-9. doi:10.1007/s11832-014-0615-y. [ Links ]
5. Rosenfeld SB. Developmental dysplasia of the hip: Epidemiology and pathogenesis. In: UpToDate, Post TW (Ed), UpToDate, Waltham, MA. (Acedido em 15 de Julho de 2015). Disponível em: http://www.uptodate.com. [ Links ]
6. Sewell MD, Eastwood DM. Screening and treatment in developmental dysplasia of the hip where do we go from here? Int Orthop 2011; 35: 1359-67. doi:10.1007/s00264011-1257-z. [ Links ]
7. Tamai J. Developmental Dysplasia of the Hip. Acedido em 19 de Julho de 2015. Disponível em: http://emedicine.medscape.com/article/1248135-overview. [ Links ]
8. Clinical Practice Guideline: Early Detection of Developmental Dysplasia of the Hip. Pediatrics 2000; 105: 896-905. [ Links ]
9. SantAnna F. Doença displásica da anca – conceitos básicos e orientações em Medicina Geral e Familiar. Rev Port Clin Geral 2009; 25: 1-5. [ Links ]
10. Omeroglu H. Use of ultrasonography in developmental dysplasia of the hip. J Child Orthop 2014; 8: 105-13. doi:10.1007/s11832-014-0561-8. [ Links ]
11. Rosenfeld SB. Developmental dysplasia of the hip: Clinical features and diagnosis. In: UpToDate, Post TW (Ed), UpToDate, Waltham, MA. (Acedido em 15 de Julho de 2015). Disponível em: http://www.uptodate.com. [ Links ]
12. Gomes S, Antunes S, Diamantino C, Pinheiro A, Nabais I, Mendes MJ et al. Displasia de desenvolvimento da anca: seis anos de rastreio ecográfico a crianças de risco. Nascer e Crescer 2012; 21: 226-9. [ Links ]
13. Protocolo de Rastreio da DDA. Sociedade Portuguesa de Ortopedia e Traumatologia. (Acedido em 19 de Julho de 2015). Disponível em: http://www.spot.pt/seccoes/ortopediainfantil.aspx. [ Links ]
14. Programa Nacional de Saúde Infantil e Juvenil. Norma da Direção Geral da Saúde 010/2013. (Acedido em 30 de Junho de 2016). Disponível em: http://www.spp.pt/UserFiles/file/EVIDENCIAS%20EM%20PEDIATRIA/DGS_010_201305.2013.pdf. [ Links ]
15. Neonatal Orthopaedics: Developmental dysplasia of the hip (DDH or CDH). In: Hutson JM, l O Brien M, Beasley SW, Teague WJ. King SK, editors. Jones Clinical Paediatric Surgery. 17th ed. Oxford, UK: John Wiley & Sons; 2015: 259-61. [ Links ]
16. Kelly DM. Congenital and Developmental Anomalies of the Hip and Pelvis. In: Canale ST, Beaty JH, editors. Campbells Operative Orthopaedics. 22th ed. Philadelphia: Elsevier Sauders; 2013: 1079-112. [ Links ]
17. Kotlarsky P, Haber R, Bialik V, Eidelman M. Developmental dysplasia of the hip: What has changed in the last 20 years? World J Orthop 2015; 6: 886-901. doi:10.5312/wjo.v6.i11.886 [ Links ]
18. Norton KI, Polin SAM. Imaging in Developmental Dysplasia of the Hip. (Acedido em 23 de Janeiro de 2016). Disponível em: http://emedicine.medscape.com/article/408225-overview. [ Links ]
19. Rosenfeld SB. Developmental dysplasia of the hip: Treatment and outcome. In: UpToDate, Post TW (Ed), UpToDate, Waltham, MA. (Acedido em 15 de Julho de 2015). Disponível em: http://www.uptodate.com. [ Links ]
20. Judd J, Clarke N. Treatment and prevention of hip dysplasia in infants and young children. Early Human Development 2014; 90: 731-4. doi: http://dx.doi.org/10.1016/j.earlhumdev.2014.08.011. [ Links ]
21. Bin K, Laville JM, Salmeron F. Developmental dysplasia of the hip in neonates: Evolution of acetabular dysplasia after hip stabilization by brief Pavlik harness treatment. Orthopaedics & Traumatology: Surgery & Research 2014; 100: 357-61. doi: http://dx.doi.org/10.1016/j.otsr.2014.03.017. [ Links ]
ENDEREÇO PARA CORRESPONDÊNCIA
Cátia Pereira
Serviço de Pediatria
Hospital Santa Maria
Centro Hospitalar Lisboa Norte
Av. Prof. Egas Moniz,
1649-035 Lisboa
Email: catiamrpereira@gmail.com
Recebido a 03.03.2016 | Aceite a 04.10.2016














