Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Nascer e Crescer
Print version ISSN 0872-0754
Nascer e Crescer vol.25 no.3 Porto Sept. 2016
CASOS CLÍNICOS / CASE REPORTS
Aspiração de corpo estranho na criança: um perigo escondido
Foreign body aspiration in children: a hidden danger
Marlene RodriguesI; Joana TeixeiraI; Patrícia NascimentoI; Susana CarvalhoI, Augusta GonçalvesI; José AlmeidaII; Cristiana RibeiroI
I S. Pediatria do Hospital de Braga. 4710-243 Braga. Portugal. rodrigues.f.marlene@mail.com; jiteixeira@hotmail.com; pdccn08@gmail.com; carvalhosusana@hotmail.com; aug.goncalves@gmail.com; cristiana.c.ribeiro@gmail.com
II S. de Pneumologia de Centro Hospitalar de Vila Nova de Nova de Gaia/Espinho. 4400-129 Vila Nova de Gaia, Portugal. jastfam@gmail.com
RESUMO
Introdução: A aspiração de corpo estranho (ACE) é uma emergência pediátrica e uma causa importante de morte acidental na criança. A maioria dos casos ocorre com objetos orgânicos e inorgânicos de pequenas dimensões, sobretudo em idade pré-escolar. A ACE cursa com amplo espectro de manifestações e o seu diagnóstico representa muitas vezes um desafio.
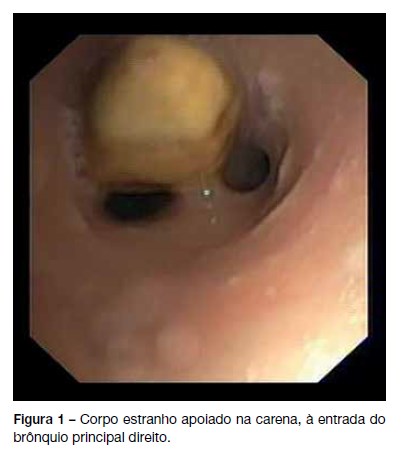
Caso clínico: Descrevemos o caso clínico de uma criança de dois anos que recorreu ao Serviço de Urgência por tosse, disfonia e disfagia. Ao exame objetivo apresentava acessos de tosse estridulosa, tiragem supra-esternal ligeira e auscultação pulmonar com sibilos inspiratórios/expiratórios e roncos dispersos bilateralmente. A telerradiografia do tórax evidenciava um reforço hilar bilateral, mais notável à direita. A avaliação por Otorrinolaringologia, incluindo a nasolaringofibroscopia, não demostrou alterações. A broncoscopia revelou a presença de corpo estranho vegetal condicionando obstrução superior a 50% do lúmen do brônquio principal direito.
Conclusão: Pretendemos com este caso salientar a necessidade de manter alto índice de suspeição perante a possibilidade de ACE, pois o atraso no seu reconhecimento condiciona o seu tratamento e o eventual aparecimento de sequelas irreversíveis.
Palavras-chave: corpo estranho; disfagia; disfonia; obstrução da via aérea
ABSTRACT
Introduction: Foreign body aspiration (FBA) is a common pediatric emergency and an important cause of accidental death in children. The majority of cases occur with small organic or inorganic objects in preschool age. FBA may be associated with a broad spectrum manifestations and its diagnosis represents a challenge.
Case report: We report a case of a two-year-old child admitted in the emergency department with cough, dysphonia and dysphagia. On physical examination she had persistent cough, mild respiratory distress and inspiratory / expiratory wheezing and bilaterally dispersed snoring in auscultation. The chest radiograph showed bilateral hilar reinforcement, most notably on the right side. Otolaryngology evaluation, including nasolaringofibroscopy, had no alterations. Bronchoscopy revealed a vegetable foreign body causing obstruction greater than 50% of right main bronchus lumen
Conclusion: The aim of this report is to emphasize the need to maintain a high index of suspicion concerning the possibility of FBA, because the late recognition can lead to irreversible consequences.
Keywords: foreign-body; dysphagia; dysphonia; airway obstruction
INTRODUÇÃO
Os acidentes representaram, em Portugal, a principal causa de mortalidade em crianças entre um e quatro anos de idade, no período 2009-2013. A taxa de mortalidade devido a acidentes (excluindo acidentes de transporte), nesta faixa etária, rondava os 3,8%. Os acidentes por presença de corpo estranho em orifício natural foram responsáveis por 4,1% dos casos, em crianças até aos quatro anos de idade, no ano de 2008.1-3
A aspiração de corpo estranho (ACE) é uma das causas de acidentes em idade pediátrica, especialmente na faixa etária entre um e quatro anos, e requer um reconhecimento imediato assim como um tratamento precoce, de modo a minimizar consequências potencialmente graves e por vezes fatais. O primeiro registo de extração de corpo estranho data de 1897. No entanto, esta entidade continua a ser uma causa importante de morte acidental na infância, geralmente em idade pré-escolar.1-3
A ACE ocorre predominantemente no sexo masculino e em crianças menores de três anos, como descrito em vários outros estudos, provavelmente pelas características de desenvolvimento desta faixa etária e da natureza mais curiosa e impulsiva das crianças. 4-11
A maior parte dos corpos estranhos correspondem a objetos de pequenas dimensões, nomeadamente peças de jogos/brinquedos, balões, tampas de esferográfica, feijões, amendoins, milho, botões, anéis, moedas e brincos. Anatomicamente, nesta faixa etária, o brônquio principal direito é mais verticalizado e tem maior diâmetro, o que favorece o alojamento do corpo estranho nesta topografia.4,7,8
Em crianças pequenas e na ausência de testemunhas, o reconhecimento de ACE nem sempre é fácil, o que implica elevado índice de suspeição para o seu diagnóstico. Deve ser considerada esta hipótese perante situações de dificuldade respiratória súbita: sibilância ou estridor, cianose, sinais de dificuldade respiratória, apneia, tosse, rouquidão ou assimetria na auscultação pulmonar.1,2,6,7
De um modo geral, os sinais e sintomas dependem da natureza, tamanho, localização e grau de obstrução do corpo estranho nas vias respiratórias e se se trata de uma situação súbita ou não. É importante ter especial atenção às situações intermitentes, em que, após um período de dificuldade respiratória, a criança pode apresentar-se assintomática e posteriormente reiniciar sintomas.1,5,8,9
O diagnóstico precoce de ACE é essencial, pois o atraso no seu reconhecimento condiciona o seu tratamento e o eventual aparecimento de sequelas irreversíveis. Muitos doentes são tratados durante meses ou semanas por infeções respiratórias recorrentes antes da suspeita de ACE.9
A telerradiografia do tórax é o primeiro exame complementar de diagnóstico a ser realizado na suspeita de ACE, apresentando uma sensibilidade considerável na deteção de corpos estranhos radiopacos. Uma história clínica detalhada e um exame objetivo minucioso são fundamentais para identificar as crianças que necessitam de investigação adicional, nomeadamente de broncoscopia.12-14
CASO CLÍNICO
Criança do sexo feminino com dois anos de idade, sem antecedentes pessoais ou familiares de relevo.
Recorreu ao Serviço de Urgência (SU) pediátrico da área de residência por tosse seca e disfonia de início súbito. Nessa altura, foi referido que a criança tinha estado a brincar com grãos de milho nas horas anteriores ao início da sintomatologia, sem no entanto ter sido presenciada ingestão ou engasgamento com milho. Ao exame objetivo apresentava taquipneia, com tiragem subcostal ligeira e auscultação pulmonar com sibilos dispersos, sem hipoxemia, interpretado inicialmente como crise de broncospasmo. A criança realizou tratamento com broncodilatadores e corticoterapia oral com melhoria clínica, pelo que teve alta com indicação de manter vigilância e esquema de aerossoloterapia no domicílio.
Cerca de 48h depois, por noção de respiração ruidosa e disfagia, recorreu novamente ao SU pediátrico da área de residência. Nessa altura, a criança apresentava acessos de tosse estridulosa, sem sinais de dificuldade respiratória. Sem febre, vómitos ou outras queixas associadas. Foi transferida para a nossa instituição hospitalar para observação por Otorrinolaringologia.
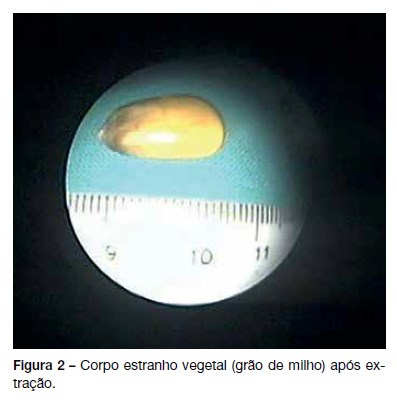
Ao exame objetivo foram presenciados acessos de tosse estridulosa, tiragem supra-esternal ligeira e auscultação pulmonar com sibilos inspiratórios/expiratórios e roncos dispersos bilateralmente. O restante exame objetivo não apresentava alterações. A telerradiografia do tórax evidenciou um reforço hilar bilateral, mais notável à direita. Na avaliação por Otorrinolaringologia: não apresentava qualquer alteração na cavidade oral. Realizou nasolaringofibroscopia, que foi normal. Foi medicada com aerossoloterapia com broncodilatadores, tendo apresentado melhoria dos acessos de tosse e respiração menos ruidosa. A criança ficou em vigilância no SU pediátrico da nossa instituição hospitalar, mantendo-se apirética e sem sinais de dificuldade respiratória. Por persistência da sintomatologia e dada a história de ter tido contato com grãos de milho, apesar de ser negada a sua ingestão ou a existência de engasgamento, foi realizada broncoscopia rígida (em D3 de doença), que evidenciou a presença de corpo estranho apoiado na carena, condicionando obstrução parcial do lúmen traqueal e superior a 50% do lúmen do brônquio principal direito (Figura 1). Procedeu-se à extração do grão de milho com cerca de 15 x 8mm, sem intercorrências (Figura 2). Verificou-se boa evolução clinica, tendo ficado assintomática após a extração do corpo estranho. Foi medicada com corticoterapia oral durante três dias e antibioterapia oral com amoxicilina + ácido clavulânico durante dez dias. Repetiu broncoscopia com lavado bronco-alveolar um mês depois para reavaliação, por presença de tecido de granulação na região adjacente à localização do corpo estranho, que não demonstrou alterações relevantes.
No seguimento em consulta externa, estabeleceu-se o diagnóstico de Pica, havendo referência a ingestão indiscriminada de várias substâncias como terra, pontas de lápis e sal. Nessa altura, assim como durante o internamento, a criança não apresentava sinais ou sintomas sugestivos de anemia e no estudo analítico realizado posteriormente não foram detetadas alterações do hemograma ou ferropenia.
DISCUSSÃO
A ACE é um evento ameaçador de vida e está associado a elevadas taxas de morbilidade, principalmente em crianças com menos de três anos.4-6
Em crianças pequenas e com ausência de testemunhas, o reconhecimento de ACE nem sempre é fácil, o que implica elevado índice de suspeição para o seu diagnóstico. No caso descrito, apesar do conhecimento do contacto com grãos de milho, a suspeita inicial não foi de ACE, dadas as alterações simétricas na auscultação pulmonar, apesar de uma clínica de início súbito. No caso que aqui descrevemos, os achados clínicos incluíram tosse estridulosa persistente, disfagia e sibilos difusos à auscultação pulmonar, mas é importante ter em atenção que 40% dos pacientes podem estar assintomáticos e sem alterações ao exame físico.5,8 Além disso, a localização do corpo estranho tem uma grande influência no modo de apresentação, e neste caso, dado que este condicionava obstrução parcial a nível traqueal e brônquico, estavam presentes sintomas de obstrução da via aérea superior e inferior.
A telerradiografia do tórax permite a visualização de corpos estranhos radiopacos, mas 75% dos copos estranhos não apresentam características visíveis neste exame, como no presente caso. Ainda assim, existem sinais indiretos que nos sugerem a possibilidade de presença de corpo estranho como atelectasia e hiperinsuflação unilateral.13-14 Nestes casos, quando possível, a realização de telerradiografia do tórax em inspiração e expiração pode auxiliar o diagnóstico, essencialmente pela observação de retenção de ar aquando da expiração. No caso descrito, a broncoscopia foi fundamental para o diagnóstico e a utilização do broncoscópio rígido permitiu uma melhor visualização, assim como maior facilidade e segurança na extração do corpo estranho. A broncoscopia deve ser realizada em todos os casos sintomáticos suspeitos, nomeadamente na presença de sintomas persistentes como tosse, dispneia e febre, alterações no exame físico ou na telerradiografia do tórax, sabendo-se, no entanto, que o corpo estranho pode não ser encontrado em 10 a 15% dos casos.7-9,13 Desta forma, uma história de início súbito de tosse estridulosa persistente, apesar da ausência de assimetria na auscultação pulmonar e da inexistência de alterações na telerradiografia de tórax, pode sugerir ACE e ser indicativa da necessidade de broncoscopia.
A aspiração de corpo estranho pode cursar com diversas complicações, de entre as quais as mais frequentes são a pneumonia, atelectasia, pneumotórax, enfisema e perfuração, por vezes com necessidade de internamento.4,6,9 Dada a gravidade com que podem cursar os casos de ACE, estas situações requerem um diagnóstico precoce e uma abordagem imediata. O atraso no diagnóstico de ACE prende-se muitas vezes com o facto de não ser presenciado engasgamento, decorrer sem sintomas ou a sintomatologia presente poder mimetizar um conjunto de outras entidades como asma, laringotraqueite ou pneumonias recorrentes, conduzindo ao tratamento com antibioterapia, aerossoloterapia e corticoterapia, que podem mascarar os sintomas e atrasar ainda mais o diagnóstico. Por esta razão, em crianças com sintomatologia pulmonar atípica ou prolongada, deve ser sempre considerada a possibilidade de ACE.9
A prevenção é um elemento chave para a diminuição da morbimortalidade associada a estes casos. É necessário reunir mais esforços para garantir uma prevenção adequada por partes dos cuidadores, o que requer programas educacionais dirigidos aos pais, tanto na prevenção de hábitos que predispõem aos acidentes nesta faixa etária, como no ensino de técnicas básicas de desobstrução de via aérea alta. Várias estratégias têm sido utilizadas para diminuir o risco de asfixia por aspiração de corpo estranho, tais como mudanças na conceção dos produtos e campanhas de educação pública. Os corpos estranhos mais perigosos são alimentos pequenos de forma esférica e brinquedos com peças pequenas, pois têm maior probabilidade de provocar obstrução traqueal e asfixia.4 Crianças pequenas, especialmente com menos de quatro anos, devem estar sob vigilância constante dos cuidadores, pois a visualização de um engasgamento é a informação mais importante para um diagnóstico precoce. Assim, deve ter-se especial atenção a alimentos como amendoins, nozes, pipocas, castanhas, grão, feijão, ervilhas, milho, frutos com caroço e sementes, que não devem ser dados até a criança ser capaz de mastiga-los adequadamente, o que acontece por volta dos 5 anos de idade, altura em que a mastigação e deglutição se tornaram mais coordenadas. Os objetos pequenos como botões, balões vazios, moedas, papel, plástico, esponja e brinquedos com peças pequenas, são de igual forma perigosos nesta idade, razão pela qual não devem estar ao alcance das crianças.4,6,7 Os brinquedos devem seguir as recomendações para cada faixa etária, de modo a serem adequados à idade e ao nível de destreza da criança. No caso de crianças com menos de três anos, os objetos e brinquedos devem ter um diâmetro superior a 32mm, e objetos esféricos deverão ter diâmetro superior a 45mm.15
Assim, apresentamos este caso para salientar que o diagnóstico de aspiração de corpo estranho nem sempre é fácil, especialmente quando não é presenciado engasgamento, cursa de forma assintomática ou com sintomatologia inespecífica. Os cuidadores devem estar sensibilizados para as consequências que podem resultar da aspiração de corpo estranho, de modo a tomarem atitudes no sentido de evitar estes acidentes. Nestes casos a prevenção é sempre melhor do que a cura.
REFERÊNCIAS BIBLIOGRÁFICAS
1. A Saúde dos Portugueses. Perspectiva 2015. Direção Geral de Saúde 2015. [ Links ]
2. Programa Nacional de Prevenção de acidentes 2010-2016. Direção Geral de Saúde 2010. [ Links ]
3. Acidentes domésticos e de lazer: Informação adequada. Relatório 2006-2008. Instituto Nacional de Saúde Doutor Ricardo Jorge 2010. [ Links ]
4. Passali D, Lauriello M, Belussi L, Passali GS, Passali FM, Gregori D. Foreign body inhalation in children: an update. Acta Otorhinolaryngologica Italica 2010; 30: 27-32. [ Links ]
5. Sehgal A, Singh V, Chandra J, et al. Foreign body aspiration. Indian Pediatrics 2002; 39:1006-10. [ Links ]
6. Panda SS, Bajpai M, Singh A, Baidya DK, Jana M. Foreign body in the bronchus in children: 22 years experience in a tertiary care paediatric centre. African Journal of Paediatric Surgery 2014; 11 (3): 252-5. [ Links ]
7. Fraga A, Reis M, Zambon M, Toro I, Ribeiro J, Baracat E. Foreign body aspiration in children: clinical aspects, radiological aspects and bronchoscopic treatment. J Bras Pneumol 2008; 34(2): 74-82. [ Links ]
8. Foltran F, Ballali S, Rodriguez H, Arjan Sebastian, Passali D, Gulati A, et al. Inhaled Foreign Bodies in Children: A Global Perspective On Their Epidemiological, Clinical, and Preventive Aspects. Pediatric Pulmonology 2013; 48: 34451. [ Links ]
9. Amith I, Naragund RS, Mudhol AS, Harugop PH, Patil PS, Hajare VV. Tracheo-Bronchial Foreign Body Aspiration in Children: A One Year Descriptive Study. Indian Journal of Otolaryngology and Head Neck Surgery 2014; 66 (1): 180-5. [ Links ]
10. Boufersaoui A, Smati L, Benhalla KN, Boukari R, Smail S, Anik K, et al. Foreign body aspiration in children: Experience from 2624 patients. International Journal of Pediatric Otorhinolaryngology 2013; 77: 1683-8. [ Links ]
11. Huankang Z, Kuanlin X, Xiaolin H, Witt D. Comparison between tracheal foreign body and bronchial foreign body: A review of 1007 cases. International Journal of Pediatric Otorhinolaryngology 2012; 1719-25. [ Links ]
12. Cohen S, Avital A, Godfrey S, Gross M, Kerem E, Springer C, et al. Suspected Foreign Body Inhalation in Children: What Are the Indications for Bronchoscopy? The Journal of Pediatrics 2009; 1-5. [ Links ]
13. Hegde SV, Hui PK, Lee EY3. Tracheobronchial foreign bodies in children: imaging assessment. Seminars in Ultrasound, CT and MR 2015; 36 (1): 8-20. [ Links ]
14. Divisi D, Di Tommaso S, Garramone M, et al. Foreign bodies aspirated in children: role of bronchoscopy. Thoracic Cardiovascular Surgery 2007; 55:249-52. [ Links ]
15. Associação para a Promoção da Segurança Infantil. Acessível em http://www.apsi.org.pt [ Links ]
ENDEREÇO PARA CORRESPONDÊNCIA
Marlene Rodrigues
Serviço de Pediatria
Hospital de Braga
Rua das Sete Fontes,
4710-423 Braga
Email: rodrigues.f.marlene@gmail.com
Recebido a 07.12.2015 | Aceite a 25.02.2016