Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Nascer e Crescer
versão impressa ISSN 0872-0754
Nascer e Crescer vol.24 no.4 Porto dez. 2015
ARTIGO ORIGINAL / ORIGINAL ARTICLE
Assistência pediátrica de uma viatura médica de emergência e reanimação no interior do país
Out Of Hospital Emergency Pediatric Assistance And Resuscitation In A Rural Area In The Interior Of The Country
Ana Lopes DiaszI,II, Jorge Abreu FerreiraI, Clara PretoI,II, Fernando PrósperoII, Eurico GasparI, Juan CalviñoI,II
I S. de Pediatria, Unidade de Vila Real, Centro Hospitalar de Trás-os-Montes e Alto Douro. 5000-508 Vila Real, Portugal. dias.anacat@gmail.com; jorgeabreuferreira@gmail.com; clarampreto@hotmail.com; fprospero@chtmad.min-saude.pt; euricojgaspar@chtmad.min-saude.pt; juancalvinno@yahoo.es
II VMER de Vila Real, Instituto Nacional de Emergência Médica. 5000-508 Vila Real, Portugal. dias.anacat@gmail.com; clarampreto@hotmail.com; fprospero@chtmad.min-saude.pt; juancalvinno@yahoo.es
ABSTRACT
Introduction and Aim: The rapid response vehicles (VMER) are intended for emergency pre-hospital medical intervention, and 5-15% of their activations are for pediatric patients. The aim of the study was to characterize the assistance of the pediatric VMER-Vila Real services, to better identify gaps and develop strategies to correct them.
Materials and Methods: Retrospective review of children reports less than 18 years of age assisted by VMER-Vila Real between January 2005 and December 2012 (eight years).
Results: During the study period, VMER-Vila Real was activated 8131, of which 463 (5.7%) were children less than 18 years with with a mean age of 8.2 years. The mean time of arrival at the site of assistance was 18 minutes. In 22.2% of situations, rendez-vous was made. The main reason for activation was acute disease (39.5%), of which 43.2% presented seizures. Trauma accounted for 36.5%. Acute disease was more prevalent in children under two years of age and trauma in adolescents (p <0.001). Advanced life support procedures were instituted in 5.2% of patients. Three hundred ninety-eight patients were transported to local hospitals (86%). There were 13 deaths (2.8%) during this period.
Discussion: The main reasons for the activation were acute illness in patients under two years of age and trauma in the adolescence. The average time of arrival at patients location, high percentage of rendez-vous and deliveries can be justified by the peculiar regional topography. The total number of activations within this age group, which presents itself with specific needs in terms of treatment, puts in evidence the need of additional investment in the training of human resources.
Keywords: VMER, pediatric pre-hospital emergency
RESUMO
Introdução: A viatura médica de emergência e reanimação (VMER) destina-se à intervenção pré-hospitalar, sendo 5-15% das ativações relativas à idade pediátrica. O objetivo do estudo foi caracterizar a assistência à população pediátrica da VMER de Vila Real, para melhor identificar lacunas e definir estratégias para as colmatar.
Material e Métodos: Análise retrospetiva dos registos da base de dados referentes aos doentes com idade inferior a 18 anos, assistidos entre Janeiro de 2005 e Dezembro de 2012 (oito anos).
Resultados: No período analisado registaram-se 8131 ativações, 463 (5,7%) para doentes com idade inferior a 18 anos, sendo a idade média de 8,2 anos. O tempo médio de chegada ao local de assistência foi de 18 minutos. Em 22,2% das situações foi efetuado rendez-vous. O principal motivo de ativação foi doença aguda (39,5%), sendo que 43,2% por convulsão. As situações de trauma corresponderam a 36,5%. Abaixo dos dois anos predominou a doença aguda e na adolescência o trauma (p <0,001). As medidas de suporte avançado de vida foram instituídas em 5,2% dos doentes. Foram transportados 398 doentes para unidades hospitalares (86%). Ocorreram 13 óbitos (2,8%).
Discussão: Os principais motivos de ativação foram a doença aguda em idade inferior a dois anos e o trauma na adolescência. O tempo médio de chegada ao local, a elevada percentagem de rendez-vous e de partos, poder ão justificar-se pela particularidade da topografia regional. O n úmero total de ativações neste grupo etário, que apresenta particularidades no tratamento, evidencia a necessidade e justifica o investimento em formação dos recursos humanos.
Palavras-chave: VMER, emergência pediátrica pré-hospitalar
INTRODUÇÃO
O atendimento pré-hospitalar às crianças, com uma rápida intervenção, estabilização correta e atempada, melhora o prognóstico das situações médicas ou traumatológicas graves.
O Instituto Nacional de Emergência Médica (INEM) é o responsável por coordenar um conjunto de ações de âmbito pré-hospitalar, hospitalar e inter-hospitalar, de modo a possibilitar uma atuação rápida, eficaz e com economia de meios em situações de emergência médica. É constituído por um conjunto de serviços e meios para acudir a situações de emergência médica, entre eles a Viatura Médica de Emergência e Reanimação (VMER). Esta tem como função a intervenção pré-hospitalar, proporcionando o prolongamento do serviço de urgência hospitalar, permitindo o transporte rápido de uma equipa constituída por médico e enfermeiro, dotados de equipamento para Suporte Avançado de Vida (SAV).2 O principal objetivo consiste na estabilização pré-hospitalar e no acompanhamento médico durante o transporte de vítimas de acidente ou doença súbita em situações de emergência. A ativação da VMER é efetuada pelo Centro de Orientação de Doentes Urgentes (CODU), após análise da informação disponibilizada.
Se a condição clínica da vítima o permitir e no sentido de diminuir o tempo de chegada ao local de assist ência diferenciada, po derá ser realizado o rendez-vous. Este consiste no transporte da v ítima, ap ós uma abordagem primária por bombeiros, técnicos de ambulância em emergência ou enfermeiros, na direção da VMER, encontrando-se em local onde seja poss ível a sua intervenção.
A VMER de Vila Real entrou em funcionamento em Dezembro de 2004 e dá resposta a 212055 habitantes (Censos 2011), dos quais 20% com idade inferior a 18 anos, abrangendo a área de influência das Unidades Vila Real e Lamego do Centro Hospitalar de Trás-os-Montes e Alto Douro numa área aproximada de 3300 Km2.3 Destaca-se nesta região a dispersão geográfica, com dificuldades de acessibilidade, caracterizada pela sinuosidade dos acessos e pelos diversos acidentes geográficos (Serra do Marão, Serra do Alvão, linha hidrográfica do Douro).
As emergências pediátricas pré-hospitalares (<18 anos de idade) representam 5-15-% do total de ativações dos serviços de emergência pré-hospitalar. Em Portugal constituem 5,1% das ativações de uma VMER do litoral do país.4,5 A equipa da VMER é responsável pela atuação em todas as situações para as quais é solicitada adquirindo competências em formação ministrada pelo INEM. O presente trabalho teve como objetivo caracterizar a assistência à população pediátrica da VMER de Vila Real, para melhor identificar lacunas e definir estratégias para as colmatar.
MATERIAL E MÉTODOS
Procedeu-se à análise retrospetiva dos registos da base de dados da VMER de Vila Real, no período de tempo compreendido entre janeiro de 2005 e dezembro de 2012 (8 anos), sendo incluídas todas as vítimas assistidas com idade inferior a 18 anos. A análise e tratamento estatístico dos dados foi efetuada com recurso ao programa informático Statistical Package for Social Sciences – SPSS Versão 19.0. Utilizaram-se técnicas de estatística descritiva para as variáveis: idade, sexo, distribuição anual, período do dia, motivo de ativação, intervenção efetuada no local, transporte e evolução. Foi efetuada a comparação entre grupos, assumindo um nível de significância de p <0,05.
RESULTADOS
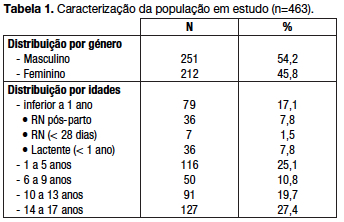
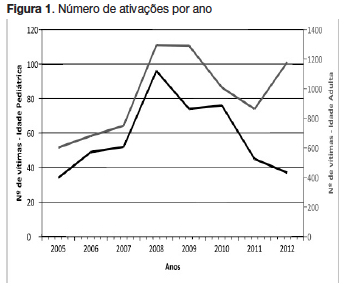
No período de oito anos considerado, registou-se um total de 8131 ativações, das quais 463 (5,7%) para doentes com idade inferior a 18 anos. A caracterização da população encontra-se descrita na tabela 1. A média de idade foi de 8,2 anos (mediana oito anos), mínimo de zero dias e máximo de 17 anos. Quase metade dos doentes (47,1%) tinham idade superior a 10 anos e 42,2% apresentavam idade igual ou inferior a cinco anos. O número de ativações variou ao longo dos anos, com o mínimo em 2005 e o máximo em 2008, observando-se uma diminuição do número de ativações nos últimos anos (Fig. 1), não sendo esta diferença estatisticamente significativa.
O período da tarde, das 14 às 20h, registou um maior número de ativações (41,5%), seguindo-se a noite (32,2%), das 20 às oito horas, e a manhã (26,3%), das oito às 14h.
O tempo médio de chegada ao local de ocorrência foi de 18 minutos (mediana 15, P25 9 min, P75 23 min), com o mínimo de um e o máximo de 67 minutos. Efetuou-se rendez-vous com outros serviços de transporte, nomeadamente ambulância de bombeiros de SBV ou SIV, em 22,2% das ativações.
Os motivos de ativa ção encontram-se descritos na tabela 2. O principal motivo de ativa ção foi a doen ça aguda (39,5%), mais frequentemente por convulsão. A altera ção do estado geral incluiu febre, v ómito, hipoglicemia e crise de ansiedade. A patologia respiratória aguda englobou a crise de asma, bronquiolite, pneumonia e obstrução da via aérea.
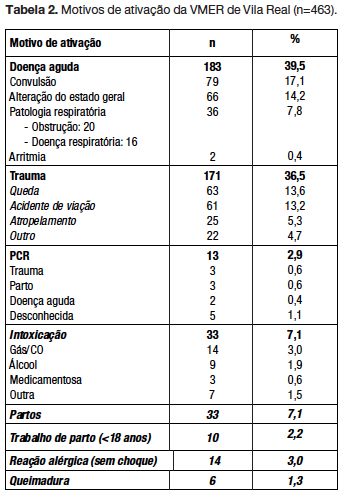
Nenhum caso de obstrução da via aérea necessitou de intervenção da equipa da VMER, encontrando-se resolvida chegada ao local. Em 55% dos casos tratou-se de pequenos lactentes (com menos de três meses de idade) com episódio de engasgamento/regurgitação. O segundo motivo mais frequente foram as situações de trauma (36,5%), destacando-se a queda. Destas 171 situações resultaram 52 traumatismos cranioencefálicos, 49 politraumatizados, 24 traumatismos de membros, quatro traumatismos vertebro-medulares e 42 outros tipos de trauma (torácico, abdominal, pélvico e feridas/escoriações). Em 10 situações realizou-se entubação endotraqueal por Escala de Coma de Glasgow igual ou inferior a oito. Em idades inferiores a dois anos predominou a doença aguda em relação ao traumatismo (49,5% vs 11,9%). Acima dos 10 anos predominou o traumatismo (48,2% vs 27,1%) (p <0,001, Teste do Qui-Quadrado).
Outros motivos menos frequentes foram as intoxicações que corresponderam a 7,1 %, predominando a intoxicação por gás/monóxido de carbono (CO). De referir que todas as intoxicações por gás/monóxido de carbono aconteceram entre os meses de outubro e fevereiro. Observaram-se 7,1 % ativações para partos, sem necessidade de reanimação neonatal, sendo o tempo médio de chegada ao local de assistência de 27,5 minutos (mediana 26).
A paragem cardiorrespiratória (PCR) foi o motivo de ativação em 13 casos (2,8%): tr ês por trauma (dois politraumatizados e um traumatismo tor ácico), três RN pós-parto (prematuros, sem assistência médica ao nascimento, iniciado SAV em dois, sem sucesso) e cinco por motivo desconhecido. O ritmo card íaco encontrado à chegada foi, em todos, assistolia. Em dois casos de PCR, um por causa desconhecida e um politraumatizado, houve retorno da circula ção espontânea após SAV. Nestes, o tempo de chegada ao local foi de quatro e cinco minutos respetivamente. De referir que ambos vieram a falecer em ambiente hospitalar. Em dois casos de ativa ção por PCR foi decidido n ão iniciar SAV, um RN e um politraumatizado, em que o tempo de chegada ao local foi superior a 30 minutos e cuja informa ção e avaliação não eram compatíveis com possibilidade de recuperação.
As medidas de suporte avançado de vida foram aplicadas em 5,4% das ativações (24/463): 11 por trauma (oito traumatismos cranioencefálicos, um politraumatizado, um traumatismo torácico e um traumatismo de membro), 11 por paragem cardiorrespiratória e dois por doença aguda (convulsão e pneumonia com falência respiratória).
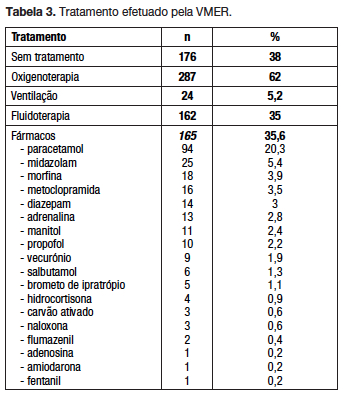
Houve necessidade de tratamento em 62,0% (tabela 3). Relativamente à atuação no local de assistência, realizou-se monitorização em 88,8% das situações.
No período de tempo analisado, ocorreram 13 óbitos (2,9 %), tendo como motivo de ativação em 11 casos PCR, um traumatismo torácico (ferida perfurante com hemotórax maciço) e um em contexto de doença respiratória aguda (criança com paralisia cerebral, com pneumonia grave e insuficiência respiratória). O tempo médio de chegada ao local foi de 19 minutos (mediana 15 minutos).
O transporte para unidades hospitalares ocorreu em 86,0% das ativa ções. Em duas situações houve necessidade de helitransporte diretamente para um hospital de n ível três. Consistiram em crianças com traumatismo abdominal, necessitando de intervenção cirúrgica e internamento em Unidade de Cuidados Intensivos Pedi átricos. Em 0,9% das situações houve recusa de transporte para a unidade hospitalar, 1,3% foram transportados por meios próprios e 8,9% não apresentavam motivo de transporte.
DISCUSSÃO
A percentagem encontrada para a assistência pré-hospitalar (5,7%) referente a emergências para doentes com idade inferior a 18 anos é concordante com os dados referidos na literatura e que referenciam cinco a 15% das ocorrências.4 Observou-se um decréscimo do número de ativações durante os últimos anos, o que pode ser justificado não só pelo decréscimo do número de nados vivos por ano e da população residente, assim como pelo reforço progressivo dos meios de emergência médica do INEM (Ambulâncias de Suporte Básico de Vida – SBV e de Suporte Imediato de Vida - SIV), não sendo esta diferença estatisticamente significativa.2,3
O período do dia em que registaram um maior número de ativações foi o período da tarde, compreendido entre as 14h e 20h, quando as crianças não se encontram na escola, ficando mais suscetíveis a trauma ou acidentes. Seguiu-se o período da noite, que reflete a impossibilidade de recorrer aos cuidados de saúde primários.6
O tempo médio de chegada ao local é substancial, o que poderá ser justificado pela particularidade da geografia regional. O início precoce de atitudes terapêuticas em situações médicas emergentes está assim condicionado, com as consequentes implicações na evolução e prognóstico. No sentido de diminuir o tempo de assistência, observa-se uma percentagem relativamente superior de rendez-vous (22,2%), quando comparado com a experiência no litoral do país (15%).5 A percentagem de rendez-vous poderá aumentar, na tentativa de diminuir o tempo de chegada ao local de assistência.
O sexo masculino predomina nas várias séries.5-7 Em relação à idade está descrita uma distribuição bimodal (inferior a cinco anos e superior a 10).6,7 A maioria dos estudos mostram que cerca de 50% das intervenções pré-hospitalares são para episódios traumáticos, sendo que nesta série os resultados revelaram uma percentagem inferior (36,5%).5-7 A doença aguda é o segundo motivo mais frequente, sendo em maior percentagem devida a convulsão.5,6 Relativamente aos motivos de ativação tendo em conta a idade, as condições médicas predominam nas idades inferiores a dois anos e o trauma na adolescência, como se observou nesta série.5-7
Observou-se uma maior percentagem de ativações por intoxicação, particularmente por gás/monóxido de carbono, quando comparado com os resultados obtidos numa VMER do litoral do país (0,8%).5 O maior uso de dispositivos de aquecimento e a menor ventilação das casas entre outubro e fevereiro propicia a ocorrência desta intoxicação. Segundo Sá et al., há uma maior incidência de casos entre novembro e março e, relativamente à idade pediátrica, um pico de incidência nesta faixa etária a nível nacional.8
O número de partos no domicílio ou em ambulância (36), poderá justificar-se não só pela particularidade geográfica regional, falta de transporte em meio rural e os baixos recursos econ ómicos, como também pelo encerramento progressivo das unidades hospitalares com urgência de obstetrícia.9 Nestas circunstâncias a preparação da grávida para a identifica ção dos sinais de parto representa uma atitude médica de grande relevância que deve ser reforçada.
Foi prestada assistência a 43 RN, 36 imediatamente após o parto, três dos quais em PCR. Este aspeto demonstra a importância que este escalão etário representa, assim como a sensibilização dos profissionais para a correta atuação nestes doentes, de necessidades tão particulares e específicas.10
Em 38% não foi efetuada nenhuma atitude terapêutica na sequência da avaliação médica no local e 8,9% não apresentaram critérios para transporte para o hospital. Estes valores deverão servir para reflexão sobre os critérios de ativação e escolha de meios especializados em emergência a enviar para o local.
A sobrevida das crianças em PCR em ambiente pré-hospitalar é referida em cerca de 4% e destes, entre 50 a 75% apresentam sequelas neurológicas moderadas a graves.11 Em grande parte a causa da PCR é desconhecida, seguindo-se o trauma. Nesta série, o desfecho fatal a nível hospitalar confirma o mau prognóstico destas situações.
Tratando-se de um estudo retrospetivo, a observação a longo prazo poderá refletir formas de atuação diferente, tendo em conta não só a formação fornecida inicialmente aos intervenientes da VMER assim como a própria experiência adquirida pela equipa durante as diversas situações clínicas com que se deparou. No nosso estudo não foi analisada a evolução ao longo do período em estudo mas a atuação global. Por outro lado, a informação recuperada de registos clínicos poderá não estar completa e nem sempre conseguem refletir da melhor forma a situação clínica. Sendo a atuação da VMER a nível pré-hospitalar, não existem registos clínicos que nos permitam realizar o seguimento do doente, de forma a podermos relacionar o prognóstico com atitudes pré-hospitalares de forma clara e poder assim melhorar a nossa atuação.
Seria interessante a comparação das ativações pré-hospitalares pediátricas com outras VMER do país, aumentando assim o número global de casos, na tentativa de inquirir sobre a uniformidade de critérios de atuação e também sobre possíveis aspetos a melhorar. Se possível a comparação deveria ser realizada em períodos de tempo semelhantes e mais curtos, para evitar o viés de diferentes formas de atuação devido a estados da arte em diferentes momentos. Mais ainda, a escassez de estudos nesta área, não nos permite comparação dos nossos dados e poder assim tirar conclusões.
No nosso estudo não foi avaliada a situação socioeconómica e cultural ou outros fatores que diferenciem a nossa população alvo das restantes e que possam influenciar a nossa atuação, o que também dificulta a comparação com outras regiões do país.
A assistência emergente é uma mais-valia na prestação de cuidados médicos condicionando o prognóstico na precocidade de atuação. A relevância é maior nos locais geograficamente distantes dos centros de saúde e hospitais e com menor densidade populacional. A organização e estrutura da rede de prestação de cuidados emergentes pré-hospitalares devem ter características adaptadas à região em que se insere. Na região de Vila Real, a complementaridade dos diversos intervenientes (CODU, SBV, SIV, Bombeiros, VMER), com formação adequada e conhecimento da realidade local, é fundamental para a melhoria do prognóstico destes doentes, muito condicionada pelo tempo de chegada ao local e consequente incapacidade na construção de uma sólida cadeia de sobrevivência.
O conhecimento da realidade, a formação dos intervenientes e o treino frequente são fundamentais para melhorar a prestação de cuidados de saúde e melhor desempenho em 5,7% do total de ativações da VMER.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Madeira S, Porto J, Henriques A, Nieves F, Pinto N, Henriques G. Manual de Suporte Avançado de Vida. 2ª ed. Instituto Nacional de Emergência Médica; 2011. [ Links ]
2. Instituto Nacional de Emergência Médica de Portugal. 2009. Disponível em http://www.inem.pt/. Acedido a 13 de Dezembro; 2013. [ Links ]
3. Características da População Residente em Portugal no Período de 1991 a 2012 – Dados do INE – Censos 2011. 2013. Disponível em http://www.spp.pt/. Acedido a 28 de Dezembro; 2013. [ Links ]
4. Fleisher GR, Ludwig S. Textbook of Pediatric Emergency Medicine. 6th ed. Philadelphia. Lippincott Williams & Wilkins; 2010. [ Links ]
5. Neto P, Pedro N, Cerqueira A, Neto P, Félix L, Bicho A, et al. Emergência pediátrica pré-hospitalar: experiência de uma Viatura Médica de Emergência e Reanimação. Acta Pediatr Port 2011;42:215-9 [ Links ]
6. Seidel J, Henderson D, Ward P, Wayland B, Ness B. Pediatric prehospital care in urban and rural areas. Pediatrics 1991;88:681-90 [ Links ]
7. Svenson J, Nypaver M, Calhoun R. Pediatric prehospital care: epidemiology of use in a predominantly rural state. Pediatr Emerg Care 1996;12:173-9 [ Links ]
8. Sá MC, Rodrigues R, Moura D. Internamentos por intoxicação com monóxido de carbono em Portugal. Acta Med Port 2011; 24: 727-34 [ Links ]
9. Declercq ER, Stotland N. Home birth. In: UpToDate. 2014. [ Links ]
10. Kattwinkel J, Perlman JM, Aziz K, Colby C, Fairchild K, Gallagher J, et al. Neonatal resuscitation: 2010 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Pediatrics 2010;126:1400-13 [ Links ]
11. Writer H. Cardiorespiratory arrest in children (out of hospital). Clin Evid (Online) 2010; 2010: 0307 [ Links ]
Endereço para correspondência
Ana Lopes Dias:
Centro Hospitalar de Trás-os-Montes e Alto Douro, Serviço de Pediatria
Avenida da Noruega
5000-508 Lordelo, Vila Real
E-mail: dias.anacat@gmail.com
Recebido a 16.01.2015 | Aceite a 22.09.2015














