Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Nascer e Crescer
versão impressa ISSN 0872-0754
Nascer e Crescer vol.22 no.4 Porto dez. 2013
CASO CLÍNICO / CASE REPORT
Encefalomielite aguda disseminada – pós-infeção por Herpes Vírus 6
Acute disseminated encephalomyelitis – herpes virus 6 post-infection
Joana AmorimI; Isabel Couto GuerraI; Rosa LimaI; José CunhaI; Inês CarrilhoII; Ana RamosI
IS. Pediatria, CH Porto, 4099-001 Porto, Portugal. joanamsamorim@gmail.com; isabelcoutoguerra@sapo.pt; rosa.silva.lima@gmail.com; zesizenando@gmail.com; anaramos.hmp@gmail.com
IIS. Neuropediatria, CH Porto, 4099-001 Porto, Portugal. icccarrilho@gmail.com
RESUMO
Introdução: A encefalomielite aguda disseminada (ADEM) é uma doença desmielinizante monofásica do sistema nervoso central (SNC) imunomediada. O quadro clínico inicial pode ser inespecífico, mas traduz geralmente envolvimento da substância branca em várias localizações do SNC, sendo a ressonância magnética (RM) do neuroeixo o exame complementar de diagnóstico de eleição.
Caso clínico: Criança com 16 meses, internada por perda da capacidade de marcha de instalação aguda, recusa alimentar e irritabilidade. No exame neurológico salientava-se: períodos de irritabilidade alternando com sonolência, paraparésia flácida arrefléxica, ataxia axial e retenção urinária.
O estudo do líquido cefalorraquidinano revelou pleocitose linfocitária e foi isolado o HHV-6 por técnica de Polymerase Chain Reaction. A RM revelou hipersinal medular na ponderação T2, em D2-D3 e desde D6 até ao cone medular.
Iniciou terapêutica com corticoterapia e imunoglobulina humana com melhoria progressiva.
Discussão: Trata-se de um caso clínico de ADEM com atingimento predominantemente medular, obrigando ao diagnóstico diferencial com outros quadros de paraparésia flácida de instalação aguda ou subaguada. Pretende-se alertar para a possibilidade de ocorrência deste tipo de manifestações neurológicas após infeção por herpes vírus 6.
Palavras-chave: Encefalomielite aguda disseminada, herpes Vírus 6, paraparésia flácida arrefléxica.
ABSTRACT
Background: Acute disseminated encephalomyelitis (ADEM) is a monophasic immune-mediated demyelinating disease of the central nervous system. The initial clinical presentation may be nonspecific, but is the result of involvement of different areas in white matter tracts of CNS and brain and spinal magnetic resonance imaging (MRI) is the gold standard complementary investigation for the diagnosis.
Case report: A 16 month-old child, hospitalized for loss of walking ability of acute onset, irritability and refusal to eat. The neurological examination revealed: irritability alternating with periods of drowsiness, arreflexic flaccid paraplegia and trunkal ataxia, and urinary retention. Examination of cerebrospinal fluid showed lymphocytic pleocytosis, and herpes virus 6 were isolated by Polymerase Chain Reaction technic. The MRI revealed T2-weight hyperintense diffuse signal in D2-D3 and from D6 to the medullary connus also. She started therapy with steroids and human immunoglobulin with progressive improvement.
Discussion: This is a case of ADEM of predominant spinal cord forcing the differential diagnosis with pictures of acute onset flaccid paraplegia. We highlight that herpes virus 6 may be the agent of such a clinical picture.
Key-words: Acute disseminated encephalomyelitis, arreflexic flaccid paraplegia, herpesvirus 6.
INTRODUÇÃO
A encefalomielite aguda disseminada (ADEM) é uma doença desmielinizante do sistema nervoso central (SNC), monofásica, relativamente rara, com uma prevalência de 0.8: 100 000 indivíduos. Trata-se de uma doença imunomediada que geralmente surge após infeções (víricas ou bacterianas) ou certos tipos de vacinação(1-3).
As manifestações clínicas iniciais são inespecíficas, tais como, febre, cefaleias, vómitos e anorexia, a que se seguem manifestações neurológicas, que incluem alteração do estado de consciência, crises epiléticas e défices focais(1).
Do ponto de vista laboratorial não existem alterações patognomónicas, podendo o exame citoquímico do líquido cefalorraquidiano (LCR) revelar pleocitose linfocitária ligeira e proteinorraquia. Imagiologicamente a ressonância magnética (RM) é o exame complementar de diagnóstico de eleição, revelando lesões multifocais compatíveis com edema, inflamação e desmielinização(1,2).
De entre as opções terapêuticas disponíveis salienta-se a corticoterapia em altas doses e a imunoglobulina humana endovenosa(1,3-5).
O prognóstico é habitualmente favorável, havendo recuperação completa após seis meses em cerca de 60-70% das crianças. No entanto, a taxa de mortalidade é de 5%(1). O vírus herpes humano do tipo 6 (HHV-6) pertence à família herpesviridae. O HHV-6 apresenta tropismo pelos linfócitos T CD4+, podendo também infetar e destruir as células produtoras de mielina(3).
A infeção pelo HHV-6 é geralmente benigna e autolimitada, sendo muito comum em crianças até aos dois ou três anos de idade (cerca de 90%). Nesta faixa etária manifesta-se habitualmente sob a forma de exantema súbito. Contudo, devido ao potencial neuroinvasivo deste vírus, este pode ser o agente responsável por convulsões febris, meningites, encefalites e outras infeções do SNC(3,5,6).
CASO CLÍNICO
Criança de 16 meses, sexo feminino, caucasiana, internada por perda da capacidade de marcha de instalação em 24-48 h.
Filha de pais saudáveis, não consanguíneos; sem história de doenças heredo-familiares. Gravidez, parto e período neonatal sem intercorrências. Plano Nacional de Vacinação atualizado, com três doses de vacina conjugada antipneumocócica heptavalente. Desenvolvimento estaturo-ponderal e psicomotor adequados, salientando-se marcha autónoma desde os 12 meses de idade. Sem antecedentes patológicos de relevo.
Duas semanas antes do internamento tinha-se registado episodio febril autolimitado (quatro dias) associado a quadro de coriza.
No dia anterior ao internamento recorreu ao serviço de urgência de hospital terciário (SUHT) por recusa em andar, claudicação e desequilíbrio na marcha com quedas frequentes; sem história de traumatismo. Observada por Pediatria e Ortopedia, verificando-se ao exame físico claudicação, sem aparente dor à mobilização das articulações coxo-femurais ou outros sinais inflamatórios articulares. Realizou telerradiografia da bacia e ecografia das ancas que foram normais, tendo tido alta com o diagnóstico provável de sinovite transitória da anca bilateral, com indicação de vigilância e medicada com anti-inflamatório durante três dias.
No dia seguinte recorre novamente ao SUHT por perda total da marcha e incapacidade de se sentar. Sem febre ou outros sintomas.
Apresentava-se apirética, com restantes sinais vitais normais para a idade, com exame articular dos membros inferiores sem alterações e sem dor aparente a palpação das massas musculares. No exame neurológico apresentava períodos de irritabilidade alternados com sonolência, paraparésia flácida arrefléxica, reflexo cutâneo-plantar em extensão bilateralmente, reflexos cutâneo-abdominais ausente bilateralmente e ataxia do tronco. De salientar ainda globo vesical palpável. O restante exame era irrelevante, nomeadamente com ausência de atingimento dos membros superiores ou envolvimento dos pares cranianos.
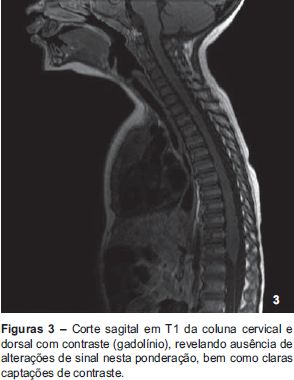
Nos exames complementares de diagnóstico efetuados apresentava hemograma, proteína C reativa e bioquímica (ureia, creatinina, transaminases, creatininoquinase, desidrogenase láctica, ácido úrico e ionograma com fósforo, cálcio e magnésio) sem alterações. Foi realizada punção lombar, que evidenciou pleocitose (170 polimorfonucleares/μL) com glicorraquia e proteinorraquia normais. Efetuou RM encefálica e medular (Figuras 1 e 2) que revelou, na ponderação T2, hipersinal medular que se estendia desde D6 ao cone medular, sem tradução na ponderação T1 ou realce após administração de gadolínio (Figura 3); em D2-D3 apresentava uma segunda lesão medular, de idênticas características de sinal e sem significativa expansão medular; o estudo encefálico foi considerado normal para a idade, com presença de áreas de hipersinal nas sequências de TR longo, bilaterais, e relativamente simétricas, compatíveis com áreas ainda não mielinizadas.
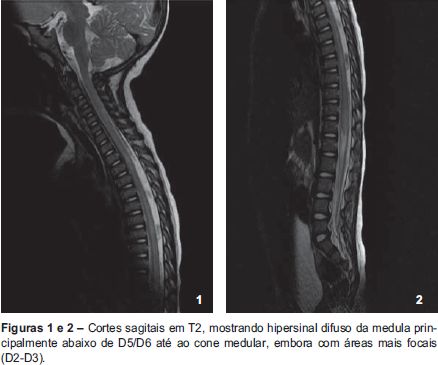
Perante o quadro clínico, o estudo analítico e imagiológico a criança foi internada com o diagnóstico de mielite transversa no contexto de encefalomielite aguda disseminada (ADEM). Iniciou terapêutica anti-inflamatória (com metilprednisolona endovenosa, na dose de 23 mg/Kg/dia durante cinco dias, seguida de prednisolona oral na dose de 2 mg/Kg/dia) e imunossupressora (Imunoglobulina G Humana endovenosa, na dose de 1 g/Kg/dia, duas tomas). Foram ainda instituídas medidas gerais de suporte (monitorização cardio-respiratória contínua, cateterismo vesical, profilaxia de infeção urinária com cotrimoxazol oral e ranitidina oral).
No estudo microbiológico realizado, foi isolado o HHV-6 por técnica de PCR (Polymerase Chain Reaction) no LCR, tendo o exame bacteriológico de LCR e a hemocultura sido estéreis.
Durante o internamento a evolução clínica foi favorável, tendo readquirido capacidade para sentar sem apoio, micções espontâneas e movimentos espontâneos dos membros inferiores ao quinto dia de internamento. Teve alta ao décimo dia de internamento encontrando-se vigil, com bom estado geral, bem disposta, com movimentos espontâneos dos membros inferiores e melhoria da hipotonia, mas ainda sem capacidade em manter ortostatismo, com reflexos rotulianos presentes e aquilianos ausentes. Manteve prednisolona oral em esquema de redução gradual e cotrimoxazol profilático, tendo iniciado programa de reabilitação física diário.
Em ambulatório manteve reavaliação multidisciplinar (Pediatria, Neuropediatria, Urologia e Medicina Física e de Reabilitação), tendo-se constatado recuperação completa do quadro clínico e normalização imagiológica (RM encefálica e medular) ao terceiro mês de seguimento.
DISCUSSÃO
A criança descrita apresentava um quadro de paraparésia flácida arrefléxica de instalação subaguda com envolvimento esfincteriano. Face a este quadro clínico os principais diagnósticos diferenciais a colocar são: mielopatia aguda pós-infeciosa (ADEM e mielite transversa), mielite infeciosa, mielopatia aguda por lesão compressiva (tumoral, traumática) e polirradiculoneuropatia periférica (Síndrome de Guillain-Barré) (1).
O principal exame de diagnóstico para auxiliar no diagnóstico diferencial é a RMN cerebral e medular, que evidencia lesão medular em todas as situações atrás descritas exceto no Síndrome de Guillain-Barré.
No caso clínico descrito a sonolência e irritabilidade são sugestivas de envolvimento encefálico, que atualmente é considerado obrigatório para o diagnóstico de ADEM(7). O diagnóstico de encefalopatia poderá ser questionado, dado que numa criança de 16 meses múltiplos fatores poderiam justificar estas alterações comportamentais e flutuações da vigília (stress do internamento, dor, desregulação do sono...). Contudo, o facto de melhorar com o tratamento ainda em ambiente hospitalar apoia o diagnóstico. Questiona-se se a ausência de lesões na RM cerebral permite excluir ADEM, dado que há casos de ADEM descritos em crianças com lesões confinadas ao tronco cerebral(8,9) e casos em que as lesões na RM surgem meses após o início dos sintomas(10).
Se neste caso clínico considerássemos que não havia encefalopatia, o caso seria rotulado de síndrome clínico solado(7). Esta separação não tem grandes implicações no tratamento inicial, mas e fundamental para o seguimento da criança. Assim, perante um novo episodio desmielinizante poderá classificar-se como ADEM recorrente ou esclerose múltipla, com diferentes implicações terapêuticas.
No caso apresentado, face à gravidade e rápida progressão da sintomatologia, foi instituída terapêutica com corticoterapia em altas doses associada a imunoglobulina endovenosa. Esta última não tem eficácia clínica totalmente comprovada nesta patologia, embora alguns estudos documentem benefícios quando associada à corticoterapia(1,3,4).
Nesta criança, quer a idade precoce de aparecimento, quer a extensão da lesão medular poderiam fazer prever um prognóstico mais reservado. Em vários estudos, foi documentada resolução total do quadro entre um a seis meses após o diagnóstico, embora também estejam descritos casos com recuperação mais tardia(1). Neste caso, verificou-se resolução clínica e imagiológica completa ao terceiro mês de follow-up.
O neurotropismo do HHV-6 está bem documentado, nomeadamente como agente etiológico de encefalites em adultos, sobretudo em doentes imunocomprometidos(3,5,6). A associação de ADEM com a infeção por HHV-6 está descrita em muito poucos casos(6). Na doente apresentada, a deteção do material genético do HHV-6 no LCR por técnica PCR, associada à ausência de isolamento de outros vírus ou bactérias, permite colocar este vírus como agente etiológico da mielite. Contudo, esta relação causal deve ser interpretada cautelosamente, não só porque não se verificou a apresentação clínica mais típica do HHV-6, mas também porque este pode permanecer em estado latente no SNC após a infeção primária, sobretudo durante a infância(7).
Tendo em conta os diferentes aspetos discutidos e com base na bibliografia mais recente, pode-se concluir que este caso pode ser classificado como mielite transversa associada a ADEM pós-infeção pelo HHV6(11).
REFERÊNCIAS BIBLIOGRÁFICAS
1. Menge T, Hemmer B, Nessler S, Wiendl H, Neuháus O, Hártung H-P, et al. Acute disseminated encephalomyelitis: An Update. Arch Neurol 2005; 62:1673-80. [ Links ]
2. Lotze TE; Chádwick JD. Acute disseminated encephalomyelitis in children: Pathogenesis, clinical features, and diagnosis. (UpToDate web site). October, 2012. Disponível em: http://www.uptodate.com. [ Links ]
3. Soto-Hernandez JL, Human herpesvírus 6 encephalomyelitis. Emerg Infect Dis 2004; 10:1700-1. [ Links ]
4. Timothy TE, Chádwick JD. Acute disseminated encephalomyelitis in children: Prognosis and treatment. (UpToDate web site). October, 2012. Disponível em: http://www.uptodate.com. [ Links ]
5. Denes E, Magy L, Pradeau K, Alain S, Weinbreck P, Ranger-Roguez S. Successful treatment of human herpesvirus 6 encephalomyelitis in an immunocompetent patient. Emerg Infect Dis 2004; 10:729-1. [ Links ]
6. Kamei A, Ichinohe S, Onuma R, Hiraga S, Fujiwara T. Acute disseminated demyelination due to primary human herpesvirus infection. Eur J Pediatr 1997; 156:709-12. [ Links ]
7. Krupp LB, Banwell B, Tenembaum S, International Pediatric MS Study Group. Consensus definitions proposed for pediatric multiple sclerosis and related disorders. Neurology. 2007; 68:S7-S12. [ Links ]
8. Alper G, Sreedher G, Zuccoli G. Isolated brainstem lesion in children: Is it acute disseminated encephalomyelitis or not? Am J Neuroradiol 2013; 34:217-20. [ Links ]
9. Firat AK, Karaka HM, Yakinci C, Altinok T, Alkan A, Bicak U. An unusual case of acute disseminated encephalomyelitis confined to brainstem. Magn Reson Imaging 2004; 22:1329-32. [ Links ]
10. Honkaniemi J, Dastidar P, Kahara V, Haapasalo H. Delayed MR Imaging Chánges in Acute Disseminated Encephalomyelitis. Am J Neuroradiol 2001; 22:1117-24. [ Links ]
11. Wolf VL, Lupo PJ, Lotze TE. Pediatric Acute Transverse Myelitis Overview and Differential Diagnosis. J Child Neurol 2012; 27:1426-36. [ Links ]
Joana Amorim
Centro Hospitalar do Porto
Serviço de Pediatria
Largo do Professor Abel Salazar
4099-001 Porto, Portugal
e-mail: joanamsamorim@gmail.com
Recebido a 18.01.2013 | Aceite a 19.07.2013














