Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Nascer e Crescer
versão impressa ISSN 0872-0754
Nascer e Crescer vol.21 no.4 Porto dez. 2012
Adenopatia Supraclavicular no lactente: um desafio diagnóstico
Helena M. Silva1, Telma Barbosa1, Emília Costa1, Lurdes Morais1, Ana Ramos1
1 S. Pediatria, Dep. Criança e Adolescente, CH Porto
RESUMO
Introdução: As adenopatias na criança são um motivo frequente de consulta e representam um desafio diagnóstico. O diagnóstico diferencial inclui principalmente a patologia infecciosa, a congénita e a neoplásica.
Caso Clínico: Descrevemos o caso de um lactente de sete meses de idade com uma adenopatia supraclavicular unilateral, indolor, com três meses de evolução. O estudo analítico não demonstrou alterações e na radiografia pulmonar observou-se um infiltrado hilar bilateral. A prova tuberculínica foi positiva com uma induração de 20mm. O exame anatomo-patológico evidenciou alterações compatíveis com linfadenite tuberculosa.
Conclusão: Salientamos que a tuberculose deverá ser incluída no diagnóstico diferencial de uma adenopatia supra-clavicular, especialmente nos países de alta prevalência.
Palavras-chave: Linfadenite tuberculosa, linfadenopatia, tuberculose extrapulmonar.
Supraclavicular adenopathy in an infant: a diagnostic challenge
ABSTRACT
Introduction: Lymph nodes enlargement is a common clinical concern in children and a diagnostic challenge. The differential diagnosis includes infections, congenital pathology, and neoplasms.
Case report: We report a case of seven months-old male with unilateral painless left supraclavicular swelling noticed for three months. Laboratory tests were normal and the chest radiograph revealed a bilateral hilar infiltrate. He had a positive Mantoux test with 20mm of induration. The histological sections were compatible with tuberculosis lymphadenitis.
Conclusion: With this case we highlight the importance of tuberculosis being included in the differential diagnosis of a supraclavicular adenopathy, especially in countries with high prevalence.
Keywords: Extrapulmonary tuberculosis, lymphadenopathy, tuberculosis lymphadenitis.
INTRODUÇÃO
As adenopatias na criança representam um desafio diagnóstico. As principais causas são infecciosas, não se podendo esquecer as causas neoplásicas que, embora raras, são um importante diagnóstico diferencial. A história clínica e o exame físico pormenorizado são fundamentais em todos os casos e, na maioria das vezes, nenhum exame adicional é necessário. A localização nas várias cadeias ganglionares, o tempo de evolução, as dimensões e a consistência constituem aspetos importantes a ter em conta. Devem ser valorizadas as adenopatias de consistência aumentada, aderentes, duras, indolores, persistentes e/ou com aumento progressivo de diâmetro, sem sinais inflamatórios e especialmente de localização não habitual como as regiões cervical posterior ou a região supraclavicular.
No caso das adenopatias de evolução prolongada e/ou de localização supraclavicular, deve-se iniciar a investigação no sentido de excluir a causa neoplásica. A ecografia é um exame de baixo custo e não invasivo que permite caracterizar a adenopatia de uma forma mais precisa. A histologia é o método diagnóstico definitivo(1).
Descrevemos o caso de um lactente de sete meses de idade com uma adenopatia supraclavicular com três meses de evolução cujo exame anatomopatológico evidenciou alterações compatíveis com linfadenite tuberculosa. Salientamos que a tuberculose deve ser incluída no diagnóstico diferencial de uma adenopatia supraclavicular, especialmente nos países de alta prevalência.
CASO CLÍNICO
Lactente do sexo masculino fruto de uma segunda gravidez, vigiada, com ecografias pré-natais normais e com as seguintes serologias maternas (3º trimestre): AgHBs negativo, anti-VHC negativo, anti-VIH negativo, VDRL não reactivo, toxoplasmose imune, rubéola imune, CMV IgG positivo e IgM negativo. O período neonatal decorreu sem intercorrências. Portador de uma variante de hemoglobina – HbC, associada a microcitose e hipocromia, sem anemia. O Programa Nacional de Vacinação estava atualizado. Filho de pais de raça negra, jovens, não consanguíneos; pai com anemia de células falciformes e mãe com asma atópica.
Apresenta desde os três meses de idade uma adenopatia supraclavicular esquerda com três meses de evolução, com cerca de um centímetro de maior eixo, firme, não dolorosa à palpação, sem sinais inflamatórios associados e sem noção de crescimento recente. Sem febre, sem sintomas respiratórios, sem repercussão no desenvolvimento estatoponderal, sem outras adenomegalias palpáveis e sem contexto familiar conhecido de doença. Aos seis meses de idade foi orientado por Cirurgia Pediátrica, tendo sido realizada a exérese cirúrgica cujo resultado anatomopatólogico revelou: processo de linfadenite crónica granulomatosa necrosante de possível origem tuberculosa, com pesquisa de bacilos álcool-ácido resistentes negativa. Neste contexto foi internado para melhor esclarecimento etiológico. Na admissão, apresentava bom estado geral e nutricional e não tinha sinais de dificuldade respiratória. Na auscultação pulmonar os sons respiratórios eram simétricos, sem ruídos adventícios; a auscultação cardíaca era normal. No cavado supraclavicular esquerdo tinha uma cicatriz cirúrgica, e à palpação apresentava uma tumefacção com cerca de 1cm de maior diâmetro firme, indolor, aderente aos planos profundos e sem sinais inflamatórios associados. Na axila esquerda, apresentava uma adenomegalia palpável com menos de 1cm, indolor. Sem outras adenomegalias ou organomegalias palpáveis.
Os exames complementares de diagnóstico revelaram: Hb 10.8g/dl, VGM 60fl, HGM 20.5pg, leucócitos 11 670/ul, neutrófilos 24%, linfócitos 62.6%, plaquetas 467 000/ul; VS (1ªhora) de 10mm; ácido úrico e DHL normais; TGO 36U/L, TGP 15U/L; PCR 3,0mg/L. A ecografia abdominal foi normal. A radiografia de tórax (Figura 1) evidenciou um infiltrado hilar bilateral. A pesquisa de bacilo de Koch (BK) em exame directo e cultural a partir de três amostras de suco gástrico foi negativa, bem como a PCR para BK na urina e sangue. A prova tuberculínica a 2U (PPD, purified protein derivative, RT23) apresentou uma induração de 20 mm.
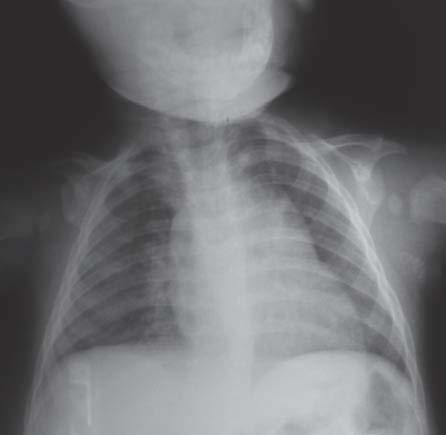
Figura 1: Radiografia de tórax antero-posterior: infiltrado hilar bilateral
Colocada a hipótese diagnóstica de tuberculose doença (tuberculose ganglionar) pelo que iniciou terapêutica com quatro antibacilares (Isoniazida 10mg/kg/dia 1x/dia, Rifampicina 15mg/ kg/dia, Pirazinamida 30mg/kg/dia, Etambutol 25mg/kg/dia) que cumpriu em ambulatório durante dois meses, seguido de quatro meses com isoniazida 10mg/kg/dia e rifampicina 15mg/kg/dia.
A Tomografia Computorizada (TC) torácica efetuada no primeiro mês de tratamento mostrou uma lesão expansiva no cavado supraclavicular esquerdo com cerca de dois centímetros, de matriz parcialmente calcificada (Figura 2); na axila homolateral era visível uma lesão de características idênticas. No mediastino não eram evidentes conglomerados adenopáticos. O parênquima pulmonar apresentava consolidação sub-segmentar do segmento posterior do lobo superior direito (Figura 3), com discretas áreas de consolidação e infiltrados interstício-alveolares no segmento ápico posterior do lobo superior esquerdo, sugestivos de uma etiologia infecciosa.
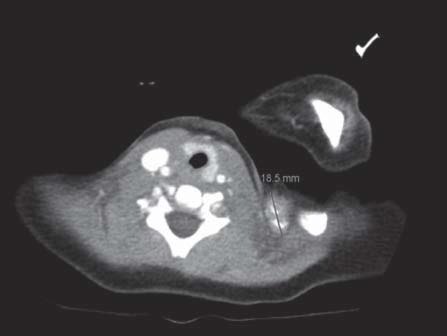
Figura 2. TC pulmonar: lesão expansiva no cavado supraclavicular esquerdo com 18.5mm, de matriz parcialmente calcificada.
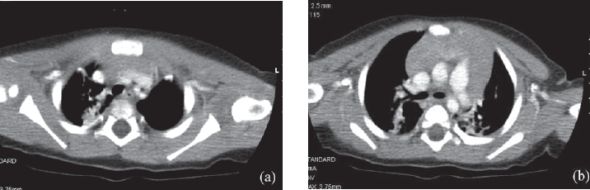
Figura 3. TC tórax: Consolidação sub-segmentar do segmento posterior do LSD (a) com discretas áreas de consolidação e infiltrados interstício-alveolares no segmento ápico posterior do LSE (b).
Os familiares co-habitantes e conviventes directos foram rastreados: a mãe, irmã e tios paternos eram assintomáticos e apresentavam uma radiografia de tórax e prova tuberculínica negativas. O pai tinha uma prova tuberculínica com 15 mm de induração; a radiografia de tórax foi normal, as baciloscopias, micobacteriológico e o nível sérico de Interferon-gama foram negativos.
O lactente foi seguido na consulta externa para monitorizar a tolerância/adesão à terapêutica, os efeitos colaterais dos fármacos, e a evolução clínica. Após ter completado seis meses de terapêutica antibacilar houve uma regressão completa das adenopatias.
DISCUSSÃO
As adenopatias de localização supra-clavicular e/ou de evolução prolongada não são frequentes na idade pediátrica e devem ser sempre consideradas patológicas. Associam-se a um elevado risco de malignidade (até 75%) devendo a investigação ser orientada nesse sentido (3). Outras causas a considerar são as de etiologia infeciosa, nomeadamente a infeção por BK. A tuberculose (TB) continua a ser um problema de magnitude mundial. Em Portugal, na última década do século XX, verificou-se uma diminuição progressiva da incidência de tuberculose no grupo etário inferior a 15 anos, contudo, as taxas de incidência situam-se na ordem dos 8,3/100 000 na faixa etária dos 0-4 anos e de 5,6 /100 000 na faixa etária dos 5 -14 anos(4).
Na maior parte dos casos de infeção primária a resposta imune impede a progressão para doença pelo que os sintomas e sinais físicos são escassos, e muitas vezes desaparecem espontaneamente(5,6,7). Cerca de 25% a 30% das crianças imunocompetentes com tuberculose tem uma apresentação extra-pulmonar, mais frequentemente sob a forma de tuberculose ganglionar. A maioria dos casos de tuberculose ganglionar ocorre em média três a nove meses após uma infecção pulmonar inicial.
A apresentação clínica neste caso foi concordante com o que é descrito na literatura: a tuberculose ganglionar surge mais frequentemente sob a forma de linfadenopatia crónica não dolorosa e unilateral. Os gânglios mais frequentemente atingidos são os gânglios cervicais, embora a tuberculose ganglionar possa também envolver o triângulo posterior, região submandibular e supraclavicular (5,6). Em cerca de 50% dos casos os sinais sistémicos estão ausentes, à semelhança do que sucedeu neste caso (5,8). O estudo analítico frequentemente é normal e/ou revela alterações inespecíficas; a VS tem pouco valor no diagnóstico de tuberculose e até um terço dos casos apresenta uma VS<10mm.
A radiografia de tórax não revela achados específicos nem diagnósticos e cerca de 10-20% dos casos de TB pulmonar confirmada cursam sem alterações radiológicas. Contudo, deverá ser realizado por rotina durante a avaliação da tuberculose doença e em qualquer criança com prova tuberculínica positiva(6).
A TC de tórax é um importante meio complementar de diagnóstico quer na avaliação da extensão da adenopatia supraclavicular, quer na exclusão de patologia do mediastino e do parênquima pulmonar; contudo, os padrões de consolidação parênquimatosa são também inespecíficos e não são diagnósticos.
A identificação do Mycobacterium tuberculosis é o método de diagnóstico padrão, pelo que a excisão cirúrgica do gânglio (com o respetivo exame cultural), embora não curativa, é necessária para estabelecer o diagnóstico de tuberculose ganglionar(4). Contudo, a confirmação bacteriológica nem sempre é possível: as lesões são paucibacilares e há grande dificuldade na obtenção de amostras adequadas(7,9). Isto, aliado ao facto de a positividade da cultura de três aspirados gástricos ser de apenas 25% contribui para as dificuldades diagnósticas. Deste modo, uma cultura negativa nunca excluiu a tuberculose(3).
Ao contrário do adulto, em que o diagnóstico de tuberculose é direto, isto é, baseado na clínica e confirmado por exames culturais, na criança o diagnóstico é muitas vezes indireto, dependendo das circunstâncias clínicas, epidemiológicas e dos resultados da prova tuberculínica lactente com BCG tem uma prova tuberculínica positiva se apresentar uma induração com >10mm de diâmetro(10,11).
No caso clínico apresentado a pesquisa de BK em exame direto e cultural a partir de três amostras de suco gástrico foi negativa e a análise micobacteriológica do gânglio excisado, embora fundamental, não foi realizada. Deste modo, foi estabelecido o diagnóstico provável de tuberculose ganglionar, baseando-se: na presença de adenopatia crónica com histologia sugestiva de linfadenite tuberculosa; positividade da prova tuberculínica e resposta favorável à terapêutica antituberculosa com regressão completa das adenopatias. O diagnóstico não foi confirmado uma vez que não foi feita a identificação do BK.
O rastreio dos familiares permitiu a exclusão de tuberculose doença nos contactos diretos, contudo, a tuberculose atinge as crianças através do contágio a partir de conviventes bacilífero e por cada criança com TB há pelo menos um adulto bacilífero, e por cada adulto bacilífero poderão existir uma ou mais crianças infectadas. Este facto obriga, mais uma vez, a refletir a adoção de estratégias concertadas e multidisciplinares para o controlo efetivo da doença a nível nacional.
O tratamento da tuberculose extrapulmonar não complicada realizou-se em duas fases: primeira fase – fase intensiva consiste em dois meses de terapêutica com Isoniazida, Rifampicina, Pirazinamida e Etambutol; a segunda fase fase de continuação consiste em quatro meses de terapêutica dupla com Isoniazida e Rifampicina. A fase intensiva elimina rapidamente a maioria dos bacilos para prevenir o surgimento de resistências; a fase de continuação contribui para a eliminação dos bacilos quiescentes(2,12,13).
O prognóstico da tuberculose ganglionar é favorável, resultando em taxas de cura de aproximadamente 95-100%(12) .
BIBLIOGRAFIA
1. Dean S, Garrett N, Tyrrell J. Management of enlarged cervical lymph nodes. Paediatr Child Health 2007;18:118-22. [ Links ]
2. Guidance for national tuberculosis programmes on the management of tuberculosis in children. Geneve, World Health Organization 2006 (WHO/HTM/TB/2006.371). [ Links ]
3. Mcclain KL, Fletcher RH. Causes of peripheral lymphadenopathy in children. UpToDated 18.3, 2012. Disponível em: www.uptodate.com. Acedido em: 28/09/2012. [ Links ]
4. Leite L, Carvalho I, Tavares E, Vilarinho A. Tuberculose doença: Casuística de um serviço de pediatria no século XXI. Rev Port Pneumol 2009;15:771-82. [ Links ]
5. Cruz T, Starke JR. Clinical manifestations of tuberculosis in children. Paediatr Respir Rev 2007;8:107-17. [ Links ]
6. Cruz T, Starke JR. Pediatric Tuberculosis. Pediatr Rev 2010;31:13-26. [ Links ]
7. Pereira L, Marques L, Castro C, Guedes-Vaz L. Diagnóstico e tratamento da tuberculose em pediatria. Acta Pediatr Port, 2003;2:113-6. [ Links ]
8. Maltezou HC, Spyridis P, Kafetzis D. Extra-pulmonary tuberculosis in children. Arch Dis Child 2000;83:342-346. [ Links ]
9. Moreno-Pérez D, Martín A, Gómez NA, Baquero-Artigao F, Montaner EA, Gómez-Pastrana D, et al. Diagnóstico de la tuberculosis en la edad pediátrica. Documento de consenso de la Sociedad Española de Infectologia Pediátrica (SEIP) y la Sociedad Española de Neumologia Pediátrica (SENP). An Pediatr (Barc) 2010;73:143.e1-143.14 [ Links ]
10. Carvalho L. As nossas leituras. Rev Port Pneumol 2007, XIII:159-61. [ Links ]
11. Mayers M. Tuberculosis. Pediatr Rev 2008;29:140-2. [ Links ]
12. Adams LV, Starke JR. Tuberculosis disease in children. UpTodate 18.3. Disponível em: www.uptodate.com. Acedido em: 28/09/2012. [ Links ]
13. Echevarría AM, Peña MJ, Baquero FA, Miguel G. Tuberculosis. Protocolos Diagnóstico Terapéuticos de la AEP. Disponível em: http://www.aeped.es/documentos/protocolos-infectologia. Acedido em: 28/09/2012. [ Links ]
14. Antunes F, et al. Tratamento da tuberculose. Linhas orientadoras para programas nacionais. Direcção-Geral de Saúde 2006. Disponível em: http://whqlibdoc.who.int/publications/2003/9226751462_por.pdf. Acedido em: 28/09/2012. [ Links ]
Helena Moreira da Silva
E-mail: hel.m.silva@hotmail.com














