Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Nascer e Crescer
versão impressa ISSN 0872-0754
Nascer e Crescer vol.21 no.2 Porto jul. 2012
Síndrome de Overlap entre colangite esclerosante primária e hepatite auto-imune – um caso com apresentação sequencial ao longo dos anos
Teresa São Simão1, Marta Rios1, J Ramón Vizcaíno2, Fernando Pereira1, Ermelinda Santos Silva1
1 U. Gastrenterologia Pediátrica, H Maria Pia, CH Porto
2 S. Anatomia Patológica, H Santo António, CH Porto
RESUMO
Introdução: Dentro do espectro das doenças hepáticas auto-imunes alguns doentes apresentam-se com características tanto de uma doença colestática (isto é, colangite esclerosante primária de grandes ou de pequenos ductos, ou cirrose biliar primária, esta última uma entidade não descrita em idade pediátrica), como de hepatite auto-imune. Estas situações são difíceis de classificar e designam-se por síndromes de overlap. As características do overlap incluem sintomas, achados no exame físico, testes bioquímicos, anomalias imunológicas, e/ou histológicas.
Há vários tipos de relação entre as várias doenças hepáticas auto-imunes que atingem um mesmo doente.
Caso clínico: Os autores descrevem o caso de uma criança com apresentação de colangite esclerosante primária de pequenos ductos, sem resposta favorável à terapêutica imunossupressora (prednisolona + azatioprina) associada ao ácido ursodesoxicólico, seguida alguns anos mais tarde de características sugestivas de hepatite auto-imune com resposta bioquímica favorável à mesma terapêutica.
Discussão: Este caso alerta-nos para a necessidade de manter uma vigilância permanente no seguimento destes doentes, tanto na reavaliação diagnóstica e como na intervenção terapêutica.
Palavras-chave: doença hepática auto-imune, síndrome de overlap, colangite esclerosante primária, hepatite auto-imune, idade pediátrica, ácido ursodesoxicólico.
Primary sclerosing cholangitis overlapping with autoimmune hepatitis – a case with sequentially presentation over the years
ABSTRACT
Introduction: Within the spectrum of autoimmune liver disease some patients present with features of both cholestatic disease (primary sclerosing cholangitis of large or small ducts, or primary biliary cirrhosis, the latter not described in children) and autoimmune hepatitis. These situations are difficult to classify and are called overlap syndromes. The characteristics of the overlap include symptoms, findings on physical examination, biochemical tests, immunological abnormalities, and / or histology.
There are several types of associations between the various autoimmune liver diseases affecting the same patient.
Case report: The authors describe the case of a child with sequential presentation of primary sclerosing cholangitis of small ducts without favourable response to immunosuppressive therapy (azatioprine + prednisolone) combined with ursodeoxycholic acid, followed some years later of characteristic features of autoimmune hepatitis with favourable biochemical response to the same therapy.
Comments: This case emphasizes the need of careful long term follow up of these patients to validate the diagnosis and plan the adequate management.
Keywords: autoimmune liver disease, overlap syndrome, primary sclerosing cholangitis, autoimmune hepatitis, paediatric age, ursodeoxycholic acid.
INTRODUÇÃO
A hepatite auto-imune (HAI) engloba 2-5% da doença hepática crónica em idade pediátrica. É uma hepatopatia de origem inflamatória de etiologia desconhecida, tipicamente caracterizada por enzimas hepáticas elevadas, hipergamaglobulinemia, presença de autoanticorpos específicos, e histologicamente por infiltrado celular mononuclear nos espaços porta com hepatite de interface(1). O tratamento com prednisolona, associado ou não ao uso de azatioprina, pode alterar o curso desta entidade clínica que, sem tratamento atempado progride para cirrose(1).
Alguns pacientes com HAI apresentam características de doença colestática como a colangite esclerosante primária (CEP) ou cirrose biliar primária (CBP). Estas entidades clínicas são denominadas de síndromes de overlap (SO) e podem manifestar-se de várias formas: apresentação concomitante de duas doenças distintas; apresentação de uma doença com aspectos característicos de outras; apresentação sequencial de duas doenças; e alguns autores consideram as SO como uma entidade nosológica própria(2-5).
As características do overlap incluem aspectos clínicos, bioquímicos, imunológicos e histológicos.
Na idade pediátrica é particularmente frequente o overlap HAI-CEP. Nestes casos alguns autores usam a designação alternativa de Colangite esclerosante Auto-imune (CAI)(6-8). Descrevemos um caso de overlap HAI-CEP com apresentação sequencial ao longo de vários anos.
CASO CLÍNICO
Este doente de sexo masculino, caucasiano, nascido em 12/12/1992, era o único filho de um casal saudável, não consanguíneo, e tinha uma avó paterna com cirrose biliar primária diagnosticada aos 35 anos de idade; esta avó, medicada com ácido ursodesoxicólico (AUDC), manteve doença hepática crónica estável por mais de 30 anos, sem necessidade de transplante hepático, tendo falecido recentemente de carcinoma hepatocelular.
O doente começou a ter prurido no 1º ano de vida, atribuído a alergias alimentares. Apresentava xerose cutânea acentuada e os testes cutâneos a alimentos revelaram uma positividade múltipla, por provável sensibilidade cutânea, não alérgica. Foi-lhe recomendada a evicção de alimentos libertadores de histamina.
A partir dos 4-5 anos de idade começou a ter surtos de prurido de maior intensidade, na ausência de manifestações cutâneas, oculares, nasais ou brônquicas. Nesta altura efectuou pela primeira vez análises que mostraram elevação das enzimas hepáticas (AST – 193 UI/L, ALT – 309 UI/L, GGT – 208 UI/L). Efectuou investigação complementar (resultados não disponíveis) e foi tratado com prednisolona durante cerca de um mês; esta terapêutica foi abandonada por ausência de resposta, e nos anos seguintes o doente não efectuou nem exames complementares nem tratamentos.
Foi admitido na consulta de Hepatologia do Hospital de Crianças Maria Pia aos 11 anos de idade. Mantinham-se os episódios recorrentes de prurido, sem icterícia. O exame objectivo era sem particularidades, nomeadamente sem estigmas de doença hepática crónica.
Efectuou investigação complementar da qual se destacam os seguintes resultados: bilirrubina total – 0,60 mg/dl, bilirrubina conjugada – 0,20 mg/dl, AST – 96 UI/L, ALT – 165 UI/L, GGT – 219 UI/L, FA- 577 UI/L, IgG – 1440 mg/dl, ANA`s – 1/1280, anti-músculo liso – 1/40, anti-mitocôndrias, anti-LKM, anti-SLA e anti-LC1 – negativos; Alfa-1-antitripsina e ceruloplasmina séricas, e doseamento de cobre urinário de 24 horas normais; ecografia abdominal – fígado com dimensões e ecoestrutura normais, sem dilatação das vias biliares, cálculo vesicular único de 7 mm; endoscopia digestiva alta – sem varizes esofágicas ou gástricas; histologia hepática – alargamento de alguns espaços-porta por fibrose e formação de septos finos inter-portais, infiltrado portal misto com linfócitos e eosinófilos, sem hepatite de interface ou lobular, esboço de fibrose peri-ductal e neoformação ductular; cobre hepático – 46,7 microgramas/g/fígado seco. Cumpriu terapêutica imunossupressora durante seis meses (prednisolona 2 mg/kg/dia 1 mês e depois em doses decrescentes + azatioprina 1,5 mg/kg/dia) sem melhoria significativa dos parâmetros analíticos, pelo que se suspendeu e, nos anos seguintes, pela hipótese de se tratar de uma colangite esclerosante primária, o doente foi tratado apenas com AUDC 10-15 mg/kg/dia.
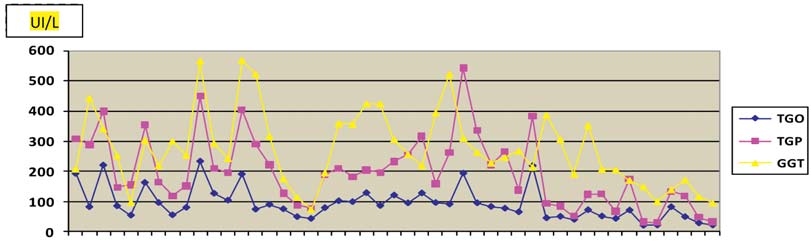
Aos 15 anos de idade começou a registar-se uma maior elevação das enzimas hepáticas (Gráfico 1), e um ano mais tarde houve aparecimento de icterícia e agravamento do prurido com os seguintes parâmetros analíticos: bilirrubina total – 3,34 mg/dl, bilirrubina conjugada – 2,96 mg/dl, AST – 194 UI/L, ALT – 543 UI/L, GGT – 310 UI/L, FA- 388 UI/L, IgG – 1700 mg/dl (vr: 793 – 1590 mg/dl), ANA`s – 1/640, SMA – 1/40, ANCA`s – negativo. Nesta altura a histologia hepática mostrava actividade necro-inflamatória de interface (Figura 1) e intra-lobular focal (Figura 2), para além do infiltrado inflamatório polimórfico nos espaços-porta e de fibrose portal moderada com formação de septos e pontes porta-portais (Figura 3). Por cumprir critérios de diagnóstico definitivo de HAI (Tabela I) iniciou tratamento imunossupressor (prednisolona 1 mg/kg/dia + azatioprina 1,5 mg/kg/dia) tendo sido posteriormente aumentada também a dose de AUDC para 20 mg/kg/dia, com resposta francamente favorável (desaparecimento do prurido, normalização completa das bilirrubinas e das transaminases, e diminuição acentuada da GGT).
Gráfico 1 Elevação das enzimas hepáticas
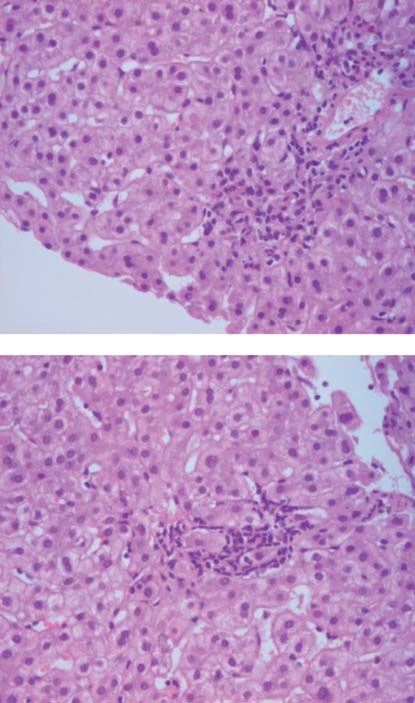
Figuras 1 e 2 Histologia hepática (19/12/2008) evidenciando actividade necro-inflamatória de interface e intra-lobular focal
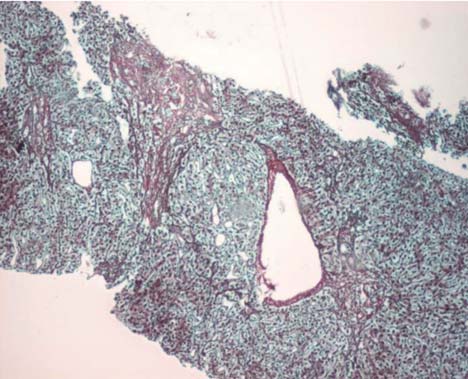
Figura 3 Histologia hepática (19/12/2008) mostrando fibrose portal moderada com formação de septos e pontes porta-portais
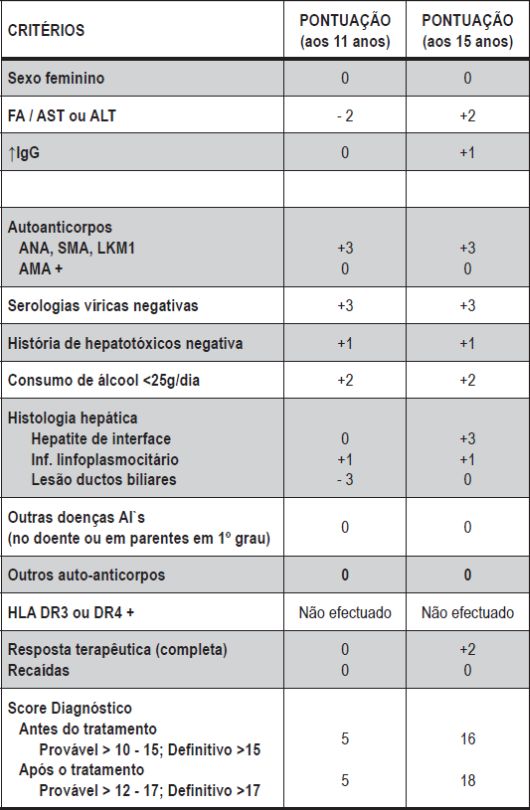
Tabela I Critérios de diagnóstico de HAI (Score validado4)
Em Fevereiro de 2010 (17 anos de idade) efectuou ColangioRM que mostrou ligeira hepatomegalia sobretudo à custa do lobo esquerdo, globalmente homogénea, sem alterações relevantes da morfologia ou calibre das vias biliares intra ou extra-hepáticas, e cálculo vesicular único de 18 mm (Figuras 4 e 5).
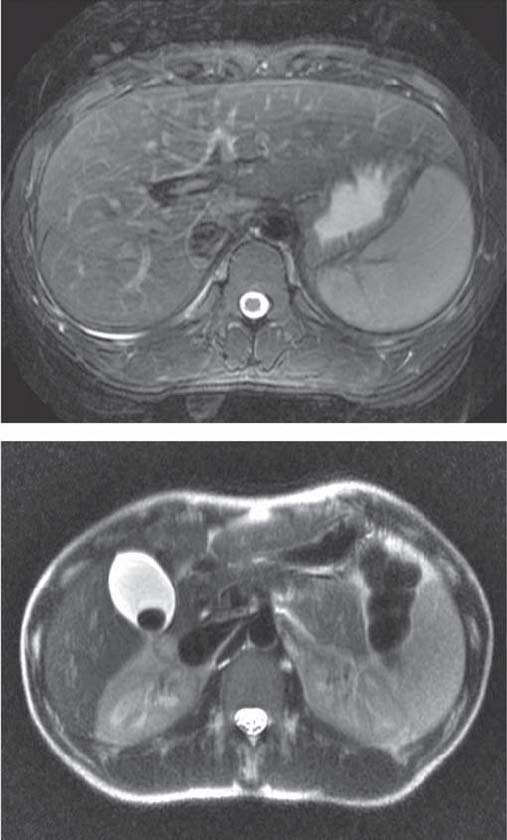
Figuras 4 e 5 Ressonância magnética hepatobiliar (08/02/2010) - ligeira hepatomegalia sobretudo à custa do lobo esquerdo, globalmente homogénea, sem alterações relevantes da morfologia ou calibre das vias biliares intra ou extrahepáticas; cálculo vesicular 18 mm
Concluímos estar perante um caso de overlap de apresentação sequencial (CEP de pequenos ductos-HAI), situação alternativamente designada por alguns autores como colangite esclerosante auto-imune(6-8).
DISCUSSÃO
O IAIHG sugere que os doentes com doença hepática auto-imune devem ser classificados de acordo com as características predominantes de AIH, CBP, CEP de grandes e de pequenos ductos, respectivamente, e que aqueles com características de overlap não devem ser considerados como tendo entidades nosológicas distintas(3). Apesar disso, pode haver necessidade de considerar terapêuticas específicas para esses doentes(3).
O score do IAIHG(9-11) para o diagnóstico de HAI tem sido largamente utilizado para diagnosticar as síndromes de overlap mas não foi concebido para esse efeito e não está provado que para esses casos seja uma ferramenta útil.
Num doente com diagnóstico confirmado de CEP, a presença de características de HAI associadas pode levar à classificação de síndrome de overlap CEP-HAI. Esta condição parece ser particularmente frequente nas crianças onde tem sido exaustivamente estudada(6-8,12-14). Estes doentes, ao contrário do que é frequente nos adultos, podem beneficiar de tratamento imunossupressor(15).
Alguns autores introduziram a designação de Colangite esclerosante Auto-imune (CAI) para designar o grupo de crianças com CEP que também apresentam características sugestivas de HAI(6-8). Sugerem que nestes casos a HAI e a CEP se encontram dentro do espectro da mesma doença, que designam por CAI(15). A CAI parece ser a contrapartida na idade pediátrica da síndrome de overlap HAI-CEP nos adultos, com a mesma prevalência da HAI tipo1(7).
Num estudo prospectivo de seguimento a longo prazo de 52 crianças com colangite esclerosante primária, verificou-se que 35% (14/40 com biópsia) vieram a cumprir critérios de HAI definitiva ou provável(14), tal como aconteceu no caso que descrevemos.
O nosso doente apresentou-se na infância com um quadro clínico de doença colestática associada a marcadores imunológicos positivos; sem anomalias imagiológicas e com histologia mostrando infiltrado portal de linfócitos e eosinófilos, e lesões dos ductos biliares (esboço de fibrose peri-ductal e neoformação ductular), sugerindo o diagnóstico de CEP de pequenos ductos. Anos mais tarde, na adolescência, registou-se uma alteração do padrão analítico (alteração da relação FA/AST e elevação da IgG), seguida do aparecimento de icterícia e mais uma vez agravamento do prurido; nesta altura a histologia mostrava aspectos que poderiam sugerir HAI (hepatite de interface, mas com infiltrado portal polimórfico) e o doente apresentava um score de diagnóstico definitivo para HAI (Quadro 1).
A questão que se coloca é se estamos perante a associação de duas doenças hepáticas auto-imunes sequencialmente no mesmo doente, ou se se trata de uma mesma entidade apresentando-se com aspectos de uma doença (CEP) progredindo para aspectos de outra doença (HAI), sendo mais adequada a designação proposta por alguns autores de Colangite esclerosante Auto-imune (CAI)(6-8).
Outros investigadores têm classificado os doentes pediátricos como tendo síndrome de overlap HAI-CEP, tal como nos adultos(8). Estes autores sugerem que a expressão da CEP nas crianças se manifesta como uma apresentação hepatítica em vez do perfil colestático dos adultos. Deste modo, a possibilidade de CEP deve ser considerada em todas as crianças com HAI, e consequentemente deve ser realizada uma colangiografia (ColangioRM ou CPRE). Publicamos previamente o caso de outra doente com overlap HAI-CEP(16), que ilustra bem a importância desta recomendação, sobretudo quando há aspectos que chamam à atenção para lesão das vias biliares em concomitância. Neste caso o overlap manifestou-se desde o início da apresentação clínica. A doente reunia um score de diagnóstico para HAI provável (score = 15) e apesar da resposta bioquímica favorável à terapêutica imunossupressora, como apresentava dilatação das vias biliares intra-hepáticas (em ecografia), e a histologia incluía proliferação ductular, foi realizada uma CPRE que confirmou a presença de aspectos sugestivos de CEP. Nesse caso, tal como no que aqui descrevemos, estiveram presentes duas doenças hepáticas auto-imunes com apresentação concomitante ou sequencial, uma doença (HAI) com aspectos característicos de outra (CEP), ou uma entidade nosológica diversa reunindo características de ambas (CAI)?
Os resultados do tratamento de doentes com características combinadas de HAI e CEP são variáveis. Em algumas publicações mais antigas(13,17,18), num número reduzido de doentes, observou-se uma melhoria clínica e bioquímica após tratamento com corticoesteróides e azatioprina, por vezes em associação com AUDC. Porém, mais recentemente foi observada doença progressiva em doentes com características de HAI-CEP, apesar da terapêutica combinada de imunossupressores com AUDC e melhoria bioquímica inicial(19).
O prognóstico dos doentes com síndrome de overlap HAI-CEP pode ser mais favorável que o dos doentes com a CEP clássica, mas menos favorável que o dos doentes com HAI isolada(19). A resposta à terapêutica imunossupressora parece ser melhor em crianças com síndrome de overlap HAI-CEP (ou CAI) do que em adultos(6,20).
As guidelines da EASL recomendam que os doentes com síndrome de overlap HAI-CEP sejam tratados com AUDC e imunossupressores, mas destacam que esta recomendação não é baseada na evidência(20). As guidelines da AASLD sobre a CEP também recomendam o uso de corticoesteróides e de outros imunossupressores em doentes com síndrome de overlap HAI-CEP(21).
O caso que descrevemos não respondeu inicialmente à terapêutica imunossupressora (prednisolona + azatioprina) associada ao AUDC, mas anos mais tarde, e quando apresentou aspectos característicos de HAI houve resposta favorável à mesma terapêutica.
A litíase vesicular neste doente está em provável relação com a presença de estase biliar associada à doença hepática crónica colestática, predispondo a uma composição mais litogénica da bile (supersaturação em colesterol). A nossa atitude tem sido expectante, dado tratar-se de um cálculo vesicular único num doente sem sintomas associados(22).
Este caso de síndrome de overlap de doença hepática autoimune, inicialmente com aspectos sugestivos de CEP de pequenos ductos, progredindo anos mais tarde para HAI (apresentação de tipo sequencial), alerta-nos para a necessidade de manter uma vigilância permanente no seguimento destes doentes, em termos de reavaliação do seu diagnóstico e de eventuais intervenções terapêuticas.
BIBLIOGRAFIA
1. Kelly D. Diseases of the liver and biliary system in children. 3rd ed. Oxford, UK: Wiley-Blackwell, 2008: 191-203. [ Links ]
2. Schramm C, Lohse A. Overlap syndromes of cholestatic liver disease and auto-immune hepatitis. Clin Rev Allergy Immunol 2005; 28: 105-14. [ Links ]
3. Boberg K, Chapman R, Hirschfield G, Lohse A, Manns M, Schrumpf E. Overlap syndromes: the international autoimmune hepatitis group (IAIHG) position statement on a controversial issue. J Hepatol 2011; 54: 374-85. [ Links ]
4. Invernizzi P, Mackay I. Overlap syndromes among autoimmune liver disease. World J Gastroenterol 2008; 14: 3368-73. [ Links ]
5. Czaja AJ. Overlap syndrome of primary biliary cirrhosis and autoimmune hepatitis: a foray across diagnostic boundaries. J Hepatol 2006; 44: 251-54. [ Links ]
6. Mieli-Vergani G, Heller S, Jara P, Vergani D, Chang MH, Fujisawa T, et al. Autoimmune hepatitis. J Pediatr Gastroenterol Nutr 2009; 49: 158-64. [ Links ]
7. Mieli-Vergani G, Vergani D. Autoimmune hepatitis in children: what is different from adult AIH? Semin Liver Dis 2009; 29: 297-306. [ Links ]
8. Ebbeson Rl, Schreiber RA. Diagnosing autoimmune hepatitis in children: is the International Autoimmune Hepatitis Group scoring system useful? Clin Gastroenterol Hepatol 2004; 2: 935-40. [ Links ]
9. Johnson PJ, McFarlane IG. Meeting report: International Autoimmune Hepatitis Group. Hepatology 1993; 18: 998-1005. [ Links ]
10. Alvarez F, Berg PA, Bianchi FB, Bianchi L, Burroughs AK, Cancado EL, et al. International autoimmune hepatitis group report: review of criteria for diagnosis of autoimmune hepatitis. J Hepatol 1999; 31: 929-38. [ Links ]
11. Hennes EM, Zeniya M, Czaja AJ, Parés A, Dalekos GN, Krawitt EL, et al. Simplified criteria for the diagnosis of autoimmune hepatitis. Hepatology 2008; 48:169-76. [ Links ]
12. Maggiore G, Riva S, Sciveres M. Autoimmune disease of the liver and biliary tract and overlap syndromes in childhood. Minerva Gastroenterologica e Dietologica 2009; 55: 53-70. [ Links ]
13. McNair AN, Moloney M, Portmann BC, Williams R, McFarlane IG. Autoimmune hepatitis overlapping with primary sclerosing cholangitis in five cases. Am J Gastroenterol 1998; 93: 777-84. [ Links ]
14. Feldstein AE, Perrault j, El-youssif M, Lindor KD, Freese DK, Angulo P. Primary sclerosing cholangitis in children: a long-term follow-up study. Hepatology 2003, 38: 210-17. [ Links ]
15. Gregorio GV, Portmann B, Karani J, Harrison P, Donaldson PT, Vergani D, et al. Autoimmune hepatitis/sclerosing cholangitis overlap syndrome in childhood: a 16-year prospective study. Hepatology 2001; 33: 544-53. [ Links ]
16. Oliveira D, Teixeira P, Santos-Silva E, Silvestre F, Medina M. Um caso de síndrome variante de doença hepática autoimune. Acta Pediatr Port 2000; 31: 167-71. [ Links ]
17. Rabinovitz M, Demetris AJ, Bou-Abboud CF, Van Thiel DH. Simultaneous occurrence of primary sclerosing cholangitis and autoimmune chronic active hepatitis in a patient with ulcerative colitis. Dig Dis Sci 1992; 37: 1606-11. [ Links ]
18. Gohlke F, Lohse AW, Dienes HP, Lohr H, Marker-Hermann E, Gerken G, et al. Evidence for an overlap syndrome of autoimmune hepatitis and primary sclerosing cholangitis. J Hepatol 1996; 24: 699-705. [ Links ]
19. Luth S, Kanzler S, Frenzel C, Kasper HU, Dienes HP, Schramm C, et al. Characteristics and long-term prognosis of the autoimmune hepatitis/primary sclerosing cholangitis overlap syndrome. J Clin Gastroenterol 2009; 43: 75-80. [ Links ]
20. EASL Clinical Practice Guidelines. Management of cholestatic liver diseases. J Hepatology 2009; 51: 237-67. [ Links ]
21. Chapman R, Fevery J, Kalloo A, Nagorney DM, Boberg KM, Shneider B, et al. Diagnosis and management of primary sclerosing cholangitis. Hepatology 2010; 51: 660-78. [ Links ]
22. Stringer MD, Howard ER. Surgical disorders of the liver and bile ducts and portal hypertension. In: Kelly D. Diseases of the Liver and Biliary System in Children, 2nd ed. Oxford, UK: Blackwell Publishing Ltd; 2004. p. 324-62. [ Links ]
ABREVIATURAS:
AST – Aspartato aminotransferase; ALT – Alanina aminotransferase; AASLD – The American Association for the Study of Liver Diseases; AUDC – Ácido Ursodesoxicólico; CAI – Colangite esclerosante Autoimune; CBP – Cirrose biliar primária; CEP – Colangite Esclerosante Primária; Colangio RM – Colangio- Ressonância Magnética; EASL – European Association for the Study of the Liver; HAI – Hepatite Autoimune; IAIHG – International Autoimune Hepatitis Group;
Ermelinda Santos Silva
E-mail: ermelinda.rss@gmail.com














