Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Portuguesa de Imunoalergologia
versão impressa ISSN 0871-9721
Rev Port Imunoalergologia vol.26 no.3 Lisboa set. 2018
ARTIGO DE REVISÃO
Doença alérgica respiratória no idoso
Allergic respiratory diseases in the elderly
Cíntia Cruz1, Luís Cruz2, Rute Reis1, Filipe Inácio1, Manuel Veríssimo2,3
1 Serviço de Imunoalergologia, Centro Hospitalar de Setúbal
2 Centro Hospitalar e Universitário de Coimbra
3 Faculdade de Medicina da Universidade de Coimbra
RESUMO
Nos últimos anos tem‑se verificado, em todo o mundo, um aumento progressivo das doenças alérgicas na população idosa. Assim, torna‑se relevante reavaliar o impacto das doenças alérgicas respiratórias neste grupo etário. Apesar da elevada prevalência de asma no idoso, a sua fisiopatologia, diagnóstico e tratamento encontram‑se pouco estudadas. O mesmo acontece na rinite alérgica, uma doença comum e muitas vezes negligenciada no idoso. O diagnóstico destas doenças é mais complexo neste grupo etário, uma vez que as manifestações clínicas próprias dificultam o seu reconhecimento e confundem o já amplo diagnóstico diferencial. Além disso, o tratamento é complicado pela existência de comorbilidades e/ou polimedicação, resultando em efeitos deletérios no controlo da doença alérgica ou em interações medicamentosas. É fundamental aprofundar o conhecimento das alterações fisiopatológicas que ocorrem com o envelhecimento, de modo a melhorar a compreensão das doenças das vias respiratórias. Assim, o desafio atual é, para além de incentivar nova investigação, utilizar o conhecimento existente para diagnosticar e ensinar o doente, desenvolver uma abordagem terapêutica adequada à doença e ao doente e, finalmente, proporcionar uma melhor qualidade de vida ao idoso. Partindo de uma abordagem da imunossenescência, esta revisão oferece uma análise do conhecimento atual relativo à asma e rinite alérgica, focando‑se nas barreiras ao diagnóstico e tratamento.
Palavras‑chave: Doença alérgica respiratória, asma, rinite, idoso.
ABSTRACT
The past few years have shown a progressive increase of allergic diseases in the elderly population worldwide. Thus, it is relevant to reassess the impact of allergic respiratory diseases in this age group. Despite the high prevalence of asthma in the elderly, its pathophysiology, diagnosis and treatment are poorly studied. The same happens with allergic rhinitis, a common disease that is often undervalued in the elderly. The diagnosis of these disorders in the elderly is harder since its actual clinical manifestations make it difficult to recognize and confuse an already large differential diagnosis. Moreover, treatment is complicated by the existence of co ‑morbidities and/or polymedication, which in turn results in deleterious control of the allergic disease or in drug interactions. It is essential to deepen the understanding of the pathophysiological changes that occur with aging in order to improve understanding of airway diseases. Thus, the challenge today is not only to encourage new research, but also to use the existing knowledge to diagnose and educate the patient, to develop a therapeutic approach adjusted to the disease and the patient and, ultimately, to provide a better quality of life for the elderly. Starting from an approach on immunosenescence, this review offers an analysis of current knowledge regarding asthma and allergic rhinitis, focusing on the barriers to diagnosis and treatment.
Keywords: Allergic respiratory disease, asthma, rhinitis, elderly.
INTRODUÇÃO
Ao longo das últimas décadas tem‑se verificado, nos países industrializados, uma transição demográfica no sentido do envelhecimento da população. Para tal contribuíram diversos fatores, como o saneamento básico, a refrigeração, a vacinação e o uso de antibióticos, resultando num grande aumento da esperança média de vida à nascença. Este facto, aliado à diminuição do índice de fecundidade, faz com que o segmento de população com mais de 65 anos seja aquele em que se observa um maior crescimento, sendo expectável que esta tendência persista. Preve‑se também que este crescimento ocorra principalmente no grupo populacional com mais de 80 anos1,2.
A proporção de população com mais de 65 anos em Portugal era de 21,1% em 2016, sendo este valor semelhante na maioria dos países europeus. Espera‑se um aumento superior a um milhão de pessoas neste grupo etário até 2060, contabilizando nessa altura cerca de um terço da população portuguesa3. Graças a este aumento da população idosa, a medicina geriátrica tem ganho uma importância cada vez maior. Ainda assim, pouca atenção tem sido dada às doenças alérgicas, muitas vezes consideradas como problemas de faixas etárias mais baixas.
Porém, a doença alérgica tem mostrado uma tendência de persistência ou até de aparecimento na idade adulta, podendo ocasionalmente ter a sua primeira manifestação no idoso4. Apesar de serem poucos os trabalhos de investigação sobre a epidemiologia das doenças alérgicas na população idosa, estima‑se que a prevalência destas patologias no idoso seja entre 5 a 10%1,5.
Com a presente revisão pretende‑se caraterizar as doenças alérgicas respiratórias neste grupo etário, bem como avaliar implicações clínicas particulares, como as dificuldades acrescidas no diagnóstico e interações ou efeitos adversos medicamentosos relacionados com esta faixa etária.
BIOLOGIA DO ENVELHECIMENTO
O envelhecimento é caraterizado por alterações fisiológicas que causam uma diminuição global da reserva funcional, aumentando deste modo a suscetibilidade a fatores de stress, doença ou ambos. Esta deterioração constitui um fator de risco para várias doenças, como neoplasias, diabetes, doenças cardiovasculares e doenças neurodegenerativas1.
O declínio gradual na função imunológica, condições próprias da idade, como a fragilidade e a menor capacidade de adaptação, a existência de comorbilidades, as alterações mnésicas e a toma de múltiplos fármacos são também importantes fatores que contribuem para um maior risco de doença alérgica4.
Efeitos no sistema imunológico
O complexo processo de declínio fisiológico do sistema imunitário, também designado de imunossenescência, afeta tanto o sistema imunológico inato como o adaptativo, englobando alterações qualitativas e/ou quantitativas de múltiplos tipos de células: linfócitos T, linfócitos B, células natural killer (NK), neutrófilos e eosinófilos.
Pensa‑se que uma vigilância imunitária debilitada contribui para o aumento da suscetibilidade a infeções, neoplasias e doenças autoimunes, mas também para umadiminuição da resposta a vacinas e comprometimento da cicatrização de feridas1.
O componente do sistema imunitário mais amplamente estudado no que toca à imunossenescência é a população de linfócitos T. Pouco tempo após o nascimento inicia‑se a involução do timo, com substituição progressiva por gordura, até à sexta década de vida. Há, assim, uma diminuição gradual no número de células T naïve, acabando por predominar as células T de memória7‑10.
Verifica‑se uma diminuição da resposta proliferativa a antigénios na população de células T, assim como uma menor diversidade no leque de recetores dos linfócitos
T. Ocorre ainda um aumento dos linfócitos T reguladores CD4+FOXP3+, sendo que estes exercem um efeito supressor na função dos linfócitos T. Constata‑se também uma conversão do perfil de citocinas de Th1 para Th28,11.
Embora o número de linfócitos B periféricos se mantenha, ocorre uma diminuição da produção de linfócitos B naïve na medula óssea. A diminuição da sua diversidade nos centros germinativos dos órgãos linfoides periféricos leva à produção de anticorpos com menor afinidade e avidez, gerando uma resposta imune menos eficaz8,9,12.
A adesão, migração e fagocitose dos neutrófilos não parecem sofrer alterações significativas com o envelhecimento8.
Contudo, a capacidade de produzir espécies reativas de oxigénio e assim destruir organismos fagocitados parece estar diminuída. Por outro lado, parece existir uma maior tendência para a apoptose8,9.
Tendo em conta a sua associação com as doenças alérgicas, os eosinófilos também têm sido objeto de estudo na população idosa. Do ponto de vista funcional, há uma diminuição da desgranulação em resposta à estimulação por citocinas e verifica‑se uma tendência para a diminuição da produção de superóxido7‑9.
Relativamente às células NK, o seu número absoluto aumenta com a idade, observando ‑se contudo uma diminuição da sua atividade, citotoxicidade e proliferação14.
Os macrófagos, por seu lado, parecem diminuir a produção de citocinas pro- inflamatorias, assim como a capacidade de fagocitose e de apresentação de antigénios7,9.
Algumas moléculas, como o zinco, o ferro e a vitamina D, parecem ter também um papel relevante na manutenção da resposta imunitária. A concentração de vitamina D encontra ‑se geralmente diminuída no idoso1. O calcitriol influencia tanto o sistema inato como o adaptativo, promovendo a tolerância periférica por inibição das respostas inflamatórias e indução de células T reguladoras, por ação nas células apresentadoras de antigénios e células T1. O seu défice está associado a um aumento do risco de doenças autoimunes e asma15.
Outro fator importante para a imunossenescência é a presença de uma inflamação sistémica crónica, caracterizada por um aumento dos níveis séricos de interleucina (IL) 6 e fator de necrose tumoral α (TNF‑ α)8,9. Níveis cronicamente elevados destas citocinas parecem contribuir para processos inflamatórios específicos de órgão ou sistémicos, como a asma brônquica. Este estado inflamatório crónico parece ainda acelerar a progressão de doenças cardiovasculares, diabetes mellitus, neoplasias e quadros demenciais, entre outros15.
Resposta alérgica no idoso
Vários estudos mostraram uma diminuição progressiva dos valores de IgE total e IgE específicas e da resposta aos testes cutâneos em picada com o envelhecimento.
Contudo, a relação entre os níveis de IgE total e a doença alérgica mantem‑se no idoso, tendo os indivíduos com valores mais elevados maior probabilidade de apresentar doença2,16. As alterações na inflamação alérgica com o envelhecimento poderiam sugerir que a rinite alérgica ou a asma no idoso seriam menos graves; contudo, isto não se verifica2. É importante lembrar também que, para além dos alergénios, existem outros desencadeantes de agudizações das doenças alérgicas respiratórias, incluindo infeções do trato respiratório e irritantes inespecíficos (como o ar frio ou produtos químicos)2,8.
Alterações estruturais
As alterações fisiológicas mais importantes associadas ao envelhecimento são a diminuição do recolhimento elástico do pulmão, da complacência da parede torácica e da força dos músculos respiratórios17.
Com o envelhecimento, a calcificação das articulações costocondrais e costovertebrais e o estreitamento dos discos intervertebrais provocam uma maior rigidez da caixa torácica. A isto pode associar‑se ainda a presença de osteoporose e subsequente colapso vertebral, acentuação da cifose dorsal e aumento do diâmetro antero‑posterior da caixa torácica. O achatamento do diafragma diminui, por sua vez, a capacidade de gerar pressão intratorácica negativa. Adicionalmente, é comum uma redução significativa da força dos músculos respiratórios, não só devido às alterações anatómicas, mas também a défices nutricionais, frequentes nesta faixa etária18.
A diminuição do recolhimento elástico do pulmão está presumivelmente relacionada com alterações na disposição espacial da rede de fibras elásticas, não se verificando redução do conteúdo de colagénio ou elastina no pulmão18. Assim, na expiração há uma maior tendência para o colapso das pequenas vias aéreas. A contribuir também está o alargamento dos ductos alveolares e a redução dos seus tecidos de suporte. Embora estas alterações sejam histologicamente diferentes do enfisema (visto que não há destruição das paredes alveolares), provocam alterações semelhantes na complacência pulmonar, sendo designadas de enfisema senil19.
Alterações funcionais
Consequência das alterações anatómicas descritas, verifica‑se um aumento do volume residual e da capacidade residual funcional, que resultam numa diminuição da capacidade vital17,19. Como resultado, os indivíduos idosos respiram a volumes pulmonares mais elevados do que os indivíduos mais jovens, o que coloca uma carga adicional nos músculos respiratórios, levando a uma maior exigência metabólica17. A capacidade pulmonar total não sofre alterações significativas com a idade17,19.
O volume expiratório forçado no primeiro segundo (FEV1) sofre uma redução contínua entre os 25 e os 30 mL por ano a partir dos 35‑40 anos, podendo atingir os 60 mL por ano após os 70 anos20. Uma vez que o declínio da capacidade vital forçada (FVC) com a idade é um pouco menor que o declínio do FEV1, a razão FEV1/FVC também diminui progressivamente com o aumento da idade19,20. Assim, a utilização de um valor fixo de cut‑off irá resultar no sobrediagnóstico de patologia obstrutiva em adultos com mais idade, tendo já havido um estudo a sugerir novos valores de cut‑off para pessoas entre os 65 e os 85 anos20. Estas limitações poderão ser ultrapassadas pelo uso de z‑scores.
No entanto, são necessários mais dados nos idosos para que as novas equações da Global Lung Function Initiative sejam representativas21.
A idade não tem uma influência significativa na resistência das vias respiratórias (Raw), quando ajustada para o volume pulmonar. A contribuição das vias respiratórias periféricas para a resistência total é negligenciável, pelo que as alterações nas primeiras não se refletem em alterações na R aw17.
Alterações celulares
A análise celular e molecular de lavados broncoalveolares suporta a teoria de um estado de inflamação crónica no pulmão do idoso. Está demonstrado um aumento significativo do número total de células, uma maior percentagem de neutrófilos e uma menor percentagem de macrófagos, assim como um aumento no conteúdo de imunoglobulinas, citocinas como a IL‑6 e IL‑8 e produtos da ativação neutrofílica20.
Vias respiratórias superiores
O avançar da idade traz também alterações anatómicas e fisiológicas a nível das vias respiratórias superiores.
Em termos estruturais, tanto a perda de apoio da pirâmide nasal como a retração da columela, devido ao enfraquecimento da cartilagem septal, podem reduzir o fluxo aéreo, levando a um aumento da obstrução nasal, uma das queixas mais frequentes nesta população1,16.
O epitélio da mucosa nasal atrofia com a idade e os vasos submucosos tornam ‑se menos patentes. Associados à frequente desidratação no idoso, estes factos podem explicar o muco excessivamente espesso, assim como os valores significativamente mais baixos de temperatura e humidade nas suas cavidades nasais. Estes achados podem justificar os sintomas típicos de irritação nasal, como a secura e a formação de crostas1,16,22. Além disso, foi recentemente descrito que a gravidade dos sintomas de rinite alérgica está intimamente relacionada com o tempo de transporte mucociliar, que diminui com a idade23.
A função olfativa também diminui com a idade, havendo um declínio mais rápido após a sétima década de vida24.
ASMA
A asma é uma doença inflamatória crónica que se carateriza por obstrução das vias respiratórias com evolução variável, reversível espontaneamente ou após tratamento.
A inflamação brônquica torna os doentes sensíveis a uma ampla variedade de estímulos que provocam obstrução das vias aéreas, redução do fluxo ventilatório e sinais e sintomas, como sibilância e dispneia25.
A prevalência da asma tem vindo a aumentar continuamente, em todas as idades, desde 198026. A incidência em 5 anos, em indivíduos com mais de 65 anos, está estimada em 103 por 100 00027. Em Portugal a prevalência estimada do diagnóstico de asma em idosos num estudo transversal de base populacional foi de 10,9%, sendo a maioria do sexo feminino e superior na faixa etária >84 anos28.
A determinação da prevalência exata da asma no idoso é dificultada pelo subdiagnóstico (por desvalorização dos sintomas pelos doentes), pela subutilização de exames complementares de diagnóstico, nomeadamente a espirometria, pela confusão com doença pulmonar obstrutiva crónica (DPOC) e pela exclusão dos idosos de estudos populacionais20. Assim, é provável que a verdadeira prevalência se encontre subestimada.
O risco de morrer por asma aumenta com a idade. Dois terços das mortes atribuídas à asma ocorrem em pessoas com mais de 65 anos. Enquanto nos grupos etários mais jovens a mortalidade por asma tem vindo a diminuir, no idoso esta ainda é considerável, indicando a necessidade urgente de melhorar o cuidado a estes doentes.
Os principais fatores preditores de morte em idosos com asma encontrados em estudos têm sido a existência de depressão (provavelmente em doentes com asmas mais graves), hábitos tabágicos e outras comorbilidades, nomeadamente doenças cardiovasculares29.
Os asmáticos idosos têm maior probabilidade de serem subdiagnosticados, subtratados e hospitalizados do que asmáticos mais jovens2. Adicionalmente, a duração média do internamento devido a asma aumenta com a idade29.
A asma apresenta um efeito significativo na qualidade de vida, sendo este impacto maior no idoso, e é directamente proporcional à gravidade da doença. Os idosos com asma estão significativamente mais propensos a outras comorbilidades, existindo maior comprometimento funcional e limitação de atividades, com redução da qualidade de vida. Há maior probabilidade de problemas psiquiátricos, como ansiedade e depressão, existindo também uma marcada sensação de falta de controlo sobre a sua saúde30.
Do ponto de vista económico, os custos diretos da asma no idoso são o dobro comparativamente a doentes não idosos. Esta despesa elevada resulta sobretudo do custo das hospitalizações, três vezes superior em idosos, bem como, em parte, de despesas com a medicação, também superiores em doentes idosos31.
Manifestações clínicas e diagnóstico diferencial
Os sintomas típicos de asma, como a pieira, dispneia e tosse também podem estar presentes noutras patologias mais comuns no doente idoso, nomeadamente a DPOC. De igual forma, outros sintomas de asma, como a sensação de dor ou aperto torácico, podem ser devidos a patologia extrapulmonar, como doença cardíaca isquémica, insuficiência cardíaca, anemia ou tromboembolismo pulmonar. Muitos doentes limitam a sua atividade física para evitar a ocorrência de dispneia e outros assumem que esta é provocada pelo envelhecimento ou resultado de outras comorbilidades32. Adicionalmente, o diagnóstico pode ser tardio por uma perceção diminuída da dispneia e da broncoconstrição, desvalorização dos sintomas ou relutância em reporta‑los.
Este atraso no diagnóstico pode resultar também de depressão, declínio cognitivo, isolamento social, negação ou confusão com sintomas de outras comorbilidades2,33.
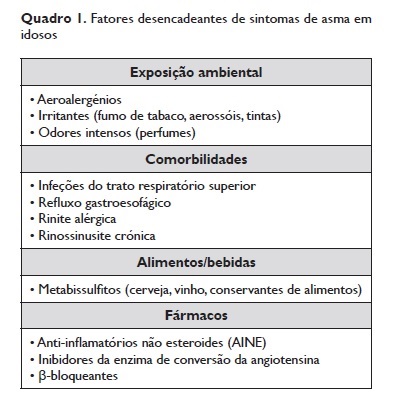
A asma apresenta uma ampla variedade de estímulos desencadeantes possíveis, sendo o mais frequente, no idoso, a infeção do trato respiratório superior34. Na verdade, a maioria dos asmáticos com mais de 65 anos tem o seu primeiro episódio de asma imediatamente precedido ou concomitante a uma infeção do trato respiratório superior. Outros fatores desencadeantes de sintomas de asma encontram‑se listados no Quadro 1. Não é negligenciável o papel dos fármacos nas agudizações de asma, pelo que é essencial questionar o doente sobre a sua medicação habitual ou pontual34 ‑36.
A distinção entre asma e DPOC pode ser difícil ou mesmo impossível em alguns casos. Ainda assim, há algumas caraterísticas clínicas que podem ajudar a distinguir as duas doenças. A história pessoal ou familiar de atopia, com início dos sintomas na infância, é um fator fortemente preditivo, assim como a existência concomitante de rinite alérgica, rinossinusite ou polipose nasal. Uma história de tabagismo e início dos sintomas na idade adulta tornam mais provável o diagnóstico de DPOC20,27,37.
É importante notar, contudo, que a difícil distinção entre DPOC e asma pode ser resultado da coexistência das duas entidades, pela progressão de mecanismos fisiopatológicos comuns induzida por diferentes agentes ambientais ou pela coexistência de diferentes mecanismos que resultam numa síndrome clínica de sobreposição2.
Também importante é a relação com a doença do refluxo gastroesofágico, patologia muito comum no idoso.
Sintomas típicos desta doença, como pirose e vómitos, estão frequentemente ausentes nestes doentes. Contudo, mais de metade apresenta tosse crónica, disfonia e pieira2,34. Até cerca de 80% dos idosos asmáticos apresentam refluxo gastroesofágico, sendo este um fator desencadeante de asma relativamente comum38.
Alguns especialistas distinguem duas categorias de asma no idoso, baseadas no início e na duração da doença: asma de longa evolução (ALE) e asma de início tardio (AIT)2,18,36.
A primeira categoria compreende doentes cujos sintomas tiveram início na infância ou adolescência, persistindo ao longo da vida. Estes doentes apresentam frequentemente história de atopia. A duração da doença neste grupo é um importante determinante da gravidade e do desenvolvimento de obstrução irreversível do fluxo aéreo. A idade de início dos sintomas na AIT difere consoante as publicações, variando entre os 30 e os 65 anos. Esta segunda categoria, em que se enquadra um menor número de doentes, é de diagnóstico mais difícil, pelo que representa a maioria dos casos não diagnosticados. Estudos sugerem que influências hormonais endógenas e exógenas desempenham um papel na génese da AIT em mulheres. Ainda assim, a associação entre asma e hormonas sexuais permanece complexa36.
Dada a heterogeneidade de fatores causais, a resposta aos tratamentos padrão neste grupo parece ser menos satisfatória, pelo que provavelmente estes doentes poderão beneficiar de um tratamento mais direcionado, orientado para o fenótipo18. Embora esta divisão seja útil para a discussão da doença, não existe atualmente evidência de que o tratamento deva ter em conta estas categorias2.
Estudos longitudinais têm demonstrado que a remissão da asma no idoso ocorre em menos de 20% dos casos2.
Inclusivamente, na AIT a remissão parece ser mesmo a exceção39. Isto contrasta com a asma em crianças e adolescentes, em que a remissão dos sintomas é comum, particularmente na segunda década de vida, podendo ocorrer em até 70% dos doentes2.
Diagnóstico
Uma vez que os sintomas nem sempre são específicos de asma, é necessária confirmação do diagnóstico através de espirometria com prova de broncodilatação ou prova de provocação brônquica27.
Existem, no entanto, algumas limitações à realização de provas de função respiratória em idosos: a espirometria é muitas vezes um teste de difícil realização nestes doentes, pelas comorbilidades importantes, défices cognitivos ou sensoriais, alterações da coordenação, problemas dentários ou pela fadiga associada18. No entanto, diversos estudos têm demonstrado que, com uma equipa técnica devidamente treinada, a espirometria pode ser realizada de forma adequada em mais de 90% dos idosos com doença obstrutiva das vias respiratórias27,40. Torna‑se, por outro lado, difícil definir, nesta faixa etária, os limites da normalidade. Tradicionalmente, uma relação FEV1/FVC inferior a 70% aumenta a probabilidade de asma num doente sintomático, mas, como esta proporção diminui normalmente com a idade, uma relação inferior a 70% pode ser um achado normal, levando ao sobrediagnóstico da doença2,18,37. Como já referido, estas limitações poderão ser ultrapassadas pelo uso de z‑scores21.
A obstrução reversível do fluxo aéreo pode ser demonstrada por uma resposta positiva a um broncodilatador de curta ação. Quando é encontrado um padrão obstrutivo no idoso, deve tentar‑se demonstrar reversibilidade através da inalação de um agonista β ‑adrenergico de acção rápida. Considera‑se que há reversibilidade quando se verifica um aumento do FEV1 superior a 12% e a 200 mL2,18.
No entanto, nos idosos observa‑se frequentemente disfunção adrenérgica β, resultado de uma diminuição do número destes recetores no músculo liso das vias respiratórias18.
A função do recetor colinérgico está menos bem estudada, mas pensa ‑se que a sua disfunção com a idade é menos marcada. Assim, ao avaliar a reversibilidade em doentes idosos, caso esta não se observe com o agonista adrenérgico β, deve repetir‑se o teste com um agente anticolinérgico18. O diagnóstico de asma não pode ser excluído se não ocorrer reversibilidade18,27,41.
Em alguns doentes, embora não se verifique reversibilidade com os broncodilatadores, ocorre uma melhoria da função respiratória quando é administrado um corticóide sistémico. A inflamação crónica das vias respiratórias diminui a expressão de recetores adrenérgicos (principalmente β2), reduzindo consequentemente a eficácia do agonista. O corticoide limita este processo, possibilitando uma melhoria da função pulmonar18. Assim, em casos difíceis, deverá ser equacionada terapêutica com um corticoide oral durante duas semanas antes de repetir a espirometria18.
Alguns estudos têm demonstrado que há uma maior reatividade brônquica no idoso, pelo que o envelhecimento pode influenciar de forma independente a capacidade de resposta das vias respiratórias. Existe uma relação entre o grau de reatividade brônquica e a função pulmonar pre‑teste, sendo que um FEV1 diminuído prediz hiperreatividade.
Outros fatores que podem contribuir para uma hiperreatividade das vias respiratórias são a atopia e os hábitos tabágicos. Além disto, é importante relembrar que a perceção da broncoconstrição pode estar diminuída no idoso42. Assim, atualmente, a utilidade da prova de provocação brônquica com metacolina não é clara, sendo que um resultado positivo do teste deve ser interpretado cautelosamente42.
A diminuição do peak expiratory flow (PEF) pode ser útil no diagnóstico e monitorização da asma em doentes jovens. Contudo, a fraqueza e a má coordenação musculares em alguns idosos leva a avaliações imprecisas, não existindo nenhuma vantagem na sua utilização neste grupo etário43.
A avaliação da capacidade de difusão do monóxido de carbono (DLCO) é, por vezes, considerada útil na distinção entre asma e DPOC18. Em alguns casos de DPOC, a DLCO encontra ‑se diminuída devido à destruição alveolar terminal do enfisema, que não ocorre na asma. No entanto, estudos demonstram que as diferenças, embora estatisticamente significativas, não podem ser utilizadas clinicamente para separar os dois grupos devido a uma grande sobreposição2.
A fração exalada de óxido nítrico (FeNO) é utilizada no diagnóstico e seguimento dos doentes com asma. O óxido nítrico, além de funcionar como um neurotransmissor, participa na regulação da broncoconstrição, integridade vascular e relaxamento do músculo liso vascular. Os asmáticos têm valores mais elevados, podendo as alterações medidas refletir o grau de controlo da doença. Estudos nesta área têm mostrado resultados conflituosos, sendo que a relação entre asma, inflamação das vias respiratórias e FeNO continua pouco esclarecida. Consequentemente, o uso do FeNO na asma exige padronização dos valores de referência.
Por isto e pela falta de estudos em idosos, não se preconiza o uso desta técnica por rotina44.
Tratamento
Os objetivos do tratamento da asma no idoso são idênticos aos dos doentes mais jovens: tratar os sintomas agudos, prevenir as recorrências ao serviço de urgência, diminuir os internamentos e preservar um nível de actividade normal através da otimização da função pulmonar25.
Estes objetivos devem ser atingidos com o mínimo de efeitos adversos da medicação.
Estudos populacionais em adultos asmáticos mais velhos mostraram que, ao contrário de muitos adultos mais jovens, que muitas vezes apenas necessitam de terapêutica de SOS com beta‑agonistas de curta ação (SABA); a maioria necessita de tratamento de manutenção34.
No entanto, o subtratamento destes doentes é comum, encontrando‑se vários fatores contributivos enumerados no Quadro 2.

Muitos idosos requerem terapêuticas complexas, podendo a adesão ser dificultada pelas comuns faltas de memória e dificuldades económicas. Muitos também vivem sozinhos, o que também cria obstáculos ao tratamento.
Além disso, por vezes não têm um aporte nutricional adequado, assim como conforto físico e emocional34.
A educação do doente reveste‑se de um papel essencial no tratamento do idoso. Os principais objetivos incluem alcançar uma gestão adequada da doença e melhorar a adesão ao tratamento. A autogestão exige não só a aquisição de conhecimentos e capacidades, mas também mudanças de comportamento, a fim de ter efeitos positivos. Os idosos asmáticos tendem a aceitar uma abordagem passiva: envolvem‑se menos no tratamento e raramente procuram informação suplementar. Ainda assim, uma autogestão eficaz é possível45. O apoio humanitário e solidário do médico e equipa de saúde pode ser tão benéfico como a intervenção farmacológica. Deve haver sensibilidade para as questões económicas, prescrevendo opções menos dispendiosas.
Instruções escritas com os medicamentos e respectivos esquemas posológicos são particularmente úteis34.
Existem múltiplos estudos sobre o papel do cuidador da criança com asma. Não encontramos nenhum no caso do idoso, mas não será difícil compreender a sua importância, nomeadamente na administração de medicamentos e no acompanhamento dos idosos às consultas de seguimento.
Por isso, o seguimento do doente idoso deve ser multidimensional, com ênfase no tratamento farmacológico, na reabilitação individual e na intervenção social. Existem muitos desafios no tratamento da asma na população idosa, entre os quais uma maior suscetibilidade para efeitos adversos e interações medicamentosas. É particularmente importante tratar qualquer doença em idosos, incluindo a asma, com a mínima dose eficaz2,32.
O tratamento farmacológico da asma no idoso não difere do que é recomendado em adolescentes e adultos com menos de 65 anos. Os protocolos utilizam uma abordagem escalonada, baseada na frequência e intensidade dos sintomas e na resposta clínica às intervenções terapêuticas.
Quando os sintomas e a função pulmonar agravam, opta‑se por uma terapêutica mais intensiva. Quando os sintomas melhoram, a terapêutica deve ser reduzida. Existem várias abordagens escalonadas, sendo apresentada, de forma simplificada, no esquema de tratamento do Global Initiative on Asthma25 – Figura 1.
Os corticoides diminuem a inflamação das vias aéreas e a hiperreatividade brônquica, melhoram a função pulmonar, reduzem os sintomas e melhoram a qualidade de vida global25. Muitos estudos têm demonstrado que os corticoides inalados (ICS) são seguros e eficazes no tratamento da asma. O seu uso prolongado apresenta um bom perfil de segurança, mas doses elevadas podem causar supressão do eixo hipotalamo‑hipofise‑suprarrenal e osteopenia. Os efeitos adversos locais possíveis incluem disfonia, tosse e candidíase orofaríngea. Estes podem geralmente ser evitados através da utilização de uma câmara expansora com o inalador de dose calibrada (MDI) e de lavagem da boca após cada utilização no caso dos dispositivos de pó seco (DPI)46.
Apesar do papel fundamental dos ICS na asma, observa‑se que nem todos os asmáticos respondem ao tratamento com ICS, ocorrendo falência terapêutica em 25 a 35% dos doentes. O fenótipo caracterizado por inflamação neutrofílica, mais comum no idoso, tem menor probabilidade de resposta aos ICS. Este facto, aliado a um uso incorreto dos inaladores, pode justificar a menor resposta aos ICS nos doentes idosos47.
Os agonistas adrenérgicos β são fármacos importantes no tratamento agudo e crónico de asma. Como já discutido, o idoso parece ser menos sensível a este grupo, em comparação com os doentes jovens. Este fenómeno parece ser mais pronunciado nos SABA.
Os SABA por via inalatória são o tratamento de escolha na agudização de asma. No geral, são seguros e eficazes em todos os grupos etários. Apesar da absorção sistémica mínima, é frequente ocorrer taquicardia ligeira, presumivelmente devida à vasodilatação que resulta da estimulação de recetores β2 do músculo liso vascular. Pode também ocorrer tremor, particularmente problemático no idoso.
Este é provavelmente causado pela estimulação dos receptores β2 do músculo esquelético. Os SABA podem ainda provocar hipocaliemia e um aumento do intervalo QT, ambos os efeitos dependentes da dose. Uma vez que estes fenómenos podem causar morte súbita por arritmia ventricular e complicar a doença isquémica coronária, no idoso os SABA devem ser usados com precaução46.
Os agonistas adrenérgicos β de longa ação (LABA) apenas devem ser usados em terapêutica de manutenção associados a ICS, revelando neste caso efeitos benéficos na função pulmonar, nos sintomas e na prevenção de agudizações18,47.
Os antagonistas dos recetores dos leucotrienos (ARL) são também utilizados no controlo da asma, tendo eficácia comprovada em todos os grupos etários, incluindo no idoso. Parecem ser particularmente úteis nos asmáticos com rinite concomitante e/ou fumadores. São eficazes no tratamento da asma induzida por alergénios e exercício e da doença respiratória exacerbada por AINE. Também reduzem a frequência das agudizações de asma e são, no geral, muito seguros48. Quando usados isoladamente são menos eficazes, comparativamente com os ICS49. Podem ser usados em alternativa aos LABA; apresentam, no entanto, menor eficácia do que a associação ICS+LABA50.
Os anticolinérgicos têm um excelente perfil de segurança no idoso. Alguns idosos parecem ter uma resposta particularmente eficaz a este grupo de fármacos, pelo que devem ser considerados quando é necessária terapêutica broncodilatadora adicional. No entanto, o seu papel no tratamento de manutenção da asma no idoso ainda não está completamente esclarecido47,51.
As xantinas têm um efeito broncodilatador que pode ser benéfico em doentes não controlados com a associação ICS+LABA. Contudo, o seu uso tem vindo a diminuir na última década devido a preocupações de segurança, principalmente em idosos. O intervalo terapêutico estreito da teofilina, a frequência de doenças concomitantes que alteram a sua farmacocinética e a interação com múltiplos fármacos que afetam a sua depuração tornam essencial acompanhar de perto os níveis séricos de teofilina em asmáticos idosos. A toxicidade da teofilina pode provocar convulsões e arritmias cardíacas, como fibrilação auricular, taquicardias supraventriculares e taquicardia ventricular. A causa mais comum de toxicidade pela teofilina é a sobredosagem do fármaco pelo doente2,20,47.
Vários agentes biológicos estão em fases avançadas de estudo, mas apenas o omalizumab, um anticorpo monoclonal dirigido à IgE sérica, e o mepolizumab, um anti‑interleucina5, são atualmente opções terapêuticas em doentes asmáticos graves, incluindo os idosos52. Ambos reduzem a incidência de exacerbações e internamentos e a dose diária de corticoide oral. O seu custo é superior ao das outras terapêuticas para a asma52.
Aerossolterapia A aerossolterapia pode ser feita com dispositivos simples (MDI ou DPI) ou por sistemas de nebulização. Os MDI, acionados manualmente, exigem uma boa capacidade de coordenação para garantir a sua ativação, inalação e suspensão da respiração na sequência precisa. O uso de câmara expansora facilita a sua utilização e aumenta a eficácia terapêutica ao reduzir a necessidade de coordenação.
A sua utilização diminui ainda a deposição orofaríngea, reduzindo assim a incidência de candidíase orofaríngea, e aumenta a deposição pulmonar, melhorando a função pulmonar, em comparação com doentes que usam o MDI diretamente na boca. Por todos estes motivos a sua utilização em idosos é altamente recomendada18,47.
Os DPI são de mais fácil utilização, pois são activados pela respiração, logo requerem menor coordenação. No entanto, um número significativo de idosos não tem fluxo inspiratório suficiente para ativar o sistema. Adicionalmente, muitos doentes queixam‑se de dificuldade em perceber se inalaram ou não o fármaco18,34.
A avaliação da função cognitiva é essencial em idosos nos quais a aerossolterapia está a ser considerada. Nos casos em que se verifica incapacidade de utilização dos dispositivos mais simples, como por exemplo em doentes com perturbações cognitivas, o uso de sistemas de nebulização pode ser uma opção53. Os nebulizadores não requerem cooperação ou coordenação do doente, tornando mais fácil a administração dos fármacos. Contudo, não há evidência de que os nebulizadores sejam melhores do que os MDI no tratamento da asma, particularmente quando estes são usados em câmara expansora18. De referir que os nebulizadores ultrassónicos apenas estão indicados quando o objetivo é a humidificação das vias respiratórias, e somente os nebulizadores pneumáticos devem ser utilizados para administração de fármacos53.
Controlo dos desencadeantes e papel das comorbilidades
Na asma, em qualquer idade, é essencial a educação com o objetivo de evitar os desencadeantes das agudizações.
Embora os aeroalergénios sejam menos importantes no idoso, em doentes com sensibilidade conhecida a alergénios específicos devem ser instituídas medidas de controlo ambiental47.
Tal como referido, os fatores desencadeantes mais importantes nesta faixa etária são as infeções do trato respiratório e o contacto com irritantes e aerossóis de uso doméstico. Sendo surpreendentemente comum o tabagismo entre os asmáticos, observa‑se que os fumadores apresentam, de forma geral, a doença mal controlada e uma menor resposta aos corticoides27. Embora mais benéfica em idade precoce, a abstenção tabágica deve ser sempre incentivada. Os fármacos tradicionalmente utilizados no apoio à cessação tabágica têm segurança e eficácia equivalente no idoso47.
O exercício físico é muito importante nos doentes com patologia respiratória crónica, estando demonstrado que melhora a qualidade de vida também no asmático idoso54. Contudo, uma vez que a implementação de alterações no estilo de vida do idoso é frequentemente difícil, estes programas podem não ser bem‑sucedidos em alguns casos46.
As comorbilidades, comuns no idoso, podem alterar a história natural da asma, complicar o seu controlo e aumentar o risco de interações medicamentosas29,32.
Além disso, do ponto de vista do doente, existe uma dificuldade adicional em cumprir os vários esquemas posológicos.
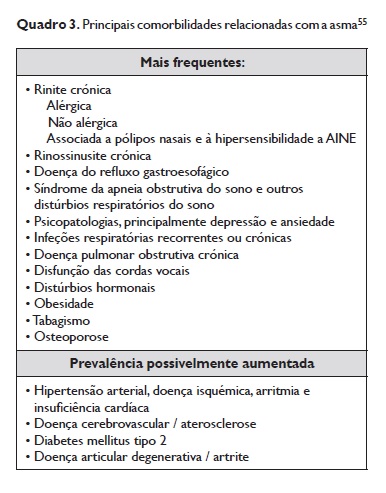
As comorbilidades mais frequentes encontram‑se listadas no Quadro 3. Vários estudos encontraram também uma associação entre a perda de controlo da asma e as várias comorbilidades. Assim, o tratamento adequado destas pode contribuir de forma eficaz para o controlo da asma. A DRGE é exemplo óbvio desta associação, assim como a rinite alérgica. Por outro lado, o tratamento inadequado de outras comorbilidades, como a hipertensão arterial, a insuficiência cardíaca ou o glaucoma, pode levar ao agravamento da asma55.
RINITE ALÉRGICA
A rinite define‑se como uma inflamação da mucosa nasal e carateriza‑se por sintomas de congestão nasal, rinorreia (anterior e posterior), prurido nasal e espirros.
Pode ser dividida genericamente em duas grandes categorias: alérgica e não alérgica. A rinite alérgica é a forma mais comum de rinite não infeciosa e está associada a uma resposta imune mediada por IgE, desencadeada por diversos alergénios56. A rinite não alérgica é caracterizada por sintomas semelhantes aos da rinite alérgica, mas que não resultam de uma reação mediada pelo sistema imunitário.
A prevalência de rinite não alérgica aumenta com a idade; estima‑se que nos doentes com mais de 50 anos corresponda a mais de 60% dos casos de rinite57. No idoso, são mais comuns os subtipos idiopático, atrófico primário, gustativo e induzido por fármacos16.
A prevalência de rinite tem aumentado muito nos últimos anos, constituindo um importante problema de saúde pública nos países desenvolvidos. O subdiagnóstico é frequente e tem, assim, um grande impacto na qualidade de vida. Em Portugal, a prevalência da rinite no idoso foi avaliada num estudo transversal de base populacional com 3678 indivíduos com 65 anos ou mais, através de um questionário. A prevalência estimada do diagnóstico de rinite em idosos foi de 29,8%28.
A rinite tem um impacto significativo na qualidade de vida dos doentes, sendo causa frequente de distúrbios do sono. No idoso, este efeito é particularmente importante, dado que a insónia altera processos fisiológicos, como o metabolismo da glicose, a cognição e o controlo do apetite.
Outras consequências frequentes incluem cefaleias, dificuldades na concentração e irritabilidade. Estes sintomas podem interferir nas atividades de vida diária, trabalho e lazer16.
Manifestações clínicas e diagnóstico diferencial
A rinite carateriza‑se por sintomas de obstrução nasal, rinorreia, prurido e espirros. Na população geriátrica associam‑se também frequentemente a formação de crostas intranasais, a hipo/anosmia, a secura nasal e a tosse16,56. Não é possível distinguir inequivocamente entre rinite alérgica e não alérgica com base apenas na clínica.
Contudo, na rinite não alérgica há menor frequência de espirros e prurido, os sintomas podem ser perenes ou esporádicos sem sazonalidade clara e podem ser exacerbados por desencadeantes inespecíficos, como cheiros fortes, alimentos, emoções ou mudanças climatéricas58.
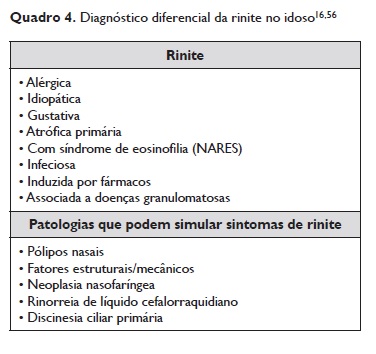
O diagnóstico diferencial da rinite alérgica é vasto, encontrando‑se listado no Quadro 4. Por isso, é fundamental excluir outras doenças com apresentação semelhante.
Pela sua importância no doente idoso, serão abordadas sumariamente as rinites idiopática, gustativa, atrófica primária e induzida por fármacos.
Rinite idiopática
É a forma mais comum de rinite não alérgica, sendo a sua prevalência superior na população idosa. Não tem uma etiologia imunológica ou infeciosa evidente e não está associada a eosinofilia nasal59. A sua fisiopatologia ainda é desconhecida; contudo, quando a rinorreia é o sintoma predominante, parece existir uma atividade colinérgica secretora aumentada, uma vez que a atropina reduz eficazmente as secreções. Em doentes com predominância de obstrução nasal parecem existir neurónios nocicetivos com sensibilidade aumentada a estímulos inócuos60.
Rinite gustativa
Carateriza‑se por rinorreia aquosa profusa após a ingestão de determinados alimentos. Estes sintomas podem ser constrangedores e levar mesmo a uma restrição alimentar intencional. O álcool e alimentos picantes ou frios são os mais frequentemente implicados. Especula‑se que resulta de mecanismos vagais, vasodilatação nasal ou outros mecanismos ainda indeterminados56,60.
Rinite atrófica primária
Resulta das alterações anatómicas e fisiológicas nasais decorrentes do envelhecimento, nomeadamente atrofia glandular nasal, alterações vasculares, diminuição da humidificação nasal e atraso do transporte mucociliar. As alterações histopatológicas associadas incluem atrofia da mucosa, metaplasia escamosa e infiltrado inflamatório crónico.
A excessiva evaporação da camada de muco, secundária às cavidades nasais alargadas e à diminuição da área de superfície da mucosa, provoca um muco espesso persistente e uma alteração do fluxo aéreo61. Os sintomas típicos incluem rinorreia posterior, tosse crónica, obstrução e secura nasal, assim como pigarro, secreções espessas e crostas nasais.
A rinite atrófica primária é um diagnóstico de exclusão; uma vez que apresenta sintomas semelhantes a outros tipos de rinite, é muitas vezes mal diagnosticada, não sendo realizado um tratamento adequado16,61.
Rinite induzida por fármacos
Esta patologia é de particular importância na população geriátrica, uma vez que a multiplicidade de comorbilidades e a polimedicação são problemas comuns.
Vários fármacos podem provocar rinite; os mecanismos incluem alterações da regulação autonómica da mucosa e vasos nasais, compromisso da atividade plaquetária e efeitos no sistema imunitário e endócrino. São exemplo os anti‑hipertensores de ação central e os inibidores da enzima de conversão da angiotensina, alguns antipsicóticos (pelas suas propriedades antagonistas α e β), os bloqueadores α utilizados no tratamento da hipertrofia benigna da próstata e os inibidores selectivos da fosfodiesterase tipo 5 usados no tratamento da disfunção eréctil16. Os descongestionantes tópicos, quando usados em excesso, também podem causar rinite por vasodilatação rebound, designando‑se neste caso rinite medicamentosa. O idoso apresenta um risco aumentado deste efeito adverso devido à atrofia e secura da mucosa nasal de que normalmente já sofre62. Doentes com hipersensibilidade ao ácido acetilsalicílico, para além de rinite, têm, como qualquer doente que faça antiagregantes plaquetários, também maior risco de epistaxis prolongadas. Outros fármacos que podem causar rinite no idoso incluem AINE, antidepressivos, sedativos, imunossupressores, antivirais e retinoides orais16,56.
Especificidades do tratamento
O tratamento da rinite no idoso é complicado pela presença de comorbilidades. Aproximadamente metade dos indivíduos com mais de 75 anos tem três ou mais doenças e tomam três ou mais fármacos. Nesta população, há também preocupações na adesão à terapêutica,devido a défices físicos ou cognitivos e a questões financeiras63.
O tratamento da rinite alérgica assenta, como na asma, em dois componentes principais: a evicção alergénica e a terapêutica farmacológica.
As medidas de controlo ambiental e evicção alergénica incluem a prevenção de contacto com os alergénios em causa, com agentes irritantes inespecíficos e com outros desencadeantes16. Estas medidas devem ser consideradas em todos os casos de rinite alérgica. Quando se diagnostica alergia a epitélios de animais, estes devem ser afastados do contacto direto com o doente. Estes fatores são particularmente importantes nos idosos, que tendem a passar mais tempo dentro de casa e, portanto, estão mais expostos a alergénios interiores do que a alergénios exteriores. Estão, assim, mais tempo em contacto com alergénios perenes e difíceis de controlar.16
Embora as medidas de evicção alergénica sejam importantes, é impossível remover todos os alergénios do ambiente, pelo que habitualmente é necessário tratamento farmacológico para controlo dos sintomas.
Os anti‑histaminicos de primeira geração estão contraindicados no idoso, pois apresentam inúmeros efeitos adversos sobre o sistema nervoso central e ainda múltiplas interações medicamentosas57. Dada a sua lipofilia, atravessam prontamente a barreira hematoencefálica, ligam‑se aos recetores H1 centrais e provocam sedação, tonturas, diminuição do estado de alerta e confusão, particularmente problemáticos no idoso46. Por interferência no sono, afetam marcadamente a atenção e o desempenho cognitivo, pelo que podem condicionar a condução de veículos62. Como não possuem selectividade para o recetor H1, também se ligam a recetores dopaminérgicos, serotoninérgicos, muscarínicos e colinérgicos.
Estas ligações não específicas podem criar outros efeitos adversos, incluindo retenção urinária, obstipação, arritmias e hipotensão postural, muitas vezes relevantes em idosos46.
Os anti‑histaminicos tópicos são uma boa alternativa à terapêutica oral. A azelastina é bem tolerada por doentes geriátricos. Os efeitos adversos mais comuns incluem gosto amargo, sedação, cefaleias e irritação local. Os anti‑histaminicos tópicos têm maior eficácia quando combinados com corticoides nasais64.
Os corticoides tópicos nasais são geralmente bem tolerados no idoso, tendo efeitos sistémicos negligenciáveis.
No entanto, em 5 a 10% dos doentes podem provocar ardor e epistaxis e agravar a secura nasal57. Os agonistas adrenérgicos α, vulgo descongestionantes, devem ser evitados nos doentes idosos com comorbilidades, como doença arterial coronária, diabetes mellitus, hipertensão arterial, hipertiroidismo, glaucoma de ângulo fechado ou retenção urinária. Os efeitos adversos dos descongestionantes orais incluem palpitações, insónia, nervosismo e irritabilidade. Alguns doentes podem ter problemas com a micção e diminuição do apetite65.
O ácido cromoglícico exige administração diária frequente, pelo que raramente é utilizado, embora apresente um excelente perfil de segurança. Pode ser uma boa opção em idosos que não toleram anti‑histaminicos e descongestionantes, ou com o objetivo de evitar interacções medicamentosas46.
CONCLUSÕES
A asma e a rinite alérgica são doenças com uma prevalência crescente. Têm muitas semelhanças em termos fisiopatológicos, apresentando respostas celulares análogas, embora com sintomas distintos devido às diferentes estruturas envolvidas.
Atualmente é consensual que a asma no idoso é um problema comum que leva ao comprometimento da função respiratória e da qualidade de vida. Neste grupo etário, é uma patologia pouco estudada e, muitas vezes, subdiagnosticada e subtratada, sendo expectável um peso crescente da asma nos próximos anos. Os cuidados aos asmáticos idosos podem ser melhorados através do reconhecimento das questões únicas associadas ao envelhecimento. Uma avaliação multidimensional, abordando os diferentes domínios das doenças das vias respiratórias, fatores de risco e comorbilidades, pode ajudar a formular um plano integrado ajustado a esta faixa etária.
O diagnóstico de asma no idoso baseia‑se nos mesmos achados clínicos e exames complementares utilizados em populações mais jovens, sendo que, no entanto, a sua interpretação é frequentemente mais complexa.
Apesar da multiplicidade de opções terapêuticas disponíveis, muitos idosos asmáticos mantêm um mau controlo da doença. Muitos toleram ou não distinguem o mau controlo dos sintomas; além disto, frequentemente não são incentivados a desenvolver uma autogestão da sua doença e apresentam uma baixa adesão à terapêutica.
As comorbilidades ou outras terapêuticas concomitantes contribuem também para um controlo insuficiente da asma.
Novos estudos deverão ter como objetivo melhorar a compreensão da asma e das doenças das vias respiratórias.
Embora dados sugiram que a asma no idoso é fenotipicamente diferente, é imperativa a realização de novos estudos nesta área, com o objetivo de esclarecer o potencial impacto deste facto sobre o diagnóstico, tratamento e prognóstico da doença.
É também necessário perceber melhor as alterações fisiopatológicas que ocorrem nas vias aéreas de idosos com asma, incluindo o desenvolvimento da obstrução irreversível do fluxo aéreo. Além disso, é importante esclarecer a relação entre a asma e a DPOC, encontrando melhores métodos para distinguir as duas entidades.
Vários aspetos únicos no idoso afetam o diagnóstico e o tratamento da rinite. As alterações estruturais e fisiológicas nasais associadas ao envelhecimento predispõem o idoso à rinite. O aumento das comorbilidades leva ao consumo de mais medicamentos, que podem por sua vez afetar negativamente o trato respiratório superior.
A importância do tratamento da rinite alérgica no idoso é ainda enfatizada pelo facto de essa patologia aumentar o risco de asma. No que toca ao tratamento, é de salientar a importância da evicção alergénica, uma vez que pode reduzir a polimedicação.
REFERÊNCIAS
1. Cardona V, Guilarte M, Luengo O, Labrador‑Horrillo M, Sala ‑Cunill A, Garriga T. Allergic diseases in the elderly. Clin Transl Allergy 2011;1:11. [ Links ]
2. Hanania NA, King MJ, Braman SS, Saltoun C, Wise RA, Enright P, et al . Asthma in the elderly: current understanding and future research needs: A Report of a National Institute on Aging (NIA) Workshop. J Allergy Clin Immunol 2011;128(3 Suppl):S4 ‑ S24. [ Links ]
3. Disponível em: www.ine.pt. [ Links ]
4. Ventura MT, DAmato A, Giannini M, Carretta A, Tummolo RA, Buquicchio R. Incidence of allergic diseases in an elderly population. Immunopharmacol Immunotoxicol 2010;32(1):165 ‑ 70. [ Links ]
5. Wuthrich B, Schmid ‑Grendelmeier P, Schindler C, Imboden M, Bircher A, Zemp E, et al . Prevalence of atopy and respiratory allergic diseases in the elderly SAPALDIA population. Int Arch Allergy Immunol 2013;162(2):143‑8. [ Links ]
6. Cruz, L. Realizado sob a orientação de Veríssimo T e Cruz C. Doença alérgica respiratória no idoso – Artigo de Revisão. Trabalho final do 6.º ano médico com vista à atribuição do grau de mestre no âmbito do ciclo de estudos de mestrado integrado em medicina. 2015. Disponível em https://estudogeral.sib.uc.pt/bitstream/10316/31464/1/Doença%20Alérgica%20Respiratória%20no%20Idoso%20‑%20Lu%C3%ADs%20Cruz.pdf. [ Links ]
7. Gomez CR, Nomellini V, Faunce DE, Kovacs EJ. Innate immunity and aging. Exp Gerontol 2008;43(8):718 ‑ 28. [ Links ]
8. Mathur SK. Allergy and asthma in the elderly. Semin Respir Crit Care Med 2010;31(5):587 ‑ 95. [ Links ]
9. Viswanathan RK, Mathur SK. Role of allergen sensitization in older adults. Curr Allergy Asthma Rep 2011;11(5):427 ‑ 33. [ Links ]
10. Todo ‑Bom A, Mota ‑ Pinto A, Alves V, Santos ‑ Rosa M. Aging and asthma – changes in CD45RA, CD29 and CD95 T cells subsets. Allergol Immunopathol (Madr) 2012;40(1):14 ‑ 9. [ Links ]
11. Sandmand M, Bruunsgaard H, Kemp K, Andersen ‑ Ranberg K, Pedersen AN, Skinhoj P, et al . Is ageing associated with a shift in the balance between Type 1 and Type 2 cytokines in humans? Clin Exp Immunol 2002;127(1):107 ‑ 14. [ Links ]
12. Dunn ‑ Walters DK, Ademokun AA. B cell repertoire and ageing. Curr Opin Immunol 2010;22(4):514 ‑ 20. [ Links ]
13. Gomez CR, Boehmer ED, Kovacs EJ. The aging innate immune system. Curr Opin Immunol 2005;17(5):457 ‑ 62. [ Links ]
14. Chambers ES, Hawrylowicz CM. The impact of vitamin D on regulatory T cells. Curr Allergy Asthma Rep 2011;11(1):29 ‑ 36. [ Links ]
15. Giunta S. Exploring the complex relations between inflammation and aging (inflamm ‑ aging): anti ‑ inflamm ‑ aging remodelling of inflamm ‑ aging, from robustness to frailty. Inflamm Res 2008;57(12):558 ‑ 63. [ Links ]
16. Pinto J, Jeswani S. Rhinitis in the geriatric population. Allergy Asthma Clin Immunol 2010;6(1):10. [ Links ]
17. Janssens JP, Pache JC, Nicod LP. Physiological changes in respiratory function associated with ageing. Eur Respir J 1999;13(1):197 ‑ 205. [ Links ]
18. Chotirmall SH, Watts M, Branagan P, Donegan CF, Moore A, McElvaney NG. Diagnosis and management of asthma in older adults. J Am Geriatr Soc 2009;57(5):901 ‑ 9. [ Links ]
19. Sharma G, Goodwin J. Effect of aging on respiratory system physiology and immunology. Clin Interv Aging 2006;1(3):253 ‑ 60. [ Links ]
20. Yanez A, Cho S‑H, Soriano J, Rosenwasser L, Rodrigo G, Rabe K, et al . Asthma in the elderly: what we know and what we have yet to know. World Allergy Organ J 2014;7(1):8. [ Links ]
21. Quanjer PH, Stanojevic S, Cole TJ, Baur X, Hall GL, Culver BH, et al . Multi ‑ ethnic reference values for spirometry for the 3 ‑ 95 ‑ yr age range: the global lung function 2012 equations. Eur Respir J 2012; 40: 1324 ‑ 43. [ Links ]
22. Lindemann J, Sannwald D, Wiesmiller K. Age ‑ related changes in intranasal air conditioning in the elderly. Laryngoscope 2008;118(8):1472 ‑ 5. [ Links ]
23. Ho JC, Chan KN, Hu WH, Lam WK, Zheng L, Tipoe GL, et al . The effect of aging on nasal mucociliary clearance, beat frequency, and ultrastructure of respiratory cilia. Am J Respir Crit Care Med 2001;163(4):983 ‑ 8. [ Links ]
24. Boyce JM, Shone GR. Effects of ageing on smell and taste. Postgrad Med J 2006;82(966):239 ‑ 41. [ Links ]
25. Global Initiative for Asthma. Global Strategy for Asthma Management and Prevention,2017. Available from: http://www.ginasthma.org . [ Links ]
26. Moorman JE, Rudd RA, Johnson CA, King M, Minor P, Bailey C, et al . National surveillance for asthma–United States, 1980 ‑ 2004. MMWR Surveill Summ 2007;56:1 ‑ 54. [ Links ]
27. Gibson PG, McDonald VM, Marks GB. Asthma in older adults. Lancet 2010;376(9743):803 ‑ 13. [ Links ]
28. Morais‑Almeida M, Pité H, Pereira AM, Nunes C, Fonseca J. Asma e rinite no idoso: Estudo epidemiológico nacional. Rev Port Imunoalergologia 2014;22(1):33 ‑ 42. [ Links ]
29. Bellia V, Pedone C, Catalano F, Zito A, Davi E, Palange S, et al . Asthma in the elderly: mortality rate and associated risk factors for mortality. Chest 2007;132(4):1175 ‑ 82. [ Links ]
30. Adams RJ, Wilson DH, Taylor AW, Daly A, Tursan dEspaignet E, Dal Grande E, et al . Coexistent chronic conditions and asthma quality of life: a population ‑ based study. Chest 2006;129(2):285 ‑ 91. [ Links ]
31. Bahadori K, Doyle ‑ Waters M, Marra C, Lynd L, Alasaly K, Swiston J, et al . Economic burden of asthma: a systematic review. BMC Pulmonary Medicine 2009;9(1):24. [ Links ]
32. Jones SC, Iverson D, Burns P, Evers U, Caputi P, Morgan S. Asthma and ageing: an end users perspective–the perception and problems with the management of asthma in the elderly. Clin Exp Allergy 2011;41(4):471 ‑ 81. [ Links ]
33. Allen SC, Vassallo M, Khattab A. The threshold for sensing airflow resistance during tidal breathing rises in old age: implications for elderly patients with obstructive airways diseases. Age Ageing 2009;38(5):548 ‑ 52. [ Links ]
34. Braman SS, Hanania NA. Asthma in older adults. Clin Chest Med 2007;28(4):685 ‑ 702. [ Links ]
35. Smith AM, Villareal M, Bernstein DI, Swikert DJ. Asthma in the elderly: risk factors and impact on physical function. Ann Allergy Asthma Immunol 2012;108(5):305 ‑ 10. [ Links ]
36. de Nijs SB, Venekamp LN, Bel EH. Adult ‑ onset asthma: is it really different? Eur Resp Rev 2013;22(127):44 ‑ 52. [ Links ]
37. Tzortzaki EG, Proklou A, Siafakas NM. Asthma in the elderly: Can we distinguish it from COPD? J Allergy (Cairo) 2011;2011:843543. [ Links ]
38. Boulet LP. Influence of comorbid conditions on asthma. Eur Respir J 2009;33(4):897 ‑ 906. [ Links ]
39. Ronmark E, Lindberg A, Watson L, Lundback B. Outcome and severity of adult onset asthma ‑ report from the obstructive lung disease in northern Sweden studies (OLIN). Respir Med 2007;101(11):2370 ‑ 7. [ Links ]
40. Lehmann S, Vollset SE, Nygaard HA, Gulsvik A. Factors determining performance of bronchodilator reversibility tests in middle ‑ aged and elderly. Respir Med 2004;98(11):1071 ‑ 9. [ Links ]
41. Bom AT, Pinto AM. Allergic respiratory diseases in the elderly. Respir Med 2009;103(11):1614 ‑ 22. [ Links ]
42. Scichilone N, Messina M, Battaglia S, Catalano F, Bellia V. Airway hyperresponsiveness in the elderly: prevalence and clinical implications. Eur Respir J 2005;25(2):364 ‑ 75. [ Links ]
43. Buist AS, Vollmer WM, Wilson SR, Frazier EA, Hayward AD. A randomized clinical trial of peak flow versus symptom monitoring in older adults with asthma. Am J Respir Crit Care Med 2006;174(10):1077 ‑ 87. [ Links ]
44. Michils A, Baldassarre S, Van Muylem A. Exhaled nitric oxide and asthma control: a longitudinal study in unselected patients. Eur Resp J 2008;31(3):539 ‑ 46. [ Links ]
45. Baptist AP, Ross JA, Yang Y, Song PX, Clark NM. A randomized controlled trial of a self ‑ regulation intervention for older adults with asthma. J Am Geriatr Soc 2013;61(5):747 ‑ 53. [ Links ]
46. Busse PJ, Kilaru K. Complexities of diagnosis and treatment of allergic respiratory disease in the elderly. Drugs Aging 2009;26(1):1 ‑ 22. [ Links ]
47. Melani AS. Management of asthma in the elderly patient. Clin Interv Aging 2013;8:913 ‑ 22. [ Links ]
48. Price DB, Swern A, Tozzi CA, Philip G, Polos P. Effect of montelukast on lung function in asthma patients with allergic rhinitis: analysis from the COMPACT trial. Allergy 2006;61(6):737 ‑ 42. [ Links ]
49. Chauhan BF, Ducharme FM. Anti ‑ leukotriene agents compared to inhaled corticosteroids in the management of recurrent and/or chronic asthma in adults and children. The Cochrane Database of Systematic Reviews. 2012;5:Cd002314. [ Links ]
50. Ducharme FM, Lasserson TJ, Cates CJ. Addition to inhaled corticosteroids of long ‑ acting beta2 ‑ agonists versus anti ‑ leukotrienes for chronic asthma. The Cochrane Database of Systematic Reviews. 2011(5):Cd003137. [ Links ]
51. Lipworth BJ. Emerging role of long acting muscarinic antagonists for asthma. Br J Clin Pharmacol 2014;77(1):55‑62. [ Links ]
52. Regateiro F, Moura AL, Faria E. Novos biológicos para o tratamento da asma. Rev Port Imunoalergologia 2017;25(2):99‑113. [ Links ]
53. Cuidados respiratórios domiciliários: Prescrição de aerossolterapia por sistemas de nebulização. Norma da Direcao‑Geral da Saúde n.º 021/2011 de 28/09/2011 atualizada a 11/09/2015. [ Links ]
54. Turner S, Eastwood P, Cook A, Jenkins S. Improvements in symptoms and quality of life following exercise training in older adults with moderate/severe persistent asthma. Respiration 2011;81(4):302 ‑ 10. [ Links ]
55. Boulet LP, Boulay ME. Asthma ‑ related comorbidities. Expert Rev Respir Med 2011;5(3):377 ‑ 93. [ Links ]
56. Wallace DV, Dykewicz MS, Bernstein DI, Blessing ‑ Moore J, Cox L, Khan DA, et al . The diagnosis and management of rhinitis: an updated practice parameter. J Allergy Clin Immunol 2008;122(2 Suppl):S1 ‑ 84. [ Links ]
57. Sahin Yilmaz AA, Corey JP. Rhinitis in the elderly. Curr Allergy Asthma Rep 2006;6(2):125 ‑ 31. [ Links ]
58. Bousquet J, Fokkens W, Burney P, Durham SR, Bachert C, Akdis CA, et al . Important research questions in allergy and related diseases: nonallergic rhinitis: a GA2LEN paper. Allergy 2008;63(7):842 ‑ 53. [ Links ]
59. Lal D, Corey JP. Vasomotor rhinitis update. Curr Opin Otolaryngol Head Neck Surg 2004;12(3):243 ‑ 7. [ Links ]
60. Salib RJ, Harries PG, Nair SB, Howarth PH. Mechanisms and mediators of nasal symptoms in non ‑ allergic rhinitis. Clin Exp Allergy 2008;38(3):393 ‑ 404. [ Links ]
61. Garcia GJ, Bailie N, Martins DA, Kimbell JS. Atrophic rhinitis: A CFD study of air conditioning in the nasal cavity. J Appl Physiol (1985). 2007;103(3):1082 ‑ 92. [ Links ]
62. Slavin RG. Allergic rhinitis: managing the adult spectrum. Allergy Asthma Proc 2006;27(1):9 ‑ 11. [ Links ]
63. Busse PJ. Allergic respiratory disease in the elderly. Am J Med 2007;120(6):498 ‑ 502. [ Links ]
64. Horak F, Zieglmayer UP, Zieglmayer R, Kavina A, Marschall K, Munzel U, et al . Azelastine nasal spray and desloratadine tablets in pollen ‑ induced seasonal allergic rhinitis: a pharmacodynamics study of onset of action and efficacy. Curr Med Res Opin 2006;22(1):151 ‑ 7. [ Links ]
65. Plaut M, Valentine MD. Clinical practice. Allergic rhinitis. N Eng J Med 2005;353(18):1934‑44. [ Links ]
Cíntia Raquel Rito Cruz
Serviço de Imunoalergologia, Hospital de São Bernardo
Rua Camilo Castelo Branco
2910 ‑446 Setúbal
E-mail: cintia.cruz@chs.min‑saude.pt
Financiamento: Nenhum.
Declaração de conflito de interesses: Nenhum.
Data de receção/Received in: 26/10/2017
Data de aceitação/Accepted for publication in: 17/11/2017
Nota: Este artigo baseia‑se em um trabalho final do 6.º ano para atribuição do grau de mestre em Medicina pela Faculdade de Medicina da Universidade de Coimbra [Cruz, L. Realizado sob a orientação de Veríssimo T e Cruz C. Doença alérgica respiratória no idoso – Artigo de Revisão. Trabalho final do 6.º ano médico com vista à atribuição do grau de mestre no âmbito do ciclo de estudos de mestrado integrado em medicina. 2015. Disponível em https://estudogeral.sib.uc.pt/bitstream/10316/31464/1/Doença%20Alérgica%20Respiratória%20no%20Idoso%20%20Lu%C3%ADs%20Cruz.pdf














