Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Portuguesa de Imunoalergologia
versão impressa ISSN 0871-9721
Rev Port Imunoalergologia vol.25 no.1 Lisboa mar. 2017
ARTIGO ORIGINAL
Anafilaxia – 8 anos de internamentos no Serviço de Imunoalergologia do Centro Hospitalar de Lisboa Norte
Anaphylaxis – 8 years of hospital admissions in the Immunoallergology Department of Centro Hospitalar de Lisboa Norte
Inês Sangalho1, Manuel Pereira Barbosa1,2, Manuel Branco Ferreira1,2
1 Clínica Universitária de Imunoalergologia, Faculdade de Medicina da Universidade de Lisboa
2Serviço de Imunoalergologia, Hospital de Santa Maria, Centro Hospitalar Lisboa Norte
RESUMO
Fundamentos: A anafilaxia é uma entidade muito variável do ponto de vista sintomatológico, tornando o seu diagnóstico bastante difícil. A tendência crescente de internamentos por este quadro e a sua incidência na Europa tornam‑na um quadro relativamente comum na realidade em que nos encontramos. Objetivo: Caracterização de uma amostra de doentes internados num serviço de Imunoalergologia com o diagnóstico de anafilaxia. Material e métodos: Foram selecionadas 146 notas de alta cujo diagnóstico de saída foi anafilaxia. Dessas, apenas 133 processos de internamento estavam disponíveis ou continham dados suficientes para análise. A partir desta amostra foram analisados vários aspetos relacionados com o quadro de anafilaxia. Resultados: A anafilaxia foi mais comum no sexo feminino (58 %) e as principais causas foram os fármacos, os alimentos e as provas de provocação, correspondendo respetivamente a 49 %, 26 % e 8 % dos casos. Houve uma predominância de casos de anafilaxia por fármacos no inverno ao invés da anafilaxia alimentar, mais comum na primavera. Metade dos doentes não referiu episódios anteriores de anafilaxia. Registou‑se um predomínio de manifestações mucocutâneas (93 %), seguido de respiratórias (71 %) e de cardiovasculares (32 %). A maioria das reações foi de gravidade moderada (57 %). Registou‑se um maior número de casos graves na anafilaxia por fármacos no sexo masculino, em idades mais avançadas e nos casos sem episódios anteriores. 77 % dos casos foram observados por otorrinolaringologia e em 32 % destes objetivaram‑se alterações das vias aéreas superiores; destas, as alterações laríngeas constituíram 41 % dos casos. 55 % dos doentes receberam tratamento com adrenalina e em 52 % dos casos foi prescrita uma caneta autoinjetora. Conclusões: A maioria das observações assemelha‑se às de outros estudos publicados. No entanto, a administração de adrenalina e a prescrição de caneta autoinjetora são muito superiores nesta série. Além disso, denota‑se também um maior contributo do serviço de otorrinolaringologia na avaliação dos doentes.
Palavras‑chave: Adrenalina, anafilaxia, gravidade, internamento.
ABSTRACT
Background: Anaphylaxis is a very variable entity, sometimes representing a significant diagnostic challenge. The increasing incidence and number of hospitalizations due to anaphylaxis make it a relatively common disease in our reality. Objective: To characterize a population of patients hospitalized in the Allergy Department with the diagnosis of anaphylaxis. Material and methods: In the period 2005‑2013, 146 patients were admitted to our department with anaphylaxis and received hospital discharge. Of those, only 133 discharge reports were available or contained sufficient data for analysis. Results: Anaphylaxis was more common in females (58 %) and the main causes were drugs, food and provocation tests, corresponding respectively to 49 %, 26 % and 8 % of cases. There were more cases of drug anaphylaxis in winter; food anaphylaxis was more common in spring. Half of the patients didnt mention previous episodes of anaphylaxis. There was a predominance of mucocutaneous (93 %) manifestations, followed by respiratory (71 %) and cardiovascular (32 %) manifestations. Most of the reactions were of moderate severity (57 %). There were more severe cases in drug anaphylaxis, in males, in older patients and in patients without previous episodes. 77 % of cases were observed by Otorhinolaryngology, and of these, 32 % showed ENT changes (with laryngeal involvement in 41 %). 55 % of patients received treatment with epinephrine and in 52 % of cases adrenaline auto‑injector was prescribed. Conclusions: Most observations are similar to other published studies. However, the administration of epinephrine and the prescription of an auto‑injector is higher in this series. In addition, it also denotes a greater contribution of the ENT Department in the evaluation of these patients.
Keywords: Anaphylaxis, epinephrine, hospitalization, severity.
INTRODUÇÃO
A anafilaxia pode ser definida como uma reacção de hipersensibilidade, generalizada ou sistémica que pode ser fatal quando não tratada atempadamente1.
O seu diagnóstico é puramente clínico, devendo basear‑se no reconhecimento da instalação súbita de um conjunto característico de sinais e sintomas minutos a horas após a exposição a um estímulo conhecido ou suspeito. Tipicamente, os sintomas afetam dois ou mais sistemas: cutaneo‑mucoso, respiratório, gastrointestinal, cardiovascular e neurológico. No entanto, por se tratar de uma entidade com um espetro muito alargado e variável de sintomas, o diagnóstico é, por vezes, difícil.
A maioria dos episódios de anafilaxia é desencadeado por um mecanismo imunológico envolvendo a IgE, induzindo a ativação de mastócitos e basófilos com libertação de mediadores inflamatórios, nomeadamente histamina, triptase, prostaglandinas, leucotrienos ou fator activador das plaquetas (PAF). Este é o caso de muitas das reacções provocadas por alimentos, fármacos e látex2. No entanto, algumas reações não são mediadas por IgE, nomeadamente as provocadas por exercício, administração de AINE ou contrastes iodados. Relativamente a algumas destas reações propoe‑se que seja o PAF e não a histamina o principal mediador envolvido, podendo os basófilos e até os neutrófilos ter um papel mais relevante do que os mastócitos3.
De acordo com as guidelines para a Avaliação e Tratamento de Anafilaxia da Organização Mundial de Alergia4, o fármaco de primeira linha no tratamento de um episódio de anafilaxia é a adrenalina administrada por via intramuscular.
A sua ação a nível dos recetores α1, β1 e β2 adrenérgicos permite a prevenção e melhoria do quadro de hipotensão e choque, a diminuição da obstrução das vias aéreas superiores e inferiores, bem como a diminuição da intensidade da urticária e do angioedema. Como terapêutica complementar4 está indicada oxigenoterapia, fluidoterapia, anti‑histaminicos H1 e H2, corticoesteroides e agonistas β2 adrenérgicos inalados.
Em relação ao tratamento da anafilaxia a longo prazo4 este deve incluir a prescrição de caneta autoinjetora de adrenalina na alta hospitalar, a confirmação do fator causal em ambulatório através da avaliação alergológica (testes cutâneos, IgE específicas séricas e/ou provas de provocação) e, por fim, a evicção dos fatores causais confirmados e, caso tal não seja possível, considerar a instituição de imunoterapia específica.
Tendo em conta que a frequência de internamentos por anafilaxia está a aumentar5 e que, de acordo com um estudo recente6, uma em cada 300 pessoas na Europa irá sofrer uma reação de anafilaxia pelo menos uma vez na vida, pode‑se afirmar que este é um problema relativamente comum na realidade em que nos encontramos.
Daí a importância de perceber as principais características deste tipo de reações, analisando os internamentos por este tipo de patologia.
MATERIAL E MÉTODOS
Para a realização deste estudo foram analisadas as notas de alta e processos de internamento referentes a episódios de anafilaxia admitidos no serviço de urgência do Hospital de Santa Maria e internados no Serviço de Imunoalergologia entre os anos 2005 e 2013.
Foram selecionadas 146 notas de alta cujo diagnóstico de saída foi anafilaxia. Dessas notas de alta, apenas 133 processos de internamento estavam disponíveis ou continham dados suficientes para análise, tendo estes sido utilizados para constituir a amostra considerada neste estudo.
A partir desta amostra foram analisados vários aspectos relacionados com o quadro de anafilaxia, nomeadamente época do ano, ocorrência ou não de episódios anteriores, estímulos causais, manifestações clínicas (por sistema de órgãos), classificação de gravidade de Brown7 (abordada também nas normas de orientação clínica (NOC) de anafilaxia nacionais8), observação pela especialidade de otorrinolaringologia, alterações das vias aéreas superiores, compromisso hemodinâmico e/ou respiratório, administração de adrenalina e prescrição da mesma à data da alta.
Considerou‑se existir compromisso hemodinâmico caso a PA sistólica fosse inferior a 90 mmHg, de acordo com o que é proposto na classificação de Brown7. Quanto ao compromisso respiratório, considerou‑se presente se houvesse alterações à auscultação pulmonar (diminuição do murmúrio vesicular, murmúrio vesicular rude, sibilos, roncos) ou se os níveis de saturação periférica de oxigénio, medidos por oxímetro de pulso pelos serviços de emergência médica (INEM) ou registados no serviço de urgência do hospital, neste caso indicassem hipoxemia (saturação de oxigénio igual ou inferior a 92 %)7.
RESULTADOS
Caracterização geral da amostra
A amostra e constituída por doentes de ambos os géneros (feminino: 58 %; masculino: 42 %), com idades compreendidas entre os 18 e os 90 anos, distribuídas de acordo com a Figura 1, com uma idade média de 46±18 anos. A duração do internamento foi, em média, de 2,8 dias (máximo: 9 dias, mínimo: 1 dia).
Estímulos causais
Os três estímulos causais mais frequentes foram (Figura 2): fármacos (49 %; n=65), alimentos (26 %; n=35) e provas de provocação (8 %; n=11).
Em relação aos grupos de causas mais frequentes (fármacos e alimentos), a sua distribuição encontra‑se no Quadro 1.Dentro dos fármacos (n=65), os anti‑inflamatorios não esteroides (n=21; 32 %) e os antibióticos (n=19; 29 %), particularmente os beta‑lactâmicos (n=12; 18 %) apresentam‑se como os fatores causais mais comuns; relativamente aos alimentos (n=35), os mariscos (n=8; 23 %) e os frutos secos (n=5; 14 %) são aqueles que mais frequentemente estiveram envolvidos nas reações de anafilaxia estudadas. Nas reações de anafilaxia provocadas por provas de provocação (n=11), realizadas em Hospital de Dia de Imunoalergologia, houve um maior número de casos no grupo de provas de provocação com fármacos (n=10; 91 %). Os fármacos envolvidos foram os seguintes: tiocolquicosido, claritromicina, cotrimoxazol, sinvastatina, procaína, nimesulide, clonixina, diclofenac e etoricoxibe (em dois dos casos). Apenas uma das reações ocorreu com provas de provocação a alimentos (camarão).
Ainda em relação aos estímulos causais verifica‑se que, neste estudo, a maior percentagem de casos de anafilaxia por fármacos (n=65) ocorreu na faixa etária dos 50‑59 anos (n=13; 20 %), ao invés da anafilaxia alimentar (n=35), que predominou na faixa etária dos 20‑29 anos (n=10; 26 %).
Época do ano
No geral, a ocorrência de episódios de anafilaxia não pareceu ter uma distribuição sazonal, sendo relativamente homogénea durante todo o ano.
Ao analisar as principais etiologias, verifica‑se que, dentro dos 65 casos de anafilaxia causada por fármacos, um maior número ocorreu no inverno (n=20; 31 %) ao contrário da primavera, época em que existiu um menor número de casos (n=14; 21 %). Relativamente aos 35 casos de anafilaxia alimentar, um maior número destes ocorreu na primavera (n=11; 31 %) comparativamente a um número de casos mais reduzido no Inverno (n=7; 20 %).
Episódios anteriores
Em relação a este parâmetro constata‑se que, cerca de metade dos doentes (70 casos dos 133 estudados; 53 %) não referiu ou não tinha registado qualquer episódio anterior de anafilaxia. Dentro dos 59 casos (44 %) que registaram episódios anteriores, uma grande parte (n=25; 42 %) referiu apenas um episódio e em apenas 6 casos (10 %) houve registo de quatro ou mais episódios. Em 4 dos 133 casos (3 %), não foi possível obter dados acerca deste parâmetro.
Dos 59 casos que referiram episódios anteriores, 23 (48 %) correspondiam a anafilaxia causada por fármacos, 14 (29 %) a anafilaxia alimentar e 11 (19 %) a anafilaxia decorrente de provas de provocação, o que corresponde à totalidade destes casos. Relativamente aos restantes casos, 6 (10 %) corresponderam a anafilaxia induzida por exercício e em 5 casos (8 %) a etiologia era desconhecida.
Quadro clínico – sinais e sintomas
Ao analisar a sintomatologia dos doentes que se dirigiram ao serviço de urgência, constata‑se que os sistemas mais afetados foram o cutaneo‑mucoso (124 casos dos 133 estudados; 93 %), o respiratório (95 casos dos 133 estudados; 71%) e o gastrointestinal (43 dos 133 casos estudados; 32 %).
Relativamente aos principais estímulos causais (fármacos, alimentos e provas de provocação), não se verificaram diferenças entre as manifestações clínicas.
Classificação de gravidade
Aplicando a classificação de gravidade de Brown7 a maior parte dos casos registados classificaram‑se como de gravidade moderada (n= 76; 57 %). Registaram‑se 45 casos (34 %) graves e os casos de gravidade ligeira, ou seja, aqueles em que houve somente afeção da pele e mucosas, corresponderam a uma percentagem reduzida dos casos estudados (n=12; 9 %).
Analisando a gravidade dos episódios de acordo com várias variáveis diferentes, obtiveram‑se os resultados expressos no Quadro 2.
Da análise do quadro constata‑se que nos três grupos etiológicos mais comuns a maior parte dos casos foi de gravidade moderada, verificando‑se um maior número de casos graves na anafilaxia por fármacos, quando comparado com os outros grupos. No que diz respeito ao sexo, denota‑se uma ligeira preponderância de casos graves no sexo masculino. Quanto à idade, verificou‑se um maior número de casos na faixa etária de doentes com mais de 40 anos. Por fim, os casos que não tinham registo de episódios anteriores apresentaram maior gravidade do que o grupo com episódios anteriores.
Ainda em relação à gravidade dos episódios importa destacar que no estudo realizado não se registaram quaisquer fatalidades.
Compromisso hemodinâmico e respiratório
Analisando os resultados obtidos constata‑se que em 96 dos 133 casos estudados (73 %) não existiu compromisso hemodinâmico objetivável. Nos casos hipotensivos os valores variaram entre 50 e 90 mmHg (média: 77 mmHg, mediana: 80 mmHg, desvio‑padrão: 11,6 mmHg). Além disso, verifica‑se que, dos 65 casos de anafilaxia por fármacos, 20 (31 %) apresentavam compromisso hemodinâmico, enquanto dos 35 casos de anafilaxia alimentar só 8 (23 %) registaram este tipo de compromisso.
Relativamente ao envolvimento do sistema respiratório, verificou‑se que 36 dos 95 casos (38 %) que apresentavam sintomas respiratórios tinham também hipoxemia ou alterações à auscultação pulmonar. No que diz respeito à auscultação pulmonar, só em 34 dos 133 casos (25 %) se registaram alterações. Estas alterações ocorreram em 22 dos 65 casos de anafilaxia por fármacos (34 %) e em 9 dos 35 casos de anafilaxia alimentar (26 %).
Quanto às saturações periféricas de oxigénio, verificou‑se que só em 18 dos 133 casos (14 %) foi registada hipoxemia. Nos casos hipoxémicos, os valores de SaO2 variaram entre 87 % e 92 % (média: 90 %, mediana: 90 %, desvio‑padrao: 1,4 %). Comparando este parâmetro nos dois grupos de alergénios mais comuns constatou‑se que dos 35 casos de anafilaxia alimentar 7 (20 %) apresentavam hipoxemia, enquanto apenas 8 dos 65 casos (12 %) de anafilaxia por fármacos registaram esta alteração.
Alterações das vias aéreas superiores
Dos 95 casos com sintomatologia respiratória, 62 (65 %) apresentavam sintomas laríngeos (aperto cervical, estridor, disfonia, dispneia por obstrução respiratória alta).
Regista‑se que 102 dos 133 casos (77 %) em estudo foram observados pela especialidade de ORL, sendo que em 32 (31 %) foram objetivadas, de facto, alterações das vias aéreas superiores. No entanto, importa referir que, na grande maioria dos casos, essa observação foi realizada após administração de terapêutica. Em mais de metade dos casos (33 dos 62 casos, 53 %), apesar de os doentes referirem sintomas laríngeos à entrada, não se observaram alterações na observação otorrinolaringológica.
Relativamente aos grupos etiológicos verifica‑se que, dentro dos 35 casos de anafilaxia alimentar, 8 (23%) apresentavam alterações à observação otorrinolaringológica, comparativamente aos 65 casos de anafilaxia por fármacos, dos quais 13 (20 %) tinham descritas estas alterações.
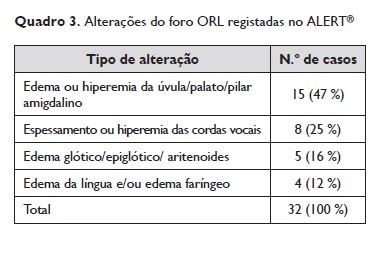
As alterações do foro ORL encontram‑se representadas no Quadro 3. Como se pode constatar da análise deste quadro, as alterações a nível da laringe (edema ou hiperemia da glote, epiglote e espessamento ou hiperemia das cordas vocais) constituem 13 dos 32 casos (41 %) em que se registaram alterações.
Administração de adrenalina aquando do episódio
Em 73 dos 133 casos (55 %) foi administrada adrenalina.
Ao analisar o Quadro 4 constata‑se que, dentro dos casos ligeiros, 50 % dos doentes não receberam adrenalina. Já no grupo de reações de gravidade moderada e grave essa percentagem é ligeiramente inferior (45 % e 44 %, respetivamente). Foi administrada adrenalina em 38 dos 65 casos (58 %) de anafilaxia por fármacos e em 17 dos 35 casos (51 %) de anafilaxia alimentar.
Prescrição de caneta autoinjetora de adrenalina na alta
Em 69 dos 133 casos analisados (52 %) foi prescrita uma caneta autoinjetora de adrenalina aquando da alta do doente, 10 nas situações de anafilaxia por fármacos (de um total global de 65 casos) e 59 em anafilaxias de outras etiologias (de um total global de 68 casos). Em todos os casos com prescrição de adrenalina foi feito o ensino da utilização da caneta autoinjetora.
DISCUSSÃO
Com este estudo foi possível obter várias informações relacionadas com a anafilaxia numa população observada no contexto de internamento do serviço de Imunoalergologia.
No que diz respeito a outros estudos portugueses publicados sobre anafilaxia9,10,11 constata‑se que abordaram os registos da SPAIC (Sociedade Portuguesa de Alergologia e Imunologia Clínica) e do CPARA (Catálogo Português de Alergias e Outras Reações Adversas) – um registo estruturado de alergias e outras reações adversas, em suporte eletrónico, disponível para todos os profissionais de saúde e para os próprios utentes. Além disso, foram ainda analisados os casos de anafilaxia por fármacos a nível nacional e os casos de anafilaxia seguidos na consulta externa de um departamento pediátrico de Imunoalergologia. Assim sendo, este estudo destaca‑se pelo facto de abordar, não só os registos da urgência de casos de anafilaxia, mas também o contexto de internamento numa população adulta, o que faz com que esta série tenha, por isso, um interesse adicional, na medida em que se debruça sobre casos de maior gravidade.
Existe um maior número de casos no sexo feminino, o que se coaduna com resultados obtidos em vários estudos de séries europeias e americanas realizados em populações adultas7,12-19. Em relação à gravidade das reacções constata‑se uma ligeira preponderância de casos graves no sexo masculino. Esta observação também é descrita num estudo canadiano20, mas vai contra a hipótese proposta por um estudo recente21 de que as reacções de anafilaxia poderão ser mais graves no sexo feminino, sendo proposto que os estrogénios possam contribuir para respostas anafiláticas mais pronunciadas. No entanto, importa ressalvar que este estudo foi realizado em modelos animais, não estando disponíveis estudos que comprovem esta hipótese em humanos.
Os três estímulos causais mais comuns foram, por ordem de frequência, fármacos, alimentos e provas de provocação. Estes resultados sobrepoem‑se aos publicados em alguns estudos realizados em populações adultas17,18, como a série que aqui se apresenta. No entanto, na maioria dos estudos publicados12,13,19,22, os alimentos apresentam‑se como desencadeante mais comum, o que não se verificou nesta população. Isto deve‑se, em grande parte, ao facto deste estudo não ter abordado a população pediátrica, onde as anafilaxias alimentares são mais frequentes9,23‑25.
No entanto, ao analisar neste estudo o estímulo causal de acordo com a idade, denota‑se que a anafilaxia alimentar é mais comum numa faixa etária mais jovem, enquanto a anafilaxia por fármacos predomina nos mais velhos. Relativamente ao terceiro desencadeante mais frequente (provas de provocação), constatou‑se que este não é considerado em muitos dos estudos publicados acerca deste assunto.
Nesta série verificou‑se que os anti‑inflamatorios não esteroides (32 %) e os antibióticos betalactâmicos (18 %) são os fármacos que mais frequentemente se encontram envolvidos em reações de anafilaxia. Ao comparar estes resultados constata‑se que são bastante semelhantes aos de um estudo espanhol19, onde estes são também os grupos de fármacos mais comuns, com igual predominância dos AINE (48 %) em relação aos antibióticos beta lactâmicos (21 %). Esta predominância não se observou num estudo australiano7 em que os antibióticos (58 %) causaram mais frequentemente reações de anafilaxia do que os AINE (13 %), embora estes dois grupos sejam, também, os mais comuns. Noutro estudo europeu12, os AINE (60 %) e os antibióticos (21 %) mantem‑se como os grupos de fármacos mais frequentemente envolvidos em reações anafiláticas, com a diferença de que, neste último, predominam as fluoroquinolonas.
Relativamente aos alimentos que mais comummente provocam anafilaxia – marisco (23 %) e frutos secos (14 %) – os resultados são menos coincidentes em relação a outros estudos. Por exemplo, no mesmo estudo espanhol19 já referido, o alimento mais frequentemente envolvido em reações de anafilaxia foi o peixe (17,5 %), seguido do marisco (15,9 %) e só depois dos frutos secos (14,1 %). Já num estudo canadiano20 os frutos secos (47 %), o peixe (17,6 %) e só em terceiro lugar o marisco (8,8 %) foram os alimentos mais commumente causadores de anafilaxia. Num estudo coreano26, os três alimentos mais comuns em reações de anafilaxia foram: o marisco (34 %), o trigo (34 %) e os frutos secos (7 %). Esta divergência reflete, provavelmente, os diferentes hábitos alimentares de cada país analisado.
Comparando estes resultados com o panorama nacional descrito num estudo de 201410, que analisou separadamente a população pediátrica e a população adulta, constata‑se que, na população adulta, há uma semelhança de resultados em relação aos alimentos mais frequentemente envolvidos em reações anafiláticas: marisco (23 %), seguido de frutos secos (17 %). No que diz respeito aos fármacos, os resultados diferem ligeiramente, com uma predominância dos antibióticos betalactâmicos (46 %) em relação aos AINE (22 %).
Analisando a época do ano, é possível perceber que a ocorrência destes episódios parece ser homogénea ao longo do ano, não apresentando qualquer tipo de sazonalidade.
No entanto, ao estudar os principais estímulos causais conclui‑se que há um maior número de casos de anafilaxia causados por fármacos no inverno, o que se pode dever a uma maior utilização de antibióticos e AINE, dada a maior frequência de infeções respiratórias nesta época. Quanto aos alimentos, há um maior número de casos causados por estes na primavera, ao contrário do que é descrito num estudo espanhol19, em que estes são mais frequentes nos meses de setembro e novembro.
O facto de, em cerca de 44 % dos casos, os doentes referirem episódios anteriores, assemelha‑se ao resultado de um estudo canadiano realizado em contexto de urgência (50 %)15. No entanto, é bastante superior ao resultado proposto por um estudo alemão (15 %) realizado a partir dos registos da consulta externa de Imunoalergologia17.
O facto de, nas reações de anafilaxia provocadas por provas de provocação, se constatar um maior número de casos no grupo de provas com fármacos, reflete a distribuição etiológica dos testes realizados no nosso Hospital de Dia de Imunoalergologia – 2500 provas com fármacos durante os 8 anos analisados, comparativamente a 320 provas com alimentos no mesmo período. Assim sendo, as anafilaxias a fármacos correspondem a 4 % do total de provas realizadas com fármacos, enquanto as reacções alimentares correspondem apenas a 0,3 % do total de provas efetuadas.
Relativamente ao quadro clínico, como em muitas séries estudadas12,17-19, os principais sistemas afectados foram o cutaneo‑mucoso e o respiratório, não se denotando qualquer diferença entre os estímulos causais mais comuns.
No que diz respeito à gravidade dos episódios, constata‑se que a maioria dos casos foram de gravidade moderada, como noutros estudos retrospetivos referentes a casos de anafilaxia admitidos em serviço de urgência19,27,28. Ao analisar várias variáveis constatou‑se que, para além do sexo masculino, há também uma ligeira preponderância de casos graves na anafilaxia por fármacos, o que coincide com os resultados de outros estudos20,26,28.
Constatou‑se, ainda, que houve um maior número de casos graves nos doentes com mais de 40 anos, tal como verificado noutros estudos7,28,29 que demonstraram uma associação entre idades mais avançadas e reações de anafilaxia mais graves.
No que diz respeito a afeção do sistema respiratório verificou‑se que apenas em 38 % dos casos os sintomas respiratórios eram objetiváveis, ou seja, apresentavam hipoxemia ou manifestações de broncospasmo à auscultação pulmonar. Ainda em relação a estes parâmetros verificou‑se que o número de casos com compromisso circulatório e alterações à auscultação pulmonar foi maior na anafilaxia por fármacos, o que se coaduna com a observação de que existe um maior número de casos graves neste grupo etiológico. Por outro lado, existe um maior número de casos de hipoxemia na anafilaxia alimentar.
Esta observação pode estar relacionada com o facto de o diagnóstico de asma ser um fator de risco para anafilaxia fatal causada por alimentos, relacionando‑se com uma maior gravidade dos casos, sendo proposto em alguns estudos30,31 a existência de uma relação entre as reações alérgicas alimentares e o atingimento brônquico, particularmente em doentes com inflamação brônquica de base.
Em relação à afeção da mucosa laríngea, sublinha‑se a importância da observação pela especialidade de otorrinolaringologia. Esta permite a avaliação de edema laríngeo, descrito como um dos achados mais comuns em autópsias realizadas após morte por reação anafilática32,33.
No entanto, apesar da elevada percentagem de casos em que é referida sintomatologia laríngea (65 %) e da elevada quantidade de casos observados pela especialidade de otorrinolaringologia (77 %), o número de doentes em que se objetivaram, de facto, alterações a nível da laringe ou da faringe foi baixo (31 %).
Isto poderá dever‑se ao facto de a maioria das observações ter sido realizada após instituição de terapêutica, com melhoria do quadro inflamatório e, consequentemente, do edema da mucosa laríngea ou faríngea, o que pode ter alterado os resultados obtidos. No entanto, não foram encontrados estudos que abordem este assunto.
No que diz respeito à administração de adrenalina como terapêutica de primeira linha verificou‑se que esta foi administrada em 55 % dos casos. Comparativamente a vários estudos europeus12,15,20,34,35, em que a percentagem de casos com adrenalina administrada no contexto do serviço de urgência varia entre 17 % e 43 %, pode afirmar‑se que o valor aqui apresentado é francamente positivo, coadunando‑se mais com os princípios de tratamento de anafilaxia propostos pelas guidelines para a Avaliação e Tratamento de Anafilaxia da Organização Mundial de Alergia4.
Apesar de a administração de adrenalina ser ligeiramente superior nos casos moderados a graves, percebe‑se que a gravidade do episódio não parece constituir o critério fundamental na decisão da administração ou não deste fármaco. A mesma observação foi constatada num estudo canadiano27, em que a administração de adrenalina e de corticosteroides era semelhante, independentemente da gravidade do episódio. No entanto, um estudo coreano26 verificou que o número de casos em que era administrada adrenalina IM era maior nos casos moderados e graves, denotando uma associação entre gravidade do episódio e administração de adrenalina.
Em relação à prescrição de autoinjetor de adrenalina IM verificou‑se que esta foi efetuada em 52 % da globalidade dos casos, valor bastante superior aos resultados obtidos noutros estudos europeus15,34,35. No entanto, nos casos de anafilaxia alimentar ou idiopática essa percentagem foi superior a 90 %, refletindo provavelmente a perceção dos clínicos de uma muito maior probabilidade de reexposição por contacto inadvertido do que em casos de anafilaxia a fármacos, onde a prescrição de autoinjetor de adrenalina se situou nos 15 % dos casos.
Uma das limitações deste estudo centra‑se no facto de se tratar de um estudo observacional retrospectivo baseado em notas clínicas que podem não estar completas, o que pode levar a que alguns casos sejam mal classificados (diagnóstico sobrevalorizado ou desvalorizado).
No entanto, esta limitação é compartilhada com grande parte dos estudos que foram publicados até à data sobre anafilaxia, baseados igualmente em análise retrospectiva de determinadas populações.
CONCLUSÕES
Este trabalho é inovador e destaca‑se pelo facto de incluir registos de internamento, correspondendo a quadros de anafilaxia de maior gravidade, em adultos. Pelo contrário, a maioria dos estudos realizados sobre anafilaxia analisam registos do ambulatório, quer do serviço de urgência quer de consulta externa. É ainda de salientar que, nesta série, se constataram valores superiores de administração de adrenalina em contexto de urgência, bem como resultados bastante superiores de prescrição de dispositivo autoinjetor de adrenalina aquando da alta, comparativamente a outros estudos.
Por fim, ressalta‑se a grande articulação entre os serviços de Imunoalergologia e Otorrinolaringologia, não é descrita noutros estudos.
REFERÊNCIAS
1. Simons FER, Ardusso LRF, Bilò MB, Cardona V, Ebisawa M, El‑Gamal YM, et al. International consensus on (ICON) anaphylaxis. World Allergy Organ J 2014;7:9. [ Links ]
2. Kim H, Fischer D. Anaphylaxis. Allergy Asthma Clin Immunol 2011;7 Suppl 1:S6. [ Links ]
3. Mukai K, Obata K, Tsujimura Y, Karasuyama H. New insights into the roles for basophils in acute and chronic allergy. Allergol Int 2009;58:11‑9. [ Links ]
4. Simons FER, Ardusso LRF, Bilò MB, El‑Gamal YM, Ledford DK, Ring J, et al. World allergy organization guidelines for the assessment and management of anaphylaxis. World Allergy Organ J 2011;4:13‑37. [ Links ]
5. Simons FER, Ebisawa M, Sanchez‑Borges M, Thong BY, Worm M, Tanno LK, et al. 2015 update of the evidence base: World Allergy Organization anaphylaxis guidelines. World Allergy Organ J 2015;8:32. [ Links ]
6. Panesar SS, Javad S, De Silva D, Nwaru BI, Hickstein L, Muraro A, et al. The epidemiology of anaphylaxis in Europe: A systematic review. Allergy 2013;68:1353‑61. [ Links ]
7. Brown SGA. Clinical features and severity grading of anaphylaxis. J Allergy Clin Immunol 2004;114:371‑6. [ Links ]
8. Direcção Geral de Saúde. Anafilaxia: Registo e encaminhamento. Norma de Orientação Clínica n.º 004/2012 de 16/12/2012 atualizada a 18/12/2014. Disponível em: https://www.dgs.pt/directrizes‑da‑dgs/normas‑e‑circulares‑normativas/norma‑n‑0042012‑de‑15112012.aspx [ Links ]
9. Gaspar A, Santos N, Piedade S, Santa‑Marta C, Pires G, Sampaio G, et al. One‑year survey of paediatric anaphylaxis in an allergy department. Eur Ann Allergy Clin Immunol 2015;47:197‑205. [ Links ]
10. Amaral R, Morais‑Almeida M, Gaspar A, Sa‑Sousa A, Martins H, Fonseca J. A anafilaxia em Portugal: Primeiros registos do Catálogo Português de Alergias e outras Reações Adversas. Rev Port Imunoalergologia 2014;22:23‑32. [ Links ]
11. Faria E, Rodrigues‑Cernadas J, Gaspar A, Botelho C, Castro E, Lopes A, et al. Anafilaxia induzida por fármacos: Registo Nacional 2007‑2010. Rev Port Imunoalergologia 2012;20:93‑107. [ Links ]
12. Beyer K, Eckermann O, Hompes S, Grabenhenrich L, Worm M. Anaphylaxis in an emergency setting – Elicitors, therapy and incidence of severe allergic reactions. Allergy Eur J Allergy Clin Immunol 2012;67:1451‑6. [ Links ]
13. Harduar‑Morano L, Simon MR, Watkins S, Blackmore C. A population‑based epidemiologic study of emergency department visits for anaphylaxis in Florida. J Allergy Clin Immunol 2011;128:594‑600. [ Links ]
14. Grunau BE, Li J, Yi TW, Stenstrom R, Grafstein E, Wiens MO, et al. Incidence of clinically important biphasic reactions in emergency department patients with allergic reactions or anaphylaxis. Ann Emerg Med 2014;63:736‑44. [ Links ]
15. Caton EJR, Flynn M. Management of anaphylaxis in the ED: A clinical audit. Int Emerg Nurs 2013;21:64‑70. [ Links ]
16. Turner PJ, Gowland MH, Sharma V, Ierodiakonou D, Harper N, Garcez T, et al. Increase in anaphylaxis‑related hospitalizations but no increase in fatalities: An analysis of United Kingdom national anaphylaxis data, 1992‑2012. J Allergy Clin Immunol 2014;135:1‑9. [ Links ]
17. Treudler R, Kozovska Y, Simon JC. Severe immediate type hypersensitivity reactions in 105 German adults: when to diagnose anaphylaxis. J Investig Allergol Clin Immunol 2008;18:52‑8. [ Links ]
18. Wood RA, Camargo CA, Lieberman P, Sampson HA, Schwartz LB, Zitt M, et al. Anaphylaxis in America: The prevalence and characteristics of anaphylaxis in the United States. J Allergy Clin Immunol 2014;133:461‑7. [ Links ]
19. Tejedor Alonso MA, Moro Moro M, Múgica García M V, Esteban Hernández J, Rosado Ingelmo A, Vila Albelda C et al. Incidence of anaphylaxis in the city of Alcorcon (Spain): A population‑based study. Clin Exp Allergy 2012;42:578‑89. [ Links ]
20. Kimchi N, Clarke A, Moisan J, Lachaine C, La Vieille S, Asai Y, et al. Anaphylaxis cases presenting to primary care paramedics In Quebec. Immun Inflamm Dis 2015; 3: 406‑10. [ Links ]
21. Hox V, Desai A, Bandara G, Gilfillan AM, Metcalfe DD, Olivera A. Estrogen increases the severity of anaphylaxis in female mice through enhanced endothelial nitric oxide synthase expression and nitric oxide production. J Allergy Clin Immunol 2015;135:729‑36. [ Links ]
22. Mullins RJ, Dear KBG, Tang MLK. Time trends in Australian hospital anaphylaxis admissions in 1998‑1999 to 2011‑2012. J Allergy Clin Immunol 2015;136:1998‑9. [ Links ]
23. Vetander M, Helander D, Flodström C, Östblom E, Alfvén T, Ly DH, et al. Anaphylaxis and reactions to foods in children – a population‑based case study of emergency department visits. Clin Exp Allergy 2012;42:568‑77. [ Links ]
24. De Silva IL, Mehr SS, Tey D, Tang MLK. Paediatric anaphylaxis: a 5 year retrospective review. Allergy 2008;63:1071‑6. [ Links ]
25. Braganza SC, Acworth JP, Mckinnon DRL, Peake JE, Brown AFT. Paediatric emergency department anaphylaxis: different patterns from adults. Arch Dis Child 2006;91:159‑63. [ Links ]
26. Ye Y‑M, Kim MK, Kang H‑R, Kim T‑B, Sohn S‑W, Koh Y‑I, et al. Predictors of the severity and serious outcomes of anaphylaxis in korean adults: a multicenter retrospective case study. Allergy Asthma Immunol Res 2015;7:22‑9. [ Links ]
27. Asai Y, Yanishevsky Y, Clarke A, La Vieille S, Delaney JS, Alizadehfar R, et al. Rate, triggers, severity and management of anaphylaxis in adults treated in a canadian emergency department. Int Arch Allergy Immunol 2014;164:246‑52. [ Links ]
28. Brown SGA, Stone SF, Fatovich DM, Burrows SA, Holdgate A, Celenza A, et al. Anaphylaxis: Clinical patterns, mediator release, and severity. J Allergy Clin Immunol 2013;132:1141‑9. [ Links ]
29. Worm M, Edenharter G, Ruëff F, Scherer K, Pföhler C, Mahler V, et al. Symptom profile and risk factors of anaphylaxis in Central Europe. Allergy 2012;67:691‑8. [ Links ]
30. Bock SA, Munoz‑Furlong A, Sampson HA. Fatalities due to anaphylactic reactions to foods. J Allergy Clin Immunol 2001;107:191‑3. [ Links ]
31. Smith PK, Hourihane JO, Lieberman P. Risk multipliers for severe food anaphylaxis. World Allergy Organ J 2015;8:30. [ Links ]
32. Xu Y, Kastner M, Harada L, Xu A, Salter J, Waserman S. Anaphylaxis‑related deaths in Ontario: a retrospective review of cases from 1986 to 2011. Allergy, Asthma Clin Immunol 2014;10:38. [ Links ]
33. Pumphrey RSH, Roberts ISD. Postmortem findings after fatal anaphylactic reactions. J Clin Pathol 2000;53:273‑6. [ Links ] [ Links ]
35. Gelincik A, Demirtürk M, Yılmaz E, Ertek B, Erdogdu D, Çolakoglu B, et al. Anaphylaxis in a tertiary adult allergy clinic: a retrospective review of 516 patients. Ann Allergy Asthma Immunol 2013;110:96‑100. [ Links ]
Inês Sangalho
Clínica Universitária de Imunoalergologia
Faculdade de Medicina da Universidade de Lisboa
Avenida Professor Egas Moniz
1649‑028 Lisboa
Telef. 21 798 5100
Financiamento: Nenhum.
Declaração de conflitos de interesse: Nenhum.
Data de receção / Received in: 20/06/2016
Data de aceitação / Accepted for publication in: 15/12/2016














