Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Portuguesa de Imunoalergologia
versão impressa ISSN 0871-9721
Rev Port Imunoalergologia vol.20 no.1 Lisboa jan. 2012
Atopia e sarcoidose – Que relação entre as duas entidades?
Patrícia Caetano Mota1, Ana Reis Ferreira2, António Morais1,3, Eunice Dias de Castro2
1 Serviço de Pneumologia, Centro Hospitalar de São João, Porto
2 Serviço de Imunoalergologia, Centro Hospitalar de São João, Porto
3 Faculdade de Medicina da Universidade do Porto
RESUMO
Introdução: A relação entre patologias associadas a respostas imunológicas de tipo Th1 e Th2 permanece por esclarecer, nomeadamente a influência de respostas Th2 na evolução de patologias caracterizadas por desvios Th1. Caso clínico: Mulher de 30 anos com rinoconjuntivite alérgica a pólenes; sem queixas respiratórias e sem antecedentes relevantes, além de episódio prévio de eritema nodoso. Após 4 anos de imunoterapia específica, iniciou pieira e dispneia, a avaliação funcional respiratória revelou síndrome restritiva, a tomografia computorizada do tórax adenomegalias hilomediastínicas e nódulos pulmonares infracentimétricos e o lavado broncoalveolar alveolite linfocítica com predomínio de células CD4+, achados sugestivos do diagnóstico de sarcoidose. Discussão: Estudos prévios sugerem menor prevalência de atopia em doentes com sarcoidose, apesar de um prognóstico mais favorável da sarcoidose em doentes atópicos. No entanto, o actual conhecimento da fisiopatogenia da sarcoidose questiona estes dados, sendo necessários estudos prospectivos para melhor esclarecimento dos mesmos.
Palavras-chave: Atopia, diagnóstico, sarcoidose.
Atopy and sarcoidosis – What is the relationship between both entities?
ABSTRACT
Background: The relationship between diseases associated with Th1 and Th2 type immune responses remains unclear, namely the influence of Th2 responses on the evolution of diseases characterised by Th1 deviation. Case report: Thirty year-old female with allergic rhinoconjunctivitis to grass pollen; no previous respiratory symptoms; past episode of erythema nodosum. After four years of specific immunotherapy she started wheezing and dyspnoea. Lung function tests showed a restrictive syndrome; chest computed tomography revealed mediastinal lymphadenopathies and small parenchymal nodules, and bronchoalveolar lavage showed lymphocytic alveolitis with a predominance of CD4+ cells. These findings were suggestive of sarcoidosis. Discussion: Previous studies suggest a lower prevalence of atopy in patients with sarcoidosis, despite a better sarcoidosis prognosis in patients with atopy. However, the current understanding of the pathogenesis of sarcoidosis questions these data, making prospective studies needed to better clarify these issues.
Key-words: Atopy, diagnosis, sarcoidosis.
INTRODUÇÃO
Estudos epidemiológicos têm demonstrado que a atopia, resposta mediada por linfócitos T helper (Th) 2, infl uencia a actividade e prognóstico de algumas doenças Th1 mediadas, por mecanismos imunológicos de contra-regulação1. O estado de atopia na sarcoidose, doença Th1 mediada, encontra-se por esclarecer, não havendo evidência clínica sufi ciente que sustente o tipo de relação entre estas duas entidades.
CASO CLÍNICO
Os autores descrevem o caso de uma doente, 30 anos, caucasiana, não fumadora, referenciada à Consulta de Imunoalergologia do Hospital de São João, em 2005, por quadro clínico com 5 anos de evolução, de sintomas nasais (rinorreia serosa, esternutos, obstrução e prurido), oculares (prurido e hiperemia) e otorrinolaringológicos (prurido orofaríngeo e otológico), de predomínio na Primavera/Verão. Negava sintomas respiratórios, nomeadamente dispneia, tosse ou toracalgia. Apresentava história familiar de asma e como antecedentes pessoais relevantes lesões cutâneas sugestivas de eritema nodoso em 2002 (efectuada corticoterapia oral, com posologia e duração não especificadas).
Actualmente funcionária numa padaria; trabalhou previamente numa confecção. As queixas nasais e oculares são se relacionavam com a actividade laboral actual ou prévia, tendo sido notado agravamento apenas nos meses de Primavera/Verão. Ao exame objectivo inicial, de destacar na rinoscopia anterior hipertrofia dos cornetos inferiores e desvio dextro-convexo do septo nasal. A investigação diagnóstica realizada revelou positividade para pólenes (gramíneas e árvores) nos testes cutâneos com extractos de aeroalergénios e no doseamento sérico de IgE específicas de gramíneas - 12,50, Betula verrucosa -0,47 e Olea europeae -0,53 (negativa<0,35kU/L). A espirometria basal sugeria síndrome restritiva e a prova de broncodilatação foi negativa. O valor da fracção de óxido nítrico exalado foi de 6,5 ppb. A pletismografia revelou síndrome ventilatória restritiva ligeira, com os restantes parâmetros sem alterações. Considerando a ausência de queixas respiratórias (dispneia, pieira, tosse, intolerância ao exercício), não foram realizados outros exames para avaliar a síndrome restritiva. Foi efectuado o diagnóstico de rinoconjuntivite alérgica persistente moderada-grave e instituída terapêutica: evicção alergénica, tratamento farmacológico com corticosteroide tópico nasal, anti-histamínico ocular e oral, e posteriormente imunoterapia específica (IT) por via subcutânea – polimerizado, extracto 100% gramíneas (durante 4 anos, sem evidência de reacções adversas). Apesar da evolução clínica favorável relativamente à maioria da sintomatologia, a doente mantinha obstrução nasal persistente e incapacitante que motivou septoplastia e turbinectomia, em Abril de 2009. Em Junho de 2010, ocorreu agravamento clínico (fadiga, pieira e dispneia para médios esforços) e funcional (Quadro 1). Após observação de telerradiografia torácica alterada, realizou tomografia computorizada torácica que revelou múltiplas adenomegalias hilomediastínicas e nódulos pulmonares parenquimatosos infracentimétricos (Figura 1). Na avaliação analítica verificou-se eosinofilia periférica (640 mm3) e elevação da enzima de conversão de angiotensina (72, normal <52). Bioquímica, marcadores víricos (VHB, VHC, VIH) e electroforese de proteínas sem alterações. Foram realizados lavado broncoalveolar (LBA) e punção aspirativa de adenomegalias por agulha fina guiada por ecoendoscopia (endobronchial ultrasound with real-time guided transbronchial needle aspiration, EBUS-TBNA). As análises microbiológica (bacteriológico, micológico, micobacteriologico directo e cultural) e citológica do LBA e biopsia foram negativas. A contagem celular total do LBA foi normal e a diferencial revelou linfocitose intensa (celularidade 0,8x105/mL; macrófagos 50,4%; linfócitos 42,6%; neutrófilos 4,6%; eosinófilos 0%; mastócitos 0,2%), com predomínio de linfócitos T CD4+, associado a relação CD4/CD8 elevada (3,8).
Quadro 1. Evolução funcional respiratória
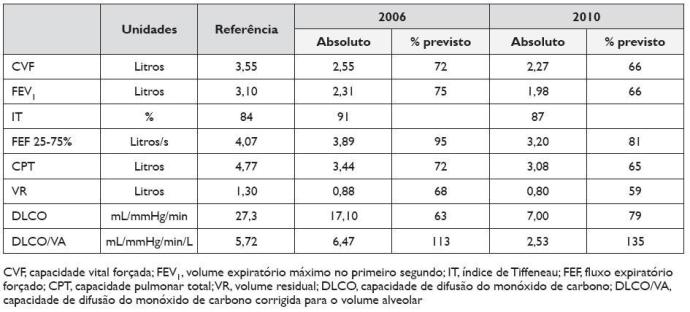
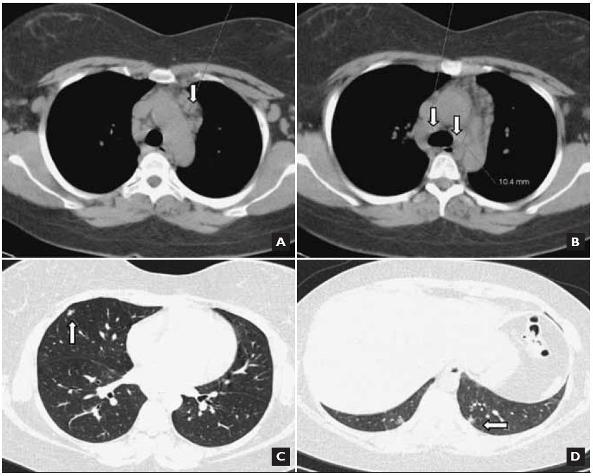
Figura 1. TC torácica de alta resolução: múltiplas adenomegalias mediastínicas (A, B), a maior com 13 mm de eixo curto em topografia pré-aórtica (A); alguns nódulos periféricos, infracentimétricos, de distribuição aleatória, alguns com halo em vidro despolido e de limites mal definidos (C, D).
O quadro clínico e imagiológico descrito, associado a alterações da contagem diferencial do LBA (linfocitose com CD4/CD8 > 3,5), foi enquadrado no diagnóstico de sarcoidose. A doente foi referenciada à Consulta de Doenças Pulmonares Difusas, encontrando-se sob monitorização clínica, funcional e imagiológica, com periodicidade de 3 meses, sem indicação, até à data, para iniciar tratamento dirigido à patologia sarcoidótica.
DISCUSSÃO
A sarcoidose consiste numa doença multissistémica, de causa desconhecida, caracterizada patologicamente pela existência de granulomas não caseosos nos órgãos atingidos2. Esta patologia apresenta uma incidência variável (1-40/100 000 casos), atinge frequentemente adultos jovens (pico de incidência: 20-29 anos) e maioritariamente o sexo feminino2. A sua etiologia permanece desconhecida, sendo a hipótese mais provável a de resultar da exposição a agentes ambientais em indivíduos susceptíveis3. Factores como a agregação familiar, prevalência, clínica e gravidade variáveis com a raça e regiões e associação a determinados polimorfismos genéticos sugerem predisposição genética2,4. Relativamente aos agentes ambientais, questiona-se o papel de microrganismos (vírus, bactérias como Propionibacterium acnes e Mycobacterium tuberculosis), partículas inorgânicas (alumínio, talco) e orgânicas (pólenes)2. De destacar, no presente caso clínico, história de rinite alérgica com sensibilização a pólenes.
Foram publicados estudos sobre a prevalência de atopia em doentes com sarcoidose e os potenciais efeitos da primeira no espectro clínico e evolução da segunda5-7. Kokturk et al demonstraram que a prevalência de alergia respiratória numa população turca de 41 doentes com sarcoidose era inferior à da população geral (5% versus 25%)5. Patogenicamente, a sarcoidose caracteriza-se por uma resposta imunológica celular mediada por linfócitos Th1 e a atopia por uma resposta Th2 e humoral IgE-específica2,8, mecanismos que poderão justificar esta diferença epidemiológica. Todavia, um estudo recente põe em causa esta dicotomia; Wilsher et al determinaram uma prevalência de atopia de 34% em 123 doentes com sarcoidose, semelhante à previamente reportada para a população geral7.
A apresentação clínica da sarcoidose é variável, dependendo do(s) órgão(s) envolvido(s) e da intensidade da inflamação granulomatosa. Pode ser assintomática ou cursar com sintomas constitucionais e/ou específicos de órgão. Sendo o tórax atingido em mais de 90% dos casos, cursa frequentemente com dispneia, pieira, tosse e toracalgia, podendo associar-se a alterações funcionais variadas (restrição, obstrução, hiperreactividade brônquica – 20%) e radiológicas específicas (estádio 0: normal; estádio I: adenopatias hilares; estádio II: adenopatias hilares e alterações do parênquima pulmonar; estádio III: alterações do parênquima pulmonar, sem adenopatias; estádio IV: fibrose)2. Remetendo para o presente caso clínico, a idade, as manifestações clínicas constitucionais e respiratórias e a evidência radiológica de adenopatias levantaram algumas hipóteses diagnósticas, como sarcoidose, linfoma ou infecção. De salientar a importância da broncoscopia na sarcoidose, por permitir a realização de LBA e biopsias transbrônquicas, brônquicas iterativas e aspirativas transbrônquicas, que aumentam a rentabilidade diagnóstica e consequente diagnóstico diferencial2,8.
Neste caso, o estudo celular do LBA revelou uma alveolite linfocítica com CD4/CD8 > 3,5, reflectindo o predomínio de linfócitos T CD4+, característico da sarcoidose2,8.
De acordo com estudos previamente publicados, uma razão CD4/CD8 elevada, associada a características clínicas e imagiológicas típicas, é altamente sugestiva do diagnóstico de sarcoidose, com valores de especificidade de 93-96%, obviando a necessidade de confirmação histológica em cerca de 40-60% dos casos2. A exclusão de patologia linfoproliferativa é crucial, tendo sido realizado estudo de adenopatias por EBUS-TBNA, técnica recente, minimamente invasiva e segura, associada a um acréscimo na rentabilidade diagnóstica de sarcoidose (90-96%)9. O diagnóstico de sarcoidose torácica foi assumido, não havendo evidência de atingimento de outros órgãos (rim, fígado, coração, uveíte).
A história natural da sarcoidose é variável, com possibilidade de remissão espontânea (estádio I: 55-90% e II: 40-70%), evolução para cronicidade ou recidiva após tratamento2.
Desde a sua referenciação, a doente encontra-se assintomática com estabilidade radiológica (estádio II) e funcional, portanto com potencial para remissão espontânea, motivo pelo qual não foi iniciado tratamento. Por outro lado, a história prévia de eritema nodoso coloca a possibilidade de estarmos perante um caso de recidiva de sarcoidose não diagnosticado previamente.
Hattori et al constatou que, numa população japonesa de 134 doentes com sarcoidose, nos doentes atópicos o envolvimento torácico era menos frequente, e em termos evolutivos a atopia estaria associada a um melhor prognóstico da sarcoidose (associação independente do sexo, idade e presença de lesões torácicas e/ou extratorácicas)6. Neste contexto, a atopia poderia ser considerada um factor de bom prognóstico. Contudo, atendendo à patogenia de ambas as entidades, questionamos esta associação. A sarcoidose tem por base uma resposta imunológica Th1 mediada, especulando-se que a sua evolução desfavorável tenha por base uma alteração dessa resposta para o tipo Th2, com padrão de citocinas diferentes (interleucinas 4, 5, 6 e 10) que estimulariam a proliferação de fibroblastos e produção de colagénio, conduzindo a fibrose3. Assim, se a atopia tem por base uma resposta imunológica Th2 mediada, a qual conduz à evolução para estádios avançados da sarcoidose, como poderá estar associada a melhor prognóstico da doença?
Por outro lado, Jundi et al questionaram o papel da IT na sarcoidose ao descrever três casos de doentes atópicos submetidos a IT (pólenes e ácaros), com diagnóstico posterior de sarcoidose (22, 1 e 4 anos após término da IT)10. Estes autores especulam sobre o facto de a IT poder ter desmascarado formas subclínicas de sarcoidose não diagnosticadas previamente, a possibilidade de a IT constituir agente causal da sarcoidose ou de se tratar de mera coincidência temporal10.
CONCLUSÃO
Com a descrição deste caso clínico, os autores pretendem colocar algumas questões sobre a possível associação entre atopia e sarcoidose, para as quais a resposta ainda permanece longínqua face aos dados da literatura científica aqui explanados. Tratam-se maioritariamente de estudos descritivos, díspares no tamanho populacional e áreas geográficas incluídas, o que só por si pode influenciar a prevalência de ambas as entidades. Mais ainda, a sua patogenia distinta torna questionável o papel prognóstico da atopia na sarcoidose. De facto, a descrição de mais casos clínicos, séries de casos, ou a realização de estudos prospectivos com inclusão de populações referentes a várias áreas geográficas, díspares na prevalência de sarcoidose e atopia, mas com metodologias semelhantes, incluindo a definição de atopia, poderia responder a algumas das questões levantadas com a descrição deste caso clínico.
REFERÊNCIAS
1 Hartung AD, Bohnert A, Hackstein H, Ohly A, Schmidt KL, Bein G. Th2-mediated atopic disease protection in Th1-mediated rheumatoid arthritis. Clin Exp Rheumatol 2003;21:481-4. [ Links ]
2 Statement on sarcoidosis. Joint Statement of the American Thoracic Society (ATS), the European Respiratory Society (ERS) and the World Association of Sarcoidosis and Other Granulomatous Disorders (WASOG) adopted by the ATS Board of Directors and by the ERS Executive Committee, February 1999. Am J Respir Crit Care Med 1999;160:736-55. [ Links ]
3 Iannuzzi MC, Rybicki BA, Teirstein AS. Sarcoidosis. N Engl J Med 2007;357:2153-65. [ Links ]
4 Iannuzzi MC, Rybicki BA. Genetics of sarcoidosis; candidate genes and genome scans. Proc Am Thorac Soc 2007;4:108-16. [ Links ]
5 Kokturk N, Han ER, Turktas H. Atopic status in patients with sarcoidosis. Allergy Asthma Proc 2005;26:121-4. [ Links ]
6 Hattori T, Konno S, Takahashi A, Isada A, Shigemura M, Matsuno K, et al. The role of atopy in the clinical course of pulmonary sarcoidosis in the Japanese population. Allergy Asthma Proc 2010;31:238-43. [ Links ]
7 Wilsher M, Hopkins R, Zeng I, Cornere M, Douglas R. Prevalence of asthma and atopy in sarcoidosis. Respirology 2012;17:285-90. [ Links ]
8 Bradley B, Branley HM, Egan JJ, Greaves MS, Hansell DM, Harrison NK, et al; British Thoracic Society Interstitial Lung Disease Guideline Group, British Thoracic Society Standards of Care Committee; Thoracic Society of Australia; New Zealand Thoracic Society; Irish Thoracic Society. Interstitial lung disease guideline: the British Thoracic Society in collaboration with the Thoracic Society of Australia and New Zealand and the Irish Thoracic Society. Thorax 2008;63 (Suppl 5):v1-58. [ Links ]
9 Cetinkaya E, Gunluoglu G, Ozgul A, Gunluoglu MZ, Ozgul G, Seyhan EC, et al. Value of real-time endobronchial ultrasound-guided transbronchial needle aspiration. Ann Thorac Med 2011;6:77-81. [ Links ]
10 El Jundi O, Karakaya G, Fuat Kalyoncu A. Sarcoidosis following specific immunotherapy: more than just coincidence? Allergol Immunopathol (Madr) 2007;35:32-4. [ Links ]
Patrícia Caetano Mota
Serviço de Pneumologia, Centro Hospitalar de São João EPE
Alameda Professor Hernâni Monteiro
4200-319 Porto
E-mail: patmota@net.sapo.pt
Financiamento: Nenhum
Declaração de conflitos de interesse: Nenhum a declarar
Data de recepção / Received in: 23/10/2011
Data de aceitação / Accepted for publication in: 10/01/2012














