Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Arquivos de Medicina
versão On-line ISSN 2183-2447
Arq Med vol.28 no.1 Porto fev. 2014
CASOS CLÍNICOS/ /SÉRIE DE CASOS
Tuberculose ganglionar: desafio diagnóstico
Tuberculous lymphadenitis: diagnostic challenge
Miguel Neno1, Cláudia Rocha2, Dora Sargento2, Glória Silva2
1Departamento de Doenças Infecciosas, Centro Hospitalar Lisboa Norte, Hospital de Santa Maria, Lisboa
2Departamento de Medicina Interna, Centro Hospitalar Lisboa Norte, Hospital Pulido Valente, Lisboa
RESUMO
A tuberculose ganglionar é a forma extrapulmonar mais comum de infecção por Mycobacterium tuberculosis. Não obstante, o mimetismo que mantém com outras patologias leva, comumente, a falha ou atraso na obtenção do diagnóstico correto. Os autores apresentam o caso clínico de tuberculose ganglionar numa doente de 89 anos de idade, com múltiplas co-morbilidades, internada para esclarecimento de quadro constitucional caracterizado por febre e adenopatias cervicais de evolução indolente.
Palavras-chave: Tuberculose ganglionar, tuberculose extra-pulmonar, adenopatia
ABSTRACT
Tuberculous lymphadenitis is the most common form of extrapulmonary Mycobacterium tuberculosis infection. Nevertheless, the mimicry that keeps with other pathologies leads, commonly, to failure or delay in obtaining a correct diagnosis. The authors present the case of tuberculous lymphadenitis in a 89 years old female, with multiple co-morbidities, admitted with constitutional framework characterized by fever and cervical lymphadenopathy.
Key-words: Tuberculous lymphadenitis, extrapulmonary tuberculosis, lymphadenopathy
Introdução
A tuberculose é uma doença conhecida desde tempos imemoriais e os seus relatos surgem associados ao início da própria história humana.1,2 Apesar dos avanços recentes na compreensão dos seus mecanismos fisiopatológicos e na optimização da terapêutica antibacilar continua a ser uma das doenças infecciosas com maior taxa mundial de morbilidade e mortalidade.3 No ano de 2009 registaram-se 2565 novos casos da doença em portugal, com incidência correspondente de 24,1/100000 habitantes.4 Falha ou atraso na obtenção do diagnóstico correto contribuiu para uma doença de apresentação mais severa assim como aumenta a taxa de transmissão de Mycobacterium tuberculosis.5,6
O termo tuberculose extrapulmonar é referente à ocorrência de TB em qualquer órgão ou sistema em doentes em evidência clínica ou imagiológica de atingimento pulmonar.7 História prévia de TB nem sempre está presente sendo observada em aproximadamente 16,1 % dos casos.1,8 A TB ganglionar foi interpretada inicialmente como doença orgânica isolada, escrófula.1,2 O advento da pandemia VIH nas décadas de 80 e 90 do século passado alterou este conceito. Atualmente, salvo raras exceções, a sua incidência é maior em populações com algum tipo de deficiência da sua função imunitária.7,9 Aproximadamente 50 % dos doentes infectados com HIV que desenvolvem TB apresentam envolvimento extrapulmonar.10 O aumento da esperança média de vida, o declínio natural do estado imunitário subsequente ao envelhecimento e o crescente uso de terapêutica imunossupressora acarretam uma incidência maior de TB na população idosa.11
A propósito de um caso clínico, os autores apresentam uma breve revisão de literatura sobre esta patologia que embora relativamente frequente coloca vários desafios diagnósticos devido ao mimetismo que mantém com outras patologias.
Caso clínico
Individuo do sexo feminino, de 89 anos, melanodérmica, com antecedentes de cardiopatia isquémica, insuficiência cardíaca congestiva,fibrilação auricular, doença pulmonar obstrutiva crónica e artrite reumatóide não tratada com imunos supressor. Sem diagnóstico prévio de TB. Um mês após episódio de infecção respiratória alta, desenvolve adenopatia cervical de carácter inflamatório com aproximadamente 15 mm e conteúdo liquido demonstrado por ecografia. O nódulo era de consistência tensa, elástico e doloroso ao toque. A doente não apresentava outra sintomatologia, nomeadamente febre ou sintomas constitucionais. Cumpriu uma semana de antibioterapia com amoxicilina e ácido clavulânico com discreta melhoria clínica, mas sem completa resolução do quadro. Assim, realiza drenagem cirúrgica do gânglio e inicia novo ciclo de antibioterapia com ciprofloxacina. 2 meses depois, por agravamento dos sinais inflamatórios, foi submetida à excisão de gânglio cervical direito, cujo relatório histológico descrevia infiltrado inflamatório agudo, necrose e presença de alguns granulomas. A doente abandonou a consulta.
Algumas semanas após, recorre ao serviço de urgência com queixas de febre predominantemente vespertina, odinofagia, anorexia e perda ponderal (aproximadamente 5 kg nos últimos 3 meses). Sem sintomas do foro respiratório. À observação de salientar febre (39ºc) e adenomegalias cervicais, bilaterais,com sinais inflamatórios associados e dolorosos à palpação (Fig 1 e 2).
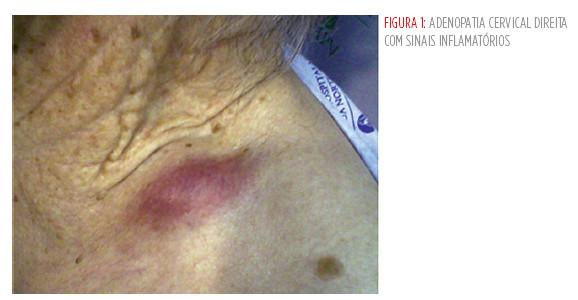
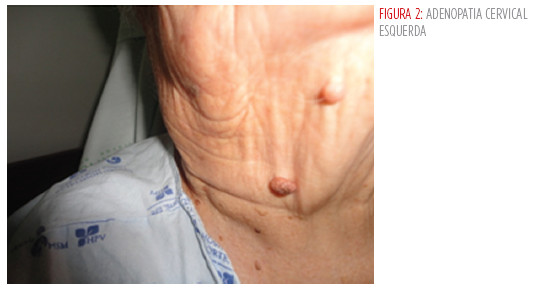
Analiticamente detectou-se leucocitose (12,42 x 109/l), neutrofilia (73,3 %) e proteína-c reativa de 16,8 mg/dl. A telerradiografia torácica e electrocardiograma realizados à admissão não revelaram alterações.
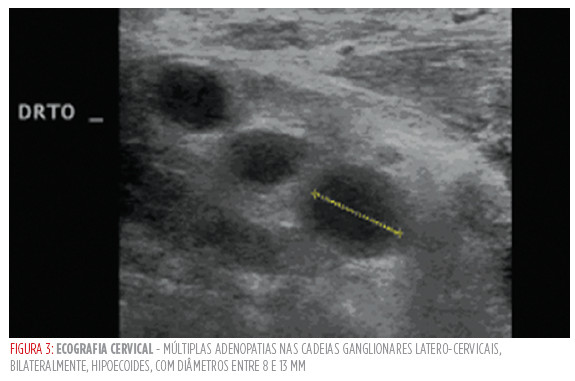
A doente foi internada no serviço de medicina interna para estudo etiológico de febre e quadro constitucional. Foram realizadas hemoculturas que se apresentaram negativas, pesquisa de anticorpos do VIH cujo resultado foi negativo e serologias para cmV, ebV e Vhs cujo resultado revelou, para todas, igg positividade. A ecografia cervical mostrou múltiplas adenopatias nas cadeias ganglionares latero-cervicais bilaterais, sugestivas de lesões secundárias (Fig 3). A tomografia computorizada tóraco-abdomino-pélvica não revelou massas ou adenomegalias noutras localizações. Perante as hipóteses diagnósticas de adenopatidas cervicais a doente realizou o teste igrA que foi positivo. O diagnóstico de tuberculose ganglionar foi confirmado após revisão da peça de biopsia excisional.
Iniciou terapêutica antibacilar tripla com isoniazida 300mg/dia, rifampicina 600mg/dia e pirazinamida 1500mg/dia, observando-se franca melhoria do quadroclínico. A doente teve alta após 21dias de terapêutica referenciada para o centro de diagnóstico pneumológico da sua área de residência. Cumpriu dois meses de indução com terapêutica tripla, seguida de uma fase de manutenção com isoniazida erifampicina durante 4 meses, perfazendo um total de 6 meses de tratamento.
Discussão
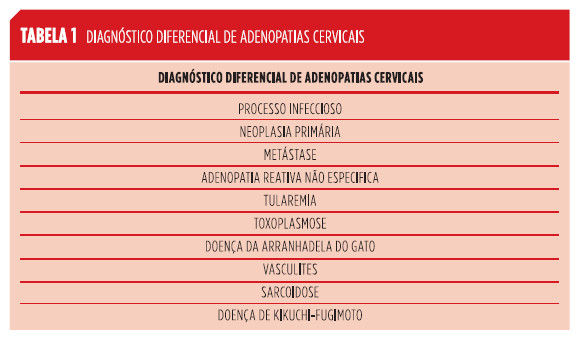
Adenopatias cervicais são um sinal clínico relativamente comum que pode corresponder a uma série de patologias que requerem uma abordagem diagnóstica e terapêutica completamente distintas.12 O diagnóstico diferencial é extenso (Tabela 1).12,13
Os locais mais comuns de TB extrapulmonar são os gânglios linfáticos da região cervical, pleura, sistema genito-urinário, osso e articulações e sistema nervoso central. mais raro é o envolvimento no trato gastro-intestinal e peritoneal.2,8
A tuberculose ganglionar apresenta-se habitual-mente como uma tumefacção indolente e indolor de uma cadeia ganglionar. Fistulização pode ocorrer em 10 a 35% dos casos. O atingimento sistémico mas clássicos são febrícula, perda ponderal, fadiga e menos frequentemente suores noturnos. Tosse nem sempre estápresente.1 No idoso a doença tende a ser indolente com sintomatologia menos evidente ou mesmo ausente.11 A clínica menos específica associada a procura tardia dos cuidados de saúde com consequente atraso no diagnóstico, presença de comorbilidades, maior intolerabilidade à terapêutica antibacilar e por vezes má adesão terapêutica por incapacidade conferem pior prognóstico a esta faixa etária com correspondente aumento da mortalidade e risco de transmissão horizontal.11,14
O diagnóstico definitivo é obtido através da demonstração de Mycobacterium tuberculosis em meios de cultura apropriados ou através de técnica de pcr, o que permite ainda a distinção de outras estirpes causadores de tuberculose ganglionar.1,9 Um método com elevada especificidade para diagnóstico de Mycobacterium tuberculosis é a demonstração de bacilos ácido-base resistente através da coloração de Ziehl-Neelsen. A biopsia excisional do gânglio apresenta uma sensibilidade de 80%, contudo a aspiração de agulha fina é a técnica mais frequentemente utilizada por ser menos invasiva e acarretar menos custos económicos.9 histologicamente pode-se observar um infiltrado linfocitário não específico, granulomas não caseosos ou células gigantes de langerhan em áreas de necrose caseosa.2,9,15 Meios complementares de diagnósticos como a prova de mantoux, IGRA e radiografia torácica podem ser úteis para levantar a suspeita de tuberculose num doente a aguardar diagnóstico definitivo ou com cultura negativa. De salientar que estes testes apresentam limitado valor diagnóstico para tuberculose extrapulmonar16 e não são específicos para a Mycobacterium tuberculosis.9,15
Sendo uma doença sistémica,1 a quimioterapia tuberculostática é o tratamento de eleição.9,15 Na presença de infecção por micobactérias não tuberculosas a doença tende a ser focalizada, pelo que a excisão cirúrgica pode ser curativa.1
A apresentação deste caso clínico torna-se pertinente pela idade da doente, pela escassez de sintomatologia constitucional associada a adenopatia cervical e pela ausência de história prévia de TB.
Conclusão
Embora seja a forma extrapulmonar mais comum de infecção por mycobacterium tuberculosis em imunocompetentes o diagnóstico de tuberculose ganglionar constitui um importante desafio para o clínico. É necessário um elevado índice de suspeição associado a uma anamnese e exame objectivo completos e cuidadosos bem como meios complementares diagnósticos adequados para se obter o diagnóstico definitivo de tuberculose ganglionar. A ausência do isolamento do agente causal e o exame histológico inconclusivo em alguns casos implicam inevitavelmente a um atraso na instituição terapêutica dirigida. Em doentes idosos que se apresentem com adenopatias cervicais, a hipótese de TB ganglionar deve sempre ser incluída nos diagnósticos diferenciais.
Referências
1. Mohapatra Pr, Janmeja Ak. Tuberculous lymphadenitis. J Assoc physicians India 2009;57:585-90. [ Links ]
2. Handa U, Mundi I, Mohan S. Nodal tuberculosis revisited: a review. J infect dev ctries 2011;6(1):6-12. [ Links ]
3. Heye T, et al. Extrapulmonary tuberculosis: radiological imaging of an almost forgotten transformation artist. Rofo 2011;183(11):1019-29. [ Links ]
4. Direcção geral de saúde. Ponto da situação epidemiológica e de desempenho. Relatório para o dia mundial da tuberculose. Programa Nacional de luta contra a tuberculose (PNT). http://www.dgs.pt 2010. [ Links ]
5. SSteingart Kr, et al. Comercial serological tests for the diagnosis of active pulmonary and extrapulmonary tuberculosis: an updated systematic review and meta-analysis. Plosmed 2011;8(8):e1001062.
6. Storla Dg, Yimer S, Bjune GA. A systematic review of delay in the diagnosis and treatment of tuberculosis. Bmc public health 2008;8:15. [ Links ]
7. Rowinska-Zakrzewska E. Extrapulmonary tuberculosis, risk factors and incidence. Pneumonol Alergol Pol 2011;79(6):377-8. [ Links ]
8. Tan Ch, et al. Tuberculosis: a benign impostor. AJR Am J Roentgenol 2010;194(3):555-61. [ Links ]
9. Fontanilla Jm, Barnes A, Von Reyn CF. Current diagnosis and management of peripheral tuberculous lymphadenitis. Clin infect dis 2011;53(6):555-62. [ Links ]
10. Alves G, Silva R, Haygert C. Extrapulmonary tuberculosis. Acta med port. 2012;25(1):58. [ Links ]
11. Bushan B, Maske A, Singh Sp. Manifestations of tuberculosis in elderly versus young hospitalised patients in Amrisar, India. Int J tuberc dis 2012;16(9):1210-1213. [ Links ]
12. Sousa Ade A, et al. Kikuchi-Fujimoto disease: three case reports.São Paulo med J. 2010;128(4):232-5. [ Links ]
13. Asano S. Granulomatous lymphadenitis. J clin exp hematop 2012;52(1):1-16. [ Links ]
14. Ananthakrishnan R, et al. The profile and treatment outcomes of the older (aged 60 years and above) tuberculosis patients in tamilnadu, south India. Plos One 2013;8(7):e67288. [ Links ]
15. Gonzalez-Martin J, et al. Consensus document on the diagnosis, treatment and prevention of tuberculosis. Arch Bronconeumol 2010;46(5):255-74. [ Links ]
16. Fan L, et al. Interferon-gamma release assays for the diagnosis of extrapulmonary tuberculosis: a systematic review and meta-analysis. Fems immunol med microbiol 2012;65(3):456-66. [ Links ]
Miguel Neno
Centro Hospitalar Lisboa Norte -Hospital De Santa Maria. Lisboa. E-mail: miguel.am.neno@gmail.com
Cláudia rocha
Centro Hospitalar Lisboa Norte - Hospital Pulido Valente. 1769-001Lisboa. E-mail: sudney@hotmail.com
Dora sargento
Centro Hospitalar Lisboa Norte - Hospital Pulido Valente. 1769-001Lisboa. E-mail: dorysargent@gmail.com
Glória Silva
Centro Hospitalar Lisboa Norte - Hospital Pulido Valente. 1769-001Lisboa. E-mail: gloria.silva@chln.min-saude.pt
Data de recepção / reception date: 14/05/2013
Data de aprovação / approval date: 27/08/2013














