Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Arquivos de Medicina
versão On-line ISSN 2183-2447
Arq Med vol.26 no.6 Porto dez. 2012
CASOS CLÍNICOS/ /SÉRIE DE CASOS
Meningococemia Crónica: A Propósito de um Caso Clínico num Adulto
Chronic meningococcemia: a case report in an adult
Ana Sofia Santos1, Edna Quintas1, Maria Helena Gomes1, António Sarmento1
1 Serviço de Doenças Infecciosas, Centro Hospitalar de S. João
RESUMO
A doença meningocócica crónica é uma forma rara da infeção por Neisseria meningitidis. A fisiopatologia desta forma de infeção continua não totalmente esclarecida e, pela sua apresentação atípica, pode ser subdiagnosticada. Descrevemos o caso de um doente de 50 anos, imunocompetente, com diminuição progressiva da força muscular nos membros inferiores com cerca de um mês de evolução, acompanhada de anorexia, mialgias generalizadas e febre nos últimos quatro dias. Na admissão constataram-se lesões eritematosas maculo-papulares, dispersas, de dimensões infracentimétricas e elevação dos parâmetros inflamatórios. Ao segundo dia de internamento surgiram sinais de atrite na articulação tibiotársica direita com edema, rubor e calor e foi instituído ceftriaxone. Foi conhecido, posteriormente, o resultado das hemoculturas colhidas na admissão com isolamento de uma estirpe de Neisseria meningitidis. A atempada introdução de antibiótico foi determinante na evolução para a cura.
Palavras-chave: neisseria meningitidis; doença meningocócica crónica; adulto
ABSTRACT
Chronic meningococcal disease is a rare form of infection by Neisseria meningitidis.The pathophysiology of this form of infection is still not completely understood, and for its atypical presentation, may be underdiagnosed. We describe the case of an immunocompetent 50 years-old patient, with progressive decrease of muscle strength of the lower limbs with about a month, anorexia, generalized myalgia and fever for four days. on admission a maculopapular, infracentimetric, scattered rash was observed and well as elevated inflammatory parameters. on the second day of hospitalization right tibiotarsal joint arthritis appeared with sweeling, redness and warmth and ceftriaxone was started. Neisseria meningitidis was isolated in blood cultures taken on admission. The early introduction of antibiotic was crucial in the progression to a cure.
Key-words: neisseria meningitidis; chronic meningococcal disease; adult
Caso clínico
Homem, de 50 anos, previamente saudável e não fazia medicação habitual. recorreu ao serviço de urgência (SU) em março de 2011 por diminuição progressiva da força muscular associada a clónus e mialgias intensas dos membros inferiores e anorexia desde há cerca de um mês. Quatro dias antes da vinda ao SU teve agravamento das queixas, associado a parestesias dos membros inferiores de novo e surgiu febre não quantificada.
Tinha como antecedentes: tuberculose pulmonar há 15 anos e sifílis secundária há nove anos, ambas doenças tratadas correctamente com antibacilares e penicilina benzatínica; hábitos alcoolicos importantes em abstinência desde há 6 meses. Referia ter contactos sexuais ocasionais de forma desprotegida.
Na admissão no SU, estava consciente, colaborante e orientado. A temperatura auricular era de 39ºc, tensão arterial de 135/88 mmhg, a frequência cardíaca de 72 batimentos por minuto e a frequência respiratória de 18 ciclos por minuto. A auscultação cardiopulmonar e palpação do abdómen não mostraram alterações.
O exame neurológico mostrou uma postura espástica dos membros inferiores, com hiperreflexia, clónus espontâneo, alonidia e marcha de base alargada com instabilidade. A força muscular era de grau 5. Os sinais meníngeos eram negativos.
Durante a observação foram notadas, pela primeira vez, lesões eritematosas maculo-papulares Serviço de Doenças Infecciosas, dispersas, de dimensões infracentimétricas, não Centro Hospitalar de S. João confluentes, localizadas no tronco, região nadegueira e coxa (Figura 1 ). Não apresentava lesões petequiais nem sufusões hemorrágicas.
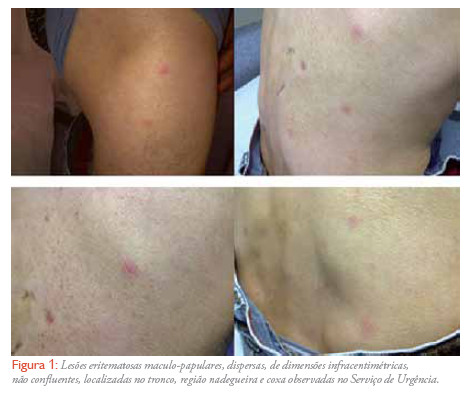
Do estudo laboratorial realizado no SU destacava-se: proteína c reativa (PCR) 181,7 mg/l (normal: <3 mg/l), leucócitos: 15,5x10?/l (normal: 4-11 x10?/l), neutrófilos de 76,9% (normal: 53,8-68,8%) e linfócitos de 15,3% (normal: 25,3-47,3%). O estudo do líquido céfalo-raquidiano revelou 5 células/µl (normal = 5 células/µl), glicose: 85 mg/dl (normal: 60-70% do nível sérico) e proteínas: <0,10 g/l (normal: 0,15-0,45 g/l). A glicose sérica era de 133 mg/dl e o sedimento urinário era normal. O HIV-check era negativo e foi colhido sangue para duas hemoculturas.
A tomografia axial computorizada cerebral apresentava lesõesisquémicas não recentes cortico-subcorticais parietais esquerdas e enfartes lacunares sequelares.
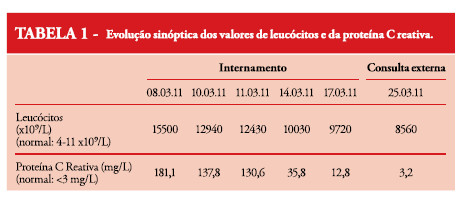
Após internamento manteve-se em apirexia e, apesar de discreta melhoria da leucocitose e da PCR, mantinha-se sintomático (Tabela 1 ).
Ao segundo dia de internamento surgiu edema, rubor e dor da articulação tibiotársica direita. A ecografia articular mostrou ligeira tenosinovite, sem derrame articular. Realizou eletromiografia que não mostrou alterações. As enzimas musculares eram normais. Repetiu hemoculturas e iniciou ceftriaxone, 1 grama/dia.
O estudo do complemento e da auto-imunidade (anticorpos anti-nucleares, anti-DsDNA, anti-membrana basal, anti-mitocondriais, antimúsculo liso e imuno-complexos circulantes), o ecocardiograma e a ressonância magnética nuclear (RMN) medular não apresentavam alterações.
A partir do segundo dia de ceftriaxone apresentou resolução das queixas. Foi conhecido o crescimento de Neisseria meningitidis do serogrupo Y nas hemoculturas colhidas na admissão e antes do início do antibiótico.
O exame bacteriológico do líquor foi negativo bem como a reação de Venereal Disease Research Laboratory (VDRL) e a polymerase chain reaction de Mycobacterium tuberculosis.o Treponema pallidum particle agglutination assay (TPPA/TP) foi reactivo e VDRL negativa, traduzindo infecção passada.
Cumpriu sete dias de ceftriaxone e manteve-se assintomático com normalização do valor dos leucócitos e diminuição da PCR (12,8 mg/l). Foi feita a notificação da doença infecciosa e prescrita a quimioprofilaxia dos conviventes com ciprofloxacina 500 mg, toma única.
Nas consultas de controlo, realizadas 15 dias, três e seis meses após alta, mantinha-se assintomático, pelo que teve alta da consulta externa.
Discussão
O caso descrito corresponde a uma manifestação rara de infeção por N. meningitidis, habitualmente responsável por doença aguda grave eventualmente fatal.
Salientamos a evolução lenta de um quadro de alterações da marcha com incapacidade funcional por diminuição da força muscular, clónus e mialgias dos membros inferiores que precedeu o aparecimento da febre e parestesias em cerca de 3 semanas.
O quadro clínico que o doente apresentou não se encontra descrito nos outros casos de doença meningocócica crónica relatados.
Apesar da elevação dos marcadores de fase aguda não foi instituído tratamento antibiótico empírico na admissão porque o doente se encontrava clinicamente estável optando-se por manter vigilância e pela colheita repetida de produtos biológicos para culturas.
Com o aparecimento de sinais de artrite na articulação tibiotársica direita e, não estando disponíveis os resultados das hemoculturas colhidas, iniciou tratamento empírico com ceftriaxone e realizou ecocardiograma, também considerando um possível diagnóstico de endocardite com embolização sistémica.
A RMN excluiu alterações medulares que justificassem os défices e as queixas relativas aos membros inferiores. Apesar das manifestações neurológicas, o estudo do líquor foi normal.
No estudo do síndrome febril, embora apenas com quatro dias de febre documentada mas com sintomas com cerca de um mês de evolução, o envolvimento articular levou a que fosse considerada uma possível manifestação inicial de uma doença autoimune pelo que o estudo foi alargado e que se veio a revelar normal.
A identificação de N. meningitidis serogrupo Y nas hemoculturas e a resolução das queixas com normalização dos parâmetros analíticos após introdução do ceftriaxone permitiu o diagnóstico de doença meningocócica crónica.
A N. meningitidis é um dos principais agentes e tiológicos de meningite e de sépsis severa em adultos jovens. Apesar da doença meningocócica poder ter uma evolução aguda ou até fulminante, em alguns casos verifica-se uma evolução arrastada.1 A doença meningocócica crónica, também chamada doença meningocócica benigna ou oculta, é uma manifestação rara de infeção meningocócica.2 o primeiro caso foi descrito por Gwynnem 18983 e desde então tem sido reportados casos clínicos individuais ou pequenas séries. em 1963, Benoit e colaboradores, publicaram uma revisão de 148 casos de doença meningocócica crónica;3 Brouwer, em 2011, reportou 15 doentes num período de 50 anos.1
A doença meningocócica crónica pode ocorrer em qualquer idade sendo caracterizada por uma fase inicial, com pelo menos uma semana de evolução, de mal-estar geral, febre recorrente e perda ponderal, seguida por artralgias migratórias e lesões cutâneas cursando com elevação dos rea-gentes da fase aguda, tais como leucocitose.1 Na doença meningocócica crónica as manifestações cutâneas ocorrem em mais de 90% dos doentes e consistem em máculas eritematosas que evoluem para lesões papulares podendo adquirir características sólidas, elevadas e com necrose central.4 As artralgias migratórias surgem em 70% dos doentes preferencialmente nas grandes articulações.4 As manifestações cutâneas e as articulares serão provocadas pela deposição de imunocomplexos na parede vascular e nos tecidos, causando vasculite leucocitoclástica com aderência subsequente de IgM, IgG e C3.5
As queixas álgicas nos membros ou a dificuldade na marcha são manifestações igualmente frequentes.3 Este doente referia alodinia que resolveu após a instituição do antibiótico o que relaciona este sintoma com a doença meningocócica crónica, embora não esteja descrita a sua patofisiologia. A febre pode ser persistente mas na maioria dos casos é intermitente.5 Podem ainda ocorrer outras complicações mediadas por imunocomplexos como a pericardite. Os aspectos clínicos e laboratoriais são inespecíficos, o que dificulta o diagnóstico.3
A doença meningocócica crónica é habitualmente auto-limitada com tempo de duração indefinido, tendo bom prognóstico1 mas a meningite e quadros de sépsis podem ocorrer.
A patofisiologia da doença meningocócica crónica mantém-se indefinida.4 Devido ao reduzido número de doentes identificados encontram-se conclusões diferentes nas séries descritas.6
Mesmo na ausência de imunização por vacinação, a maior parte dos adultos, depois dos 25 anos, está imune à maioria dos serogrupos da N. meningitidis o justifica a menor prevalência de doença aguda nos adultos imunocompetentes.4
As condições subjacentes que explicam a evolução indolente duma doença causada por um organismo habitualmente agressivo são desconhecidas. Fatores do hospedeiro e o tipo de estirpe bacteriana parecem contribuir de forma importante.6
Deficiências de IgA e factores terminais do complemento (c5 a c9) foram descritas como predisponentes para a doença meningocócica crónica. Contudo, numa série de 15 doentes, só 3 (20%) tinham défices das fracções do complemento ou baixos níveis de imunoglobulina.1
Os polimorfismos genéticos nas citocinas e no factor inibidor do plasminogénio 1 podem explicar a severidade, fenotipo clínico e evolução da doença. Assim, alguns doentes terão predisposição genética para desenvolver um baixo grau de doença.
Alguns autores descreveram que a N.meningitidis do serogrupo B poderá estar mais frequentemente envolvida nos casos de doença meningocócica crónica, seja pela menor agressividade e pela indução de uma resposta inflamatória menos exuberante.4 efetivamente, os serótipos isolados nos doentes com doença meningocócica crónica tendem a induzir uma menor produção de interleucina 6 in vitro que os serótipos responsáveis pelos quadros de sépsis aguda e a capacidade de libertação de endotoxina também é inferior. Porém, não foi mostrada a relação causal directa com serogrupos específicos ou complexos clonais.
Um importante factor de virulência do lipopolissacarídeo (LPS) da membrana celular da N. meningitidis determina o modo como a bactéria é reconhecida pelo sistema imune através do tool-like receptor 4 (TLR4) e a virulência do meningococo está relacionada com a libertação do LPS (endotoxina). o nível de endotoxina relaciona-se com a severidade da doença.7 mutações no gene lpxl1 do LPS levam a uma activação menos exuberante do TLR4 havendo uma diminuição da produção de citocinas pelo hospedeiro. o meningococo com mutação lpxl1 provoca menor acetilação do lípido A com menor inflamação e coagulopatia. As diferenças na estrutura da LPS provocada pela mutação lpxl1 representam 48% da baixa agressividade da infecção nos casos crónicos. o processo de redução da virulência nos restantes serótipos meningocócicos mantém-se incerto.1
O diagnóstico de doença meningocócica crónica baseia-se na identificação do agente em hemocultura embora estas possam ser negativas nas fases iniciais da doença.4 o exame histológico das lesões cutâneas não mostra o organismo e a imunofluorescência directa para o antigénio da N. Meningitidis é negativa. múltiplos exames culturais podem ser necessários estando descrito um tempo médio de 5,5 semanas entre o início dos sintomas e o aparecimento de culturas positivas.5 os testes serológicos não são úteis.5
Os diagnósticos diferenciais da doença meningocócica incluem a endocardite bacteriana subaguda, a febre reumática aguda, a púrpura de Henoch Schonlein, a febre da mordedura do rato, a gonococemia crónica e a vasculite leucocitoclástica.5
O meningococo é muito sensível à terapêutica antibiótica, os esquemas curtos são eficazes sendo o prognóstico, após tratamento, excelente na doença meningocócica crónica.6
Referências
1. Brouwer Mc, Spanjaard L, Prins Jm, Van Der Ley P, Van De Beek D, Van Der Ende A. Association Of Chronic Meningococcemia with Infection by Meningococci with Underacylated Lipopolysaccharide. J Infect 2011;62(6):479-83. [ Links ]
2. Stephens Ds, Greenwood B, Brandtzaeg P. Epidemic Meningitis, Meningococcaemia, and Neisseria Meningitidis. Lancet 2007;369(9580):2196-210. [ Links ]
3. Clarke FB. Chronic Meningococcaemia: Report Of Cases. Cal West Med. 1931;34(5):361-4. [ Links ]
4. Kernéis S, Mahé E, Heym B, Sivadon-Tardy V, Bourgeois F, Hanslik T. Chronic Meningococcemia in A 16-Year-Old Boy: A Case Report. Cases J 2009;2:7103. [ Links ]
5. Ploysangam T, Sheth AP. Chronic Meningococcemia in Childhood: Case Report and Review Of The Literature. Pediatr Dermatol 1996;13(6):483-7. [ Links ]
6. Emonts M, Hazelzet JA, De Groot R, Hermans PW. Host Genetic Determinants of Neisseria Meningitidis Infections. Lancet Infect Dis 2003;3(9):565-77. [ Links ]
7. Milonovich Lm. Meningococcemia: Epidemiology, Pathophysiology, and Management. J Pediatr Health Care 2007;21(2):75-80. [ Links ]
Ana Sofia Santos
Serviço de Doenças Infecciosas Centro Hospitalar de S. João, Al. Prof. Hernâni Monteiro 4200-319 Porto. Email: asfaustino@gmail.com














