Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Portuguesa de Saúde Pública
versão impressa ISSN 0870-9025
Rev. Port. Sau. Pub. vol.32 no.1 Lisboa mar. 2014
ARTIGO REVISÃO
Avaliação das possibilidades de controle da hanseníase a partir da poliquimioterapia
Appraisal of possibilities for control of hansen's disease based on multidrugtherapy
Maria Júlia Crespoa*, Aguinaldo Gonçalvesb
a Faculdade de Medicina, Centro de Ciências da Vida, Pontifícia Universidade Católica de Campinas, Campinas, Brasil
b Grupo de Epidemiologia e Saúde, Faculdade de Medicina, Centro de Ciências da Vida, Pontifícia Universidade Católica de Campinas, Campinas, Brasil
RESUMO
Introdução: A poliquimioterapia foi instituída como estratégia pela Organização Mundial da Saúde em 1982 e incorporou como objetivo a eliminação da doença. A persistência da endemia sinaliza urgência de revisão, o que levou à investigação das possibilidades evolutivas do controle da hanseníase, a partir da adoção da poliquimioterapia.
Método: Procedeu-se estudo de dados secundários por revisão bibliográfica de caráter descritivo-discursivo e análise do conteúdo de textos técnicos e documentais. Foram adotadas as bases de dados PUBMED, BVS e Academic One File no período 2005-2011, referentes aos idiomas inglês e português, tendo como unitermos de busca leprosy/multidrugtherapy, leprosy/treatment, hanseníase/poliquimioterapia, hanseníase/tratamento. Uma vez obtido, o material foi analisado com extração das informações relevantes e processamento subsequente, e submetido à inferência e à interpretação, segundo elementos como impacto, interesses, significados, saturações e intencionalidades.
Resultados: Foram encontradas 111 referências distribuídas em 2 categorias de interesse, a saber, Fases Evolutivas do Controle e Possibilidades de Eliminação.
Discussão: A partir da primeira verificou-se que a resistência medicamentosa persiste; a doença avança, com estimativas de 5 milhões de casos detectados em 15 anos; a redução de profissionais qualificados na matéria e a manutenção de grau 2 de incapacidades físicas constituem efeitos negativos da chamada eliminação da doença; ainda faltam informações sobre aspectos imprescindíveis para aperfeiçoamento da terapêutica e de estudos epidemiológicos, bem como acurácia no registro dos dados. Os resultados apontam sobretudo para a prevista impossibilidade de eliminação da hanseníase por meio somente da atual poliquimioterapia. Complementarmente, constatou-se que vêm sendo desenvolvidas estratégias, como a poliquimioterapia acompanhada e mais significativamente a poliquimioterapia uniforme, além de ter-se trabalhado na direção de novas drogas e respectivas combinações.
Palavras-chave: Hanseníase. Controle. Poliquimioterapia. Tratamento.
ABSTRACT
Introduction: Multidrugtherapy (MDT) was implemented as a strategy by the World Health Organisation (WHO) in 1982, incorporating as one of its goals the elimination of this disease. The persistence of the endemic situation signals an urgent need for review, and this in turn led to the investigation of development of possibilities for the control based on the adoption of MDT.
Method: This is a study of secondary data based on bibliographical review and analysis of content of technical papers and documents. PUBMED, BVS and Academic One File databases were used covering the period between 2005 and 2011, in English and Portuguese languages, with the following search terms: leprosy/multidrug therapy, leprosy/treatment, Hansen's disease/multidrug, Hansen's disease/treatment. The material was then analysed, with extraction of the relevant information and subsequent processing, and subjected to inference and interpretation, based on elements such as impact, interests, significance, saturations and intention.
Results: A total of 111 references were found, these being divided into two broad interest groups, namely: Evolutionary Phases of Control and Possibility of Elimination.
Discussion: Based on the former, it was observed that resistance to medication continues; the diseases advances, with estimates suggesting that some five million cases have been detected over fifteen years; the reduction in the number of professional people qualified in this area and also the maintenance of grade II of physical incapacity are just some negative effects of the so-called elimination of the disease; there is still a need for further information about essential elements for enhancement of therapeutics and epidemiological studies, as also accuracy in registration of data. Results suggest, first and foremost, the expected impossibility of stamping out Hansen's disease exclusively through the current MDT. At the same time, it was confirmed that new strategies are being developed, such as Monitored Multidrugtherapy and, more significantly, Uniform Multidrugtherapy, and also there is a further effort towards the synthesis of new drugs and combinations thereof.
Keywords: Leprosy. Control. Multidrugtherapy. Treatment.
Introdução
A hanseníase é doença infectocontagiosa crónica associada ao bacilo Mycobacterium leprae (M. leprae), com lesões cutâneas como principais manifestações, bem como acometimento de nervos periféricos, este podendo resultar em deformidades e incapacidades físicas (IF). Atualmente, os princípios básicos para o controle do agravo consistem em diagnóstico precoce e tratamento com poliquimioterapia (PQT), associação farmacológica preconizada pela Organização Mundial da Saúde (OMS): doentes multibacilares (MB) são tratados durante 12 meses com dapsona (DDS) e clofazimina (CLO) diariamente mais rifampicina (RFP) e dose suplementar de CLO mensalmente, sob supervisão; os paucibacilares (PB) recebem por 6 meses DDS diariamente e RFP, administração mensal supervisionada1.
A reorientação na prática assistencial, o aumento da cobertura de serviços e a reorganização do sistema de informação dos países foram fatos que se deram simultaneamente à terapêutica adotada. Entretanto, nem assim a aplicação maciça da PQT se revelou suficientemente adequada para refrear a ascensão da incidência da hanseníase e sua eliminação num futuro próximo torna-se pouco plausível2. Em 2011, emergiram 219.075 casos novos no mundo3.
A persistência da endemia sinaliza necessidade de revisão, aprimoramento e criação de estratégias. Nesse sentido, classificação dos doentes, prevenção primária e novas abordagens terapêuticas, incluindo variação da duração e composição dos regimes, têm sido discutidas. Diante deste contexto, o presente projeto buscou, num plano mais geral, contribuir para avaliação do controle da hanseníase a partir da adoção da PQT. Em outros termos, procurou-se recuperar as fases evolutivas das possibilidades de eliminação da doença enquanto problema de saúde pública e destacar colaborações de centros universitários de referência.
Material e métodos
Foi desenvolvido estudo bibliográfico de análise do conteúdo de textos, utilizando-se modalidade de revisão narrativa/crítica, a qual, de caráter descritivo-discursivo, dedica-se à apresentação compreensiva e à discussão de temas de interesse científico no campo da saúde pública4.
Procedeu-se prioritariamente de forma qualitativa a quantitativa de pesquisa: vale dizer, para além do tamanho amostral e indicadores numéricos, os textos foram tomados como elementos de estudo, segundo contemplassem categorias, como impacto, interesses, significados, saturações e intencionalidades5.
Nesse sentido, Mantellini e Gonçalves6 sintetizam os critérios de inclusão adotados: referência aos objetos de interesse; redação em idiomas contemporâneos e de compreensão imediata pelo meio universitário do país em que o projeto se dá; apresentação tanto sob suporte técnico de papel quanto como recursos informatizados, seja «online» ou sob forma de arquivo digitalizado; representação de bases de dados correntes e atualizadas, situadas nos contornos temáticos e cronológicos definidamente conexos.
Para o caso, os dados foram coletados por meio de levantamento da bibliografia publicada em periódicos nas bases de dados PUBMED, BVS, Academic One File e Evidence Based Medicine Reviews e no «site» da OMS, no período de 2005-2011, nos idiomas inglês e português. Os descritores utilizados foram: leprosy/multidrugtherapy, leprosy/treatment, hanseníase/poliquimioterapia e hanseníase/tratamento. Dos textos encontrados, foram eleitos para a análise aqueles que incluíssem especificamente repercussões do tratamento sobre o controle da endemia e foram exploradas as referências pertinentes ao assunto aí contidas.
De fato, a seleção de informação visou, num primeiro momento, reconstruir o chamado estado atual da arte, isto é, destinou-se a recolher a matéria em causa, para, de seu interior, fazer emergir o corte epistemológico da singularidade almejada como objeto de estudo7.
Uma vez obtido, o material foi analisado e fichado, com extração das informações relevantes e processamento subsequente,isto é, recorte de informações, tipificação das mesmas em categorias e representação sob forma quantitativa condensada, para, a seguir, submetê-las à inferência e à interpretação.
Resultados
O levantamento bibliográfico identificou 111 referências nas fontes citadas. Os artigos foram então distribuídos segundo ano de publicação e categorias de interesse, criadas a partir dos mencionados objetivos específicos (Tabela 1).
Os resultados da busca destacam a categoria Fases Evolutivas, da qual emergiram textos informativos dos aspectos básicos da doença, de teor histórico, clínico, epidemiológico e notadamente acerca das controvérsias da eliminação da hanseníase. Reacionalmente aos anúncios da OMS, a maioria dos autores contesta o impacto das medidas de controle e os critérios de sucesso das mesmas. Em Possibilidades de Eliminação apontam-se temas acerca das dificuldades de classificação dos doentes para tratamento, das propostas de uniformização e acompanhamento da PQT, das drogas atualmente disponíveis e suas combinações e de aplicações terapêuticas a serviço da prevenção primária. Notam-se picos nas frequências de textos publicados em ano inferior ou igual a 2005 e em 2008, não sendo registrada razão para tal na literatura pertinente disponível.
O tratamento poliquimioterápico depende da alocação dos doentes em PB e MB. O material produzido sobre classificação aborda diferentes versões, falhas da utilizada atualmente, ferramentas para aperfeiçoamento e enfatiza equívocos que acarretam tratamento inadequado, o que predispõe a maior número de reações e recidivas. A PQT uniforme (PQT-U) é questão polêmica nas referências e são aguardados resultados dos ensaios clínicos da OMS. Conteúdo sobre a PQT acompanhada (PQT-A) é escasso, de forma que se torna difícil compreender se em decorrência de falência da proposta ou à adoção restrita.
Dentre as subcategorias, sobressaem-se produções relacionadas a outras abordagens farmacológicas. A descoberta de novas drogas bactericidas tem possibilitado formulação de diferentes combinações que almejam, entre outras características, máxima eficácia e adesão e mínima taxa de resistência medicamentosa. Na prevenção primária, avultaram-se ponderações concernentes à contribuição da vacina de BCG e à adoção de quimioprofilaxia. As categorias de interesse são tratadas a seguir.
Discussão
Fases evolutivas da poliquimioterapia - controvérsias da eliminação
A PQT foi adotada como estratégia terapêutica oficial da OMS para hanseníase em 1982. Durante a década subsequente houve sua divulgação e implementação com aumento gradual de cobertura e acessibilidade8. Alguns países, como o Brasil, em princípio, decidiram pela não expansão da PQT para a rede de serviços básicos de saúde, por considerar impeditivos eficiência não demonstrada, riscos de paraefeitos, custos, disponibilidade de drogas e decorrentes alterações estigmatizantes da pele9; gradualmente, no entanto, foram cedendo às pressões internacionais em direção à implementação do novo tratamento.
Em 1991, baseada na adoção da PQT, foi proposta pela OMS a eliminação da hanseníase como problema de saúde pública até o ano de 2000, significando prevalência de menos de um caso por 10.000 habitantes. Esperava-se que, por meio da diminuição do número de casos, a transmissão declinasse e, assim, desaparecesse. A extensão geográfica alcançada pela terapia alcançou 100% em 1997, referente a 637 projetos executados em 75 nações, e, em 2000, a eliminação foi atingida, se tomada toda a população planetária conjuntamente como denominador10.
Em 2000, 12 países permaneciam endêmicos, o que ensejou a prorrogação do prazo de eliminação para 2005. O Plano Estratégico para Eliminação Hanseníase 2000-2005 da OMS os incentivava a assumirem o compromisso de tratar dos desafios lançados pelo controle da doença. A pedra angular consistia na integração das respectivas atividades aos serviços básicos de saúde, onde estariam disponíveis e acessíveis ao doente11. Ao final deste período, 6 regiões continuaram a ter a enfermidade como problema de saúde pública e a hanseníase era promovida à categoria de doença negligenciada, isto é, que não só prevalece em condições de pobreza, mas também contribui para a manutenção do quadro de desigualdade12. No Relatório Epidemiológico Semanal da OMS, a necessidade de criação de ferramentas e a inexistência de sistemas de vigilância epidemiológica efetivos acabaram sendo, enfim, admitidas13.
Com a finalidade de concluir o plano de eliminação e de reduzir mais os valores de detecção e prevalência, a OMS lançou a Estratégia Global para Maior Redução da Carga da Hanseníase e a Sustentação das Atividades de Controle da Hanseníase (2006-2010), que, partindo da percepção das dificuldades, propunha acesso baseado nos princípios de equidade e justiça social. Um dos reptos assinalados consistia em assegurar apropriada alocação de recursos externos no contexto da mudança nas prioridades. Como resultados até 2010 eram esperados: maior redução da carga da doença até níveis muito baixos; aprimoramento da qualidade dos diagnósticos, práticas de gestão e registro de casos e bom sistema de informações; atendimentos de hanseníase sustentáveis em todas as áreas endêmicas; assistência de qualidade, através da rede básica de atenção à saúde, incluindo rede integrada e eficiente de encaminhamento; ferramentas e procedimentos adequados para a prevenção de incapacidades e a reabilitação; fortalecimento das parcerias e atividades colaborativas entre todos os participantes14.
No quinquênio considerado para tais intervenções, foi produzida variedade de textos acerca das controvérsias da eliminação. Lockwood15 ressalta aspectos que contribuíram para o alcance da meta, entre os quais: o denominador utilizado para o cálculo foi a população mundial, o número de registros ativos declinou muito em decorrência da redução do esquema de doses, que, ao passar de 24 para 12 meses, concede alta por cura ao paciente antes que este passe a constar nos registros do ano subsequente; alguns países não têm registrados casos de lesão única. Fine16 acrescenta a esta lista a ação primordial da melhora das condições de vida, comprovada pela diminuição da incidência antes da adoção da PQT, além de pressões políticas que influenciaram a maneira de reportar as estatísticas, de modo que alguns países dispuseram-se a forjar seus resultados.
A PQT fortaleceu ações para a eliminação da hanseníase, embora muitas vezes tenha passado, intencionalmente ou não, essa imagem pelo emprego inadequado de termos epidemiológicos. Tanto a eliminação da infecção como da doença implicam redução da incidência a 0, definição não compatível com valores de indicadores utilizados pela OMS. «Eliminação como problema de saúde pública» foi considerada denominação aparentemente mais impactante para divulgação e motivação de governos e do público em geral para trabalhar eficientemente contra a moléstia, mas seria mais bem designada, mesmo com restrições, como controle da hanseníase. Entendido como redução de incidência, prevalência, morbidade ou mortalidade a nível localmente aceitável, controle tem sido alcançado, de fato, como resultado de esforços deliberados, por muitos países e esta terminologia implica em medidas de intervenção contínua, indispensáveis para manter a redução17. Todavia, o equívoco não se limitou à semântica, mas surtiu efeitos indesejados, desencorajando pesquisas, investimentos, treinamento e, principalmente, atenção em campo para detecção precoce. No ano de 2007, Brasil e Nepal persistiam na lista; em 2008, Brasil e Timor Leste figuravam como remanescentes; em 2009, destacou-se a questão da resistência medicamentosa e, com ela, o monitoramento de recidivas18.
De acordo com Fine19, a leitura dos boletins periódicos da OMS permite a identificação de inúmeros problemas que comprometem validade e compreensão, ou ainda, funcionalidade dos dados à saúde pública - dificuldades e incerteza dos padrões para diagnóstico e classificação, estigma e confidencialidade que dificultam a documentação, omissões e impontualidade quanto às informações fornecidas, mudanças operacionais e ausência de padronização dos registros, valorização de prevalência, indicador dependente da duração e das técnicas de registros de casos, e adulteração de estatísticas por países indevidamente engajados. A exemplo do citado, de 1989-1994 a índia incluía como área coberta pela PQT todos os distritos que a tivessem implementado, mesmo que em única instalação, com a maioria tratada com monoterapia sulfónica, sendo que apenas em 1998 todos os doentes tiveram acesso ao regime da OMS8. Além disso, a detecção anual de casos relatada por este país providencialmente declinou 66% em 3 anos, 2002-200513. Essas falhas geram variações e distorções entre regiões que, aliadas a ausência de criticidade mínima, tornam comparação e interpretação inviáveis.
Os esforços para eliminação priorizaram a redução da prevalência, a qual não foi acompanhada, na mesma proporção, pela diminuição da detecção de casos novos. A incidência de casos traduz com maior fidelidade a situação atual do agravo de saúde por não ser afetada pela duração do tratamento, tampouco por alteração da definição de casos, refletindo o número de indivíduos que realmente está transmitindo a doença. Entretanto, ainda não se pode esclarecer em que medida a PQT contribui para suas variações, já que outros fatores, como o longo período de incubação, a proteção conferida pela vacina BCG e a instabilidade das medidas de controle também as influenciam20. Na tentativa de avaliar o impacto da PQT sobre transmissão e controle da hanseníase foi desenvolvido programa de computador, o SIMLEP, capaz de fazer projeções e estimativas acerca de indicadores epidemiológicos. Previsões otimistas munidas desse artifício apontam para 5 milhões de casos detectados até 202021.
Outro indicador recentemente recomendado pela OMS na Estratégia Global Aprimorada para Redução Adicional da Carga da Hanseníase (2011-2015) foi a taxa de casos novos com grau 2 de incapacidade física por cada 100.000 habitantes, que pode ser usado para monitorar o progresso, avaliar a detecção e medir a qualidade dos serviços. Nesse plano, propõe-se redução desse número de no mínimo 35% entre os finais de 2010 e 201522. Para tanto, são necessários diagnósticos e tratamento precoces, assim como acompanhamento da evolução do quadro neurológico e manejo adequado dos episódios de neuropatia e reações imunológicas. Até então, o regime terapêutico com a PQT demonstrou eficiência ao reduzir a taxa de deformidades entre casos novos. Entretanto, pouco é feito no sentido de aperfeiçoar as técnicas aplicadas e ainda não há profissionais capacitados para detecção em momento oportuno das lesões23. A partir da construção de cenários de possibilidades relativos à viabilidade de consecução da meta e ao efeito desta, Alberts et al.24 verificaram resultados distintos em cada país analisado e sinalizaram necessidade de manutenção por longo prazo das propostas da estratégia.
Possibilidades de controle da doença
Classificação dos doentes de hanseníase
A classificação apropriada do doente é considerada fundamental para tratamento e prognóstico. Em 1953, foi proposta a classificação de Madri que definiu os grupos polares, tuberculoide (T) e lepromatoso (L); o grupo transitório e inicial da doença, a forma indeterminada (I); e o intermediário, a forma borderline (B)25. Ridley e Jopling26 descreveram a hanseníase em formas espectrais, enfatizando aspectos imunológicos do hospedeiro: lepromatoso-lepromatoso (LL), borderline-lepromatoso (BL), borderline-borderline (LL), borderline-tuberculoide (BT) e tuberculoide-tuberculoide (TT).
Em 1982, a OMS instituiu diferentes modalidades de PQT para o tratamento dos casos MB e PB, segundo índice bacteriológico (IB) de Ridley. Indivíduos (BB, BL e LL) com IB maior ou igual a 2 eram considerados MB e aqueles (TT e BT) com IB menor do que 2, PB. Em 1988, já atendendo a necessidades operacionais, os esfregaços positivos tornaram-se suficientes para distinguir MB e, em 1995, a OMS recomendou a divisão atual na qual os doentes foram alocados de acordo com o número de lesões: PB até 5 lesões, e MB, mais de 527.
São inconveniências do método em vigor de contagem de lesões: necessidade de profissionais treinados para conduzir o exame clínico; inabilidade de investigar todas as partes do corpo por questões culturais; dificuldade, mesmo para experientes, de realizar o diagnóstico em alguns casos, como de lesões hipopigmentadas e sem alteração de sensibilidade, de somente lesões ulceradas ou hiperceratóticas, de distúrbio de sensibilidade localizado sem lesões ou espessamento de nervos, ou em crianças; subjetividade nos achados; tamanho das lesões não é considerado. Dessa forma, muitos MB podem ser alocados como PB e, por receber o regime farmacológico destes, favorecer resistência bacteriana e recidivas28. De fato, estudo desenvolvido nas Filipinas mostrou que 38-51% dos pacientes classificados como PB segundo as recomendações da OMS eram MB por meio de critérios histológicos e microbiológicos, estando, portanto, sob risco de subtratamento29.
Segundo Scollard30, a simplificação da classificação operacional pode mascarar as verdadeiras relações da resposta imunológica e outros fatores genéticos intrínsecos, limitando a informação e inibindo a busca por meios moleculares que apoiem coleta de dados, tratamento e estratégias de controle. De acordo com Barreto et al.31, nenhum método analisado de forma isolada é sempre 100% sensível e específico para se classificar acuradamente a forma clínica da hanseníase, quer esse critério seja o número de lesões, a manifestação clínica inicial, o resultado da histopatologia ou da baciloscopia, ou status imunológico/sorológico. Todas essas abordagens não se mostraram suficientes, sendo necessárias novas investidas para que se obtenha classificação mais assertiva, principalmente no que concerne à redução da taxa de recidivas.
Na tentativa de aprimorar a distribuição dos doentes nas classes operacionais, têm sido desenvolvidas ferramentas laboratoriais. O «M. leprae serum lateral flow test» (ML Flow) é teste que detecta anticorpos IgM, provenientes do contato com o antígeno glicolipídeo fenólico-1 específico do M. leprae. Trata-se de método menos invasivo do que a baciloscopia, de execução fácil, prescinde de equipamento especial e refrigeração, e gera resultados em 5-10 minutos. A associação do teste sorológico com critérios clínicos pode permitir alocação apropriada do paciente no esquema terapêutico. O tratamento adequado previne doses insuficientes em caso PB com sorologia positiva e excessivas no caso de MB com sorologia negativa. Ademais, o ML Flow é técnica operacional e financeiramente acessível32.
Poliquimioterapia uniforme
Para eliminar erros de classificação, bem como simplificar e abreviar o tratamento da hanseníase, o grupo assessor técnico da OMS (TAG), em 2002, propós a uniformização da PQT com esquemas iguais para PB e MB, consistindo em RFP, DDS e CLO por 6 meses33. Desde então, a proposta tornou-se bastante polêmica.
Evidências mencionadas sugerem que a PQT, mesmo depois de reduzido número de doses, é capaz de diminuir a infectividade e matar o bacilo de Hansen. Ademais, o encurtamento é possível sem aumento da resistência à RFP devido à atividade bactericida das drogas e da combinação entre elas. Também se alega que o risco de possível inadequação para MB é de 2% de todas as detecções. E, mesmo nesse grupo, não é certo que o alto índice de recidivas demonstrado em algumas circunstâncias deva-se à reativação ou à reinfecção. No caso de recidivas, estas poderiam ser facilmente retratadas com dose adicional de PQT. Além disso, adição de CLO ao regime PB possibilitou melhora clínica e produziu desaparecimento das lesões e regressão de granulomas, e em ensaio conduzido na índia reduziu a proporção de lesões cutâneas em atividade, de reações tardias e de recidivas. Para comprovar operacionalidade e custo benefício do regime único, iniciou-se estudo multicêntrico cujos resultados parciais indicam eficácia em melhorar a condição clínica das lesões cutâneas e aceitação da CLO pelos doentes, com pigmentação mínima que desapareceu rapidamente após conclusão da terapia34. Ao encontro dessas informações, tratamento de doentes PB com esquema MB por 6 meses ajudou a resolver lesões clínica e histologicamente35.
Contrariamente à adoção da PQT-U, foi devidamente comprovado que as características imunológicas e bacteriológicas dos diferentes espectros da doença determinam taxas de recidivas e resistência próprias e que, por isso, demandam tratamentos distintos. Além disso, não há sequer seguimento adequado dos pacientes MB a partir da mudança de 24 para 12 meses para justificar maior redução. Também em relação à taxa de recidivas, o valor considerado aceitável, 5% ao final, vai muito além do verificado em programas rotineiros, 1% após 9 anos da conclusão. Vale ressaltar ainda que, devido à dificuldade de distinção entre lesões reacionais e lesões da doença em atividade, os marcadores para recidivas são frágeis e o ensaio da OMS não é comparativo, invalidando equivalência nos resultados. Sendo assim, doentes com alta positividade bacilar ficariam sob risco de subtratamento e PB cuja eficácia do atual tratamento não é questionada seriam sobretratados, portanto, com adição de custos desnecessários e mais efeitos colaterais36. Nesse sentido, ensaio realizado na índia não encontrou diferenças significativas na melhora clínica dos PB e, entre os MB, o grupo controle obteve cifras superiores37.
Poliquimioterapia acompanhada
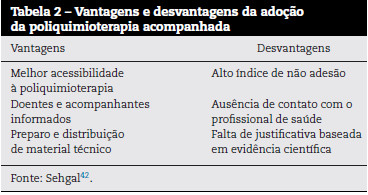
A PQT-A consiste em estratégia terapêutica na qual toda medicação é provida na primeira consulta após o diagnóstico. Nessa ocasião, o doente e o acompanhante escolhido por ele são informados e orientados a voltar ao serviço de saúde ao término do regime ou no caso de dúvidas e/ou complicações. A proposta do TAG baseou-se em dificuldades encontradas em campo - frequentemente tem-se que interromper o tratamento por falta de medicamentos no centro de saúde, por problemas para acessar este, ou porque quando vão até lá não há ninguém. Dessa forma, espera-se melhorar a acessibilidade à PQT pelo público em geral e, especificamente, por populações móveis, que vivem em áreas remotas ou afetadas por guerras civis. O TAG também acredita que a PQT-A pode empoderar o doente da responsabilidade por sua saúde, o que, juntamente com a observação pelo acompanhante, aumenta a regularidade da ingestão dos fármacos. Experimento procedido na índia, comparando adesão ao tratamento com PQT-A e com PQT entregue rotineiramente, obteve sucessos superiores com PQT-A38.
A mudança na estratégia atual é extremamente controversa (Tabela 2). O Instituto Regional de Treinamento e Pesquisa em Hanseníase pode verificar experiência na índia com PQT-A, na qual, após retirada dos fármacos, pacientes não receberam seus medicamentos, não souberam que unidade de saúde procurar e não tinham informação sobre a doença ou foram consultados39. Em 6 hospitais missionários, Rao40 constatou não aderência em aproximadamente 50% dos doentes próximos aos hospitais e 60% dos que viviam mais distantes. Na mesma direção, Honrado et al.41 conduziram estudo em 12 áreas endêmicas que mostrou descumprimento de 30% com PQT. Devido à baixa adesão na auto-administração, a supervisão é a única forma de assegurar a regularidade do tratamento. Essa medida, até então preconizada pela OMS, garante a ingestão mensal das doses e proporciona oportunidade ao profissional de saúde de observar diretamente as necessidades do doente e de reforçar a importância da assiduidade e da conclusão com êxito do esquema prescrito. Além disso, a tuberculose, semelhante à hanseníase no quesito baixa adesão, é abordada de forma bem-sucedida por meio do tratamento diretamente observado, o que levaria a admitir que não há motivo para descontinuar a supervisão da PQT. Excepcionalmente, para aqueles com dificuldades em acessar unidades de saúde, o supervisor pode ser membro da comunidade, contanto que devidamente treinado. Sendo assim, o contato com os serviços de saúde e a ingestão da medicação vigiada por profissional devem ser encorajados para garantir qualidade43.
Outras abordagens farmacológicas
O regime terapêutico preconizado pela OMS vem sofrendo modificações em sua relação com as realidades em campo: introdução do esquema diferenciado para lesão única (ROM - rifampicina [RFP], ofloxacina [OFLO] e minociclina [MINO]); redução de 24 para 12 doses; adaptação de doses para doentes com tuberculose. Também surgiram diversas irregularidades na adoção da PQT advindas, em países desenvolvidos, como Estados Unidos e Reino Unido, da rejeição da aplicação recomendada pela OMS44. A padronização dos regimes, a substituição ou inclusão de drogas em situações especiais e a avaliação constante das repercussões da PQT são necessárias para aperfeiçoamento da medicação.
A RFP é o principal antibiótico contra a hanseníase e seu efeito bactericida advém da ação sobre a subunidade beta da RNA polimerase. Resistência a esta droga foi associada a mutações da região rpo-. A CLO, por sua vez, é imunofenazida bactericida e, em menor extensão, anti-inflamatória, que possui muitos mecanismos de ação ainda não esclarecidos. Não foram detectadas cepas mutantes para este fármaco. Por fim, a DDS é sulfona sintética que atua como inibidor competitivo do ácido paraminobenzóico na síntese do folato pela bactéria. Resistências primária e secundária, relacionadas a mutações no gene folP, foram verificadas e devem-se ao emprego da monoterapia sulfónica45.
O desenvolvimento de novas substâncias e combinações farmacológicas deve ser incentivado com os seguintes propósitos: precaução ou postergação da emergência de resistência à PQT, redução da duração do tratamento, bem como de toxicidade/efeitos colaterais46 e da ocorrência de reações e recidivas47 e administração supervisionada de todo o esquema48. Cinco drogas parecem ter sido as mais exploradas no período considerado: MINO, claritromicina (CLARI), OFLO, moxifloxacina (MOXI) e rifampetina (RFT).
As tetraciclinas inibem síntese proteica ao se ligarem à unidade 30S ribossomal, sendo a MINO a única dessa classe ativa contra o M. leprae. Não há relatos de resistência para este fármaco. Os macrolídeos, como a CLARI, agem inibindo a unidade 50S do RNAr. A OFLO é fluorquinolona que atua como inibidor da subunidade alfa da enzima DNA girase. Mutações no gene gyrA conferem resistência a quinolonas49. A MOXI, também fluorquinolona, mostrou ser mais eficaz que OFLO, CLARI ou MINO e equivalente à RFP. A RFT, por sua vez, é derivada da RFP com propriedades farmacocinéticas superiores às desta50, contudo, ainda não foi testada sua atividade contra o bacilo em humanos51. Outras comparações mostram que MINO, 100 mg por dia, pode substituir DDS e CLO na PQT; CLARI é menos potente do que RFP, mas 500 mg podem substituir qualquer outra droga; OFLO tem ação bactericida inferior a da RFP e, na dosagem de 400 mg, pode substituir CLO em adultos52.
Dentre as combinações experimentadas, RFP, OFLO e MINO (ROM) foi a primeira totalmente supervisionada e surgiu no final da década de 90. A OMS conduziu ensaio multicêntrico com objetivo de comparar efetividade e taxa de recidivas de dose única de ROM à PQT convencional (6 meses) como terapia em 2 vertentes: estudos duplo-cego, para PB com 2-3 lesões, e aberto, para PB com lesão única. No primeiro grupo de doentes houve maior eficácia e menor taxa de recidivas com PQT e no segundo grupo ocorreu resolução da lesão em 88% dos indivíduos e a taxa de recidivas foi de 0,003% por ano53. Todavia, revisão sistemática e meta-análise conduzidas por Setia et al.54 mostraram que dose única de ROM é menos eficaz que PQT-PB para hansenianos PB. Além disso, associação de MINO, MOXI e RFT (PMM) demonstrou superioridade à ROM em ratos55. Ainda não estão disponíveis dados sobre PMM em humanos, porém, ensaio piloto com MOXI verificou rápida atividade bactericida (equiparada somente à da RFP), com resolução de lesões cutâneas e boa tolerância, o que sugere fortemente sua incorporação à nova geração de esquemas terapêuticos56.
Outras opções com associação de OFLO vêm sendo avaliadas em 15 centros desde 1991 e 1992 por meio de 4 diferentes regimes para MB: (1) OFLO mais RFP por 4 semanas, (2) PQT-MB por um ano acrescida de OFLO nas 4 primeiras semanas e, para comparação, (3) PQT-MB por um e (4) 2 anos. Até o presente momento, resultados provenientes das Filipinas e do Brasil apontaram números significativamente maiores de recidivas entre doentes com a versão sem PQT, principalmente naqueles com IB elevado, bem como nenhuma diferença estatística entre PQT por 12 ou 24 meses51,57.
Mais recentemente, no 17.º Congresso Internacional de Hanseníase destacaram-se sugestões de combinações relacionadas com resistência à RFP e à PQT que devem ser testadas em ensaios clínicos. Propõe-se, para indivíduos MB suscetíveis, administração mensal supervisionada de RFT-900 mg (ou 600 mg de RFP), MOXI-400 mg e CLARI-100 mg (ou 200 mg de MINO). Para aqueles com cepas resistentes, espera-se eliminá-las em 2 fases: na primeira através de MOXI-400 mg, CLO-50 mg, CLARI-500 mg e MINO-100 mg, diariamente, por 6 meses, e na segunda utilizando-se de MOXI-400 mg, CLARI-1.000 mg e MINO-200 mg, mensalmente, por mais 18 meses. Também se salientou que, apesar de se conhecerem as atividades bactericidas destes fármacos, suas aptidões em liquidar organismos metabolizadores lentos que sobrevivem à eliminação inicial são ignoradas e essas informações seriam fundamentais para embasar abreviação do tratamento58.
A necessidade por novas propostas farmacológicas para hanseníase tem seus obstáculos. A Federação Internacional de Associações Anti-Hansênicas estima que o gasto em pesquisa tenha sofrido redução de mais de 50% de 1990-199859. No Brasil, dos medicamentos novos lançados no mercado poucos têm avanço terapêutico e/ou são direcionados para atender as necessidades de tratamento da saúde pública. O SUS, como maior comprador da indústria de medicamentos, deve se munir do grande arsenal de conhecimento científico produzido e direcionar pesquisa e desenvolvimento também para atender à carga de doença da saúde pública60.
Aplicações terapêuticas a serviço da prevenção primária
Alguns sustentam a concepção de que os grupos de maior potencial para desenvolver a doença podem tornar-se alvo de quimioterapia profilática. Com essa finalidade, estudo randomizado, controlado, duplo-cego, prospectivo, mostrou que dose única de RFP promove redução de 57% da incidência geral de hanseníase em contatos. Os resultados foram obtidos após seguimento por 2 anos, sendo que, depois de 4 anos do início do ensaio, a efetividade da medida terapêutica foi mantida, porém não houve diferenças estatísticas significativas entre o grupo controle e com RFP61. Essa intervenção mostrou ser custo-efetiva62. Entretanto, algumas questões foram levantadas: devido ao longo período de incubação da doença, a redução da incidência pode significar infecção subclínica e, em função da existência de outras fontes de transmissão além da domiciliar, o doente poderia reinfectar-se a qualquer momento, inutilizando a profilaxia63; para identificação dos contatos seria necessário expor o caso índice, o que poderia agravar o estigma relacionado à doença, e a absorção de RFP pode ser prejudicada por características individuais, como doença intestinal, o que exigiria nova ingestão64. Ademais, Goulart e Goulart65 sustentam que quimioprofilaxia deva ser indicada para aqueles com testes ML-Flow positivo e Mitsuda negativo.
Encontra-se também o entendimento de que vacinas são a melhor forma de prevenção primária. Atualmente, no Brasil, aplica-se BCG, medida que, segundo meta-análise realizada por Merle, Cunha e Rodrigues66, confere proteção de 20-90%, porém em níveis variáveis. Revisão sistemática realizada por Lockwood67 ressalta 3 demais intervenções com alta qualidade de evidência e seus respectivos efeitos: as vacinas BCG acrescidas do bacilo M. leprae morto, desenvolvida pelo Centro de Pesquisa Indiano do Câncer (ICRC), e Mycobacterium w, composta por cepa atípica não patogênica68 reduziram a incidência da moléstia quando comparada com placebo após seguimento de 5-9, 6-7 e 9 anos, respectivamente. A primeira é igualmente efetiva a BCG; a segunda carece de resultados em outras regiões e quanto à sua formulação; a terceira não possui comparação com as demais69.
A vacina contra hanseníase hipoteticamente preveniria o desenvolvimento de resistência medicamentosa, quebraria a transmissão, protegeria contra a infecção e poderia melhorar a resposta à PQT, reduzindo a incidência de recidivas. A análise genética da hanseníase vem sendo empregada na tentativa de identificar indivíduos suscetíveis tanto à infecção quanto à evolução clínica. Dessa forma, ferramentas para identificação de antígenos proteicos, clonagem de genes e expressão de proteínas recombinantes podem ser utilizadas para caracterização imunológica e confecção de vacinas eficazes70. Entretanto, elucidação das bases moleculares e celulares da suscetibilidade depende de tecnologia avançada, atualmente disponível apenas em centros de pesquisa restritos71.
Considerações finais
A resistência medicamentosa, fator interpretado como responsável pelo insucesso da dapsonaterapia, já é também registrada para os demais fármacos do esquema da OMS; muitas metas são traçadas, mas a complexidade e as necessidades dos hansenianos continuam sendo avaliadas e defrontadas insuficientemente; a «eliminação» da hanseníase baseou-se em dados não precisos, medidas impróprias e conceito distorcido; a redução de profissionais qualificados na matéria e a persistência de grau 2 de incapacidades físicas refletem respectivos efeitos colaterais; faltam informações sobre aspectos biológicos imprescindíveis para estimativas epidemiológicas e aperfeiçoamento da terapêutica, bem como acurácia em coletar e registrar dados. Os resultados apontam para a impossibilidade de eliminação da hanseníase por meio somente da PQT.
Trata-se de construir sobre as consequências da «eliminação». Nesse sentido, discutem-se métodos para ajustes no esquema operacional, como a PQT-A e mais significativamente a PQT-U, bem como espera-se que novas drogas e combinações supram as necessidades vindouras. A vigilância caminha para ser realizada dentro de contexto integrado utilizando indicadores clinicamente relevantes. O seguimento dos pacientes após alta por cura é indispensável para verificação de recidivas, reações e reinfecções, e subsequente avaliação dos resultados terapêuticos. é possível, então, que a partir do registro desses dados sejam fornecidos subsídios fidedignos para tomada de decisões pautadas nas reais necessidades dos doentes.
Referências bibliográficas
1. Guia de vigilância epidemiológica. 7 a ed., Ministério da Saúde, (2010)
2. A. Gonçalves, G.G. Mantellini, C.R. Padovani. Leprosy control: Perspectives, epidemiological and operational aspects. Rev Inst Med Trop São Paulo. 2010;52:311-5 [ Links ]
3. Global leprosy situation, 2012. Wkly Epidemiol Rec. 2012;87:317-28 [ Links ]
4. Revista de Saúde Pública. Instruções aos autores. [Internet]. São Paulo: Faculdade de Saúde Pública da Universidade de São Paulo. [consultado 12 Jan 2011]. Disponível em: http://www.scielo.br/revistas/rsp/pinstruc.htm [ Links ]
5. M.C. Minayo. O desafio do conhecimento: pesquisa qualitativa em saúde. 2 a ed., Hucitec, (1993) [ Links ]
6. G.G. Mantellini, A. Gonçalves. A revisão e a análise como metodologias científicas conteudísticas. Inter Science Place. 2009;2:1-13 [ Links ]
7. A. Gonçalves, N.N.S. Gonçalves. O verdadeiro e o falso na expressão do pensamento científico. Impulso. 1994;7:109-18 [ Links ]
8. Multidrug therapy against leprosy: Development and implementation over the past 25 years. WHO Library Cataloguing-in-Publication Data, (2004) [ Links ]
9. A. Gonçalves, N.N.S. Gonçalves. A poliquimioterapia na hanseníase, com especial referência ao Brasil. Brasília Méd. 1986;23:5-10 [ Links ]
10. Leprosy elimination campaigns: Achievements and challenges. Wkly Epidemiol Rec. 2000;75:361-8 [ Links ]
11. The final push towards elimination of leprosy: Strategic plan 2000-2005. World Health Organization, (2000) [ Links ]
12. Secretaria de Ciência, Tecnologia e Insumos Estratégicos. Doenças negligenciadas: estratégias do Ministério da Saúde. Rev Saúde Pública. 2010;44:200-2 [ Links ]
13. Global leprosy situation 2006. Wkly Epidemiol Rec. 2006;81:309-16 [ Links ]
14. Global strategy for further reducing the leprosy burden and sustaining leprosy control activities: Plan period 2006-2010. World Health Organization, (2005) [ Links ]
15. D. Lockwood, S. Suneetha. Leprosy: Too complex a disease for a simple elimination paradigm. Bull World Health Organ. 2005;83:230-5 [ Links ]
16. P.E. Fine. Leprosy's global statistics: Still room for improvement. Lepr Rev. 2008;79:235-8 [ Links ]
17. J.H. Richardus, J.D. Habbema. The impact of leprosy control on the transmission of M. leprae: Is elimination being attained-. Lepr Rev. 2007;78:330-7 [ Links ]
18. Global leprosy situation, 2009. Wkly Epidemiol Rec. 2009;84:333-40 [ Links ]
19. P.E. Fine. Global leprosy statistics: A cause for pride, or frustration-. Lepr Rev. 2006;77:295-7 [ Links ]
20. P.R. Saunderson. Leprosy elimination: Not as straightforward as it seemed. Public Health Rep. 2008;123:213-6 [ Links ]
21. A. Meima, W.C. Smith, G.J. van Oortmarssen, J.H. Richardus, J.D. Habbema. The future incidence of leprosy: A scenario analysis. Bull World Health Organ. 2004;82:373-80 [ Links ]
22. Enhanced global strategy for further reducing the disease burden due to leprosy: Plan period 2011-2015. World Health Organization, (2009) [ Links ]
23. S.D. Gonçalves, R.F. Sampaio, C.M. Antunes. Fatores preditivos de incapacidades em pacientes com hanseníase. Rev Saúde Pública. 2009;43:267-74 [ Links ]
24. C.J. Alberts, W.C. Smith, A. Meima, L. Wang, J.H. Richardus. Potential effect of the World Health Organization's 2011-2015 global leprosy strategy on the prevalence of grade 2 disability: A trend analysis. Bull World Health Organ. 2011;89:487-95 [ Links ]
25. Souza CS. Hanseníase: formas clínicas e diagnóstico diferencial. Medicina, Ribeirão Preto. 1997;30:325-334. [ Links ]
26. D.S. Ridley, W.H. Jopling. Classification of leprosy according to immunity: A five-group system. Int J Lepr Other Mycobact Dis. 1966;34:255-73 [ Links ]
27. P.S. Rao. Recent advances in the control programs and therapy of leprosy. Indian J Dermatol Venereol Leprol. 2004;70:269-76 [ Links ]
28. O. Parkash. Classification of leprosy into multibacillary and paucibacillary groups: An analysis. FEMS Immunol Med Microbiol. 2009;55:1-5 [ Links ]
29. F.E. Pardillo, T.T. Fajardo, R.M. Abalos, D. Scollard, R.H. Gelber. Methods for the classification of leprosy for treatment purposes. Clin Infect Dis. 2007;44:1096-9 [ Links ]
30. D.M. Scollard. Classification of leprosy: A full color spectrum, or black and white-. Int J Lepr Other Mycobact Dis. 2004;72:166-8 [ Links ]
31. J.A. Barreto, C.V. Carvalho, M.F. Cury, J.A. Garbino, M.E. Nogueira, C.T. Soares. Hanseníase multibacilar com baciloscopia dos esfregaços negativa: a importância de se avaliar todos os critérios antes de definir a forma clínica. Hansenol Int. 2007;32:75-9 [ Links ]
32. S. Lyon, R.C. Silva, A.C. Lyon, M.A. Grossi, S.H. Lyon, M.L. Azevedo. Associação do teste sorológico ML Flow com a baciloscopia. Rev Soc Bras Med Trop. 2008;41:23-6 [ Links ]
33. Report on forth meeting of the WHO technical advisory group on elimination of leprosy. World Health Organization, (2002) [ Links ]
34. A. Kroger, V. Pannikar, M.T. Htoon, A. Jamesh, K. Katoch, P. Krishnamurthy. International open trial of uniform multi-drug therapy regimen for 6 months for all types of leprosy patients: Rationale, design and preliminary results. Trop Med Int Health. 2008;13:594-602 [ Links ]
35. P.V. Prasad, A. Babu, P.K. Kaviarasan, P. Viswanathan, R. Tippoo. MDT-MB therapy in paucibacillary leprosy: A clinicopathological assessment. Indian J Dermatol Venereol Leprol. 2005;71:242-5 [ Links ]
36. B. Ji, P. Saunderson. Uniform MDT (U-MDT) regimen for all leprosy patients: Another example of wishful thinking. Lepr Rev. 2003;74:2-6 [ Links ]
37. P.S. Rao, S. Suneetha, D.V. Pratap. Comparative study of uniform-MDT and WHO MDT in Pauci and Multi bacillary leprosy patients over 24 months of observation. Lepr Rev. 2009;80:143-55 [ Links ]
38. Report on the sixth meeting of the WHO technical advisory group on elimination of leprosy. World Health Organization, (2004) [ Links ]
39. A. Pandey. A-MDT, a slowly ticking time bomb-. Lepr Rev. 2007;78:165-6 [ Links ]
40. P.S. Rao. A study on non-adherence to MDT among leprosy patients. Indian J Lepr. 2008;80:149-54 [ Links ]
41. E.R. Honrado, V. Tallo, A.C. Balis, G.P. Chan, S.N. Cho. Noncompliance with the world health organization-multidrug therapy among leprosy patients in Cebu, Philippines: Its causes and implications on the leprosy control program. Dermatol Clin. 2008;26:221-9 [ Links ]
42. V.N. Sehgal, K. Sardana, S. Dogra. Management of complications following leprosy: An evolving scenario. J Dermatolog Treat. 2007;18:366-74 [ Links ]
43. B. Ji. Accompanied MDT (AMDT)-more questions than answers. Lepr Rev. 2002;73:301-7 [ Links ]
44. B. Kumar, S. Dogra. Treatment of leprosy in the changing scenario. Expert Rev Dermatol. 2007;2:143-52 [ Links ]
45. M. Matsuoka. Drug resistance in leprosy. Jpn J Infect Dis. 2010;63:1-7 [ Links ]
46. S.N. Bhattacharya, V.N. Sehgal. Reappraisal of the drifting scenario of leprosy multi-drug therapy: New approach proposed for the new millennium. Int J Dermatol. 2002;41:321-6 [ Links ]
47. K. Katoch. New emerging drug regimens for leprosy. Indian J Dermatol Venereol Leprol. 1997;63:139-47 [ Links ]
48. P.V. Prasad, P.K. Kaviarasan. Leprosy therapy, past and present: Can we hope to eliminate it-. Indian J Dermatol. 2010;55:316-24 [ Links ]
49. D.M. Scollard, L.B. Adams, T.P. Gillis, J.L. Krahenbuhl, R.W. Truman, D.L. Williams. The continuing challenges of leprosy. Clin Microbiol Rev. 2006;19:338-81 [ Links ]
50. B. Ji, J. Grosset. Combination of rifapentine-moxifloxacin-minocycline (PMM) for the treatment of leprosy. Lepr Rev. 2000;71:S81-7 [ Links ]
51. Report on ninth meeting of the WHO technical advisory group on elimination of leprosy, Cairo, Egypt, 6-7 March 2008. World Health Organization, (2008) [ Links ]
52. S.M. Worobec. Treatment of leprosy/Hansen's disease in the early 21st century. Dermatol Ther. 2009;22:518-37 [ Links ]
53. Report of the Eighth Meeting of the WHO Technical Advisory Groupon Leprosy Control. Aberdeen, Scotland, 21 April 2006. World Health Organization, (2006) [ Links ]
54. M.S. Setia, S.S. Shinde, H.R. Jerajani, J.F. Boivin. Is there a role for rifampicin, ofloxacin and minocycline (ROM) therapy in the treatment of leprosy- Systematic review and meta-analysis. Trop Med Int Health. 2011;16:1541-51 [ Links ]
55. S. Consigny, A. Bentoucha, P. Bonnafous, J. Grosset, B. Ji. Bactericidal activities of HMR 3647, moxi-oxacin, and rifapentine against Mycobacterium leprae in mice. Antimicrob Agents Chemother. 2000;44:2919-21 [ Links ]
56. F.E. Pardillo, J. Burgos, T.T. Fajardo, E. Dela Cruz, R.M. Abalos, R.M. Paredes. Powerful bactericidal activity of moxifloxacin in human leprosy. Antimicrob Agents Chemother. 2008;52:3113-7 [ Links ]
57. T.T. Fajardo, L. Villahermosa, F.E. Pardillo, R.M. Abalos, J. Burgos, E. Dela Cruz. A comparative clinical trial in multibacillary leprosy with long-term relapse rates of four different multidrug regimens. Am J Trop Med Hyg. 2009;81:330-4 [ Links ]
58. P.S. Rao, R. Chandna. Future research needs in leprosy: Highlights of the Pre Congress Workshop No. 7, January 29th and 30th 2008, International Leprosy Congress, 2008 Hyderabad, India. Lepr Rev. 2008;79:223-9 [ Links ]
59. Economist. How not to abolish leprosy. Economist [Internet], 2000 Nov [consultado 20 Jun 2012]. Disponível em: http://www.economist.com/node/436396 [ Links ]
60. C.C. Vidotti, L.L. Castro. Fármacos novos e necessidades do Sistema único de Saúde no Brasil. Espaço Saúde. 2009;10:7-11 [ Links ]
61. F.J. Moet, D. Pahan, L. Oskam, J.H. Richardus. Effectiveness of single dose rifampicin in preventing leprosy in close contacts of patients with newly diagnosed leprosy: Cluster randomized controlled trial. BMJ. 2008;336:761-4 [ Links ]
62. W.J. Idema, I.M. Majer, D. Pahan, L. Oskam, S. Polinder, J.H. Richardus. Cost-effectiveness of a chemoprophylactic intervention with single dose rifampicin in contacts of new leprosy patients. PLoS Negl Trop Dis. 2010;4:e874 [ Links ]
63. M.M. Rahman. Leprosy chemoprophylaxis: What's the need-. BMJ. 2008;336:847-8 [ Links ]
64. W.C. Smith. Chemoprophylaxis in the prevention of leprosy. BMJ. 2008;336:730-1 [ Links ]
65. I.M. Goulart, L.R. Goulart. Leprosy: Diagnostic and control challenges for a worldwide disease. Arch Dermatol Res. 2008;300:269-90 [ Links ]
66. C.S. Merle, S.S. Cunha, L.C. Rodrigues. BCG vaccination and leprosy protection: Review of current evidence and status of BCG in leprosy control. Expert Rev Vaccines. 2010;9:209-22 [ Links ]
67. Lockwood DN. Leprosy. [Internet]. Clin Evid (Online). 2007; 2007. pii: 0915. [consultado 12 Jan 2011]. Disponível em: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2943824/pdf/2007-0915.pdf [ Links ]
68. S.A. Zaheer, R. Mukherjee, B. Ramkumar, R.S. Misra, A.K. Sharma, H.K. Kar. Combined multidrug and Mycobacterium w vaccine therapy in patients with multibacillary leprosy. J Infect Dis. 1993;167:401-10 [ Links ]
69. Smith WC, Saunderson P. Leprosy. [Internet]. Clin Evid (Online). 2010 Jun 28;2010. pii: 0915. [consultado 12 Jan 2011]. Disponível em: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3217821/pdf/2010-0915.pdf [ Links ]
70. T. Gillis. Is there a role for vaccine in leprosy control-. Lepr Rev. 2007;78:338-42 [ Links ]
71. F.C. Prevedello, M.T. Mira. Hanseníase: uma doença genética-. An Bras Dermatol. 2007;82:451-9 [ Links ]
Conflito de interesses
Os autores declaram não haver conflito de interesses.
*Autor para correspondência. anabelacoelho@dgs.pt













